Напряжение мышц брюшной стенки при панкреатите
Патоморфологическая трансформация острого панкреатита
При поражении патологическим процессом головки поджелудочной железы боль обычно локализуется в подложечной области или справа от средней линии живота. При вовлечении в процесс тела железы боль локализуется в эпигастральной области, а хвоста — в верхней левой половине живота. В случаях тотального поражения поджелудочной железы боль занимает всю верхнюю половину живота, нередко принимая опоясывающий характер (симптом Воскресенского — Лобачева).
Боль при остром панкреатите может иррадиировать в поясничную область (симптом Mayo-Robson), правую лопатку (симптом Boas), правое плечо, в правую надключичную область (симптом Mussy), левую половину грудной клетки.
Причиной возникновения болей при остром панкреатите является сдавление нервных сплетений, расположенных вокруг поджелудочной железы, увеличенной в объеме поджелудочной железой и распространяющимся на парапанкреатическую клетчатку отеком.
Рвота является характерным симптомом острого панкреатита. Она возникает одновременно с болью или чаще присоединяется к ней, бывает повторной и мучительной, иногда принимает неукротимый характер. Рвотные массы содержат слизь, остатки пищи, а иногда и примесь крови. Некоторые больные острым панкреатитом отмечают ощущение вздутия живота, задержку отхождения газов.
При осмотре больного острым панкреатитом следует обратить внимание на его положение в постели. При средней и легкой форме течения патологического процесса больные в постели ведут себя спокойно, активны. При тяжелых формах панкреатита во время приступа болей одни больные возбуждены, мечутся в постели, кричат от болей, другие лежат неподвижно с приведенными к животу ногами.
Температура тела больных с острым панкреатитом либо нормальная, либо субфебрильная. В случаях развития гнойного воспаления отмечается подъем температуры до 38°С и выше. При осмотре кожных покровов больного с острым панкреатитом могут быть выявлены следующие симптомы:
- симптом Mondor — фиолетовые пятна на коже туловища и лица, чередующиеся с участками бледной кожи;
- симптом Halsted — цианоз кожи живота;
- симптом Турнера — цианоз кожи боковых поверхностей живота и поясничной области;
- симптом Grunwald — петехиальные высыпания на коже в области пупка.
Изменение окраски кожных покровов обусловлено дистонией сосудов кожи, вызванной болевым симптомом, общей гипоксией тканей, повышенным содержанием гистамина в крови.
Живот больного с острым панкреатитом может быть вздут. Перистальтика кишечника бывает либо усилена, либо совсем не прослушивается. При перкуссии брюшной полости может быть установлено наличие жидкости в брюшной полости и высокого перкуторного звука над поверхностью кишечника. Пальпаторно напряжение мышц брюшной стенки не определяется. Даже при перитоните степень напряжения мышц брюшной стенки незначительна. Вместе с тем на фоне умеренного общего защитного напряжения мышц брюшной стенки выявляется значительное регионарное ее напряжение в эпигастральной области, в проекции поджелудочной железы (симптом Кӧrte). Этот симптом следует рассматривать как висцеромоторный, или аксон-рефлекс.
При пальпации живота у больных с острым панкреатитом выявляется значительно выраженная кожная гиперестезия, зона расположения которой связана с локализацией патологического процесса в том или ином отделе железы (рис.51).
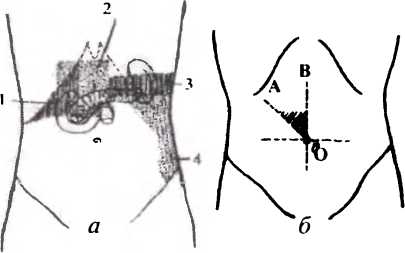
Рис. 51. Зоны повышенной чувствительности кожи при остром панкреатите: а — при локализации воспалительного процесса в головке (I). теле (2). верхней части хвоста (3). нижней части хвоста поджелудочной железы (4): б — треугольник АОВ — область повышенной чувствительности при вовлечении в воспалительный процесс головки поджелудочной железы и желчных протоков
Глубокая пальпация живота в области поджелудочной железы выявляет отсутствие пульсации брюшной аорты (симптом Воскресенского). При пальпации области левого косто-вертебрального угла можно установить наличие ригидности или болезненности (симптом Mayo-Robson).
Лабораторная диагностика. Большое значение для диагностики острого панкреатита имеет исследование крови. При деструктивных формах острого панкреатита у некоторых больных отмечается гипохромная анемия, хотя при резком обезвоживании в первые двое суток может отмечаться эритроцитоз. Лейкоцитоз обнаруживается приблизительно у 60% больных с острым панкреатитом. При этом характерен нейтрофильный сдвиг влево за счет увеличения незрелых форм, лимфопения, анэозинофилия, увеличенная СОЭ.
Из ферментов поджелудочной железы практическое значение имеет определение амилазы (диастазы) мочи. Повышение ее активности (более 128 ед. по Вольгемуту) отмечается более чем у 70% больных. Однако в случае некроза ткани железы амилаза (диастаза) мочи бывает снижена. При тяжелом течении острого панкреатита следует определять амилазу в сыворотке крови, содержание которой бывает повышено.
Определение в крови концентрации ионов калия, натрия и особенно кальция, а также сахара, общего белка и белковых фракций позволяет установить степень тяжести общего состояния больного с острым панкреатитом. При отечной форме острого панкреатита и жировом некрозе, как правило, наблюдается гиперкоагуляция, а при геморрагическом некрозе — гипокоагуляция крови. Почти всегда отмечаются гиперфибриногенемия и повышение содержания С-реактивного белка.
При панкрсонекрозе нередко отмечается снижение суточного диуреза, вплоть до анурии. В анализе мочи выявляются протеинурия, микрогематурия и цилиндрурия. Специальные методы исследования. Из специальных методов исследования для диагностики острого панкреатита применяют: рентгенологическое исследование, компьютерную томографию, ультразвуковую томографию, эндоскопическое исследование (гастродуоденоскопию и лапароскопию).
Рентгенологическое исследование не дает прямых указаний на поражение поджелудочной железы, а выявляет только косвенные признаки, помогающие в диагностике острого панкреатита. К косвенным рентгенологическим признакам острого панкреатита относятся: вздутие желудка, поперечно-ободочной кишки, иногда наличие горизонтальных уровней в кишечнике (чаши Kloiber), высокое стояние левого купола диафрагмы и исчезновение четкости контуров левой поясничной мышцы. В отдельных случаях при рентгенографии брюшной полости удается обнаружить наличие в ней свободной жидкости.
Компьютерная томография является «золотым стандартом» в топической диагностике и самым чувствительным методом исследования при остром панкреатите и его осложнениях. Она обнаруживает увеличение размеров поджелудочной железы, тень которой при отечной форме острого панкреатита имеет четкие контуры, а при геморрагическом, некротическом и гнойном панкреатите очертания поджелудочной железы становятся смазанными. С помощью компьютерной томографии удается обнаружить панкреатогенные абсцессы, жидкостные образования в забрюшинном пространстве в раннем периоде заболевания.
Ультразвуковая томография в настоящее время является наиболее быстрым и общедоступным, а также достаточно достоверным специальным методом исследования, позволяющим диагностировать острый воспалительный процесс в поджелудочной железе (рис.52).
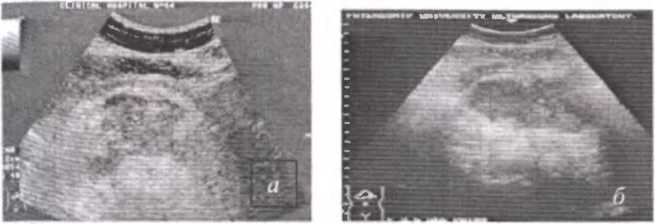
Рис. 52. Ультразвуковые томограммы при остром панкреатите: а — панкреонекроз; б — панкреонекроз с выпотом в сальниковую сумку.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Страницы: 1 2 3
Источник
Со стороны живота при геморрагическом панкреатите наблюдается чаще выраженное вздутие в надчревье (симптом Гобье), иногда общий метеоризм. Пальпация, живота болезненна чаще всего в эпигастрии и левом подреберье, при холецисто-панкреатитах — в правом подреберье. В крайне тяжелых случаях может быть разлитая болезненность по всему животу.
Возможно также выявление болезненности при пальпации левой поясничной области в позвоночно-реберном углу (симптом Мейо—Робсона).
Одним из характерных признаков воспаления поджелудочной железы В. М. Воскресенский считает исчезновение пульсации аорты в надчревье. Автор придает этому феномену большое значение в диагностике панкреатита. Согласно его наблюдениям, пропальпировать пульсацию аорты возможно на 8—10-й день заболевания, после исчезновения отека головки железы.
Керте характерной для панкреатита считает описанную им поперечно расположенную болезненную резистентность живота, соответствующую локализации железы.
Н. Н. Самарин и ряд других авторов подчеркивают, что несмотря на выраженный болевой синдром, развитие перитонита при геморрагическом панкреатите не сопровождается ригидностью мышц живота, что живот при этом остается мягким. На наш взгляд, это положение правильно лишь для легких форм панкреатита и начальной фазы панкреонекроза, когда действительно болевой синдром не соответствует данным пальпации живота.
В самый разгар болезни в большинстве случаев мы наблюдали локальное напряжение мышц живота, так же часто — в эпигастральной области и в правом подреберье. В то же время выраженный симптом Щеткина—Блюмберга наблюдался лишь у 37 больных. Как и «доскообразный» живот, этот симптом характерен для тяжелых форм панкреатита.
Больная К., 27 лет. Поступила в клинику 13/IV 1955 г., через 17 часов от начала заболевания, с жалобами на резкие боли по всему животу, общую слабость, сухость во рту. Боли вначале появились под ложечкой, затем, постепенно усиливаясь, распространились на весь живот. Вслед за болями появилась тошнота и непрерывная рвота. Газы отходят, был стул.
Состояние при поступлении тяжелое. Стонет от болей, кожные покровы бледные, лицо покрыто холодным потом, испуганное, выражает чувство «страха смерти», отмечается акроцианоз. Больная повышенного питания, пассивна. Пульс 76 ударов в минуту, артериальное давление 125/95 мм рт. ст. Язык сухой, обложен.
Живот резко напряжен и болезнен, симптом Щеткина — Блюмберга выражен больше в эпигастрии и в правой подвздошной области. Температура тела 36,2°. Лейкоцитов крови — 22 400 в 1 мм. Ввиду выраженной картины острого живота решено больную оперировать. Верхняя срединная лапаротомия. В рану выделилась геморрагическая жидкость. Поджелудочная железа резко отечная, увеличена, темно-вишневого цвета. Произведено обкалывание железы антибиотиками, капсула ее рассечена и подведены тампоны.
Состояние после операции продолжало оставаться тяжелым. Появились признаки нарушения функции инсулярного аппарата: на следующий день после операции сахар крови 373 мг%, в моче — 3,4%. Диастаза мочи с 2048 ед. на третий день снизилась до 512 ед. При явлениях нарастающего отека легких и падения сердечной деятельности больная умерла на четвертый день.
Патологоанатомический диагноз: геморрагический панкреонекроз, перитонит с некрозом жировой клетчатки большого сальника и брыжейки тонкого кишечника. Отек легких, дистрофия внутренних органов, хронический холецистит. Общее ожирение.
В данном случае у больной было отмечено наличие гипергликемии и гиперглюкозурии. Последние при геморрагических панкреатитах наблюдаются, по литературным данным, в 10— 50% случаев. Их нарастание имеет большое прогностическое значение и свидетельствует о поражении инсулярного аппарата.
— Читать далее «Температура при остром панкреатите. Биохимия при остром панкреатите»
Оглавление темы «Лечение острого панкреатита. Острый аппендицит»:
1. Живот при остром панкреатите. Характеристика передней брюшной стенки при панкреатите
2. Температура при остром панкреатите. Биохимия при остром панкреатите
3. Кровь при остром панкреатите. Дифференциальная диагностика острого панкреатита
4. Кровь при остром панкреатите. Консервативное лечение острого панкреатита
5. Оперативное лечение острого панкреатита. Операция при остром панкреатите
6. Лечение осложненных панкреатитов. Исходы и осложнения острого панкреатита
7. Острый панкреатит с хирургической точки зрения. Показания к операции при остром панкреатите
8. Острый аппендицит. История изучения острого аппендицита
9. Частота и распространенность острого аппендицита. Причины острого аппендицита
10. Морфология острого аппендицита. Изменения червеобразного отростка при воспалении
Источник
Основные симптомы острого панкреатита — боль, рвота и метеоризм (триада Мондора).
Боль появляется обычно внезапно, чаще в вечернее или ночное время вскоре после погрешности в диете (например, употребление жареных или жирных блюд, алкоголя). Как правило, она носит интенсивный характер, без светлых промежутков. Наиболее типичная её локализация — эпигастральная область, что соответствует анатомическому положению поджелудочной железы. Эпицентр боли ощущается по средней линии, но может располагаться преимущественно справа или слева от срединной линии и даже распространяться по всему животу. Обычно боли иррадиируют вдоль рёберного края по направлению к спине, иногда в поясницу, грудь, плечи, левый рёберно-позвоночный угол. Часто они носят опоясывающий характер и создают впечатление затягивающегося пояса или обруча.
При преимущественном поражении головки поджелудочной железы локализация боли может напоминать острый холецистит, при поражении её тела — заболевания желудка, а при поражении хвоста — заболевания сердца или левой почки. В ряде ситуаций резкий болевой синдром может приводить к явлениям коллапса и шока: профузный пот, снижение АД, тахикардия с ослаблением пульса.
Практически одновременно с болями возникает многократная, мучительная и не приносящая облегчения рвота. Приём пищи или воды её провоцирует. Несмотря на многократный характер рвоты, рвотные массы никогда не имеют застойного (фекалоидного) характера.
Температура тела в начале заболевания чаще носит субфебрильный характер, а при развитии инфицированных форм панкреатита возникает гектическая лихорадка. Характерно поведение пациентов — они беспокойны, просят обезболивающих средств. Важным и ранним диагностическим признаком заболевания считают цианоз лица и конечностей. Цианоз в виде фиолетовых пятен на лице известен как симптом Мондора, пятна цианоза на боковых стенках живота — симптом Грея Тернера, цианоз околопупочной области — симптом Грюнвальда. В поздние сроки заболевания цианоз лица может смениться яркой гиперемией кожных покровов, особенно лица — «калликреиновое лицо». В основе перечисленных признаков лежат быстро прогрессирующие гемодинамические и микроциркуляторные расстройства, гиперферментемия.
При осмотре живота отмечают его вздутие, преимущественно в верхних отделах. В тяжёлых случаях живот равномерно вздут, резко чувствителен даже при поверхностной пальпации. При глубокой пальпации боли резко усиливаются, порой носят нестерпимый характер. Пальпация поясничной области, особенно в левом рёберно- позвоночном углу, резко болезненна (симптом Мейо—Робсона). В зоне повышенной чувствительности, обнаруживаемой при поверхностной пальпации, выявляют ригидность мышц передней брюшной стенки. Как правило, мышечное напряжение свидетельствует о наличии выпота, богатого ферментами, и явлениях панкреатогенного перитонита.
Весьма часто наблюдают поперечную болезненную резистентность передней брюшной стенки в проекции поджелудочной железы (симптом Керте). Один из признаков острого панкреатита — невозможность определения пульсации брюшного отдела аорты вследствие увеличения в размерах поджелудочной железы и отёка забрюшинной клетчатки — симптом Воскресенского. В случаях, когда процесс локализуется в сальниковой сумке, мышечное напряжение выявляют преимущественно в надчревной зоне; когда процесс выходит за её пределы (на клетчатку забрюшинного пространства и малого таза, а также брюшину), появляются выраженное мышечное напряжение и положительный симптом Щёткина—Блюмберга.
Необходимо помнить, что при локализации некрозов в хвостовой части поджелудочной железы симптомы раздражения брюшины могут быть слабо выраженными, что связано с преимущественно забрюшинной локализацией процесса и отсутствием явлений перитонита. Для поражения головки типично быстрое развитие желтухи и гастродуоденального пареза. При тяжёлых формах острого панкреатита можно обнаружить притупление в отлогих местах живота, свидетельствующее о наличии выпота в брюшной полости. При аускультации живота выявляют ослабление или отсутствие кишечных шумов вследствие пареза ЖКТ.
Многообразие клинических проявлений характерно для различных форм некротического панкреатита и его осложнений.
Парапанкреатический инфильтрат (оментобурсит) — один из промежуточных вариантов эволюции патоморфологического процесса в забрюшинной клетчатке. Клиническая картина представлена длительным болевым синдромом, повышенной температурой тела (37,5—38,0 °С), пальпируемым в верхних отделах брюшной полости болезненным инфильтратом, явлениями гастродуоденальной динамической непроходимости.
- Некротическая флегмона забрюшинной клетчатки проявляется выраженной системной воспалительной реакцией, появлением перитонеальных симптомов, стойким парезом кишечника, панкреатогенным или септическим шоком и полиорганной недостаточностью.
- Инфицированный панкреонекроз, имеющий в большинстве наблюдений распространённый характер, обычно формируется на 1—2-й неделе заболевания. Для него характерны гектическая температура тела, озноб, артериальная гилотензия и полиорганные нарушения.
- Панкреатогенный абсцесс (абсцесс поджелудочной железы, сальниковой сумки, забрюшинной клетчатки) — типичное позднее осложнение ограниченного панкреонекроза, формирующееся на 3-4-й неделе заболевания и даже позже. Появляются гектическая лихорадка, озноб, пальпируемый болезненный инфильтрат, не имеющий тенденции к уменьшению.
- Псевдокиста характеризуется длительным болевым синдромом в эпигастральной области, симптомами дуоденальной непроходимости и появлением в верхних отделах живота объёмного пальпируемого округлого плотноэластического образования.
Савельев В.С.
Хирургические болезни
Источник
 Живот при остром панкреатите при осмотре может быть вздут по всей поверхности или, ограниченно, в верхней половине. Изолированное вздутие в верхней половине живота многие авторы объясняют парезом поперечно-ободочной кишки, желудка и двенадцатиперстной кишки, возникшим вследствие распространения воспалительного процесса на окружающие ткани и вовлечения в процесс брыжейки ободочной кишки.
Живот при остром панкреатите при осмотре может быть вздут по всей поверхности или, ограниченно, в верхней половине. Изолированное вздутие в верхней половине живота многие авторы объясняют парезом поперечно-ободочной кишки, желудка и двенадцатиперстной кишки, возникшим вследствие распространения воспалительного процесса на окружающие ткани и вовлечения в процесс брыжейки ободочной кишки.
Литературные данные о частоте метеоризма при остром панкреатите весьма разнообразны. С. В. Лобачев (1953) клинику паралитической непроходимости при данном заболевании наблюдал у 98% больных. А. А. Шелагуров (1970) установил наличие вздутия живота у 29,4% больных, чаще среди страдающих геморрагической формой панкреатита. В. М. Глускина (1972) вздутие живота отметила у 45% больных. V.E. Siler (1950) указанный симптом наблюдали почти у трети больных.
У обследуемых нами больных живот при осмотре был более чем у половины правильной формы, у остальных умеренно вздут, принимал активное участие в акте дыхания. Ограниченное вздутие в верхней половине живота было отмечено у 24,4% больных. При перкуссии живота у большинства больных (96,9%) определяли тимпанический звук, особенно в верхней половине и эпигастрии. Иногда может исчезнуть печеночная тупость (симптом Жобера), связанная со вздутием петель поперечно-ободочной кишки.
У ряда больных выявляется притупление перкуторного звука в латеральных каналах брюшной полости (симптом Квервена), что указывает на появление экссудата в животе. Указанный признак был определен нами у 8,5% больных. Наличие экссудата в брюшной полости некоторые специалисты связывают с повышением давления в воротной вене и нарушением лимфообращения, другие объясняют вытеканием поджелудочного сока при нарушении целостности капсулы и долей железы вследствие прогрессирования воспалительного процесса. В сомнительных случаях наличия экссудата в брюшной полости целесообразно применять шарящий катетер с последующим исследованием перитонеального экссудата или сделать пункцию заднего свода. По характеру и цвету экссудата брюшной полости, а также содержанию в нем ферментов можно определить или исключить наличие панкреатита.
При перкуссии живота следует определять болезненные зоны на передней брюшной стенке (симптом Раздольского), указывающие в некоторой степени на локализацию патологического процесса в брюшной полости. Вегдтапп и Ка1к болезненную зону при остром панкреатите определяли слева от пупка и далее к левому реберно-позвоночному углу. У наших больных положительный симптом Раздольского наблюдался в 44,5% случаев (Р>0,05).
При пальпации живот у больных острым панкреатитом обычно мягкий во всех его отделах, небольшая резистентность или умеренное напряжение мышц передней брюшной стенки может иметь место в эпигастральной области. Литературные сведения о состоянии мышц передней брюшной стенки при остром панкреатите весьма разноречивы. По данным И. Г. Руфанова (1925),3. И.Пономарева (1930), Г. Мондора (1940), В. М. Воскресенского (1949), контрактура мышц передней брюшной стенки при указанном заболевании отсутствует, или у трети больных определяется незначительная мышечная напряженность в эпигастральной области. И. С. Полещук (1965) выраженное напряжение мышц брюшной стенки отметил у 59,7% больных, Б. В. Петровский (1968) —у 41%, Б. А. Сотниченко (1971) —у 50,9%, Ф. С. Анкудинов (1972) —у 26,5% больных.
На фоне мягкой брюшной стенки может определяться мышечная резистентность в эпигастральной области, располагающаяся поперечно в проекции поджелудочной железы,— симптом Керте. По мнению автора, этот признак является патогномоничным для острого панкреатита. И. Г. Руфанов (1925), В. М. Воскресенский (1949) положительный симптом Керте отметили у 50% обследованных больных, А. X. Бабасинов (1935) —только у 10%, И. С. Полещук (1965)—у 77,2%, В. М. Лащевкер — у 22,7%, Ф. С.Анкудинов (1972),А.А.Шалимов (1976) — у 60—62% больных острым панкреатитом.
Отсутствие напряжения мышц передней брюшной стенки в начале заболевания при остром панкреатите объясняется ограничением патологического процесса в пределах сальниковой сумки и непопаданием раздражающего агента на париетальную брюшину. В дальнейшем при прогрессировании и распространении воспалительного очага вовлекается в процесс париетальная брюшина, наступает рефлекторная мышечная контрактура передней брюшной стенки, характерная для перитонита.
На нашем материале у большинства больных (84,1%) живот при поступлении был мягким, а при деструктивной форме заболевания — у 60% (Р<0,01); небольшая резистентность мышц брюшной стенки отмечалась в единичных случаях, умеренное напряжение — у 10,9% больных, без существенной разницы между формами заболевания (Р>0,05). В верхней половине живота напряжение мышц наблюдалось у 1,8% больных, в области эпигастрия —у 4,8% (Р>0,05), в правом подреберье —у 3,6%.
Большое диагностическое значение следует придавать определению болезненности в эпигастральной области или других признаков, встречающихся нередко в литературе в виде эпонимных симптомов (табл. 3).
Таблица 3. Диагностическая ценность отдельных симптомов при остром панкреатите

Как следует из данных таблицы, у большинства обследованных больных с острым панкреатитом при пальпации обнаруживается болезненность в подложечной области. Значительно реже определяется болезненность в ограниченной области, отражая при этом преимущественную локализацию воспалительного процесса в поджелудочной железе, так как регионарное ее поражение встречается сравнительно редко. Почти одинаково часто отмечалась болезненность под мечевидным отростком и в правом подреберье, что свидетельствовало о поражении головки железы. Однако следует отметить, что болезненность в правом подреберье может быть также при сопутствующем холецистите или холедохолитиазе. Чаще наблюдалась болезненность в левом подреберье, что, по-видимому, было вызвано преимущественным поражением тела поджелудочной железы.
Болезненность в правой подвздошной области связана с поступлением экссудата из сальниковой сумки по правому флангу в подвздошную область и вовлечением в процесс брюшины илеоцекального угла; встречается редко. Важное значение для распознавания заболевания имеют ряд симптомов, определяемых путем пальпации.
Симптом Керте — наличие поперечной резистентности в эпигастральной области в проекции поджелудочной железы. У обследуемых нами больных он был положительным в 8,5% случаев. Нередко при остром панкреатите наблюдается феномен мечевидного отростка, описанный И. М. Ляховицким,— появление болезненности при незначительном надавливании на правую половину мечевидного отростка или при отдавливании его вверх. Считается патогномоничным для холецистита, холелитиаза. Однако он может быть положительным и при остром панкреатите, особенно при последующем вовлечении в процесс желчевыводящих путей. В наших наблюдениях этот симптом был положительным в 26,8% случаев независимо от формы заболевания (Р>0,05).
В 1941 г. на Ленинградском пироговском хирургическом обществе В. М. Воскресенский предложил новый тогда симптом для диагностики острого панкреатита — исчезновение пульсации брюшного отдела аорты в надчревье. Автор рекомендовал при этом осуществлять пальпацию бережно и вместе с тем настойчиво оказывать давление на переднюю брюшную стенку во время выдоха, при наибольшем расслаблении брюшного пресса. При обследовании 16 больных острым панкреатитом он наблюдал указанный признак у 15. Механизм исчезновения пульсации состоял в прикрытии аорты увеличенной и уплотненной поджелудочной железой вследствие ее воспаления.
Однако впоследствии специалисты не были единодушны в оценке симптома Воскресенского. И. С. Полещук (1965), например, наблюдал его у 38,6% больных, Ф. С. Анкудинов (1972)—у 18,9%, А. А. Шалимов (1976), Я. Д. Абусара (1977)—у 60—70% больных. Многие считают, что особенно полагаться на данный симптом нельзя, поскольку исчезновение пульсации абдоминальной аорты в эпигастрии можно наблюдать и при других заболеваниях. Сам Воскресенский при определении признака у 120 больных с другими заболеваниями органов брюшной полости отсутствие пульсации аорты отметил у 5,4% больных. Кроме того, нередко при выраженном напряжении мышц передней брюшной стенки, вызванном перфорацией полого органа, или при чрезмерно развитой подкожно-жировой клетчатке брюшной стенки и при отсутствии острого панкреатита отмечается положительный симптом Воскресенского. К тому же он может быть положительным и у здоровых людей. Нами исчезновение пульсации брюшной аорты отмечено в 19,5% случаев.
Гораздо реже встречается симптом Дельбе — расширение пульсации аорты в эпигастральной области. В основе симптома находятся склеротические изменения в поджелудочной железе, вызванные острым или хроническим рецидивирующим панкреатитом, что приводит к уменьшению и уплотнению железы, и она служит как бы «пилотом», передающим пульсацию аорты на переднюю брюшную стенку. Нами симптом отмечен только у 5 больных с отечной формой острого панкреатита.
Симптом Щеткина—Блюмберга в начале заболевания, в связи с локализацией воспалительного процесса в забрюшинном пространстве, отсутствует или слабо выражен. При прогрессировании патологического процесса и скоплении выпота из сальниковой сумки в свободной брюшной полости и вовлечении в процесс брюшины симптом проявляется ярче; при отечной форме заболевания встречается реже. В литературе частота симптома Щеткина—Блюмберга колеблется от 10 до 68,9%. У обследуемых нами больных он наблюдался главным образом при деструктивной форме заболевания — у 70% больных, при отечной — у 9,7%.
Симптом Кюнео — прощупывание инфильтрата по ходу железы — в литературе описан редко. Мы наблюдали его в 10,3% случаев (Р>0,05).
Некоторые специалисты считают более постоянным признаком при остром панкреатите определение болезненности в области реберно-позвоночного угла слева — симптом Мейо—Робсона. По мнению В. М. Воскресенского (1949), симптом бывает положительным при поражении хвоста, тела или всей железы; он наблюдал его у трети больных. Нами этот симптом был установлен у 29% больных независимо от формы заболевания (Р> >0,05).
При пальпации живота следует обращать внимание на наличие болезненности в точке Дежардена, которая определяется при давлении над правой прямой мышцей живота, в 10 см выше пупка. Этой точке, по мнению Мейо—Робсона, соответствует устье вирсунгова протока. О положительности симптома Дежардена при остром панкреатите имеются единичные сообщения, в основном относящиеся к доантибиотиковому периоду (И. Г. Руфа-нов, 1925; М. Ю. Глезер, 1927; 3. И. Пономарев, 1930; и др.). Современные исследователи не уделяют внимания данному симптому, ввиду чего в литературе практически нет данных о частоте его встречаемости. Между тем в наших наблюдениях симптом Дежардена оказался положительным в 92,6% случаев и имел при этом первостепенное значение в установлении диагноза острого панкреатита. Это хорошо иллюстрирует следующее наблюдение.
Больная А., 56 лет, поступила в клинику через 49 часов после внезапного начала интенсивных колющих опоясывающих болей в эпигастральной области, иррадиирующих в область сердца. Боли в животе сопровождались тошнотой и многократной рвотой с примесью желчи.
Больная тучная. При поступлении температура тела 37,6°, пульс 94 уд./мин, ритмичный, артериальное давление 140/90 мм рт. ст. Губы цианотичные, сухие, часто облизывает. Язык влажный, покрыт белым налетом. Живот мягкий, принимает активное участие в акте дыхания. При перкуссии определяется болезненность в эпигастрии (симптом Раздольского). При пальпации болезненность в подложечной области и правом подреберье. Положительны симптомы Дежардена, Мартена, Преиони. Симптомов раздражения брюшины нет.
Анализ, крови: лейкоцитов 6700, эозинофилов 1%, палочкоядерных 1%, сегментоядерных 58%, лимфоцитов 35%, моноцитов 5%, СОЭ 6 мм/час. Анализ мочи: удельный вес 1021, следы белка, лейкоцитов 6—8 в поле зрения, эритроцитов неизмененных 4—6 в поле зрения, слизи немного; диастаза 1024 ед. по Вольгемуту. Протром-бин 100%, рекальцификация 1 мин 40 с; фибриноген 0,55 г%.
Диагноз: острый панкреатит. Проведено консервативное лечение. Больная выздоровела.
При тотальном поражении поджелудочной железы или локализации воспалительного процесса в ее теле или хвостовой части определяется болезненность в левом подреберье при поколачивании по реберной дуге слева. При деструктивном панкреатите признак бывает положительным в 95% случаев.
Симптом Мартена — болезненность ниже и левее точки желчного пузыря — мало известен в литературе. В наших наблюдениях он был положительным в 30,5% случаев с преобладанием при деструктивной форме заболевания.
Больной Г., 70 лет, поступил в клинику через 12 часов от начала заболевания с жалобами на постоянные сильные боли в эпигастральной области, возникшие внезапно и имеющие тенденцию к нарастанию. Боли иррадиировали в левую половину грудной клетки. Кроме того, больной отмечал многократную рвоту желчью, задержку стула, учащенное мочеиспускание.
При поступлении температура тела 36,8 °С, состояние средней тяжести, пульс 100 уд./мин, удовлетворительного наполнения и напряжения, аритмичный. Артериальное давление 140/80 мм рт. ст.
При перкуссии легких звук легочный с коробочным оттенком, аусультаnивно — везикулярное дыхание. Тоны сердца приглушены. Живот умеренно вздут, участвует в акте дыхания, при аускультации кишечные шумы отсутствуют. При пальпации живот мягкий, безболезнен в эпигастральной области и правом подреберье. Положительные симптомы Ляховицкого, Ортнера, Дежардена, Преиони, Яновера, Мартена, Щеткина—Блюмберга в правой половине живота.
Анализ крови: лейкоцитов 12500, эозинофилов 3% палочко-ядерных 5%, сегментоядерных 68%, лимфоцитов 12%, моноцитов 12%, СОЭ 56 мм/час. Анализ мочи: удельный вес 1017, белка 0,98%, лейкоцитов 10—18 в поле зрения, эритроцитов свежих 1—3 в поле зрения. Протромбин 97%; рекальцификация 2 мин; фибриноген 0,60 г%. Амилаза мочи 2048 ед.
Диагноз: острый панкреатит.
Консервативное лечение не дало улучшения. Через 5 часов после поступления — операция. Обнаружен геморрагический некроз поджелудочной железы, перитонит. Желчный пузырь напряжен, без признаков воспаления. Произведены дренирование брюшной полости, холецистостомия, введены под капсулу поджелудочной железы 0,25% раствор новокаина, антибиотики, трасилол. В корень брыжейки поперечно-ободочной кишки вставлена поливиниловая трубка для введения 3 раза в день растворов новокаина, антибиотиков, ингибиторов. Больной выздоровел.
При остром панкреатите описаны и другие болевые точки: Преиони — болезненность в точке, расположенной на два поперечных пальца выше пупка и на один палец левее средней линии; Яновера — болезненность при пальпации в 2 см левее пупка и Орловского — болезненность слева от пупка. Наибольшее значение среди них для диагностики острого панкреатита мы придаем симптому Преиони (68,29%). Симптомы Яновера и Орловского встречаются гораздо реже, к тому же дифференцировать их практически трудно, так как оба признака определяются слева от пупка. Нужно рассматривать их как один признак.
Френикус-феномен (симптом Мюсси—Георгиевского) — болезненность при надавливании пальцем над ключицей между ножками грудино-ключично-сосковой мышцы. Для большей достоверности признака следует определять френикус-феномен двумя пальцами (II и III) правой кисти путем одновременного надавливания на правую и левую ножку кивателыюй мышцы. Положительным был френикус-феномен у трети наших больных острым панкреатитом, в основном слева и значительно реже — справа, независимо от формы заболевания (Р>0,05).
Таким образом, на современном этапе для установления диагноза острого панкреатита важное значение следует придавать определению болезненности в эпигастральной области и правом подреберье, а также проявлению симптомов Дежардена, Преиони, Мартена, Яновера и френикус-феномена слева. Важно также определение болезненности в левом подреберье при поколачивании краем ладони по левой реберной дуге в момент выдоха, что свидетельствует о вовлечении в патологический процесс тела и хвоста поджелудочной железы. Последний был положительным в наших наблюдениях при отечной форме в 81,9% и деструктивной в 95% случаев, без статистически достоверной разницы между формами заболевания (Р>0,05).
Диагностика острых воспалительных заболеваний органов брюшной полости. А.К. Арсений., 1982.
Еще статьи на эту тему:
— Объективные данные при осмотре больных острым панкреатитом
— Клиника и диагностика острого панкреатита
— Частота заболевания острым панкреатитом
— Патоморфологические изменения в поджелудочной железе при остром панкреатите
Источник


