Можно ли соленья при панкреатите
Соль – незаменимый пищевой продукт, который широко используется в кулинарии, консервировании в пищевой промышленности и даже с лечебной целью в нетрадиционной медицине. Однако существует ряд заболеваний, когда ее присутствие в блюдах нуждается в строгом контроле.
Воспаление поджелудочной железы обязывает пациента внимательно относиться к своему питанию, особенно к использованию различных специй, в числе которых присутствует и соль. Следует подчеркнуть, соль при панкреатите при своем непомерном потреблении способна существенно осложнить протекание этого недуга.
Состав продукта и его виды
Хлорид натрия (в простонародье – соль) известен людям более десяти тысяч лет. Человек так привык к этому продукту на своем столе, что без него вся пища кажется безвкусной и пресной, поэтому не задумывается о том, как бездумно ее употребляет. Однако, несмотря на некоторую информацию о том, что эта пищевая добавка крайне вредна, совсем отказываться от нее нельзя. Дело в том, что присутствие хлора и натрия в других видах пищи совершенно недостаточно для полного обеспечения потребностей организма в этих веществах.
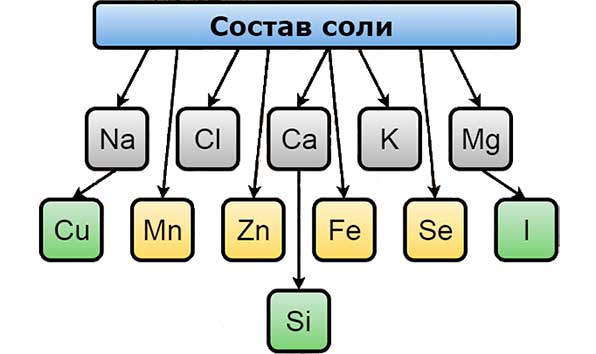
Соль богата на многие микроэлементы. Так, в ее составе присутствуют:
- Хлор.
- Натрий.
- Медь.
- Калий.
- Сера.
- Селен.
- Фтор.
- Железо.
- Марганец.
- Молибден.
- Кальций.
- Магний.
- Кобальт.
На сегодняшний день известно несколько ее видов, но самой популярной является:
Виды соли | Характерные особенности |
| Каменная | Необработанный осветленный природный продукт. |
| Поваренная | Очищенная промышленным методом. Менее полезна, чем каменная, так как во время очистки теряет какое-то количество важных микроэлементов. |
| Йодированная | Рекомендуется жителям экологически загрязненной местности и с патологиями щитовидной железы. Имеет ограниченный срок годности — не более 9 месяцев с даты изготовления. |
| Экстра | Самая агрессивная разновидность соли, так как в ее составе присутствует только один хлорид натрия. Остальные вещества полностью теряются во время выпаривания из нее жидкости и обработки содой. Имеет самую низкую полезность, помимо этого Экстра существенно тормозит вывод воды из организма. |
| Черная | Является неочищенным натуральным продуктом. В его составе присутствует повышенная концентрация йода, железа и калия. Проявляет мягкое послабляющее действие, совершенствует пищеварение. К сожалению, не имеет потребительского спроса из-за своего специфического вкуса и сравнительно большой стоимости. |
| Морская | Считается самым оптимальным вариантом, содержит значительное количество элементов. Желательно отдавать предпочтение неочищенной разновидности морской соли. Имеет бессрочный срок годности. |
| Диетическая | Отличается пониженным присутствием натрия, но зато содержит значительное количество калия и магния, что важно при сердечно-сосудистых заболеваниях. Несмотря на свое название «Диетическая», эта соль не предназначена для диет — ее рекомендуют при суставных проблемах, например, остеохондрозе. |
Помимо этого данный продукт быть как мелкого, так и крупного помола.
Какую пользу приносит соль нашему организму

К сожалению, организм человека не способен вырабатывать природную соль, поэтому кухонный хлорид натрия считается незаменимым продуктом в питании людей. Стоит отметить — для стабильного производства желудочного сока необходимо 20% соли от общего ее объема, которое получает организм.
При своем разумном применении соль:
- Участвует в нормализации водно-солевого равновесия.
- Способствует вырабатыванию желудочного сока.
- Нормализует показатель сахара в крови.
- Активно содействует росту мышц и костей.
- Регулирует показатель кислотности в клетках.
- Является непосредственно участником передачи нервных импульсов.
Ее дефицит способен привести к таким клиническим проявлениям:
- Общая слабость.
- Аритмия.
- Судороги в мышцах.
- Гипотония.
- Болезнь Альцгеймера.
Помимо этого из-за отсутствия соли либо ее нехватки, организм теряет больше воды, чем это нужно, что приводит к нарушению электролитного баланса. В итоге образуется дефицит необходимых элементов.
Хлорид натрия обладает некоторыми лечебными свойствами, поэтому используется при многих заболеваниях:
- При кожных проблемах (экзема, лишай, подагра и прочее).
- Для снятия зуда и отечности при укусах насекомых.
- При зубных недугах (пародонтоз).
- При ангине, простудных заболеваниях и кашле.
- Как средство с ранозаживляющими свойствами при ранах, порезах.
- При проявлении грибка на ногтях и стопах.
Когда продукт вреден и противопоказан

Любые продукты питания, в том числе и соль, будут полезны только при корректном своем использовании. Чрезмерное ее наличие в еде приведет к нарушению водного показателя в организме, что опасно развитием ярко выраженной отечности. Основным недостатком хлорида натрия является его характерная способность удерживать и мешать выходу избыточного скопления жидкости.
Излишек пищевой добавки способен спровоцировать:
- Интенсивную головную боль.
- Дополнительную нагрузку на сердечную мышцу.
- Сбой в работе почек, печени и легких.
Тщательный контроль над суточным ее потреблением должны соблюдать пациенты, у которых в анамнезе:
- Гипертония.
- Ожирение.
- Нарушение кровообращения.
- Почечная недостаточность.
- Ревматизм.
- Панкреатит.
- Патологии сердца и сосудов.
Влияние соли на течение панкреатического недуга

Насколько совместима соль и поджелудочная железа с воспаленной паренхимой? Стоит вспомнить, панкреатит – это воспаление ПЖ, а соль способна вызывать сильный отек тканей, что усугубляет воспалительный процесс в больном органе, тем самым препятствуя регенерации поврежденных клеток.
Почему нельзя соль при панкреатите? Соль, как и другие специи со специфическим вкусом крайне резко раздражает слизистые всей пищеварительной системы, а также повышает активность ферментов железы и секрецию желудка, что опасно рецидивом панкреатита.
При обострении воспалительного процесса
Можно ли при остром панкреатите соль? Гастроэнтерологи подчеркивают, при наличии острого воспалительного процесса показана строгая диета, поэтому соль на протяжении нескольких дней строжайше противопоказана. Помимо этого из питания также исключаются готовые продукты с ее содержанием, даже разрешенные, что позволяет предупредить образование отеков.
Категорический мораторий на употребление хлорида натрия обычно длится одну-две недели со дня рецидива.
Когда симптоматика острой фазы будет надежно купирована, а рабочие функции поджелудочной железы уверенно восстановятся, и пациент будет чувствовать себя лучше, разрешается легкое подсаливание пищи, но допустимая суточная доза соли составляет всего 5 грамм. При этом специалисты подчеркивают, если нет в ней острой необходимости, то лучше не употреблять.
Во избежание обострения болезни в дальнейшем, необходимо тщательно соблюдать врачебные предписания по питанию: не употреблять маринады, различные копчености и другие вредные продукты с повышенным соленым вкусом. Продолжительность диетического стола при острой паренхиме составляет 8-12 месяцев.
При хроническом течении панкреатита
Употребление соли при панкреатите хронической формы подразумевает ее использование в рационе больного человека. В данной ситуации суточная норма этого продукта не должна превышать 8-10 грамм, а лучшим вариантом является морская разновидность соли. При этом необходимо соблюдать такое правило – пищу нужно солить не в процессе приготовления, а непосредственно перед ее употреблением.
Если пациенту тяжело смирится с пресным вкусом еды, то соль добавляется в момент готовки блюд при условии их тщательной термической обработки. Однако врачи все же настаивают на соблюдении суточной дозировки этого продукта и не рекомендуют ее превышать. Дело в том, что во многих готовых продуктах, разрешенных при хронической патологии, уже содержится соль, поэтому ее добавление в готовящуюся пищу не всегда бывает актуальным.
Существенное снижение количества соли в рационе питания пациента с хроническим воспалением благотворно сказывается на состоянии больной железы, тем самым приближая момент выздоровления.
Продукты с повышенным присутствием соли

Известно, что при панкреатите нельзя употреблять соль в большом количестве, однако стоит обратить внимание на некоторые продукты, с повышенным ее присутствием (многие из них даже занесены в список запрещенных). Итак, к соленым продуктам относятся:
- Чипсы.
- Сухарики.
- Сосиски.
- Творог.
- Сыр.
- Хлеб.
- Маринады.
- Морепродукты.
- Соленые орешки.
- Любая выпечка.
- Хлопья на завтрак.
- Соленые овощи.
- Хлебобулочная продукция.
Самая высокая концентрация соли отмечается в таких продуктах:
- Квашеная капуста.
- Колбасы.
- Оливки.
- Брынза.
- Щелочная минеральная вода.
- Рыба (соленая и копченая).
При панкреатите подобные продукты крайне вредны, особенно в момент обострения заболевания, так как соль не только усугубляет течение болезни, а и уменьшает терапевтический эффект.
Эти продукты можно кушать только при длительной устойчивой ремиссии, при этом дополнительные блюда к ним подаются совершенно без соли.
Рецепты диетических блюд без соли
Во время обострения панкреатита пациент вынужден соблюдать бессолевой режим питания. Для того чтобы лечебный рацион принес максимальную пользу, необходимо знать как правильно приготовить такие блюда, чтобы они не только были питательными, но и вкусными.
Каша из овсянки с тыквой
 Такую кашу можно приготовить в острый период панкреатита. Для приготовления необходимо взять:
Такую кашу можно приготовить в острый период панкреатита. Для приготовления необходимо взять:
- Овсяные хлопья – 1 стакан.
- Тыква – 300 г.
- Вода – 2 стакана.
- Молоко – 1 стакан.
Тыкву очистить и нарезать кубиками, переложить в кастрюлю. Добавить немного воды и тушить 20 минут.
В другой посуде довести до кипения воду, влить молоко и еще раз закипятить, затем всыпать хлопья, варить на 5 минут дольше, чем это указано на упаковке.
Готовую тыкву и овсянку соединить и измельчить блендером.
Суп с овощами и гречкой
 По этому рецепту можно приготовить питательное первое блюдо, в котором полностью отсутствует соль. Однако его можно готовить не только в моменты рецидива болезни, но и на протяжении всей диеты, добавляя разрешенное количество соли.
По этому рецепту можно приготовить питательное первое блюдо, в котором полностью отсутствует соль. Однако его можно готовить не только в моменты рецидива болезни, но и на протяжении всей диеты, добавляя разрешенное количество соли.
Ингредиенты:
- Картофель – 1 шт.
- Морковь – 0,5 шт.
- Гречка – ¼ стакана.
- Вода – 0,5 л.
- Кабачок – ¼ шт.
Довести воду до кипения, положить в нее предварительно промытую гречку и проварить 10 минут.
Овощи очистить, промыть и нарезать кубиками, добавить к гречке и варить еще 15 минут. Когда суп будет готов, перебить его в пюре при помощи блендера.
Паровые котлеты из рыбы
 Это блюдо готовится довольно быстро и легко. Для фарша необходимо брать маложирные сорта рыбы, к примеру, филе минтая.
Это блюдо готовится довольно быстро и легко. Для фарша необходимо брать маложирные сорта рыбы, к примеру, филе минтая.
Продукты:
- Минтай – 300 г.
- Белый хлеб – 2 ломтика.
- Яйцо (белок) – 1 шт.
- Молоко – 30 мл.
Хлеб замочить в молоке до размягчения. Рыбу и подготовленный хлеб пропустить через мясорубку либо измельчить в блендере. К фаршу добавить белок, перемешать.
Руки смочить в воде и сформировать котлетки. Уложить в пароварку и готовить 20 минут.
Диетический омлет с добавлением цветной капусты
 Приготовленный по этому рецепту омлет станет идеальным решением для завтрака.
Приготовленный по этому рецепту омлет станет идеальным решением для завтрака.
Необходимые ингредиенты:
- Яйцо – 1 шт.
- Цветная капуста – 45 г.
- Молоко – 30 г.
Капусту отварить до мягкости, а затем мелко порубить. Отдельно взбить яйцо с молоком. В форму выложить сначала капусту, а сверху залить яично-молочной смесью.
Готовить в пароварке 15 минут.
Заключение
Здоровье человека с панкреатическим недугом во многом зависит от того, насколько тщательно соблюдаются ограничения в питании, в том числе и в отношении соли.
Пациент должен всегда помнить о том, что малейшее послабление в диете способно спровоцировать резкое ухудшение самочувствия и развитие воспалительного рецидива в поджелудочной железе.
При острой фазе болезни данная специя не рекомендована к употреблению, а в фазе ремиссии должна быть в рационе в ограниченном количестве до 10 грамм в сутки. Так же стоит отказаться от готовых солесодержащих продуктов питания и не использовать их для приготовления блюд.
Загрузка…
Источник
Огурцы при панкреатите – есть или не есть? Свежий огурец, невзирая на скромное содержание минералов и витаминов, – полезный овощ. Переваривание огурцов не требует ферментативной активности поджелудочной железы, и она при этом не перегружается. Поэтому возникает очевидный вопрос: можно ли есть свежие огурцы при панкреатите? В некоторых случаях даже рекомендуется огуречная диета, но есть и некоторые противопоказания.

Можно ли есть при панкреатите соленые и маринованные огурцы? Врачи утверждают, нет. Но для того чтобы понятно, правильно и достоверно ответить на оба эти вопроса, нужно разобраться с тем, что такое панкреатит и какими полезными свойствами обладает огурец.
Полезные свойства огурца
Огурец содержит до 95% воды, на оставшиеся 5-10% приходится весь минерально-витаминный состав (таблица 1). И все же огурец очень полезен по следующим причинам:

- Вода, входящая в его состав, по структуре максимально полно соответствует потребностям организма.
- Благодаря своим мочегонным свойствам огурец полезен при гипертонии, заболеваниях сердца и почек, сопровождающихся отеками.
- Клетчатка улучшает моторную функцию ЖКТ, что в свою очередь способствует улучшению всасывания питательных веществ слизистой кишечника.
- Специальный ферментативный состав огуречного сока повышает качество усвоения животных белков и вкусовые качества мясных блюд.
- Вода в сочетании с клетчаткой является одним из лучших природных адсорбентов – веществ, которые способствует выведению вредных компонентов пищи из организма.
- Огуречный сок способствует разрушению некоторых видов желчных камней (желчекаменная болезнь является одной из причин развития панкреатита, устраняя ее, огуречный сок способствует устранению одной из причин обострения хронического панкреатита).
- Огуречное пюре снимает воспаление слизистой поджелудочной железы.
- Содержащиеся в огурцах йод и щелочные соли способствуют улучшению обмена веществ. Доза йода безусловно не является лечебной, но, тем не менее, в качестве поддержания баланса микроэлементов в пище огурцы очень хороши.
Панкреатит как поражение
Под панкреатитом подразумевается ряд патологических изменений поджелудочной железы, приводящих к воспалению органа. По течению выделяют панкреатит:
- острый;
- острый рецидивирующий;
- хронический;
- обострение хронического.
Читайте также:
Как правильно принимать Даларгин.
Симптомы болезней печени и поджелудочной железы.
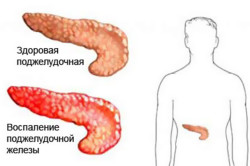 В результате воспаления ферменты, вырабатываемые железой, не поступают в двенадцатиперстную кишку, как это происходит в норме, а начинают расщеплять тело самой железы. Это означает, что любой продукт, для переваривания которого требуются ферменты поджелудочной железы, либо продукт, который стимулирует выработку этих ферментов, при его употреблении будет ухудшать состояние органа, особенно когда недуг находится в острой стадии. При этом последствия могут быть самыми плачевными. Панкреатит – это серьезное нарушение работы организма. Помимо медикаментозного лечения от пациента требуется соблюдение режима питания. Любое его нарушение приводит к появлению неприятных симптомов:
В результате воспаления ферменты, вырабатываемые железой, не поступают в двенадцатиперстную кишку, как это происходит в норме, а начинают расщеплять тело самой железы. Это означает, что любой продукт, для переваривания которого требуются ферменты поджелудочной железы, либо продукт, который стимулирует выработку этих ферментов, при его употреблении будет ухудшать состояние органа, особенно когда недуг находится в острой стадии. При этом последствия могут быть самыми плачевными. Панкреатит – это серьезное нарушение работы организма. Помимо медикаментозного лечения от пациента требуется соблюдение режима питания. Любое его нарушение приводит к появлению неприятных симптомов:
- тошнота;
- отрыжка;
- тяжесть в верхней части живота;
- вздутие живота и повышенное газообразование;
- диарея.
Могут отмечаться и такие проявления, как:
- неукротимая рвота, содержащая желчь в качестве примеси;
- острый болевой синдром в левом, иногда в правом подреберье, который невозможно снять с помощью спазмолитиков;
- опоясывающая боль в верхней части живота, которая иногда отдает в область сердца, имитируя сердечную патологию;
- механическая желтуха (желтые кожные покровы, желтые белки глаз, темная моча и светлый кал);
- «масляный стул» – выделение большого количества жира с каловыми массами;
- повышенное выделение каловых масс;
- снижение массы тела.
Требования к лечебному питанию находятся в непосредственной зависимости от характера течения заболевания.
Огурцы при остром панкреатите и рецидиве хронического панкреатита
При остром панкреатите или обострении хронического панкреатита к диете предъявляются особо строгие требования вплоть до исключения перорального питания. Как правило, при недуге рекомендованы голод, холод и покой в течение первых 2-4 дней. Могут быть назначены дополнительные мероприятия по подавлению ферментативной активности поджелудочной железы, в том числе вывод желудочного содержимого и назначение внутривенного питания, содержащего специальные антиферментативные препараты.
 Затем назначается жидкая и содержащая углеводы пища, потому что она менее всего стимулирует работу поджелудочной железы. Вплоть до 25-го дня заболевания разрешаются только жидкие или полужидкие блюда (супы-пюре на овощном отваре, протертые супы на воде из круп, паровые котлеты, пропаренные и протертые овощи). После такого рациона больному предлагают непротертый вариант диетического стола №5 П (панкреатического).
Затем назначается жидкая и содержащая углеводы пища, потому что она менее всего стимулирует работу поджелудочной железы. Вплоть до 25-го дня заболевания разрешаются только жидкие или полужидкие блюда (супы-пюре на овощном отваре, протертые супы на воде из круп, паровые котлеты, пропаренные и протертые овощи). После такого рациона больному предлагают непротертый вариант диетического стола №5 П (панкреатического).
Об употреблении в пищу свежих или соленых овощей, в том числе огурцов, в течение последующего года речь не идет.
Свежие огурцы при хроническом панкреатите
Несмотря на очевидные полезные свойства огурца при хроническом панкреатите, даже когда диетологи постепенно расширяют больному продуктовую линейку, в первые месяцы после приступа лучше воздержаться от салата из свежих огурцов.
Свежие огурцы при панкреатите стоит вводить в рацион постепенно. Следует удалять толстым слоем кожицу и участок возле плодоножки, так как вредные вещества этот овощ накапливает ближе к поверхности. Выбирать надо зрелый огурец, лучше домашний, при выращивании которого не использовались химикаты для улучшения роста и защиты от насекомых. Бытует мнение, что грубая клетчатка овоща вредит больному органу. Однако куда больший вред наносят нитраты и пестициды, используемые недобросовестными хозяйственниками в превышающих норму дозировках для придания привлекательного внешнего вида плоду. Ранние огурцы лучше не покупать, потому что они могут содержать большее количество вредных веществ (особенно нитратов), чем поздний овощ.
Начинать употребление свежих огурцов при панкреатите нужно в виде пюре (натирать на мелкой терке).
 Съедать можно небольшой огурец или половинку среднего плода. Готовить огуречное пюре следует перед употреблением порционно. Если пюре хранится в холодильнике более суток, лучше воздержаться от его употребления.
Съедать можно небольшой огурец или половинку среднего плода. Готовить огуречное пюре следует перед употреблением порционно. Если пюре хранится в холодильнике более суток, лучше воздержаться от его употребления.
Со временем можно будет приправлять пюре небольшим количеством растительного масла. И даже вернуться к салатам из огурцов. Но как бы не были полезны эти овощи, стоит воздержаться от чрезмерного употребления огурцов, чтобы избежать потери полезных веществ, т.к. огурцы способствуют выведению из организма не только вредных веществ, но и вымывают полезные.
В некоторых случаях пациентам при хроническом панкреатите может быть рекомендована огуречная диета, которая заключается в употреблении огурцов и чистой воды в течение недели. Однако следует помнить, что огурцы, которые будут при этом использованы, должны быть экологически чистыми, т.к. их количество в сутки может доходить до 8 кг. В этом случае содержание нитратов и других химикатов, даже в допустимых нормах, может повредить больному органу. Кроме того, больная поджелудочная плохо реагирует на свежие овощи, и при многих формах панкреатита такое самолечение может привести к серьезному обострению заболевания.
Соленые огурцы при хроническом панкреатите
От соленых огурцов при любой форме заболеваний поджелудочной железы лучше воздержаться. Соль, перец, лавровый лист, чеснок, хрен и любой из консервантов, который используется хозяйками для консервации огурцов (уксус, ацетилсалициловая или лимонная кислоты), увеличивает ферментативную активность железы, чего как раз пытаются избежать диетологи в период реабилитации пациентов с воспалением поджелудочной железы.
Подводя итоги, хотелось бы акцентировать внимание на некоторых основных моментах. Во-первых, диета №5 П – вот основной рацион больного панкреатитом. Во-вторых, включать ли в свое питание свежие овощи, даже такие полезные, как огурцы, следует только по согласованию с врачом. Это в первую очередь зависит от формы заболевания и тяжести его течения. И, в-третьих, все хорошо в меру, даже самый полезный овощ нужно употреблять правильно, своевременно и в количествах, приносящих пользу организму.
Источник