Можно ли обойтись без операции при панкреатите
В современном мире человеку приходится не просто жить, а выживать. Причинами являются плохая экология, синтезированные лекарства и, что печально, пища, которая, по сути, непригодна для живого организма.

В первую очередь начинают страдать органы пищеварения: желудок, желчный пузырь и печень, а также поджелудочная железа. К большому сожалению, чаще всего именно она является самым уязвимым органом, который при патологиях практически не поддается лечению, а если вовремя не принять меры, то возможен и летальный исход. Поэтому медики зачастую при серьезных обстоятельствах рекомендуют операцию. Но больные, услышав такое предложение, начинают паниковать, задавая вопрос: «Можно ли жить без поджелудочной железы человеку?». Давайте разберемся в данной теме и развеем все сомнения.
Краткие сведения о поджелудочной железе
Поджелудочная железа располагается в брюшной полости под желудком, над кишечником, в центре между желчным пузырем и селезенкой. Она залегает достаточно глубоко относительно стенок брюшной полости. Орган отчасти напоминает по форме диск, располагается поперек туловища.
При некоторых острых заболеваниях возникают следующие симптомы:
- опоясывающая боль под желудком, по бокам и в спине на уровне железы;
- боль сильная и постоянная, не пульсирующая;
- появляется тошнота.
Но точную причину болей и тошноты может определить только врач-гастроэнтеролог при помощи пальпации, УЗИ-диагностики и анализов.
Функция поджелудочной железы – это выделение ферментов для обработки пищи и выработка инсулина для снижения уровня сахара в крови. Зная об этом еще из школьной анатомии, многие люди переживают, что будет, если удалят орган.
Можно ли обойтись без поджелудочной
Так можно ли жить без поджелудочной железы человеку? Ответ врачей однозначный: конечно, нет. Ведь если в организме поднимется уровень сахара, то неизбежно наступит смерть. Без ферментов также обойтись невозможно. Организм должен усваивать все элементы, поступающие с пищей. Но ведь некоторые наши современники ведь живут без этого органа! Как так получается? Дело в том, что фармацевтические компании сумели воспроизвести гормон инсулин путем синтезирования. То есть создали искусственный аналог того, что воспроизводит поджелудочная железа. То же самое касается и ферментов. Несмотря на искусственное происхождение, лекарства помогают людям жить.
Какие причины удаления органа
Почему пациентам врачи предлагают операцию и кому это грозит? Как правило, тем, кто страдает панкреатитом, медики выписывают ферменты для поддержания нормального состояния, а также рекомендуют строгую диету. Но бывает и так, что болезнь прогрессирует, поджелудочная начинает в буквальном смысле переваривать саму себя. Вследствие этого наступает необратимый некроз (отмирание) тканей железы. Подобный процесс может повлиять на функционирование соседних органов и изменить состав крови в худшую сторону. Чтобы не было рецидива, хирург предложит частично или полностью удалить орган.
Второй причиной являются камни в протоках органа, а третьей – раковая опухоль. В этих двух случаях операция практически неизбежна.
Полностью или частично удаляют поджелудочную?
Во многих случаях все же орган частично оставляют. Чаще всего удалению подлежит голова поджелудочной железы. Можно ли жить человеку без этого органа или с оставшейся частью после операции? Этот вопрос можно задать только тому врачу, который наблюдает пациента уже долгое время и прекрасно знает его состояние.
Как правило, операция проходит очень долго (в течение 4-5 часов), так как железа располагается глубоко, работать с ней сложно. От хирурга требуется не только внимательность, но и профессионализм в данном деле. Ошибка медика может привести к летальному исходу. Восстанавливаться после вмешательства приходится долго.
Что рекомендуют врачи больным без железы?
После проведения панкреатэктомии больному назначают специальные препараты для поддержания организма, а затем прописывают строгую диету.
Отвечая на вопрос, можно ли жить без поджелудочной железы, опытный врач ответит рекомендациями, которые следует выполнять неукоснительно:
- принимать ферменты;
- вводить инсулин;
- придерживаться строгой диеты;
- больше двигаться;
- пить чистую воду;
- оставить навсегда вредные привычки.
Если соблюдать все эти правила, то можно прожить очень долго.
Выживают ли больные?
Перед операцией сами больные и их близкие начинают переживать. Можно ли жить без поджелудочной железы человеку? Но вопрос не совсем корректный, потому что дело не в том, сможет ли существовать больной без органа, а в том, какая причина патологии. Если дело лишь в камнях и самопереваривании, то человек выживет. Все будет зависеть также от состояния других органов и систем.
Другое дело, когда в анамнезе есть онкологическое заболевание с метастазами. Если врач-онколог не предложит правильное и эффективное лечение традиционными или народными средствами, то шансов на выживание мало.
Какое качество жизни и отзывы
Отзывы самих прооперированных больных и их родственников разнятся. Все зависит от силы воли самого человека. Если он сумел перебороть свои желания, научился следовать предписаниям врачей и не забывает вовремя принять лекарства, то его жизнь практически не отличается от жизни здорового человека.

«Послушные» пациенты быстро восстанавливаются и ведут нормальный образ жизни, они утвердительно отвечают на вопрос: «Можно ли жить без поджелудочной железы?». Отзывы иногда бывают и отрицательные от тех, кто очень устал от диет и бесконечных лекарств. К сожалению, много тех, кто отчаялся, поняв, что придется всю жизнь принимать ферменты и делать уколы с инсулином, не считая жестких ограничений в пище.
Какова роль желчного пузыря?
Зачастую проблемы с поджелудочной возникают из-за неправильного питания, а также по причине серьезных неполадок в работе желчного пузыря. Эти два органа взаимосвязаны между собой тем, что вместе выделяют необходимые соки в двенадцатиперстную кишку. Зачастую у людей с желчекаменной болезнью есть проблемы с поджелудочной. Кроме того, многие решаются на удаление пузыря в надежде, что сохранится работоспособность поджелудочной железы. В большинстве случаев это действительно так. Но печень не может сама контролировать выброс желчи, поэтому приходится бороться с забросами при помощи специальных лекарств.
Так можно ли жить без поджелудочной железы и желчного? Полноценно вряд ли. Если только всю жизнь принимать необходимые препараты. Поэтому нужно бережно относиться к этим двум очень важным органам.
Без поджелудочной и селезенки
Селезенка и поджелудочная железа расположены рядом, но напрямую никак не связаны. Поэтому при проблеме в одном из этих органов не ухудшается состояние другого. У селезенки задачи связаны не с пищеварением, а с кровью, лимфой и иммунной системой.

Можно ли жить без поджелудочной железы и селезенки одновременно? Ответить на этот вопрос однозначно сложно, так как подобные случаи очень редки. Но при специальной поддержке медиков жить можно.
В заключение давайте поговорим о том, как уберечь себя от проблем с поджелудочной:
- кушайте вовремя и небольшими порциями;
- избегайте вредной пищи и токсичных веществ;
- больше двигайтесь и бывайте на свежем воздухе.
Помните о том, что все зависит только от нас. Как мы относимся к своему организму, так он нам и служит. Зачастую люди не берегут себя, а позже спрашивают, можно ли жить без поджелудочной железы и желчного пузыря, селезенки? Все эти органы очень важны и лучше начать профилактику как можно скорее.
Источник
Проведение операции при панкреонекрозе – порой единственный вариант лечения, благодаря которому можно спасти пациента. И лишь в том случае, если хирургическое вмешательство проведено своевременно и по новейшим методикам. Ведь смертность при столь тяжелой патологии, которой иногда осложняется острое воспаление поджелудочной железы, высокая.

Проведение операции при панкреонекрозе – порой единственный вариант лечения, благодаря которому можно спасти пациента.
Может ли человек умереть от панкреатита? Подробнее об этом читайте тут.
Можно ли обойтись без операции
Если заболевание протекает без тяжелых осложнений, то необходимости в радикальных мерах нет. Врач проводит консервативное лечение с назначением кратковременного голодания, последующей диеты и комплекса препаратов широкого спектра действия.
Если терапия проведена квалифицированно и своевременно, то вероятность излечения без операции высока. При раннем панкреонекрозе хирургическое вмешательство нецелесообразно, поскольку крайне сложно выявить локализацию очага, в котором развивается патология. Кроме того, операции на поджелудочной железе хирургически сложны и рискованны. Больные переносят их тяжело. При панкреонекрозе в послеоперационном периоде часто возникают различные осложнения, поэтому к радикальным мерам прибегают в крайних случаях.

Если при панкреонекрозе медикаментозная терапия проведена квалифицированно и своевременно, то вероятность излечения без операции высока.
Если поджелудочная железа под действием агрессивных ферментов стремительно уничтожает себя и зона омертвения уже обширна, то без хирургического удаления разрушенных тканей органа не обойтись. Летальность больных, которых не удалось экстренно прооперировать, высока. При панкреонекрозе последней стадии пациент может умереть за считанные часы.
Кому требуется операция
Показания к хирургическому вмешательству при панкреонекрозе:
- инфекционный характер патологии;
- ферментативный абсцесс;
- геморрагический выпот в брюшной полости;
- септическая флегмона;
- боль в животе, не купируемая медикаментами;
- обширный некроз в забрюшинном пространстве;
- гнойный или ферментативный перитонит;
- панкреатический шок.
При геморрагическом выпоте под действием сверхактивных ферментов некротический процесс прогрессирует, железа кровоточит и в брюшине образуются очаги скопления крови. При ферментативном перитоните в брюшной полости накапливается много жидкости. Может сформироваться флегмона – разлитой гнойник без четких границ. Из него инфекция с кровотоком или по руслам течения лимфы быстро распространяется за границы места поражения.
Кроме инфицирования омертвевших тканей железы, показанием к хирургическому лечению при панкреонекрозе является почечная, сердечная, дыхательная недостаточность, характерная для обширного некроза.
Радикальные меры необходимы при омертвении свыше 50% тканей поджелудочной железы, поскольку слишком высок риск развития шокового состояния и системных осложнений с катастрофическими последствиями для организма.
Виды
Хирургическое лечение при панкреонекрозе часто проводится в несколько этапов. Главные цели первой операции:
- удаление всех омертвевших тканей;
- выведение экссудата (дренаж);
- уменьшение давления на соседние органы;
- отграничение некротических зон от брюшной полости.
Задача следующего хирургического вмешательства при панкреонекрозе – обеспечение проходимости протоков. Оно оказывается эффективным для каждого второго пациента. Если же восстановить нормальное состояние протоков не удается, то эта радикальная мера назначается повторно. При панкреонекрозе практикуются как прямые, так и малоинвазивные методы операций.
Прямые хирургические вмешательства
Виды открытых операций:
Резекционные:
- удаление тела;
- иссечение хвоста железы.
Сохраняющие воспаленный орган:
- абдоминизация железы (выделение ее тела и хвоста из клетчатки);
- некрэктомия (удаление омертвевших тканей) или секвестрэктомия (иссечение отдельных частей некроза).
При панкреонекрозе хирургическое лечение предусматривает удаление не только омертвевших частей поджелудочной железы или почти всего этого органа, но и желчного пузыря, селезенки, когда это необходимо. Если железу сохраняют, иссекают только омертвевшие ткани с последующей санацией органа. При панкреонекрозе с перитонитом обрабатывают антисептиками всю брюшную полость, а затем устанавливают дренажи.
Малоинвазивные
При панкреонекрозе практикуются такие виды минимально травматичных вмешательств:
- пункция – разовое удаление экссудата из некротических очагов в железе при панкреонекрозе неинфекционной природы;
- дренаж – постоянный отток жидкости через иглу при инфицированном панкреонекрозе.
Если патология носит относительно локальный характер, то удаление экссудата порой помогает избежать открытой операции. Однако к малоинвазивным манипуляциям при панкреонекрозе нередко прибегают как к временной мере для уменьшения отека. Если же деструктивная патология получила большое распространение, то показаны только прямые операции.
Реабилитация
После хирургического лечения пациент ставится на диспансерный учет в региональном реабилитационном центре или в поликлинике по месту жительства. Через каждые полгода он должен полностью обследовать органы пищеварительной системы. Тестирование включает анализы крови и мочи, УЗИ брюшной полости, а при необходимости – рентгенографию и магнитно-резонансную томографию.
Полноценное восстановление организма при панкреонекрозе невозможно без неукоснительного соблюдения диеты №5.
При наступлении ремиссии врач выдает прооперированному пациенту списки запрещенных и разрешенных продуктов. Строго следовать диете необходимо до тех пор, пока не стихнет острая форма болезни.
В период реабилитации рекомендуются:
- физиотерапевтические процедуры;
- облегченные упражнения лечебной гимнастики;
- неспешные прогулки;
- регулярное массирование области живота;
- отдых после приема пищи;
- душевный покой.
Шанс выздороветь после операции на поджелудочной железе зависит от совокупности таких факторов, как:
- форма и степень тяжести панкреонекроза;
- возраст пациента;
- адекватность лечения;
- масштабы омертвения тканей железы;
- сопутствующие заболевания.
Питание
При панкреонекрозе пациенту на пятый день после операции разрешается выпивать в сутки по 3-4 стакана воды или настоя шиповника. Если его состояние не ухудшается, назначается диета №5п, которую необходимо соблюдать 3-4 недели.

При панкреонекрозе пациенту на пятый день после операции разрешается выпивать в сутки по 3-4 стакана настоя шиповника.
Больной должен принимать пищу часто, но малыми порциями и только в теплом виде. При положительной динамике меню постепенно дополняют различными блюдами в вареном, тушеном виде либо приготовленными на пару.
Напитки и продукты под табу при панкреонекрозе:
- крепкий алкоголь, вина, пиво;
- жирные сорта мясных, рыбных, молочных продуктов;
- колбасы, копчености, консервы, сало;
- острые приправы, майонез;
- свежие и соленые, маринованные овощи;
- свежий хлеб;
- сладости, шоколад, газировки.
Осложнения
Даже если лечение проводят хирурги самой высокой квалификации, при панкреонекрозе невозможно полностью гарантировать защиту пациента от тяжелых постоперационных последствий. Перечень возможных осложнений обширен:
- запор;
- внутренние кровотечения;
- падение давления из-за потерянной жидкости на 20% и больше;
- сердечная недостаточность вследствие ослабления функции левого желудочка;
- ослабление деятельности почек;
- осложнения в дыхательном аппарате (кислородное голодание в легочных артериях);
- абсцессы в брюшной полости;
- тромбоз глубоких вен;
- нарушения обмена веществ (гипергликемия – повышенная концентрация глюкозы в крови; гипокальциемия – снижение уровня кальция в организме; ацидоз – кислотно-щелочной дисбаланс с избытком кислот);
- сахарный диабет;
- психозы (особенно при злоупотреблении алкоголем);
- энцефалопатии (головные боли, головокружения, помутнение сознания, снижение тактильной чувствительности, нервные припадки и др.);
- ослабление остроты зрения, иногда полная слепота;
- проявления полиорганной недостаточности;
- доброкачественные кисты;
- свищи, абсцессы, сепсисы, флегмоны;
- перитонит.
Прогноз
Неблагоприятный исход некроза поджелудочной железы возможен при наличии:
- структурных деформаций в ее тканях;
- некротических очагов;
- реактивных изменений (реакций на патологии близлежащих органов) в некротических очагах;
- шокового состояния.
Риск летального исхода при панкреонекрозе возрастает, если пациент обращается за врачебной помощью слишком поздно, а также при таких факторах, как:
- возраст более 60 лет;
- тяжелая гипертония;
- лейкоцитоз;
- высокая концентрация мочевины;
- гипергликемия;
- нехватка кальция в организме;
- ацидоз;
- наличие плазмы крови в тканях.
Статистика летальных исходов при панкреонекрозе варьируется от 40 до 70%. Причем каждый второй больной умирает на операционном столе. Частая причина смерти – шоковое состояние инфекционно-токсической природы. Летальный исход может наступить через 3-4 часа или дня. Если пациент выживает, то высока вероятность его инвалидизации из-за различных послеоперационных осложнений в полости брюшины.
Отзывы
Инга, 37 лет, Армавир
Мама умирала от панкреонекроза. Ей удалили хвост поджелудочной железы, она смогла выкарабкаться. Но прошел год, и мама, почувствовав себя хорошо, начала есть все, что захочется, – при панкреонекрозе! Теперь снова в больнице из-за обширного поражения органа…
Татьяна, 30 лет, Саратов
У мужа был тяжелый панкреонекроз. Перенес несколько операций. Долго лежал в реанимации. Хирург сказал, что если бы ему было не 32 года, а больше, то уже был бы похоронен. А началось все с проклятого алкоголя! Только теперь он это понял.
Похожие статьи:

Источник
Многие задаются вопросом можно ли жить без поджелудочной железы, так как данный орган регулирует пищеварение и отвечает за нормальную работу пищеварительной системы. При соблюдении ряда определенных врачебных рекомендаций человек может вести нормальный образ жизни.
Анатомическое строение поджелудочной железы
Поджелудочная железа условно подразделяется на три части — голова, тело, хвост и имеет довольно большие размеры в сравнении с другими органами тела. Части соединяется между собою специальными протоками, по которым проходит панкреатический сок, с содержанием необходимых ферментов, для дальнейшего расщепления пищи в двенадцатиперстной кишке.
Поджелудочная железа соединена с желчным пузырем, что обеспечивает нормальное переваривание пищи в тонком кишечнике. Если же у человека имеются небольшие проблемы с органами ЖКТ, то образуется ряд провоцирующих факторов, которые отрицательно воздействуют на нормальную жизнедеятельность органа.
При длительном употреблении вредных продуктов в большом количестве, злоупотреблении алкоголем в поджелудочной железе происходят необратимые изменения, что приводит к различным патологиям (панкреатит, онкологические процессы).
Коварность воспаления в поджелудочной железе заключается в том, что орган находится глубоко в брюшине и на первоначальном этапе сложно диагностировать возникновение негативной симптоматики.
Острые воспалительные процессы, онкологию диагностируют при наличии острой симптоматики (сильные боли, тошнота, рвота, расстройство стула). Для того чтобы установить точную причину возникшего дискомфорта проводят УЗИ, МРТ, сдают общий и биохимический анализ крови, мочи.
Видео: Как дальше жить. Рак поджелудочной железы. Здоровье
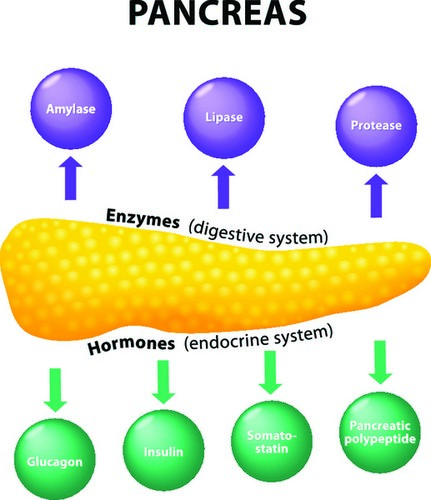
Основные функции органа
Поджелудочная железа синтезирует необходимые ферменты для переваривания белков, жиров и углеводов. Из переваренной пищи образуется пищевой комок, который попадает в кишечник для дальнейшего выведения из иранизма.
При возникновении сбоя в работе органа отмечается изменение функциональности пищеварительной системы, что является причиной развития негативных последствий в организме.
Второй основной функцией поджелудочной железы является выработка инсулина для нормализации уровня сахара в крови. Нехватка вещества в организме вызывает развитие сахарного диабета, который не поддаётся лечению и требует постоянного приема специальных медикаментозных препаратов.
Наличие панкреатита подразумевает проведение медикаментозной терапии в большинстве случаев без оперативного вмешательства. Если же диагностированы злокачественные образования, то показанием является удаление органа.
При тяжелом течении онкологического процесса прогноз выживаемости без поджелудочной железы составляет всего 20%, поэтому важно выявить патологические изменения на первоначальном этапе развития.
Причины нарушений
Основными причинами нарушения нормального функционирования поджелудочной железы считают нижеприведенные провоцирующие факторы:
- Чрезмерное злоупотребление вредными привычками (алкоголь, сигареты);
- Неправильное питание (чрезмерное употребление жирной и калорийной пищи с повышенным содержанием белка животного происхождения);
- Преобладание в рационе копченных, кондитерских изделий, различных солений;
- Наличие сахарного диабета;
- Нарушения эндокринного характера (изменение гормонального фона);
- Проведение операций на органах брюшной полости часто приводит к развитию острого панкреатита;
- Камни в желчном пузыре;
- Длительный прием сильнодействующих препаратов химического происхождения;
- Перенесенные инфекционные и вирусные заболевания;
- Наличие генетической предрасположенности;
- Механические травмы органа;
- Воспалительные процессы в органах ЖКТ и брюшной полости;
- Различные новообразования, кисты.
Поджелудочная железа остро реагирует на любые погрешности в питании и воспалительные процессы, поэтому основной профилактической мерой является ведение здорового образа жизни и правильное питание.
Можно ли жить без поджелудочной железы, желчного пузыря и селезенки?
Чаще всего наличие камней в желчном пузыре связано с развитием острого панкреатита, так как два органа соединены между собой и влияют друг на друга при возникновении сбоя в их работе. Такие диагнозы требуют правильного и своевременного лечения с обязательным соблюдением лечебного питания в течение продолжительного времени.
Основным методом лечения камней в желчном пузыре является удаление органа или же устранение образовавшихся конкрементов при использовании других методик (лапароскопия, дробление).
В периоде восстановления регуляцию нормального заброса желчи в двенадцатиперстную кишку необходимо осуществлять при приеме специальных лекарств (холинолитиков) растительного и химического происхождения.
Нормальная жизнедеятельность человека невозможна без наличия двух таких важных органов, как поджелудочная железа и желчный пузырь. В данном случае требуется тщательный контроль над общим состоянием и постоянный прием лекарств.
Поджелудочная железа и селезенка являются органами, которые не взаимосвязаны между собой, поэтому при возникновении нарушений не отмечается ухудшения работы в одном из них.
Селезенка в организме выполняет функции, связанные с лимфой, кровообращением и иммунной системой. При этом отсутствие обоих органов в организме вызывает серьезные осложнения в организме и требует соблюдения строжайших ограничений.
Видео: В России у женщины без поджелудочной железы родился здоровый малыш
Показания к удалению поджелудочной железы
Удаление поджелудочной железы производят только при наличии явных показаний. Врачи стараются проводить консервативную терапию и по возможности предотвратить оперативное вмешательство.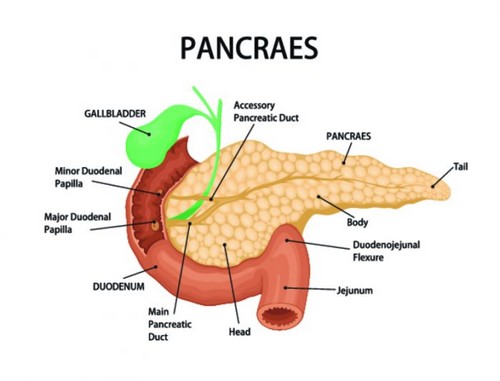
Полную или частичную резекцию могут проводить при наличии определенных заболеваний, которые более подробно рассмотрены в таблице ниже.
| Установленный диагноз | Особенности течения |
| Онкологические процессы в поджелудочной железе | Такая диагностика имеет плохую статистику, и степень выживаемости не превышает 10%, так как чаще всего рак выявляют на последней стадии. Продление жизни возможно только при полном удалении органа. |
| Панкреатит в острой форме | Заболевание может развиваться очень быстро и при отсутствии правильного своевременного лечения привести к некрозу, который требует незамедлительного удаления пораженной ткани органа. |
| Панкреатит в хронической форме | Постоянные рецидивы, отсутствие лечебного эффекта при приеме медикаментов может являться показанием для частичного или же полного удаления органа. |
| Муцинозные опухоли | Образования развиваются в протоках поджелудочной железы, и вызывают развитие онкологического процесса. В данном случае также требуется частичная или же полная резекция. |
| Травмы органа обширного характера | Разрыв поджелудочной железы, сильное кровотечение требует проведения резекции для сохранения жизни пострадавшего пациента. |
| Процессы геморроидального характера | При отсутствии хирургического лечения состояние больного может стать критическим и привести к смертельному исходу. |
| Кисты, псевдокисты и абсцессы | Данный диагноз может привести к летальному исходу при сильном воспалении органов брюшной полости, полной интоксикации организма и полиорганной недостаточности. |
Резекция поджелудочной железы при хроническом панкреатите проводится довольно редко, так как при соблюдении всех рекомендаций человек может вести нормальный образ жизни без оперативного вмешательства.
Особенности проведения операции
Панкреатэктомия является сложным видом хирургического вмешательства, при котором поводится полная или частичная резекция поджелудочной железы. Если же общая клиническая картина предполагает наличие септического процесса, некроза или же метастаз, то дополнительно удаляют селезенку, желчный пузырь, кишечник и другие пораженные близлежащие органы.
Во время осуществления операции могут развиться такие осложнения, как массивное кровотечение, занесение инфекции. Такая симптоматика может стать причиной летального исхода пациента на операционном столе, поэтому перед осуществлением манипуляции врачи дают относительные гарантии.
Хирург осуществляет разрез в области расположения органа и изучает общее состояние. Далее, производится полное или частичное удаление пораженного участка с обязательным зажимом сосудов для предотвращения обширного кровотечения.
В ходе операции врач оценивает состояние близлежащих органов и по необходимости производит их удаление. Рана зашивается специальными нитками, которые рассеваются или же при использовании скоб. В большинстве случаев осуществляется лапароскопия с минимальными разрезами кожного покрова.
Современная медицина и новые технологии позволяют увеличить процент выживаемости при удалении поджелудочной железы. Исключение составляет наличие тяжелого онкологического процесса в организме.
Специальная программа по восстановлению предлагает ведение специального образа жизни, направленного на реабилитацию организма и возмещение функциональности утраченного органа при соблюдении строгой диеты и приеме определенных лекарств.
Восстановление после операции
После проведения оперативного вмешательства пациент некоторое время (несколько дней или же недель в зависимости от диагноза) проводит в условиях стационара, а затем выписывается с соблюдением постельного режима в домашних условиях на установленный срок.
В первые 5–7 дней пациент находится на строгой диете (бульоны, минеральная или же очищенная вода, отвар шиповника, других лекарственных трав) без употребления твердой пищи. Дискомфорт может беспокоить больного в течение нескольких месяцев, так как нормальное пищеварение нарушено.
В периоде восстановления назначают антибиотики широкого спектра действия (ципрофлоксацины, макролиды, пенициллины). Препараты предотвращают воспаление и предупреждают возникновение гнойно-септического процесса. Лекарства обезболивающего действия назначаются в виде капельниц, а дозировка определяется лечащим врачом.
Осложнением удаления поджелудочной железы является развитие сахарного диабета. При таком диагнозе требуется регулярное введение инсулина для нормализации уровня сахара в крови. После полного восстановления пациенту выписывают комплекс препаратов, которые заменяют функции органа.
Как правильно питаться после удаления поджелудочной железы?
Правильное питание после панкреатэктомии является основной профилактической мерой по предотвращению развития серьезных осложнений. Если же больной не соблюдает диету, то он не сможет жить без наличия органа.
В первое время назначается голодная диета (только вода, отвары лечебных трав). По истечении времени вводят такие диетические продукты:
- Некрепкий и несладкий чай;
- Постные супы без соли;
- Омлет из белков на пару;
- Каши на воде (гречка, рис);
- Небольшое количество растительного масла, нежирного творога;
- Черствый хлеб;
- Овощи, которые не вызывают повышенного газообразования;
- Мясо нежирных сортов (курица, кролик, молодая телятина).

Врачи рекомендуют в течение всей жизни соблюдать диету, ограничить потребление соли (не более 8 грамм) и простых углеводов. Все блюда должны быть приготовлены по безопасным методам кулинарной обработки (варка на пару, запекание, тушение).
Прогнозы по выздоровлению и дальнейшей жизнедеятельности пациента
Продолжительность жизни без поджелудочной железы зависит от поставленного диагноза, индивидуальных особенностей организма и соблюдения назначенных рекомендаций врача на постоянной основе.
Если же удаление производилось при онкологическом течении процесса, то прогноз выживаемости зависит от того на какой стадии было выявлено злокачественное образование. В большинстве случаев при правильном подборе медикаментов и соблюдении диеты человек может вести вполне нормальный и сбалансированный ритм жизни.
При удалении органа требуется восполнять в организме нехватку инсулина и ферментов, необходимых для нормализации пищеварения. В восстановительном периоде рекомендован курс антибиотиков, строгая диета.
Обзор необходимых препаратов при отсутствии поджелудочной железы
Для того чтобы обеспечить нормальное функционирование поджелудочной железы необходимо принимать препараты определенной категории, которые более подробно рассмотрены ниже.
Препараты ферментного действия
Препараты ферментативного происхождения (Креон, Фестал, Мезим) являются основными лекарствами, которые заменяют деятельность поджелудочной железы. Средства содержат амилазу, липазу.
Ферменты устраняют нарушенный процесс пищеварения и предотвращают появление вздутия, расстройства стула. Дозировка назначается индивидуально лечащим врачом в зависимости от общего состояния больного.
Обезболивающие лекарства
Для полного восстановления поджелудочной железы обезболивающие препараты необходимо принимать на протяжении нескольких месяцев. После оперативного вмешательства больному могут назначать блокады Новокаина, Атропина или же других сильнодействующих анальгетиков.
При улучшении общего состояния пациента переводят на спазмолитические препараты (Но-шпа, Спазмолгон, Дротаверин). Лекарства нужно принимать не чаще чем 1–2 раза, так как они могут вызывать привыкание.
Антациды
Препараты антацидного происхождения назначают для устранения метеоризма, вздутия живота и изжоги. Наиболее эффективные средства: Гастрацид, Альмагель, Фосфалюгель.
Курс лечения составляет от 7 до 15 дней. Дозировка в большинстве случаев назначается индивидуально. При правильном приеме отсутствуют серьезные противопоказания и побочные действия.
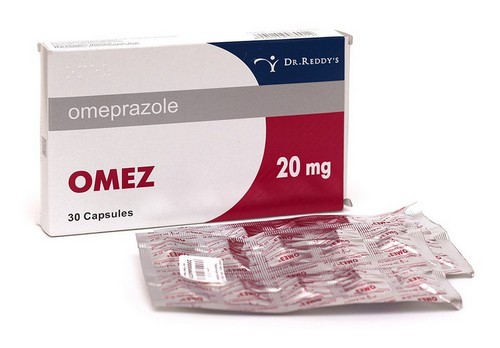
Блокаторы протонной помпы
Препараты данной категории хорошо устраняют воспаление и предотвращают развитие язвы желудка и кишечника. Основные медикаменты: Омепразол, Омез, Ультоп. График приема не более 2 раз в сутки в утреннее время.
Общий курс лечения 4 недели. Дозировку назначает лечащий врач в зависимости от общего состояния пациента и наличия возможных противопоказаний к приему определенного вида лекарства.
Комплексы с содержанием витамин для укрепления иммунитета
Прием витаминных комплексов обеспечивает укрепление организма и способствует восполнению минерального баланса. Наиболее популярные средства: Витрум, Гравитус, Алфавит, Компливит. Дозировка составляет 1 таблетку в сутки на протяжении 30 дней.
Профилактические курсы можно повторять 3 раза в год. Если же возникает аллергическая реакция, то необходимо прекратить прием и обратиться к лечащему врачу.
Первое время после проведения операции лечащий врач может назначать эффективные средства для нормализации стула в индивидуальной дозировке. Препараты прекращают принимать после восстановления нормальной работы кишечника.
Пересадка органа
В странах СНГ операции по пересадке поджелудочной железы проводятся довольно редко в специализированных клиниках (статистика составляет примерно тысячу манипуляций в год). Осуществление процедуры считается очень сложным, дорогостоящим и требует наличия высококвалифицированного специалиста.
Пациент проходит полное обследование и получает необходимое заключение для проведения дал
