Можно ли есть яблоки и морковь при панкреатите
Присутствие воспаления в поджелудочной железе не только вынуждает человека регулярно принимать лекарства против панкреатита, но и тщательно подходить к рациону своего питания. Правильно подобранные пищевые продукты не только снижают вероятность рецидива болезни, а и подпитывают ослабленный организм питательными веществами и витаминами.
Многие больные интересуются, можно ли при панкреатите есть сырую морковь, насколько допустимо ее присутствие при данном заболевании и как правильно ее приготовить, чтобы не спровоцировать обострение недуга?
В чем заключается полезность моркови
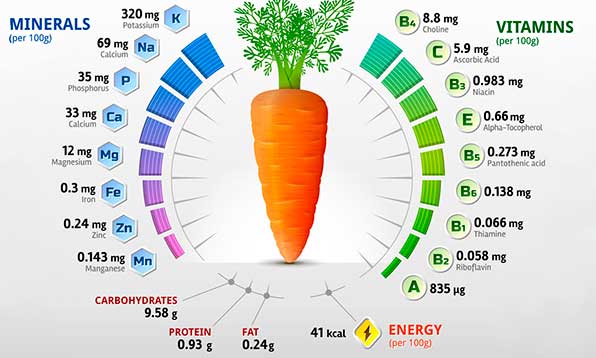
Во всем мире этот овощ пользуется популярностью благодаря своим прекрасным вкусовым и полезным качествам. Помимо этого морковка широко используется в нетрадиционной медицине при лечении многих заболеваний.
При правильном применении оранжевый корнеплод может помочь насытить организм нужными витаминами и микроэлементами. Кроме этого он ускоряет процессы метаболизма и улучшает поступление кислорода в ткани. Все эти целительные свойства морковки давно признаны официальной медициной, а ее семена даже используются в изготовлении некоторых медикаментов, действие которых направлено на улучшение сердечных функций и проходимости кровяных сосудов.
Помимо этого морковь:
- Улучшает зрение.
- Повышает иммунитет.
- Нормализует работу ЖКТ.
- Насыщает организм витаминами.
Основное составляющее вещество овоща — бета-каротин, однако в морковь является источником и других питательных веществ, в том числе:
- белков;
- углеводов;
- жиров;
- клетчатки;
- энзимов;
- антиоксидантов.
Витаминный состав корнеплода | Полезные микроэлементы |
| Бета-каротин (витамин A) Тиамин (витамин B1) Рибофлавин (витамин B2) Пантотеновая кислота (витамин B5) Пиридоксин (витамин B6) Фолиевая кислота (витамин B9) ТЭ (витамин E) Аскорбиновая кислота (витамин C) Ниациновый эквивалент (витамин PP) Биотин (витамин HH) Филлохинон (витамин K) | Бор Ванадий Кальций Йод Магний Железо Медь Калий Селен Цинк Фосфор Кобальт Хлор Натрий Молибден Сера Марганец |
Особенности употребления корнеплода при панкреатите

Следует сразу отметить, возможное присутствие корнеплода в меню пациентов с панкреатитом во многом определяется особенностями протекания самого заболевания. Известно, воспаление поджелудочной железы бывает двух форм:
- Острой.
- Хронической.
Исходя из этого, и разрабатывается диетический стол больного. Итак, можно или нет кушать морковку людям с проблемной ПЖ и какие существует при этом нюансы, будет рассказано ниже.
Острый панкреатит и морковь
Насколько совместимы морковь и панкреатит в своей острой стадии проявления? Гастроэнтерологи подчеркивают, в случае острого или хронического обострения болезни человек госпитализируется в стационар, где проводится интенсивная лечебная терапия для купирования панкреатического приступа. Соответственно, в первые 1-3 дня рецидива рекомендовано полное голодание с целью снижения яркости воспалительного процесса в больном органе.
Если симптоматика обострения успешно ликвидирована и состояние человека улучшается, назначается щадящий режим питания в виде протертых в пюре блюд, в том числе и с морковкой. Этот корнеплод разрешается ввести в меню через неделю после устранения рецидивных моментов недуга.
Сырая морковь даже хорошо измельченная, но не проваренная, остается крайне грубой для воспаленной железы, поэтому может усугубить состояние больного. При неправильном своем употреблении во время приступа панкреатита овощ может спровоцировать:
- Дополнительную выработку панкреатического сока и ферментов, что для воспаленной железы крайне опасно.
- В сырой моркови содержится особое вещество, а для его расщепления необходимо повышенное присутствие инсулина, который при воспалении ПЖ вырабатывается в очень малом количестве. В итоге создается дополнительная нагрузка на железу.
Порция блюда за один прием не должна быть больше 150 г.
В отношении морковного сока при обострении панкреатического недуга, то врачи обращают внимание на следующее: сырой овощ содержит повышенное количество клетчатки (3,2 г клетчатки на 100 г моркови), которая очень плохо переваривается воспаленной железой, провоцируя:
- Диарею.
- Метеоризм.
- Боль в животе.
- Вздутие живота.
При варке корнеплода клетчатка расщепляется на простые сахара, но возникает другая опасность – увеличение гликемического индекса, то есть показатель глюкозы повышается в 4,5 раз. Как видим, морковный сок для поджелудочной железы при остром панкреатите принимать противопоказано.
Хронический панкреатит в фазе ремиссии и морковь

При хроническом панкреатите пациент должен продуманно подходить к своему питанию, малейшее отклонение от врачебных рекомендаций опасно обострением болезни. Следует стараться избегать всех продуктов, способных осложнять работу больного органа. Морковь при хроническом воспалении железы может присутствовать в питании больного, но с тщательным соблюдением нормы своего употребления и способов приготовления.
Сырая морковь при панкреатите стойкого затухания остается под запретом, ее разрешается кушать только после термообработки в следующих видах:
- Отварная.
- Припущенная.
- Тушеная.
- Запеченная.
- Приготовленная на пару.
Жареная морковь, как и другие жареные блюда – под строгим запретом.
При этом стоит придерживаться допустимого количества — за один прием разрешается скушать не больше 150 г морковки. Морковный сок можно принимать только в разбавленном виде, к примеру, его можно развести картофельным или яблочным соком, водой или травяным отваром (шиповника, ромашки и пр.).
Сок из морковки проявляет слабительное действие, если после его приема появилась диарея, от него стоит на время отказаться. Если побочных реакций не наблюдается, его можно пить с небольшим присутствием мякоти. Суточное потребление сока – не более 500 мл, при этом лучше принимать после еды через день.
Для того чтобы оранжевый овощ принес максимальную пользу, необходимо вводить морковь в питание постепенно и только после других овощей и фруктов, разрешенных при этой форме болезни.
Рецепты диетических блюд с морковкой при панкреатите
Диетическое питание не только обладает целебными свойствами, а при умелом своем приготовлении может быть вкусным. Предлагаем подборку рецептов полезных блюд с морковкой, которые можно приготовить для больного с панкреатитом.
При этом стоит учитывать, что для приготовления диетических блюд используются молочные продукты с малой жирностью.
Морковное пюре при остром панкреатите
 Диетическое пюре из 3-4 морковок разрешается ввести в питание после устранения острых приступов воспаления в ПЖ, при этом блюдо готовится без добавления соли.
Диетическое пюре из 3-4 морковок разрешается ввести в питание после устранения острых приступов воспаления в ПЖ, при этом блюдо готовится без добавления соли.
Как приготовить:
- Овощ очистить, промыть.
- Нарезать мелкими кубиками и положить в кастрюлю.
- Добавить воды, чтобы она слегка покрыла овощ.
- Проварить 30-40 минут с момента закипания.
- Горячую морковку при помощи миксера измельчить в пюре.
Морковная запеканка в мультиварке
 Для приготовления 1 порции запеканки потребуется такие продукты:
Для приготовления 1 порции запеканки потребуется такие продукты:
- Морковка – 200 г.;
- Яйцо – 0,5 шт.;
- Манка – 10 г.;
- Молоко – 30 г.;
- Сахар – 10 г.;
- Соль – 2 г.;
- Сметана – 40 г.;
- Слив. масло – 10 г.;
- Пшеничные сухари – 5 г.
Как приготовить:
- Корнеплод помыть, очистить и натереть на мелкой терке.
- Половину яйца взбить с сахаром.
- Полученную смесь соединить с морковкой, влить молоко, всыпать манную крупу, перемешать до однородности.
- Чашу мультиварки смазать сливочным маслом, выложить морковно-манную смесь.
- Выпекать при режиме «Выпечка» примерно 65 минут.
- Переложить на блюдо, полить сметаной и подать на стол.
Картофельно-морковные котлетки
 Для приготовления диетических котлет потребуются такие ингредиенты:
Для приготовления диетических котлет потребуются такие ингредиенты:
- Картофель – 4 шт.;
- Морковь – 2 шт.;
- Манка – 1 ст.л.;
- Молоко – 100 мл.;
- Мука – 1 ч.л.;
- Слив. масло – 1 ст.л.
- Яйцо – 1 шт.;
- Соль – щепотка.
Как приготовить:
- Картофель очистить и отварить до мягкости.
- В другую посуду влить молоко, добавить сливочное масло и подогреть до 70 градусов.
- Морковь очистить и нашинковать мелкой соломкой, всыпать в молочно-масляную смесь. Выдержать на слабом огне до полуготовности, постоянно помешивая, чтобы не пригорело. Снять с огня, охладить.
- Горячий картофель протереть через сито либо измельчить в блендере, дать остыть.
- Отделить белок от желтка. Белок взбить в пену.
- Соединить морковь, картофельное пюре, взбитый белок. Добавить к ним манку и желток, все перемешать.
- Сформировать небольшие котлетки, обвалять в муке.
- Выпекать в духовке 30 минут при 180 градусах.
- Перед подачей на стол полить сметаной.
Добавление нежирной сметаны или сливочного масла в морковные блюда улучшает процесс усвоения бета-каротина.
Суфле из яблок и морковки на пару
 Разнообразить диетический стол при панкреатите поможет вкусный десерт, приготовленный на пару из следующих продуктов:
Разнообразить диетический стол при панкреатите поможет вкусный десерт, приготовленный на пару из следующих продуктов:
- Морковка – 1 шт.;
- Яблоко – 1 шт.
- Творог — 250 мл.;
- Яйцо – 1 шт.;
- Сахар — 2 ч.л. .;
- Сливочное масло – 2 ч.л.
Как приготовить:
- Овощ очистить, промыть, нарезать маленькими кубиками и припустить в небольшом количестве воды до мягкого состояния.
- С яблок снять кожуру, удалить сердцевину и вместе с готовой морковкой измельчить в блендере либо пропустить через мясорубку.
- В полученную смесь добавить творог, перетертый с сахаром желток и растопленное масло, перемешать.
- Отдельно взбить белок в крепкую пенку и добавить к остальным продуктам.
- Формочки смазать маслом, выложить пюре и готовить на паровой бане или в мультиварке 20 минут.
- Перед подачей на стол добавить йогурт или сметану.
Морковный сок
Полезный и питательный напиток готовится очень легко:
- Корнеплоды помыть, очистить.
- Пропустить через соковыжималку, процедить.
- Разбавить другим допустимым соком, принимать по 150-200 мл через день.
Морковь тушеная с добавлением чернослива
 Прекрасным дополнением в лечебном питании станет тушеная морковка с черносливом:
Прекрасным дополнением в лечебном питании станет тушеная морковка с черносливом:
- Морковь – 250 г.;
- Слив. масло – 7 г.;
- Молоко – 13 мл.;
- Сметана – 25 г.;
- Чернослив – 60 г.
Как приготовить:
- Очищенную и промытую морковку нашинковать тонкой соломкой или натереть на терке.
- Переложить в кастрюлю с толстым дном, добавить масло и молоко.
- Тушить на слабом огне до полуготовности, периодически помешивая, чтобы не пригорело.
- Чернослив перебрать, промыть и замочить в теплой воде на 15 минут.
- Затем порезать кусочками и добавить к морковке, довести до полной готовности. Для улучшения вкуса можно добавить 1 ст.л. изюма. Чернослив можно заменит курагой.
- На стол подать, полив сметаной.
Заключение
При помощи блюд из моркови можно разнообразить диетический рацион при панкреатите. При грамотном своем применении этот полезный и вкусный корнеплод только принесет пользу, однако самостоятельно вводить морковку в питание не стоит. Необходимо проконсультироваться со специалистом, который подскажет оптимальные варианты блюд и особенности ее употребления с учетом клинических проявлений недуга.
Загрузка…
Источник
Запрещённые овощи при панкреатите
Растительная пища при панкреатите незаменима. Использование овощей и фруктов положительно влияет на состояние здоровья. Эти продукты способствуют восстановлению поджелудочной железы после перенесенного острого воспаления. За счет богатого витаминами и минеральными веществами состава овощи и фрукты ускоряют регенерацию паренхиматозной ткани железы и нормализацию ее экзокринной и эндокринной функций.
В свежих плодах и овощах содержится много витаминов, полезных веществ, в некоторых из них присутствуют природные ферменты, облегчающие работу поджелудочной железы. Однако в них имеется и грубая клетчатка, затрудняющая пищеварение в период обострения. Перед употреблением фруктов и овощей необходимо уточнить, какие из них рекомендуются диетологами для использования при наличии патологии поджелудочной железы, а какие категорически запрещаются.
Запрет на употребление некоторых овощей и фруктов обоснован тем, что в их состав входит много грубой клетчатки, которая вызывает усиление перистальтики органов ЖКТ. Повышение моторной функции этих органов при панкреатите приводит к развитию серьезных патологических состояний.
Фрукты при панкреатите необходимо включить в рацион, поскольку в них имеется очень большое количество полезных веществ. Однако употреблять фрукты нужно после обострения, поскольку на первые 3 дня заболевания они способны осложнить состояние, так как включают в состав сахар, а некоторые и белки. Для их расщепления требуются ферменты, которые при панкреатите вырабатываются в недостаточном количестве.
При отсутствии диспепсических расстройств рекомендуется начать прием отвара шиповника без сахара, по 100 г дважды в день. Если поджелудочная железа на это реагирует положительно, рацион можно расширить.
Не допускается использование кислых сортов яблок, вишни, смородины, из цитрусовых в ограниченных количествах можно использовать мандарины, апельсин, а грейпфрут категорически запрещается. Нужно полностью отказаться от употребления консервированных фруктов, соков и компотов. Желательно предпочтение отдавать сезонным плодам, небольшое количество которых разрешается использовать в сыром, предварительно очищенном от кожуры и сердцевины виде.
Фрукты и ягоды рекомендуется употреблять после обработки, а не сырыми. Их в основном готовят на пару или в качестве гарнира ко вторым блюдам. При панкреатите лучше всего использовать фрукты с мягкой кожурой и сладким вкусом. Нельзя есть фрукты на голодный желудок, они легче перевариваются, если употребляются без кожуры.
При панкреатите разрешается употреблять:
- Яблоки. Фрукты можно запекать, заправляя изюмом, корицей. При использовании в сыром виде рекомендуется фрукт очистить от кожуры и измельчить на терке. Зимние сорта яблок не советуется использовать, так как у них грубая консистенция.
- Фейхоа. Полезность фрукта в том, что он содержит большое количество витамина В3, который способствует работе поджелудочной железы. Фрукт предотвращает формирование раковых клеток, нормализует артериальное давление.
- Бананы. Разрешается использовать и во время обострения заболевания после снятия симптоматики.
- Арбуз и дыня. Фрукты содержат большое количество клетчатки и поэтому при обострении панкреатита использовать их не разрешается. При продолжительной ремиссии фрукты можно включить в рацион постепенно. В арбузе содержится большое количество фруктозы, и использовать этот фрукт нужно в ограниченных количествах, так как панкреатит часто провоцирует развитие сахарного диабета. Дыня имеет слабительное воздействие.
- Авокадо. Фрукт содержит большое количество жира и разрешается употреблять при ремиссии.
- Киви. Фрукт способствует выведению токсических веществ, которые в значительном количестве накапливаются в организме в период панкреатита. Фрукт очищает сосуды, активизирует кровоток, повышает иммунитет, переваривается легко, и, несмотря на то, что он считается цитрусовым, не оказывает раздражающего воздействия. За день можно использовать два спелых плода киви, предварительно устранив кожуру и измельчив фрукт в блендере.
- Ананасы. В состав фрукта входит уникальный компонент бромелайн, который способствует улучшению пищеварения. Ананас советуется использовать при хроническом панкреатите. Фрукт содержит высокое количество сахара и кислоты, и поэтому их включение в питание в период обострения запрещается.
- Персики. Фрукт способствует восстановлению поджелудочной железы, повышает иммунитет.
При панкреатите разрешается употреблять также некоторые ягоды:
- Смородину и крыжовник. Из них готовят свежие соки, которые перед употреблением следует разбавлять водой;
- Черешню, голубику, бруснику;
- Клубнику и малину (эти ягоды лучше использовать в период ремиссии). На основе этих ягод можно готовить кисель и муссы;
- Шиповник (разрешается использовать в любой стадии болезни).
Использовать сухофрукты при панкреатите нужно с осторожностью, поскольку в них содержится больше сахара и клетчатки, что вредно для поджелудочной железы. Лучшим вариантом для использования сухофруктов является приготовление компота, который называется узвар. Готовить такой полезный и вкусный напиток нетрудно.
Нужно взять по неполному стакану сушеных фруктов (яблок, чернослива, шиповника) и три литра воды. Сухофрукты нужно залить водой и ставить на медленный огонь. После закипания компот необходимо варить еще 20 минут. После нужно полученный напиток настаивать до охлаждения. В период ремиссии такой напиток следует обязательно включить в рацион.
При панкреатите не разрешается использовать в еде курагу, сушеные бананы, инжир, финики, поскольку в этих сушеных фруктах содержится много углеводов, сахара и растительного масла.
Острая стадия воспалительного процесса в поджелудочной железе имеет довольно тяжелую и выраженную симптоматику и требует строгого ограничения при выборе блюд. В первые дни специалисты назначают лечебное голодание, таким способом обеспечивая максимальный покой организму. Прием пищи начинается с третьего дня и включает жидкие диетические супы без соли, богатые углеводами.
В рацион, начиная с пятого дня, вводят отварные или паровые овощи и фрукты в форме пюре. Список разрешенных продуктов при этом весьма ограничен. Разрешается употребление картофеля, кабачков, моркови и цветной капусты. Постепенно список разрешенных овощей и фруктов расширяется, продукты в меню вводят, начиная с малых порций (примерно с двух — трех ложек), постоянно наблюдая за реакцией организма, поскольку у одних пациентов использованный овощ или фрукт может хорошо перевариваться и не вызывать проблемы, а у другого больного может наблюдаться обострение заболевания.
Диета при панкреатите должна соблюдаться на протяжении одного года после перенесенного приступа панкреатита. Соблюдение указаний врачей и правильно составленное меню помогают предупредить деструктивные процессы и нормализовать секрецию клеток и тканей поджелудочной железы.
К запрещенным овощам, которые категорически не разрешается использовать вне зависимости от стадии панкреатита или течения заболевания относятся шпинат и щавель, которые содержат вредные при патологии кислоты. К таким овощам относятся также хрен, редис и чеснок, которые вызывают повышенный метеоризм, увеличивают кишечник, становятся причиной появления боли в левом подреберье при панкреатите, а также вызывают обострение холецистита.
На обостренной фазе не рекомендуется использование болгарского перца, поскольку его состав нагружает железистые клетки. При переваривании перца требуется большое количество ферментов, нехватка которых является одним из основных характеристик воспаления поджелудочной железы. Строго запрещается использование грибов, бобовых.
Категорически запрещается употребление кукурузы, гороха, фасоли, спаржи, белокочанной капусты, которые провоцируют повышенный метеоризм. Не допускается использование недозрелых жестких фруктов, имеющих выраженный кислый вкус и способных вызвать нарушение пищеварительного тракта и стула больного. Запрещается использование зимних сортов яблок с повышенной кислотностью, недозрелого киви, абрикоса, граната и его сока, груш поздних сортов, грейпфрута, айвы, лимона.
Запрещается употребление винограда (но в редких случаях он разрешен), строго запрещено кушать инжир и финики (они слишком сладкие). Клюкву, черемуху, черноплодную рябину, калину в не замороженном виде запрещено употреблять при панкреатите, из-за повышенной кислотности.
Рекомендуется вводить в рацион больного такие овощи:
- картофель, а также сок из него;
- морковь;
- цветная капуста;
- свекла;
- кабачки;
- тыква и сок из неё.
Данные овощи рекомендуются к употреблению при любой форме и стадии развития заболевания. Обусловлено это тем, что состав этих плодов оказывает положительное воздействие на поджелудочную железу и желудочно-кишечный тракт — снимает воспаление, уменьшает спазмы, насыщает организм аминокислотами и, как итог, способствует выздоровлению.
Разрешённые овощи при панкреатите
При данном гастроэнтерологическом заболевании строго запрещено употребление в пищу таких овощей:
- репчатый лук;
- белокочанная капуста;
- редис;
- репа;
- щавель и шпинат;
- чеснок;
- хрен;
- листья салата;
- болгарский перец;
- острый перец;
- ревень.
Употребление их, даже в минимальном количестве, может привести к обострению заболевания или рецидиву. Кроме этого, не исключение — развитие других гастроэнтерологических патологий.
Панкреатит, или воспалительный процесс в тканях поджелудочной железы, клинически характеризуется интенсивным болевым и диспепсическим синдромом. А также возможно поражение эндокринной части железы, вырабатывающей гормоны инсулин и глюкагон, которые участвуют в углеводном обмене, вследствие чего повышается риск развития гипергликемии.
Таким образом, панкреатит не только значительно ухудшает самочувствие и качество жизни пациента, но и может привести к опасным осложнениям (панкреонекроз, сахарный диабет). Поэтому к лечению этого заболевания подходите очень серьезно. В первую очередь необходимо соблюдение специальной, назначенной врачом диеты. В меню включаются только разрешенные, не вызывающие обострение воспаления продукты.
Общие рекомендации
Питание при панкреатите требует соблюдения определённых правил, помимо тех, которые предписаны определённым диетическим столом. Включая в меню овощи, следует придерживаться следующих рекомендаций:
- плоды должны быть мягкими, но не перезревшими;
- перед употреблением их нужно полностью очищать от кожуры, по возможности удалять семечки;
- употреблять плоды в сыром виде можно только в стадии длительной и стойкой ремиссии;
- нельзя включать в рацион овощи, которые богаты на клетчатку, имеют острый, пряный привкус, содержат много прожилок;
- все, без исключения овощи должны проходит предварительную термическую обработку.
Также следует понимать, что только гастроэнтеролог может точно сказать, какие овощи можно есть при панкреатите, а какие, в конкретном случае, нужно полностью исключить.
Овощи при панкреатите редко позволяются к употреблению сырыми, всегда исключаются жареные, подбираются с учетом малого содержания клетчатки.
При острых стадиях болезни до утихания приступа полностью исключены из рациона. Для готовки подбираются спелые, качественные, без следов порчи, гнили, плесени, с плотной кожурой.
При заболеваниях поджелудочной железы к их употреблению применяют правила:
- категорически запрещается употреблять кислые на вкус, консервацию и засолку из них, острые блюда, к примеру, блюда по-корейски;
- овощи, содержащие крахмал, используют в отварном виде;
- нельзя есть овощные блюда натощак;
- обязательная тепловая обработка, кроме жарения и фритюра;
- отваривание без кожуры и удаление семян;
- нельзя употреблять овощные отвары.
https://www.youtube.com/watch?v=LIf1Aus14ZM{amp}amp;modestbranding=0{amp}amp;controls=1{amp}amp;rel=0{amp}amp;showinfo=1{amp}amp;enablejsapi=1{amp}amp;origin=
Исключить и забыть об их существовании:
- острые и грубой клетчатки плоды: чеснок, редиска и ее родственники, хрен;
- зеленой гаммы: салаты, шпинаты, щавель;
- сырой репчатый лук;
- побеги ревеня.
С осторожностью в рационе:
- бобовые культуры и кукуруза;
- спаржа побеги;
- капуста грубой клетчатки белокочанная и синяя;
- пряные травы;
- огурцы;
- помидоры.
Без проблем идут в пищу:
- сезонные кабачки;
- картошка;
- тыквенные культуры;
- морковка;
- пекинская, брокколи, цветная, «морская» капуста;
- корнеплоды свеклы.
Как известно, первые дни при обострении недуга поджелудочную железу щадят голодом. После снятия острых симптомов приступают к кормлению пациента. В рацион включают овощные блюда, тщательно сбитые до однородной консистенции без соли и приправы. Сначала идет крахмальные блюда из картофеля, затем морковки.
Затем расширяется меню за счет цветной капусты, репчатого лука, тыквы отварных. В конце включается свекла. Кабачки используют на протяжении всего сезона. Отварные полуфабрикаты измельчаются, взбиваются, до однородного жидкого пюре, которое едят около месяца. Затем можно заправить сливочным маслом.
При остром процессе поджелудочная железа подвергается повреждению, которое патогенетически проявляется в виде отека, гиперемии паренхиматозных тканей органа, его протоков. Вследствие этих процессов нарушаются экзокринная и эндокринная функции железы, ухудшается отток панкреатического сока с ферментами, расщепляющими пищу, в двенадцатиперстную кишку.
В результате секрет скапливается внутри железы, и протеолитические ферменты начинают переваривать сам орган. Этот процесс называется панкреонекроз. Он опасен для жизни пациента: при его развитии нужна немедленная госпитализация, консультация хирурга, нередко требуется проведение операции по жизненным показаниям.
Поэтому в стадию острого воспаления рекомендуется обеспечить поджелудочной железе максимальный покой, исключить повышенную выработку ферментов. Для достижения этой цели в первые сутки обострения болезни пациент должен голодать и пить только чистую воду без газа. Через пару дней, когда уменьшаются проявления выраженного болевого и диспепсического синдрома, можно начинать осторожно добавлять к рациону больного безопасные продукты, в том числе и некоторые овощи.
При достижении стадии ремиссии, особенно длительной и стойкой, когда больного долгое время не беспокоит тошнота, перестает болеть живот, проходит диарея, меню становится еще более разнообразным. Количество разрешенных продуктов значительно увеличивается. По-прежнему не рекомендуется кушать овощи в свежем виде, так как растительная клетчатка и другие вещества в их составе вновь могут спровоцировать обострение хронического заболевания.
Фрукты и овощи при панкреатите поджелудочной железы употреблять просто необходимо, т.к. в них содержится много полезных витаминов, минералов и аминокислот. При соблюдении рекомендаций лечащего врача можно в кратчайшие сроки привести работу всего организма в норму.
Можно ли есть помидоры при панкреатите поджелудочной железы
- фрукты и овощи следует употреблять только в обработанном виде (исключения возможны, но по согласованию врача и в малых количествах);
- обрабатывать продукты на пару;
- в период обострения панкреатита полностью отказаться от фруктов и овощей в сыром виде;
- употреблять только свежие продукты;
- не применять в пищу продукты, для выращивания которых использовались химические препараты;
- стараться выбирать спелые овощи, имеющие мягкую оболочку;
- снимать кожуру с фруктов и овощей, т.к. в грубой клетчатке содержатся вредные вещества, которые провоцируют брожение в желудочно-кишечном тракте (особенно важно при сопутствующем гастрите);
- отдавать предпочтение сладким овощам и фруктам;
- не допускать переедания, употреблять порции только в тех объемах, которые рекомендовал лечащий врач;
- исключить консервированные фрукты и овощи, а также магазинные соки и напитки;
- не употреблять овощи и фрукты натощак;
- избегать употребления цитрусовых, кислых или горьких фруктов и овощей.
Эти советы полезны как в борьбе с лечением панкреатита поджелудочной железы, так и в профилактике этого заболевания.
Грамотно составленный рацион питания – это лучшее средство в борьбе с панкреатитом
Морковь и картофель допускается к употреблению по истечении 3–4-х дней после купирования синдромов панкреатита. Поначалу готовьте их в жидком виде, к примеру, пюре. При готовке не используйте соль, молоко, масло, сахар и другие приправы. К концу недели допускаются супы из круп с добавлением овощей (вегетарианский суп), к примеру, моркови и немного репчатого лука (исключительно в перетертом, а не нашинкованном виде).
Картофельное пюре – вкусное блюдо, которое не нанесет вреда организму даже в первые дни после купирования острого панкреатита
Правильная термическая обработка
При приобретении овощей и фруктов нужно обратить внимание на их вид. Продукты должны быть естественного цвета, чистыми, спелыми, но не перезревшими. На них должны отсутствовать признаки гнили, плесени, механических повреждений. На ощупь продукты не должны иметь мягкие участки, кожура должна быть цельной.
Употреблять в сыром виде фрукты и овощи не советуется. В термически обработанном виде они более легко усваиваются, не загружая поджелудочную железу и весь пищеварительный тракт.
Овощи и фрукты можно обработать термически следующими способами:
- Отваривание. Продукт вымывают, чистят от кожуры и располагают в кастрюлю, заливая кипятком. Готовят на медленном огне до готовности, после воду сливают. Овощи можно немножко подсолить, добавить 10 г сливочного масла или 1 ст. л. молока. Таким образом, получают вкусное и полезное пюре. Из ягод и фруктов можно готовить фруктовое пюре, добавляя в состав немножко сахара, корицу или домашний йогурт.
- Тушение. Такой обработке подвергают в основном овощи. Плоды нарезают на большие кубики, выкладывают в кастрюлю и слегка солят. По вкусу можно добавить молока или сметаны, воды. После закипания массу время от времени перемешивают. Если тушат баклажаны, помидоры или кабачки нужно из овощей убрать семена.
- Запекание. В духовке запекают яблоки, заправляя сахаром, корицей и изюмом. Овощи для запекания очищают, размещают на противень и запекают до готовности. Овощи можно запекать и после тушения. Уже тушеные овощи нужно поместить в глубокий противень, накрыть фольгой и поставить в духовку.
Использовать сырые овощи и фрукты разрешается только в период ремиссии, в небольших количествах, в измельченном или протертом виде. Полезнее употребление термически обработанных продуктов. Нужно соблюдать указанные диетологами порции, не допуская переедания.
Фрукты и овощи при панкреатите помогают восполнить организм необходимыми витаминами и микроэлементами. Важно постепенное введение в рацион продуктов, чтобы не навредить поджелудочной железе.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады, если поделитесь в комментариях, какие фрукты и овощи при панкреатите употребляете Вы. Это также будет полезно другим пользователям сайта.
Источник