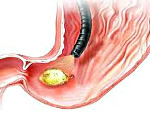
Можно ли бублики при язве желудка
Scanpix
Гастрит в наши дни, к сожалению, не редкость. Это заболевание требует тщательного подбора продуктов и блюд.
Людям, имеющим проблемы с желудком, довольно сложно разработать для себя правильный рацион. Ведь все приготовленные блюда должны быть одновременно легкими, полезными и питательными. К тому же при гастрите следует учитывать ряд противопоказаний: нельзя жареного, копченого, острого, соленого, сладкого и т.д.
Меню при гастрите очень строгое и в нем нет привычных вкусностей. Больным нельзя употреблять жирную еду, грубую пищу, холодные, горячие блюда, алкоголь (раздражает слизистую). От маринованных огурчиков и газированных напитков также придется отказаться. Если же не придерживаться установленных правил, можно заработать более серьезную проблему — гастродуоденит, язву.
Но это не значит, что всю оставшуюся жизнь вам придется кушать одну овсяную кашу. Проявляйте фантазию и экспериментируйте на кухне. Однако принимайте во внимание рекомендации диетологов и гастроэнтерологов. И выпишите для себя список продуктов, какие можно есть, а от каких придется отказаться.
Режим питания при гастрите
Те, кто столкнулся с данным заболеванием, знают, что употреблять пищу нужно небольшими порциями. Частота — не менее 5 раз в день. При этом перерывы между приемами должны быть незначительными — не более двух часов. Отлично, если вы сможете питаться в одно и тоже время на протяжении следующего месяца.
Но если в промежутках между обедом и полдником, завтраком и ленчем вам захочется кушать, постарайтесь не перекусывать на ходу. Есть булочки, печенье или бутерброды всухомятку — значит, наносить вред своему здоровью. К тому же любую твердую пищу нужно тщательно пережевывать.
Правильное питание
Обычно лечащие врачи для больных гастритом разрабатывают диетическое меню, исходя из степени воспаленности, уровня секреции соляной кислоты и клинической картины в целом. Если произошло обострение заболевания, первые сутки желательно воздержаться от употребления пищи. Разрешается пить едва теплый чай без сахара, негазированную минеральную воду.
Когда сильные боли пройдут, можно переключаться на кисель, овсяную кашу, приготовленную на воде, пюре. Полезными будут сваренные всмятку куриные или перепелиные яйца. Постепенно, с разрешения доктора, можно вводить в рацион и другие продукты.
Обратите внимание, диеты при гастрите между собой сильно отличаются. Если у пациента наблюдается пониженная кислотность, ему необходимо готовить блюда, стимулирующие выработку желудочного сока. И, наоборот, при повышенной не рекомендуется употреблять тяжелую пищу.
Но есть и общие рекомендации, которые подходят для всех. Из жидкости — вода (без газа, ароматизаторов, красителей и прочей химии), слабо заваренный чай, кисломолочная продукция (особенно творог). Еда — пюре из овощей, отварное мясо, рыба, легкие супчики и каши. Если возникают сильные боли, рекомендуется уменьшить количество жиров. Готовя салаты, супы и жареные блюда, учитывайте, что в день можно употреблять не более 1-2-х ч.л.
Пониженная кислотность: составляем меню
Что можно есть
На первых порах вам придется питаться только легенькими бульончиками, пока не утихнет боль. Как только пройдут первые симптомы гастрита (тошнота, рези, головокружение), можно начинать расширять рацион. Сначала — супы и каши, вода и чай. Спустя две-три недели — небольшие порции вареных макарон, котлеты, приготовленные на пару, овощи, протертые на блендере или мясорубке. Не забывайте и о зелени. Исключение — шпинат и щавель.
Что нельзя есть
Селедку, лук и бутерброд из красной икры разрешается есть лишь на праздники. Пища, которая вызывает брожение в желудке, может вновь привести к обострению. Также раз и навсегда придется забыть о газированных напитках. Изредка можно пить кофе с молоком или сливками. Пища, содержащая в себе грубую клетчатку, свежий хлеб и обычные сдобные изделия, молоко, острые и копченые блюда — все это категорически запрещено при гастрите. Правило, если очень хочется, то немного можно, в данном случае не применимо.
Как питаться в первые дни
Примерное диетическое меню для людей с гастритом:
Завтрак: Гарнир — пюре из овощей или каша, сваренная на воде. Чай с обезжиренным молоком.
Ленч: Печеные яблоки или йогурт.
Обед: Перовое — легкий куриный бульон с фрикадельками или филе. Гарнир (каша) с котлетой, приготовленной на пару. При желании мясо можно заменить рыбой. Компот из сухофруктов или чай.
Полдник: Галетное печенье с киселем или кефиром.
Ужин: Гарнир — пюре из овощей. Десерт — обезжиренный творог.
Перед сном также рекомендуется выпить стакан кефира. Хотя бы раз в день вы должны есть жидкую пищу. Завтракать обязательно нужно горячим. И никаких бутербродов с сыром и колбасой. И еще один момент — это порции. Если после того, как вы покушаете, начинает болеть желудок или вы чувствуете тяжесть, сократите размер блюд.
Повышенная и нормальная кислотность
Первые 2-3 недели диетическое меню при гастрите с повышенной или нормальной кислотностью ничем не отличается от обычного. И лишь со временем можно увеличивать количество блюд и размер порций. Но, конечно же, следует придерживаться ограничений, о которых должен рассказать ваш лечащий врач.
- Хлеб
Итак, рекомендуется употреблять двухдневный хлеб из первосортной муки, несдобные булочки и печенье. Обычные пирожки с джемом, фруктами и творогом также разрешаются, но не чаще двух раз в неделю. Исключением являются ржаные и сдобные изделия, а также блины.
- Первые блюда
Разрешаются овощные, молочные, вермишелевые супы. Для приготовления бульона следует использовать только куриное мясо. Филе перед употреблением лучше вручную разобрать на волокна. В качестве заправки можете выбирать сметану, сливное масло или обычный яичный желток. Но ни в коем случае не варите крепкие супы из мяса, грибов, овощей или рыбы. Запрещается есть окрошку, борщ, рассольник.
- Крупы и макароны
Для больных гастритом лучше готовить манную или овсяную кашу на воде. Чтобы разнообразить рацион, делайте рисовые пудинги, суфле, варите вермишель. Выбирайте хорошо разваривающиеся крупы и макаронные изделия. Что касается пшена, кукурузы, перловки и бобовых, то все это придется исключить из рациона.
- Мясо и рыба
Варить бульоны следует на молодой говядине, телятине и кролике, курице или индейке. Диетическое мясо подходит для котлет, фрикаделек. Рыбу и филе можно запекать в духовке. Только при этом нельзя использовать масла, жир, майонез, специи и маринады. Отлично, если у вас есть возможность готовить блюда на пару.
Больных гастритом нельзя кормить жареной, копченой пищей. Ни в коем случае не готовьте жирное мясо (баранина, утка, гусь, свинина, рыба). Старайтесь не покупать консервы и колбасные изделия. Консерванты, красители и стабилизаторы, присутствующие в подобных вкусностях, могут вызвать обострение.
- Молочные продукты
Если у вас или ваших родственников проблемы с желудком, не стоит экспериментировать с сырами и кислой продукцией. Поэтому очень внимательно выбирайте кефир, простоквашу, ряженку. Обратите внимание, цельное молоко можно добавлять лишь в каши и чай. Что касается творога, то из него лучше готовить блюда (запеканки, сырники), а не употреблять в обычном виде.
- Яйца
Вареные всмятку куриные или перепелиные яйца (но не утиные или гусиные) — настоящее спасение для больных гастритом. Их рекомендуют кушать на полдник и ленч, чтобы утолить возникший аппетит. Однако жарить или постоянно варить вкрутую не стоит даже полностью здоровому человеку.
- Овощи и фрукты
Итак, овощи можно варить, готовить на пару, протирать через мясорубку. Если есть возможность, покупайте молодой картофель, морковь, кабачки, цветную капусту. Изредка делайте тыквенные каши на молоке. А вот томаты, лук, обычную капусту, грибы, соленья и маринады кушать нельзя. Также не стоит портить желудок сырыми ягодами и неспелыми фруктами. Отдавайте предпочтение компоту, киселю, желе, некислым сокам.
Как питаться в период обострения
Примерное меню на неделю при гастрите, если принять во внимание все ограничение, выгляди так:
Понедельник и среда
Завтрак: каша, компот.
Ленч: сырники.
Обед: суп с сухариками, пюре с рыбой, компот.
Полдник: чай с галетным печеньем или сухариками.
Ужин: паровые котлеты, каша или макароны, некрепкий чай.
Вторник и четверг
Завтрак: сырники, запеченные в духовке яблоки и компот.
Ленч: кисель или желе.
Обед: суп, каша, рыба и минеральная вода без газа.
Полдник: чай с вчерашней булочкой.
Ужин: запеканка, кисель.
Четверг и суббота
Завтрак: каша, котлета на пару, чай.
Ленч: сырники, компот.
Обед: суп, овощное рагу (перетертое), вода.
Полдник: печенье и чай с молоком.
Ужин: запеченное мясо, овощи и отвар из шиповника.
Пятница и воскресенье
Завтрак: вареное всмятку яйцо, чай.
Ленч: творожная запеканка с компотом.
Обед: суп, пюре с отварной курицей, кисель.
Полдник: фруктовое пюре или кефир с сухариками.
Ужин: отварные овощи или каша с рыбой.
Не обязательно придерживаться такого распорядка или готовить именно эти блюда. Однако составляя диетическое меню, учитывайте все вышеперечисленные правила. Не стоит наивно полагать, что проблемы с желудком решаться сами собой. Если вы будете продолжать вести прежний образ жизни (пить, курить, есть жирную пищу), положение только усугубится.
Источник
Правильное питание при язве желудка предполагает соблюдение определенного рациона, а также ритма и характера употребляемых продуктов. Так, пищу следует принимать только теплой, нельзя есть холодное или горячее. Все готовые блюда должны быть мягкими, пюреобразными, полужидкими.
Перед приготовлением продукты следует хорошо измельчать – мелко нарезать или натирать на терке. Готовить пищу нужно на пару, отваривать в воде, тушить или запекать. Для приготовления блюд следует использовать только свежие продукты, недопустимы соленья, квашеные, маринованные или моченые овощи, консервы и копчености. Нельзя употреблять жареное. Количество соли в блюдах необходимо минимизировать до 8 – 10 г в сутки.
При запекании продуктов нельзя допускать образования корочки. Мягкое мясо или рыбу можно готовить целым куском. Перед отходом ко сну следует принимать стакан молока или 2 столовые ложки сливок. Принимать пищу при язве желудка следует 5 – 6 раз в сутки, небольшими порциями.
Категорически нельзя употреблять при язве желудка следующие продукты:
- Бульоны из мяса, рыбы, грибов и овощей;
- Грибы;
- Жирные сорта мяса и рыбы;
- Кислые молочные продукты;
- Острые, соленые и жирные сыры;
- Ржаной хлеб;
- Сдобная выпечка;
- Кондитерские изделия (торты, пирожные, печенье, пряники и т.д.);
- Консервы рыбные, мясные и овощные;
- Маринованные, соленые, острые, моченые продукты;
- Жареные блюда;
- Бобовые (горох, фасоль, чечевица, бобы);
- Рассыпчатые каши;
- Борщи, щи и окрошка;
- Овощи с грубой клетчаткой (белокочанная капуста, редька, редис, щавель, шпинат, лук, перец болгарский) в свежем виде;
- Огурцы;
- Мороженое;
- Халва;
- Газированные напитки;
- Алкоголь;
- Черный кофе;
- Квас.
В рацион питания при язве желудка необходимо включать следующие продукты и блюда их них:
1. Вчерашний хлеб из пшеничной муки высшего сорта;
2. Сухари, баранки или сушки;
3. Сухой бисквит;
4. Сухое галетное или овсяное печенье;
5. Слизистые супы с заправкой из протертых круп или овощей с мягкой клетчаткой (морковь, картофель, тыква, кабачки, свекла, цветная капуста). Оптимальным вариантом являются протертые крупяные или овощные супы-пюре. Супы следует варить на воде, а готовое блюдо заправлять молоком, сливками или молочно-яичной смесью;
6. Нежирное мясо (говядина, крольчатина, индюшатина, телятина, курица) готовится на пару, отваривается или запекается. При этом мясо готовится в рубленом виде или цельным куском;
7. Нежирная рыба (судак, хек, треска, щука, окунь) готовится цельным куском, варится в воде или на пару, или запекается;
8. Из нежирных сортов мяса и рыбы приготавливаются паровые котлеты, суфле, зразы, тефтели и кнели;
9. Отварной язык и печень;
10. Отварные овощи с мягкой клетчаткой (картофель, кабачки, тыква, морковь, цветная капуста, свекла);
11. Овощи отварные в салаты, пюре, суфле, котлеты и т.д.;
12. При хорошей переносимости допускается съедать до 100 г спелых помидоров в сутки, или немного пюре из зеленого горошка;
13. Протертые каши из рисовой, манной, гречневой и овсяной крупы. Из готовых каш можно делать паровые пудинги, суфле и котлеты;
14. Отварная вермишель;
15. Яйца, сваренные всмятку или в виде парового омлета;
16. Кисель, желе, джем, мусс, компот или сок из свежих и спелых фруктов и ягод с добавлением сахара;
17. Печеные яблоки и груши с добавлением сахара;
18. Цельное молоко и сливки в чай, кофе и готовые блюда;
19. Свежий и некислый творог, из которого можно готовить суфле, запеканки или ватрушки;
20. Свежая и некислая сметана в готовые блюда до 15 г в день;
21. Свежие кисломолочные продукты;
22. Свежая зелень укропа, петрушки и сельдерея в готовые блюда;
23. Свежие фруктовые соки, наполовину разбавленные водой;
24. Некрепкий чай с молоком или сливками;
25. Отвар шиповника;
26. Сливочное, подсолнечное или оливковое масло в готовые блюда.
Источник
Проблемы с желудочно-кишечным трактом в корне меняют пищевое поведение человека. И это вполне объяснимо, ведь испытывая острую боль, покалывание, горячее жжение, тяжесть, сдавленность в области желудка или постоянную изжогу можно не только отказаться от любимых блюд, но и вовсе потерять аппетит. Однако пищевой бойкот способен навредить больному еще сильнее. Поэтому четкое понимание того, как нужно питаться при язве желудка, поможет снять острые симптомы заболевания и вновь почувствовать радость жизни. Сегодня мы рассмотрим подробно, какая должна быть диета при язве желудка.
Диета при язве желудка — важнейшее направление терапии
Питание, безусловно, существенно влияет на наше здоровье. Грамотно составленный рацион способен ускорить заживление язвы и предотвратить развитие осложнений. Поэтому каждому, кто столкнулся с подобным заболеванием, необходимо знать, как правильно питаться при язве желудка. Конечно, диета не подменяет лечение, но без диетического питания медикаментозная терапия не будет эффективной.
При язве целостность слизистой нарушена, поэтому пищеварение, сопровождающееся секрецией соляной кислоты, причиняет массу болезненных ощущений. Какая диета при язве желудка поможет облегчить симптомы и приблизить заживление?
Главная цель питания — способствовать скорейшему закрытию язвы. Однако процесс этот долгий, и если с первыми признаками облегчения больной вновь вернется к продуктам, провоцирующим прогресс болезни, то язва не заставит себя ждать. Чтобы этого не произошло, диета должна стать образом жизни на несколько месяцев, а то и лет.
Как питаться при язве желудка
Чего не нужно делать, так это голодать, ведь тогда кислота еще сильнее начинает разъедать стенки желудка, что лишь усугубляет ход болезни. Поэтому обязательно нужно придерживаться предписанной гастроэнтерологом диеты, не допуская чувство голода и дискомфорта.
Что нужно есть при язве желудка? Аксиомы можно кратко изложить следующим образом:
- Еда не должна способствовать раздражению слизистой и повышению кислотности желудочного сока.
- Следует потреблять только легкоусвояемую пищу в жидком, протертом, измельченном виде, медленно ее пережевывая.
- Горячая и холодная пища запрещены, потому что мешают ферментообразованию и замедляют восстановление слизистой. Лучшая температура — от 26 до 33 градусов.
- Питаться нужно маленькими порциями с перерывами не более 3 часов. Регулярность питания определяется тяжестью состояния и составляет от 5 до 8 раз в сутки.
- Питьевой режим — от 1,5 до 2 литров в сутки.
Это интересно
Первая медицинская диета для больных язвой желудка была разработана Михаилом Певзнером — основоположником клинической гастроэнтерологии и диетологии.
Доказано, что режим питания напрямую влияет на характер протекания заболевания. Поэтому четкое следование рекомендациям диетолога является залогом выздоровления. Диета для людей с язвой желудка называется «стол №1». Давайте рассмотрим основы этого рациона.
Стол № 1 — диета при обострении язвы желудка
Итак, важнейший вопрос — что можно есть при язве желудка? Медицинская диета сопровождает фармакологическое лечение язвы во время стихающего обострения и ремиссии и длится от 6 месяцев до года. Диета нацелена на минимизацию механической, химической и термической нагрузки на поврежденный желудок. Еда должна активизировать регенерацию и заживление повреждений, уменьшать воспаления, налаживать секрецию и моторику желудка. Это высококалорийное питание — порядка 3000 ккал в сутки.
Лечебная диета при язве желудка предполагает варку, запекание и приготовление на пару всех разрешенных продуктов. Мясо и рыба должны быть полностью очищены от кожи, косточек, хрящей, прожилок, сухожилий и жира. При варке мяса нужно дважды сменить закипевшую воду, чтобы максимально снизить концентрацию животного жира.
Полезна белковая пища: постное мясо кролика, индейки, курицы, телятины, говядины, морская нежирная рыба, яйца всмятку или омлет. Необходимо обогатить рацион и жирами в виде несоленого сливочного масла, а растительные масла добавлять лишь в готовые блюда, не используя в процессе термической обработки.
Из углеводной пищи рекомендуются некоторые овощи (картофель, свекла, морковь, цветная капуста, брокколи, тыква, кабачки), хорошо разваренные злаки (овсяные хлопья, манка, рис, гречиха), а также различные макаронные изделия, подсушенный белый хлеб, сухари, галеты, пресные бисквиты.
Из десертов в диету включены пюре, муссы, желе из мягких, сладких ягод и фруктов, запеченные фрукты, натуральные зефир, пастила, мармелад, варенье и повидло. Рекомендован мед, который успокаивает боль и воспаление, способствует нейтрализации кислоты.
Полезно пить молоко, которое обволакивает стенки желудка и защищает слизистую. Кисломолочные продукты стоит включать с осторожностью и следить, чтобы в них не были добавлены растительные жиры (например, пальмовое масло), которые пагубно влияют на пищеварение. Допусти?м творог слабой жирности в виде запеканок, ацидофилин, свежий(!) кефир, натуральные йогурт и сметана, пресный сыр.
Рекомендованное питье — отвары ромашки, шиповника, мяты, слабый чай, компоты, кисели, морсы, разбавленные сладкие соки, а также вода комнатной температуры. С одобрения врача можно пить свежий капустный сок, который обладает антибактериальным действием, нормализует ферментативную обработку пищи, способствует заживлению поврежденных стенок желудка.
Отдельного упоминания заслуживает роль соли в диете №1. Максимально допустимое количество соли — 6 грамм в сутки. Но чем меньше ее поступит в организм человека, страдающего язвой желудка, тем лучше. При этом следует учитывать, что соль поступает в организм также и с готовыми продуктами, например, она в большом объеме присутствует в сырах, включая плавленые.
Важно отметить — многие продукты для больных язвой совершенно неприемлемы по той причине, что они вызывают раздражение слизистой, долго перевариваются и провоцируют кровотечения. Исключена вся жирная, острая, соленая, кислая, копченая, жареная и консервированная пища, колбасы, субпродукты, пряности, кетчупы, соусы и маринады. Нужно отказаться от белокочанной капусты, редьки, редиса, репы, кислой зелени (щавеля, шпината), огурцов, бобовых, грибов, чеснока, хрена, горчицы, лука.
Также в список запрещенного попадают крепкий чай и кофе, цитрусовые, орехи, хлеб грубого помола, любая сдоба, в том числе домашняя выпечка, шоколад, мороженое, алкогольные и газированные напитки.
На разных стадиях болезни используются различные подвиды стола №1. Какую диету соблюдать при язве желудка, зависит от самочувствия пациента и силы проявления симптомов.
Так, для облегчения резкого обострения предназначена более строгая диета — стол №1а. Ее назначают в период интенсивного течения болезни, сопровождающегося острой болью и постельным режимом. Целью диеты является сугубо деликатное отношение к пищеварению и максимальное исключение любого воздействия пищи на желудок.
Что можно есть при обострении язвы желудка и что нельзя? Диета при острой язве желудка предполагает дробное 6–7-разовое питание, совсем небольшими порциями, и пониженную энергоценность (до 2010 ккал). Абсолютно недопустимы все продукты, вызывающие выделение желудочного сока и раздражающие слизистую. Существенно снижается потребление соли. Пища, отварная и паровая, подается в жидком или протертом состоянии. Широко применяются супы-пюре, жидкие и слизистые каши, суфле.
Вдобавок к основному списку запрещенных продуктов, из диеты №1а полностью исключается хлеб в любом виде, кисломолочные продукты, все овощи и фрукты.
Этот рацион предписывается до тех пор, пока язва не начнет зарубцовываться. После чего пациент переходит на диету №1щ, что означает «щадящая», цель которой не только обеспечить защиту слизистой, но и ускорить ее восстановление. Сущность диеты в целом сохраняется, только расширяется перечень допустимых продуктов и меняется характер приготовления: от совсем жидкой, протертой пищи до состояния «небольшими кусочками».
Энергоценность повышается до 2500 ккал в сутки, частота приема продуктов снижается до шестиразового питания. Разрешен подсушенный белый хлеб, а также пюре или суфле из картофеля, свеклы и моркови. Вводятся различные муссы, желе, кисели с молоком, сладкими плодами и соками, мед и сахар. Допускаются приготовленные на пару блюда из пресного творога и яичного белка, сметана, пресный сыр, сливочное масло (см. таблицу).
Таблица. Основные варианты диетического стола №1
Прием пищи | Основная диета №1 | Диета №1а | Диета №1щ |
Первый завтрак | Яйцо всмятку, манная каша и слабый чай | Жидкая манная каша без соли, отвар ромашки | Гречневая каша, компот |
Второй завтрак | Творожная запеканка и кисель | Стакан теплого молока | Творожная запеканка, молочный кисель |
Обед | Рисовый суп, паровые тефтели из говядины с картофельным пюре, фруктовое желе и отвар шиповника | Суп овсяный слизистый, суфле куриное паровое, кисель фруктовый | Овощной суп-пюре, фрикадельки паровые из телятины с рисом, морс ягодный |
Полдник | Печеное яблоко с медом, фруктовый нежирный йогурт | Омлет паровой, компот | Белковый паровой омлет, слабый чай |
Первый ужин | Куриные фрикадельки с вермишелью, яблочный компот | Каша рисовая молочная протертая, овсяный кисель | Паровые рыбные котлетки с картофельным пюре, отвар шиповника |
Второй ужин | — | Крем молочный, отвар шиповника | — |
На ночь | Стакан теплого молока | ||
Третья разновидность первого стола — диета №1л/ж (липотропно-жировая). По сравнению с базовой диетой увеличивается количество жира и минимизируется присутствие простых углеводов (сахара). Диета №1л/ж имеет нормальную энергетическую ценность — до 2600 ккал. Возрастает значение растительных и молочных жиров (до 50% от общей доли липидов). В основе рациона — источники жиров и липотропные продукты — нежирные источники белка (постное мясо и белая рыба, яичный белок).
Из круп готовят вязкие каши, из овощных культур предпочтение отдается цветной капусте, брокколи, картошке и тыкве. Способы приготовления — те же, что и в базовой диете. Блюда могут быть как в виде пюре, так и небольшими кусочками.
Есть еще одна специфическая разновидность — диета №1п (протертая или хирургическая). Применяется она после операций, проведенных на желудке, например, при прободении язвы. Естественно, что ближайший послеоперационный период у больных тяжелый и роль лечебного питания становится значительнее. Это низкокалорийная диета (1650–1850 ккал) предполагает употребление только гомогенизированной пищи из отварных или приготовленных на пару ингредиентов. Допустима только жидкая и пюреобразная еда маленькими порциями 8 раз в день.
Многих интересует вопрос: сколько сидеть на диете при язве желудка? На самом деле важно понимать, что пищевое поведение, даже если язва зарубцевалась и больше не беспокоит, должно быть щадящим. Чтобы не спровоцировать новые обострения и такие осложнения, как кровотечение, прободение или перитонит. Установленных ограничений необходимо придерживаться в течение длительного времени.
Что можно есть после язвы желудка? Конечно, необходимо полноценное, сбалансированное питание, которое создаст условия для выздоровления и восстановления пострадавших от язвы функций пищеварительной системы. Рекомендуемая энергетическая ценность — до 3200 ккал в сутки, при этом пища должна содержать углеводы, жиры и белки в рекомендуемых пропорциях, а также быть богата витаминами В, С, А, К, цинком, магнием, кальцием и другими химическими элементами.
Медикаментозная терапия при диете
Современные ученые пришли к выводу, что одной из главных причин, вызывающих язвенную болезнь желудка, является бактериальная инфекция. Виновницу ученые назвали Helicobacter pylori. Продукты жизнедеятельности этой бактерии разрушают слизистую оболочку желудка и провоцируют воспаление. Другая причина — утрата организмом своих защитных функций, что может проявляться в виде гормонального сбоя или в особенностях функционирования иммунной системы. Также к язве может приводить нарушение выработки соляной кислоты в желудке.
Основу лечения язвы желудка составляет медикаментозная терапия, в которой представлены 5 основных групп медикаментов:
- Антисекреторные препараты, снижающие выработку соляной кислоты. Эту группу представляют ингибиторы протонного насоса (помпы) и блокаторы рецепторов гистамина Н2. Антисекреторики — высокоэффективные препараты, оказывающие влияние на снижение выработки желудочного сока и образования фермента пепсина. Как правило, применение этих медикаментов продолжается от 4 до 8 недель. По показаниям в дополнительной терапии могут использоваться холинолитики (М1).
- Гастропротекторы с бактерицидной активностью на основе висмута. Гастропротекторы — это новейшее достижение фармацевтики, призванное способствовать быстрому заживлению язвы желудка. Эти препараты обеспечивают комплексное лечение. Они не просто эффективно снимают неприятные симптомы болезни (изжогу, боль, вздутие), но устраняют саму причину язвы — Helicobacter pylori. Поэтому их роль в эффективном лечении язвы желудка трудно переоценить. Препараты формируют защитный слой, который в течение длительного времени сберегает пораженные участки слизистой оболочки от влияния агрессивных факторов.
Помимо того, что лекарства на основе висмута предохраняют слизистую от влияния вредных веществ, они также обладают противовоспалительным и вяжущим действием, помогают активизировать регенерацию поврежденных клеток стенки желудка. - Антипротозойные препараты и антибиотики. Антибиотики предупреждают заражение в периоды обострения язвенной болезни, подавляют вирусы и болезнетворные бактерии, в том числе Helicobacter pylori, улучшают общее состояние здоровья. В список назначаемых больным с обострением язвенной болезни желудка антибактериальных препаратов входят пенициллины, тетрациклины, макролиды, производные нитромидазола.
- Лекарственные средства, стимулирующие моторику ЖКТ. Прокинетики улучшают моторные функции желудка, облегчают процесс переваривания пищи. Данные лекарственные препараты способствуют устранению чувства тошноты, изжоги и тяжести.
Это важно
Стимуляторы моторики нельзя использовать как самостоятельные препараты для лечения язвы, они лишь помогают облегчить состояние больного, не оказывая никакого влияния на причину заболевания.
- Антациды — препараты для нейтрализации кислоты желудочного сока. Основное лечение язвенной болезни, как правило, дополняется назначением антацидов для устранения изжоги. Антациды быстро снижают кислотность и создают защитный барьер, тем самым предохраняя слизистую. Нередко в них добавляют анестетики — для снятия болезненных ощущений. Однако они не излечивают язву, а только на короткий срок снимают симптомы. К недостаткам можно отнести тот факт, что их прием придется делать все чаще и чаще. Вместо антацидных препаратов, которые по своей сути заменяют пищевую соду, следует использовать почти не имеющие противопоказаний и побочных эффектов ингибиторы протонной помпы.
На заметку
Ингибиторы целесообразнее принимать упреждающе, а не в тот момент, когда изжога уже развилась, поскольку действуют эти препараты отнюдь не мгновенно.
Подводя итог, еще раз подчеркнем, что соблюдение диеты при язве желудка очень важно. Однако стоит помнить о том, что залогом здоровья может стать лишь комплексный подход, совмещающий в себе правильное питание и грамотную лекарственную терапию с применением современных медикаментов, обладающих антибактериальной активностью, восстанавливающих слизистую и предотвращающих рецидив.
Источник