Может ли повышаться билирубин при панкреатите
Изменения билирубина в случае панкреатита
В крови обычно определяют общий билирубин и две составляющих его фракции. Первую из них называют свободной или непрямой, или неконъюгированной. Ко второй относят прямой или конъюгированный, или связанный билирубин. По их повышению можно определить происхождение болезнетворного процесса (болезни крови, генетические дефекты, всевозможные поражения печени или ее сосудов, блокировка желчных путей, заболевания желчного пузыря и др.).
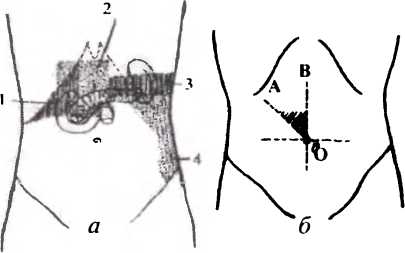
Воспаление, возникающее в поджелудочной железе, нередко сопровождается выраженным отеком. Патологическое скопление жидкости приводит к увеличению размеров всего органа или какой-то его отдельной части. Если панкреатит поражает преимущественно головку поджелудочной железы, то при увеличении ее размеров она сдавливает расположенный рядом желчный проток, препятствуя адекватному выведению желчи.
https://www.youtube.com/watch?v=T95bDq-Xz8s
Развивающийся застой желчи или холестаз сопровождается не только заметными клиническими проявлениями (желтухой, зудом, темной мочой, посветлевшим стулом и др.), но изменениями биохимических тестов. Так, в крови наблюдается повышение билирубина (как правило, в основном прямой его фракции) — гипербилирубинемия.
При значимом увеличении концентрации данного показателя в крови (свыше 30 мкмоль/л) в моче так же может появиться билирубин. Причем там присутствует лишь его прямая фракция. Именно конъюгированный билирубин придает моче пациента специфичную окраску – цвет, напоминающий темное пиво. У здорового человека количество билирубина в моче минимально, оно не выявляется при рутинном исследовании.
Подобные формы панкреатита считаются осложненными. Пациентов, у которых подозревается воспалительное увеличение головки поджелудочной железы (так называемый псевдотуморозный панкреатит), непременно следует тщательно обследовать. Ведь под маской такой формы панкреатита может скрываться коварная злокачественная опухоль, а рак поджелудочной железы пока еще плохо лечится, поэтому временной фактор может иметь определяющее значение.
Основные критерии диагностики
Для определения функции поджелудочной железы нужно использовать следующие показатели:
- общий белок (характеризует ферментативную функцию);
- амилаза (в норме вещество содержится в клетках ткани, в больших количествах выходит в кровь только при деструктивных процессах);
- липаза (также является внутриклеточным ферментом, повышенный уровень при панкреатите держится очень долго);
- сывороточная эластаза (самый точный показатель некроза поджелудочной железы);
- глюкоза (свидетельствует о нормальной выработке инсулина, который продуцируют клетки хвоста поджелудочной железы).
Косвенные показатели, характеризующие и панкреас, и печень:
- билирубин (свидетельствует о нормальном оттоке желчи, может увеличиваться при панкреатите, спровоцированном патологией печени);
- трансаминазы (биохимические показатели разрушения печеночной ткани);
- ГГТП (свидетельствует о застойных явлениях в желчных путях);
- щелочная фосфатаза (имеет такое же значение, что и ГГТП, но реагирует медленно).
Биохимия также поможет оценить причину воспаления при панкреатите. Как правило, болезнь начинается с желчных путей и печени. О патологии этого органа свидетельствует повышенный общий билирубин (в норме показатель равен 8,4-20,5 мкм/литр) и прямой билирубин (2,2-5,1 мкм/литр).
Прямой билирубин находится в клетках печени и повышается при разрушении тканей (цитолиз при гепатитах, цирроз, онкология). Общая фракция повышается при блокаде выводных протоков. Например, при камне в желчном пузыре, остром воспалении протоков, опухолевых болезнях головки поджелудочной железы. Билирубин может увеличиваться при вторичном панкреатите.
Трансаминазы (АЛТ, АСТ) характеризуют разрушение печеночной ткани. Они повышаются при токсических и вирусных гепатитах, первичных опухолях и метастазах печени. АЛТ в норме составляет 0–38 ЕД. АСТ варьирует от 0–42 ЕД. При вторичном панкреатите, возникающем из-за воспалительного некроза печеночной ткани, уровень ферментов может быть высоким.
Щелочная фосфатаза не превышает 260 ЕД. Этот фермент характеризует застой желчи. Изредка увеличивается при вторичном поражении поджелудочной железы. Не является специфичным для этих органов (имеет костную и тканевую форму).
ГГТП (гамма-глютамилтранспептидаза) более специфична при застойных явлениях в протоках. Она также содержится в ткани печени, поэтому увеличивается при некрозах и воспалении. Норма фермента для мужчин – не более 33,5 Ед/литр, для женщин – не более 48,6 Ед.
Итак, основными ферментами панкреатита являются амилаза, липаза и эластаза. Только их высокий уровень позволяет достоверно говорить о воспалении ткани. Помните, что любые анализы необходимо сдавать утром натощак. Желательно не принимать пищу за 8-12 часов до теста, ограничить жирные блюда и алкоголь.
Норма
Итак, какие нормальные уровни имеют биохимические значения анализов поджелудочной железы?
Общий белок в норме составляет 75-85 г/литр. Этот показатель зависит от возраста и пола. Он свидетельствует об адекватном питании и переваривании пищи. Следовательно, при хроническом панкреатите, когда есть выраженная ферментная недостаточность, уровень общего белка будет снижаться.
Амилаза обычно составляет не более 64 Ед. При острых воспалительных процессах поджелудочной железы ее уровень поднимается в десятки, сотни и тысячи раз. Повышение держится 2-3 дня, после этого вещество выводится из крови. Амилазу используют для выставления диагноза «панкреатит». Она повышается при приступе у каждого пятого пациента.
Липаза у здорового человека достигает 190 Ед. Все значения, которые выше этой цифры, можно расценивать как острый панкреатит. Липаза – это более специфичный тест. Уровень фермента повышается на 3-5 сутки после приступа и держится на высоких отметках 10-14 дней. После этого липаза медленно снижается.
Эластаза составляет 0,1-4,0 нг/мл. Показатель весьма специфичен для воспаления этого органа. Вещество содержится только в ткани поджелудочной железы. Повышается при остром процессе через 6 часов от начала приступа. Эластаза снижается к 10 дню болезни. Фермент реагирует практически у всех пациентов.
https://www.youtube.com/watch?v=658bOUX0C4A
Глюкоза варьирует от 3,5 до 6,2 ммоль/литр. Повышается глюкоза при хроническом панкреатите, осложненном сахарным диабетом.
Источник
Изменения билирубина в случае панкреатита
Воспаление, возникающее в поджелудочной железе, нередко сопровождается выраженным отеком. Патологическое скопление жидкости приводит к увеличению размеров всего органа или какой-то его отдельной части. Если панкреатит поражает преимущественно головку поджелудочной железы, то при увеличении ее размеров она сдавливает расположенный рядом желчный проток, препятствуя адекватному выведению желчи.
Развивающийся застой желчи или холестаз сопровождается не только заметными клиническими проявлениями (желтухой, зудом, темной мочой, посветлевшим стулом и др.), но изменениями биохимических тестов. Так, в крови наблюдается повышение билирубина (как правило, в основном прямой его фракции) — гипербилирубинемия.
При значимом увеличении концентрации данного показателя в крови (свыше 30 мкмоль/л) в моче так же может появиться билирубин. Причем там присутствует лишь его прямая фракция. Именно конъюгированный билирубин придает моче пациента специфичную окраску – цвет, напоминающий темное пиво. У здорового человека количество билирубина в моче минимально, оно не выявляется при рутинном исследовании.
Подобные формы панкреатита считаются осложненными. Пациентов, у которых подозревается воспалительное увеличение головки поджелудочной железы (так называемый псевдотуморозный панкреатит), непременно следует тщательно обследовать. Ведь под маской такой формы панкреатита может скрываться коварная злокачественная опухоль, а рак поджелудочной железы пока еще плохо лечится, поэтому временной фактор может иметь определяющее значение.
Для того чтобы определить у больного панкреатит, его направляют на сдачу разных анализов, в том числе крови и мочи. На сданных образцах осуществляют общий и биохимический анализ, и смотрят, насколько полученные показатели отходят от нормы, проверяют наличие несвойственных для состояния нормы химических веществ, например, таких как билирубин.
В процессе обмена билирубина происходит образование желчных пигментов, чего не должно содержаться в моче. Если же в моче нашли желчные пигменты, то об этом укажут на бланке результатов анализа в той части, где говорится о химических свойствах мочи. Одной из причин может быть механическая помеха оттока желчи (непроходимость билиарного дерева).
Зачастую концентрация билирубина растёт при увеличении в размерах головки поджелудочной. В составе крови он бывает в 2-х состояниях: а) связанном; б) несвязанном. В первом состоянии увеличение его объёма происходит из-за понижения обратного попадания или экскреции пигмента в сыворотку из гепатоцитов, что зачастую встречается при механической желтухе.
При этом, в зависимости от продолжительности и выраженности желтухи, вызванной панкреатитом, уровень этого белка будет коррелироваться. Желтуха у пациентов с панкреатитом, при должном лечении, является очень нестойкой и уже через несколько дней, её симптомы уменьшаются. Это же касается и уровня билирубина. Завышенное содержание несвязанного пигмента свойственно при проблемах со связыванием, захватом или его высокой выработкой поджелудочной железой.
Когда речь заходит об общем билирубине в крови, то говорят о суммарном значении его прямого и непрямого показателя. В норме значения пигмента будет равно 1,7-20,5 мкмоль/л, из них на долю прямого припадает около 25%.
Как уже говорилось, пигмент в крови встречается как в связанном так и несвязанном состояниях, а в мочу несвязанный билирубин не должен попадать, поскольку он не проходит почечные фильтры, а значит, не должен выводится с мочой. Поэтому при расстройствах поджелудочной железы, связанных с проблемами секреторной функции, таких как панкреатит/раковые опухоли, в моче может появляться прямой билирубин в большом объёме.
Воспаление поджелудочной железы, влекущее тяжелые расстройства в организме, чаще всего проявляется панкреатитом. Панкреатит бывает острый, а при повторении приступов 2–3 раза в год, становится хроническим.
Он вызывается разными причинами. Для успешного лечения надо устранить причины, провоцирующие заболевание. Чтобы их устранить, пациенту нужно всесторонне обследоваться. Анализы при панкреатите важная часть среди всех методов обследования пациента.
Клинический анализ
Обмен веществ в организме откладывает свой слепок на кровь. Поэтому ее исследование — важная диагностика состояния пациента.
В составе общего обзора знакомые всем элементы:
- эритроциты, способствующие перенесению кислорода по организму;
- лейкоциты, борющиеся инфекцией;
- тромбоциты, участвующие в свертывании крови.
Кроме них, в показателях исследования содержатся:
- лейкоцитарная формула представляет собой соотношение разных типов лейкоцитов, подсчитываемых в покрашенном мазке крови в процентах;
- цветовой показатель насыщенности эритроцитов гемоглобином;
- СОЭ или скорость оседания эритроцитов неспецифический показатель патологии организма.
Все показатели имеют норму, отклонения от нее в анализе крови дают возможность заподозрить воспалительный процесс в организме, что требует дополнительных исследований.
Биохимия крови
По результатам показаний в анализе крови, если их правильно расшифрует доктор, можно судить о здоровье каждого органов и всех систем организма человека. Отклонения от нормы, присущей здоровым людям, помогают определить активный воспалительный процесс и установить стадию болезни.
Биохимическое исследование имеет много позиций, и конкретный доктор может включить только те позиции, которые важны, на его взгляд, в диагностике заболевания. В своем составе имеет показатели:
- глюкоза, т. е. сахар;
- мочевина;
- креатинин;
- остаточный азот;
- общие липиды;
- холестерины ЛПВП, ЛПНП, ЛПВП;
- коэффициент атерогенности;
- триглицериды;
- фосфолипиды;
- общий билирубин ;
- общий белок;
- альбумин;
- АсАт;
- АлАт;
- липаза;
- амилаза;
- гамма-ГТП;
- антистрептолизин-О;
- ревмофактор;
- СРБ (С-реактивный белок);
- щелочная фосфатаза;
- белковые фракции: альбумин, глобулины, бета-глобулины, гамма-глобулины;
- кальций;
- калий;
- натрий;
- хлор;
- железо.
За каждой позицией стоит определенный орган, продуцирующий микроэлементы в кровь. Отклонение от нормы дает возможность предположить воспаление такового.
Биохимический анализ крови при панкреатите использует следующие позиции:
- Амилаза — фермент пищеварительной системы, вырабатываемый поджелудочной железой. Благодаря амилазе происходит расщепление сложных углеводов в процессе переваривания пищи, превращая их в глюкозу. Поскольку железа выделяет ферменты и гормоны, то амилазу, выработанную ею, называют панкреатической. Панкреатит увеличивает показатель амилазы в несколько раз от нормы.
- Липаза — фермент, отвечающий за расщепление жиров, вырабатывается клетками поджелудочной железы, а активируется трипсином. При остром панкреатите липаза показывает отклонение от нормы.
- Панкреатическая эластаза — протеолитический фермент, отвечающий за усваивание белков. Эластаза в неактивной форме синтезируется в железе, превращаясь в активную, под воздействием трипсина.
- Фосфолипаза — фермент крови, служит идеальным маркером при панкреатите, который определит степень поражения ацинарных клеток поджелудочной железы.
- Трипсин — панкреатический протеаз, единственным источником которого является поджелудочная железа. Более других ферментов свидетельствует о ее поражении.
- Глюкоза, имеющая отклонение от нормы в сторону увеличения, свидетельство понижения выработки инсулина.
- Билирубин. Когда поджелудочная железа увеличивается, то она перекрывает путь следования желчи, в результате чего увеличивается билирубин.
- Общий белок. Падение показателя общего белка – свидетельство белково — энергетической недостаточности, т. е. дисбаланс потребностей и поступления питательных веществ.
Исследование мочи
Уровень диастазы, она же амилаза, в моче свидетельство заболевания поджелудочной железы. Отмечается превышение нормы в 250 раз. Ее повышение связано не только с панкреатитом, а многими другими факторами. Поэтому при повышенном уровне диастазе нужны данные других исследований. Снижение объема диастазы объясняется сбоями ферментообразующей деятельности.
Выделим из всего перечня позиций только те, которые могут указывать на панкреатиты:
- темнее обычного цвет мочи находится в зависимости от объема амилазы или сдавливании желчных путей;
- кетоновые тела присутствуют в моче и указывают на панкреатит;
- появление в моче отличающихся от нормального уровня лейкоцитов, эритроцитов, белков, цилиндров.
Неоднозначность трактовки той или иной позиции исследования диктует необходимость проведения дополнительных тестов, чтобы уточнить результат.
Важные тесты диагностирования
Чтобы показывать точный диагноз панкреатита, методы исследования дополняются различными лабораторными тестами. Популярные тесты из всевозможных вариантов:
- распознавание трипсина иммунореактивного. Положительный итог теста в 4 вариантах из 10 дает определение панкреатита;
- трипсин в крови и концентрации ингибиторов при снижении объема в плазме указывают на нарушения в органе;
- выявление трипсиногена в моче может отмечаться почти 100% вероятностью панкреатита. Цена такого анализа достаточно высока;
- характерные проверки, доказывающие недостаток продуцирования ферментов — это тесты: Лунда, бентираминовый, с метионином, с парааминобензойной кислотой, с эфиром-мехолилом, а также панкреатолауриновые пробы.
Определить расстройство в синтезе инсулина поджелудочной железой позволит глюкозотолерантный тест.
Возможно, многие не подозревали, что можно сдавать такие пробы и тесты. Заботясь о своем здоровье, пациент может сам попросить доктора о назначении таких исследований.
Лабораторные исследования дополняют постановку диагноза панкреатита, являясь важной частью общего комплексного обследования. Позиций в лабораторных исследованиях множество, однако, максимальную значимость для доктора представляют показатели объемов ферментов в крови. В ходе 1-х суток – панкреатическая амилаза, спустя несколько дней контроль – эластазы и липазы. При хроническом панкреатите их значение нормы и отклонений иное, чем при остром течении или ремиссии.
Показать какое заболевание вас преследует, панкреатит ли оно, какая стадия: обострения или ремиссии, какие прогнозы по его излечению – на все вопросы есть ответ в клинических анализах, дополнительных тестах и пробах.
Источник
Билиарный панкреатит возникает при воспалении желчных протоков и чаще всего сопровождается сильными болями в животе. Диагноз ставится докторами по результатам анализов и диагностике.
Данная форма воспаления поджелудочной железы чаще всего встречается в хроническом состоянии, что обуславливается особенностями течения сопутствующих заболеваний. Больной хронической патологией должен соблюдать рекомендации доктора в течение всей жизни и своевременно проходить лечение.
Что такое билиарный панкреатит
Билиарным панкреатитом называется персистирующая болезнь поджелудочной железы, которая связана со сложностями отхода желчи из желчного. Панкреатит билиарного типа встречается чаще всего у людей, болеющих желчнокаменной болезнью, холециститом и прочими заболеваниями желчного пузыря.
При миграции камней происходит закупорка желчных путей, что ухудшает отток желчи и может привести к некрозу тканей. В таком случае врачи помимо консервативного лечения могут порекомендовать оперативное вмешательство.
Ранее в странах СНГ билиарным панкреатитом в основном заболевали люди старше 30 лет, которые ведут малоактивный способ жизни, но сегодня болезнь молодеет и встречается даже у детей, поэтому важно тщательно следить за своим здоровьем и состоянием близких людей.
Причины воспаления поджелудочной железы
Доктора считают основной причиной возникновения заболеваний поджелудочной железы патологии желчевыводящих путей и желчного пузыря. В 50-70% случаев диагностирования панкреатита также выявляется воспаления желчного пузыря и других органов пищеварительной системы.
Воспаление, которое изначально локализуется в желчном пузыре, переходит на соседние органы и ведет к нарушению в них микрофлоры и их работоспособности. Другой способ появления обуславливается перекрытием протока при ЖКБ и последующим воспалением поджелудочной железы и панкреатических протоков.
Третьей причиной возникновения билиарнозависимого панкреатита доктора называют аномальное строение фатерова сосочка. Эта часть протока отвечает за распределение жидкостей между желчным пузырем, поджелудочной железой и двенадцатиперстной кишкой. При неправильной работе сосочка желчь может забрасывать в панкреатические протоки и вызывать их воспаление.
Особенно опасна третья причина для людей, которые страдают заболеваниями печени, так как желчь достаточно реактивная и способна ухудшить работу органа.
Ученые предполагают еще одну причину возникновения билиарнозависимого панкреатита. При холецистите обычно изменяется качественный состав желчи, что приводит к появлению осадка и камней в протоках, которые идут от желчного пузыря. Микрочастички способны серьезно повредить слизистую и привести к образованию билиарного сладжа.
Постоянно раздраженная слизистая может стать причиной уменьшения диаметра протоков и травмирования фатерова сосочка. При изменениях в протоках желчь перестает полноценно выводится в 12-перстную кишку и начинает попадать в поджелудочную железу.
Так как практически во всех сценариях течения болезни происходит застой желчи в панкреатических протоках, то поджелудочная железа начинает преждевременно выделять некоторые ферменты из-за чего орган становится беззащитным к инфекционным заболеваниям и патогенной микрофлоре из кишечника. При отхождении крупных камней из желчного пузыря протоки могут полностью перекрыться, и тогда начнется некроз тканей.
При появлении болей в животе необходимо срочно обратиться в больницу для получения лечения в условиях стационара.
Симптомы билиарнозависимого панкреатита
При воспалении поджелудочной железы сложно обнаружить локализацию и источник боли. Чаще всего при болезни боль отдает во все части живота из-за чего осложняется постановка диагноза. Острые боли в эпигастральной области могут провоцироваться различными продуктами, среди которых:
- Сладкие газированные напитки;
- Желчегонная пища;
- Жареные, копченые и жирные блюда;
- Маринады, соления, соусы;
- Острая пища.
Обострение хронического заболевания обычно происходит по причине отклонения от назначенного лечения и изменениям в питании. Иногда билиарный панкреатит может обостриться после стрессовых ситуаций, но тогда картина заболевания очень смазана.
Если появление панкреатита связано с движением камней по желчным протокам, то у больного кожа приобретает желтушный оттенок.
Так как при болезни затрагиваются и другие органы, то в некоторых случаях может возникнуть резкое понижение или повышение сахара. Людям, которые страдают сахарным диабетом, категорически нельзя заниматься самолечением и необходимо обратиться в медцентр, специализирующийся на таком профиле. При панкреатите изменяется состав мочи, цвет и консистенция кала. Больного часто беспокоят диспепсические явления:
- Метеоризм;
- Отрыжка;
- Понос;
- Изжога;
- Снижение аппетита;
- Постоянное урчание в животе.
Так как все органы пищеварительной системы тесно связаны между собой, то в них могут развиться различные осложнения обусловленные нарушениями работы желчевыводящей системы и поджелудочной железы. Наиболее частыми осложнениями, к которым может привести несвоевременное лечение воспаления поджелудочной железы:
- Острая почечная недостаточность;
- Острая печеночная недостаточность;
- Некроз поджелудочной железы;
- Желтуха;
- Непроходимость кишечника;
- Язва 12-перстной кишки;
- Абсцессы в различных местах.
Диагностика
Для постановки диагноза доктора берут общий и клинический анализ крови, в котором изменяются некоторые параметры при наличии воспалений в организме. У больных хроническим билиарнозависимым панкреатитом отмечается снижение показателей белков и изменение их соотношения, повышается билирубин, щелочная фосфатаза, холестерин, амилаза. Также повышение амилазы заметно в анализе мочи. В среднем амилаза у больных с хронической формой воспаления поджелудочной железы повышена в 3-6 раз.
Дополнительным анализом может быть назначена копрограмма, но ее целесообразно проводить только после введения в желудок специальных веществ, которые при нерасщеплении в кишечнике начинают отображаться в крови.
Помимо лабораторных исследований, проводят УЗИ органов брюшной полости. Особое внимание уделяют желчному пузырю, поджелудочной железе. Если в желчных протоках замечаются камни либо песок, то целесообразно проведение компьютерной томографии с контрастом. КТ на 90% эффективней чем УЗИ и другие способы диагностики.
Также при необходимости может быть назначено РХГП, которое позволяет осмотреть воспаленный орган изнутри, либо МРТ поджелудочной железы, дающую трехмерную картинку с отображением всех мельчайших нюансов.
Лечение
Билиарнозависимые формы болезни лечатся не только гастроэнтерологом, но и другими специалистами. В зависимости от состояния желчного пузыря может понадобиться консультация хирурга и эндоскописта. В первую очередь при панкреатите необходимо устранить причину воспаления.
Так как в 90 процентах случаев причиной является нарушение в работе желчного пузыря, то лечение первоначально направлено на нормализацию состава желчи и выводу ее излишков. При необходимости крупные камни могут быть удалены оперативным способом. Если нарушена работа фатерова сосочка, то врачи стараются восстановить его функциональность эндоскопическим методом.
При остром течении болезни изначально снимается болевой синдром при помощи анальгетических и спазмолитических средств, а уже после проводится адекватная терапия. В домашних условиях чаще всего используются таблетки:
- Но-шпы;
- Анальгина;
- Дротаверина;
- Спазмалгона.
В условиях стационара врачи могут назначить такие же лекарства, но в инъекционной форме для получения более быстрого и длительного обезболивающего эффекта. Так как панкреатит является воспалительным процессом, то назначаются антибиотики, которые предупреждают появление инфекции в больных органах и лечат имеющуюся.
При билиарном панкреатите некоторые ферменты начинают свою работу до попадания в 12-перстную кишку, поэтому назначаются средства, которые нейтрализуют вещества в протоках. Продукты распада попадают в кишечник, где их необходимо обезвредить. Для этого могут дополнительно назначаться энтеросорбенты.
Если болезнь обостряется на фоне сахарного диабета, то необходимо постоянно контролировать уровень сахара в крови. Часто при лечении панкреатита диабетикам дополнительно назначаются сахароснижающие препараты.
Во время всего лечения питание должно быть частым и дробным из-за неспособности поджелудочной железы вырабатывать некоторые ферменты в нужных количествах. Первые три дня доктора рекомендуют придерживаться голодной диеты, на которой разрешено употреблять только чистую питьевую воду. Лучше отдать предпочтение проверенным маркам минеральной воды.
Также в некоторых случаях назначаются отвары трав, которые обладают желчегонным и антисептическим эффектом. Все употребляемые продукты должны быть согласованы с лечащим врачом.
Профилактика
В первую очередь необходимо своевременно лечить холециститы, холангиты и прочие заболевания, которые влияют на работу поджелудочной железы. При наличии камней в желчном либо протоках своевременная операция поможет предотвратить воспаления поджелудочной железы
При хроническом течении заболевания необходимо отказаться от употребления алкоголя, жирных продуктов. Желательно строго придерживаться рекомендованной диеты для сохранения состояния ремиссии в течение нескольких лет.
Регулярные физические упражнения также помогают улучшить кровообращение в поджелудочной железе и других органах пищеварительной системы. Данная форма заболевания предполагает проведение ежегодных медицинских исследований, которые помогут найти отклонение в работе органов гепатобилиарной системы.
Диета при билиарном панкреатите
После снятия острого болевого синдрома больному назначается соблюдение определенной диеты. Чаще всего при панкреатитах различных этимологий назначается диета Стол №5.
Диета ограничивает человека в потреблении очень многих продуктов, благодаря чему снижается нагрузка на поджелудочную железу. На столе №5 категорически запрещается употребление:
- Жирных мясных и рыбных бульонов;
- Чипсы, сухарики, кукурузные палочки;
- Фастфуд, свежая сдобная выпечка;
- Мясо и колбасные изделия, покупные полуфабрикаты;
- Жирные сорта рыбы, мяса и сыров;
- Кофе, крепкий черный чай;
- Квас, сильногазированные напитки, безалкогольное пиво, алкоголь;
- Кислые, острые и жареные блюда;
- Маринады, соусы, специи;
- Йогурты с добавками, кисломолочные продукты с повышенной жирностью;
- Цитрусовые, кислые фрукты;
- Редька, щавель, редис.
Хоть диета и строгая, но в ней есть все необходимые продукты для правильного функционирования человеческого организма. Ежедневно необходимо выпивать не менее двух литров жидкости для улучшения работы пищеварительной и других систем. К разрешенным продуктам относятся:
- Овощи, приготовленные на пару, гриле либо отварные;
- Постные сорта мяса и рыбы (судак, хек, индейка, кролик, телятина);
- Каши;
- Супы на овощном либо вторичном бульоне из нежирных мясных продуктов;
- Макароны из твердых сортов пшеницы;
- Пшеничный хлеб, которому больше суток;
- Омлет, яйца пашот;
- Пресные кисломолочные продукты, твердый сыр без остроты и добавок;
- Сладкие яблоки, банан, арбуз;
- Сухое бисквитное печенье, натуральный мармелад, зефир, галетное печенье;
- Кисель, компот из сладких продуктов.
Существует множество рецептов диетических блюд из разрешенных продуктов, которые поражают своим приятным вкусом и пользой для организма. В овощные салаты можно добавлять в небольших количествах растительные масла. На диете при билиарном панкреатите рекомендуется добавлять 1 чайную ложку льняного масла. Также улучшить работу поджелудочной железы поможет некрепкий зеленый чай без сахара.
© 2018 — 2019, MedPechen.ru. Все права защищены.
Источник: MedPechen.ru
Читайте также
Вид:


Источник