Может ли панкреатит быть вызван гепатитом с
Гепатит реактивный, или неспецифический гепатит. Реактивный гепатит , это вторичная стадия заболеваний воспалительного характера с зоной поражения печени, желудочно-кишечного тракта, кишечника, лекарственного и токсического воздействия, инфекционных вирусов, алкогольного воздействия на органы и другие возможные патологии в организме.
Развитие реактивного гепатита заключается в неспецифическом развитии патогенеза. Происходите воздействие этиологических факторов (гепотоксические агенты). Гепатоксические агенты непосредственно воздействуют на ткань печени (паренхима), вследствие чего наступает дистрофия печени, клетки печени поражает некроз (отмирание клеток), реактивные процессы пролиферации мезенхимы сопровождаются иммунологическими нарушениями.
Перечень причин возникновения реактивного гепатита
Реактивный, неспецифический гепатит, относят к соматическим заболеваниям. Действие определённых негативных факторов провоцируют начало и запускают патологические процессы в организме.
| Общие причины развития реактивного гепатита | |
|
|
Наиболее распространённые причины (возбудители) развития реактивного гепатита:
|
|
Изменения печени связанные с хроническими, вирусными, инфекционными заболеваниями , бактериями, гельминтами, лептоспирами вызывают реактивные изменения печени. Больший процент случаев в момент развития реактивного гепатита может быть обусловлен токсическим воздействием на организм, в том числе и обширными ожогами кожи. Хирургические вмешательства, гранулематозные состояния, нередко становятся толчком для развития реактивного гепатита, который поддерживает психосоматическое
состояние человека.
Симптомы реактивного гепатита
Симптоматика реактивного гепатита схожа с симптомами присущими для всех гепатитов, общими симптомами которые могут насторожить, чтобы обратиться за консультацией в медицинское учреждение для диагностирования возможного заболевания.
|
|
Желтушное состояние отмечается в случае реактивного гепатита реже, чем признаки увеличения печени (тупая боль, тяжесть, дискомфорт в правом подреберье). Так как этиология всех симптомов схожа с другими формами гепатита и возможными сопутствующими заболеваниями, только после проведения всех анализов и исследований врач может поставить правильный диагноз и подтвердить положительный результат на реактивный гепатит.
Методы диагностирования реактивного гепатита
| Лабораторные методы исследования | Инструментальные методы исследования |
|
|
Показатели анализов по крови:
- Биохимический анализ крови показывает наличие гепатита при отклонении от нормы выше 10 норм.
- Минимальное отклонение АЛТ (алататтрансменазы) до 3 норм;
- Среднее отклонение АЛТ до 5 норма;
- Умеренное отклонение АЛТ от 5 до 10 норма.
Гистологические исследования процессов печени, прежде всего это показатели гистологической активности (ИГА). Показатели учитывают в баллах морфологические отклонения в стадии заболевания гепатитом.
- При диагностировании фиброза печени – от 0 до 4 баллов;
- При диагностировании фокального внутридолькового некроза печени — от 0 до 4 баллов;
- При диагностировании перипортальных некрозов печени, в том числе и мостоподных – от 0 – до 10 баллов.
Данные гистологических анализов, индекс «Knodell» выделяют степень хронической активности гепатита:
- Высокая активность гепатита – от 13 до 18 баллов;
- Умеренная активность гепатита – от 9 до 13 баллов;
- Низкая активность гепатита – от 4 до 8 баллов;
- Минимальные показатели активности – от 1 до 3 баллов.
Шкала METAVIR различает формы хронических гепатитов:
- Показатель 3 – выраженный фиброз с портоцентральными септами;
- Показатель 2 – умеренный фиброз с портопортальными септами;
- Показатель 1 – слабовыраженный перипортальный фиброз;
- Показатель 0 – гепатит не обнаружен, фиброз отсутствует.
Анализ крови на АЛТ и АСТ, при показателях в сторону увеличения диагностируются различные заболевания по соответствующим показателям в таблице медицинских расшифровок. Могут быть диагностированы хронические гепатиты, острые вирусные гепатиты группы А, В, С, токсическое, алкогольное, лекарственное поражение печени, болезнь Вильсона, гемохроматоз, цирроз, недостаточность печени.
Фибротест выявляет возможную степень фиброза печени, на какой стадии находится процесс поражения печени фиброзом.
Гистологическим исследованием выявляют биопаты печени, присутствие, отсутствие и стадию активизации возможного заболевания, насколько идут активные процессы поражения и разрушения тканей и клеток печени.
Биопсия печени
Биопсия печени, это способ специфического исследования паренхими печени, а именно его маленького кусочка, который берётся методом прокола сквозь поверхность кожи правого подреберья. При помощи специальной иглы, производится прокол, предварительно делается анестезия места прокола. Игла вводится внутрь, специальный наконечник на игле забирает маленький кусочек ткани печени для биологического и гистологического исследования.
Метод является достаточно новым в современной медицине и применяется только по отношению к органу печень. Биопсия печени, это эффективный метод изучения материала для точной постановки диагноза. Высокосовершенное медицинское оборудование позволяет проследить все этапы развития, активности процессов происходящих в пораженном органе. Цирроз, фиброз, печёночная недостаточность, злокачественные новообразования, гемохроматоз, скрытое течение гепатита В, стеатоз все перечисленные заболевания выявляет достоверно биопсия печени. Сложные заболевания необходимо как можно раньше распознать и начать лечение, в этом врачам приходит на помощь данный метод, где безошибочно в течении нескольких дней, опытным путём распознать то или иной заболевание.
После проведения биопсии, больному прописан постельный режим в течение суток , после можно возвращаться к обычному режиму жизни.
| Биопсия печени назначается | |
|
|
Перед началом процедуры биопсии назначают анализ на свёртываемость крови, чтобы избежать внутреннего кровотечения в момент пункции ткани при биопсии. Обязательным условием ( если на то нет других предписаний доктора) является прекращение приёма лекарственных препаратов, особенно противовирусных в течение 7-10 дней до начала процедуры. Перед биопсией нужно максимально понизить эмоциональный фон, состояние пациента должно быть очень спокойным. Физические нагрузки до момента процедуры биопсии нужно снизить максимально за 2-4 дня.
Возможные осложнения, побочные эффекты после процедуры биопсия случаются довольно редко. Возможна незначительная боль в области правого подреберья в сам момент процедуры забора ткани, на протяжении нескольких часов после.
Обследование при помощи МРТ
При помощи магнитно-резонансной томографии МРТ врачи томографическим методом исследования внутренних органов, тканей при помощи физического явления ядерно магнитного резонанса диагностируют то или иное заболевание и различные патологии.
Методом МРТ получают чёткие снимки, изображения различных участков тела в трёх-пяти плоскостях просмотрах. Благодаря этой новейшей технологии врачи могут получить максимально точную информацию по клинической картине интересующего органа при исследовании. Выявить заболевание в самом начале развития с точностью до начала инкубационного периода можно только при помощи МРТ. МРТ – это золотой стандарт при обследовании органов желудочно-кишечного тракта, суставов, опорно-двигательного аппарата, спинного и головного мозга, печени, брюшная полость, при заболеваниях малого таза.
МРТ показано:
- Структурные изменения мозга;
- Заболевания позвоночника;
- Диагностирование различных опухолей
- Заболевания гипофиза;
- Суставные заболевания;
- Заболевания костного аппарата;
- Заболевания брюшной полости и малого таза;
- Заболевания печени, селезёнки, поджелудочной железы;
- Заболевания лёгких;
- Заболевания сосудистой системы.
Противопоказания к МРТ – при наличие металла в организме (осколочные ранения, травмы с участием железа), искусственный аппарат по работе ритма сердца, вживлённые слуховые аппараты, искусственный хрусталик глаза, штифты (металл).
Беременность в первый триместр, в последний триместр беременности, иногда назначают обследование МРТ при острой необходимости, этот период считается для МРТ наиболее неопасным.
Исключением для МРТ также является боязнь замкнутого пространства (клаустрофобия), сильное ожирение. Из-за сильного ожирения, человека, невозможно поместить в капсулу томографа.
Стоимость исследование зависит от самого объема по исследованию и применению контрастного вещества при МРТ. МРТ это дорогостоящее исследование, но в сложных ситуациях по диагностике того или другого скрытого заболевания которое поражает внутренние органы и разрушает, дестабилизирует работу всего организма является самым эффективным по постановке точного диагноза в кротчайшие сроки.
Лечение при реактивном гепатите
Лечение при реактивном гепатите с учётом показателей анализов активности АЛТ , АСТ, билирубина предусматривает медикаментозное лечение направленными препаратами и соблюдением диетического питания на всём протяжении лечения, в случаях сложных и тяжёлых форм заболеваний, диеты придерживаются на протяжении всей жизни после лечения.
Соблюдать режим, исключить физические нагрузки, всевозможные пути поражения токсичными, алкогольными возбудителями. Медикаментозное лечение реактивного гепатита.
| Исключается такие лекарства | Применяются медикаментозные препараты |
|
|
Рибоверин и Энтерферон альфа назначаются вместе, по схеме комбинированного приёма. По отдельности, эти препараты работают с невысокими показателями по успешному лечению. При схеме комбинирования и определённой дозировки которая зависит от диагноза больного человека, эта комбинация даёт очень хорошие результаты по лечению гепатита и успешному выздоровлению.
Диета при реактивном гепатите и других формах гепатита
Диета №5 по Певзнеру, это основная диета при диагнозе реактивный гепатит, гепатит хронической формы В, С, различных расстройствах системы желудочно-кишечного тракта, циррозе печени, панкреатите, холестазе и других связанных с этими органами заболеваниями.
Принцип работы диеты направлен на диетическую методику, основанную на щадящем рационе питания. Сбалансированное употребление овощей, фруктов, мяса, рыбы в течение дня. Приём пищи 5-6 раз в день не большими порциями. Вода – 2-2,5 литра в день. Исключение алкоголя в любом виде!
Меню диеты расписанное на 7 дней:
| Понедельник |
|
| Вторник |
|
| Среда |
|
| Четверг |
|
| Пятница |
|
Разрешённые продукты:
|
|
|
Придерживаясь диеты нужно помнить, что еда должна быть тёплой, холодное употребление еды и напитков крайне не рекомендуется. Алкогольные напитки запрещены. Приготовление еды должно быть либо отварным, паровым, запечённым.
Маринады, жирное, солёное, кислое, острое, копчёное, жареное, любую консервации, приправы, пряности, соль, крепкий чай, натуральный кофе, жирное мясо и рыбу – нужно исключить.
Так как разработанная диета не содержит соли, она является бессолевой. Чем заменить соль? Сок лимона, лимонная кислота, разведённая в воде, придут к вам на помощь. Соком лимона можно заправлять все салаты, тем самым придавая им пикантный вкус, и дополнительно насыщая свой организм витамином С.
Советуем прочитать:
Source: vashapechen.ru
Читайте также
Вид:


Источник
Многим людям, у которых есть проблемы с органами пищеварения, устанавливают сразу несколько патологий. Часто наблюдается гепатит при панкреатите, когда проблемы возникают в этих двух органах. Спровоцировать появление патологии могут вирусы (поражающие печень), интоксикационные процессы при других инфекциях, отравлениях, передозировках препаратов.
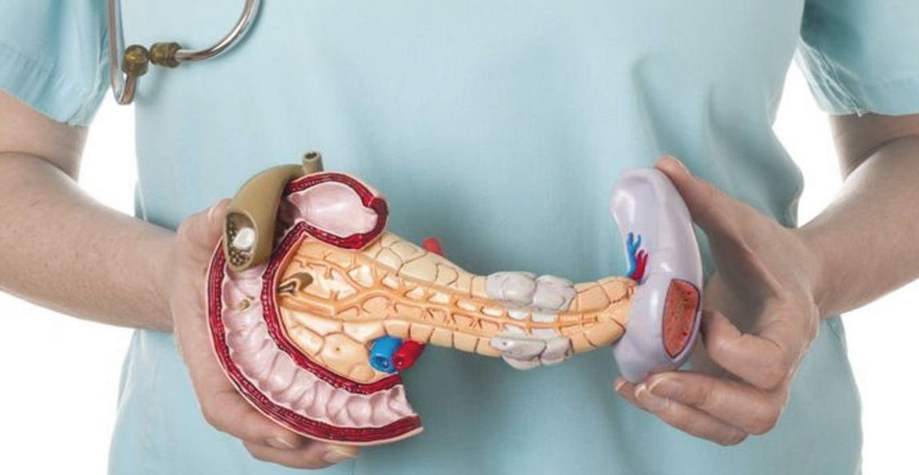
Взаимосвязь болезней
Не только причины, но и механизм развития заболеваний печени и поджелудочной железы похожи между собой. Сначала на клетки органа действуют повреждающие агенты, потом в ответ развивается процесс воспаления. Ткани отекают, а клеточные структуры подвергаются разрушению и замещению соединительной тканью.
Печень человека состоит из множества клеток, которые не имеют дифференциации. Они выполняют одновременно все функции – детоксикацию, аккумулирование ряда веществ и витаминов, участие практически во всех видах обмена. Поэтому компенсаторный потенциал печени велик, целые части ее берут на себя функцию поврежденных, и так может продолжаться длительное время. При своевременном лечении, соблюдении диеты и правильном образе жизни гепатоциты могут восстанавливаться.
При хроническом панкреатите возникает множество осложнений, в т. ч. язва, холецистит и гепатит. С другой стороны, заболевания печени могут становиться причиной панкреатита. На стадии хронизации патологических процессов становится невозможным выявление первичного заболевания. Все усилия врачей направляются на улучшение состояния больного с диагнозом гепатопанкреатит.
Что делать при приступе панкреатита
Приступ панкреатита требует оказания неотложной помощи. Он проявляется в виде опоясывающей боли, локализующейся в области подреберья, тошнотой, рвотой, напряжением мышц живота. При хроническом течении патологии боль соотносится с приемом пищи, особенно это касается жирного, жареного, острого. Ферментативная недостаточность органа приводит к вздутию живота, скоплению газов, поносу, отрыжке.
Во время приступа следует:
- полностью отказаться от приема любого вида пищи;
- соблюдать постельный режим;
- парентерально ввести анальгетик или спазмолитик;
- приложить холодный компресс на область проекции поджелудочной железы.
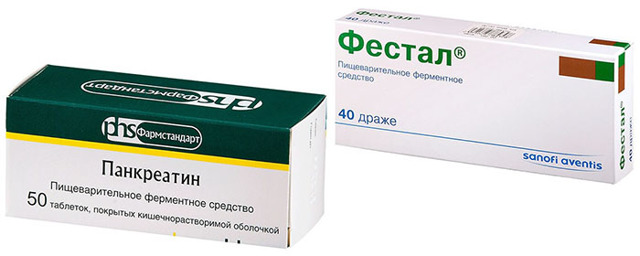 Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Острый панкреатит протекает активно, при этом происходит расплавление тканей, железа начинает переваривать сама себя. Такое опасное состояние требует немедленной помощи в условиях стационара и даже реанимации. Тяжелый приступ хронического заболевания также лечится только специалистами.
В том случае, когда развивается реактивный панкреатит на фоне гепатита, следует особое внимание уделить лечению проблем с печенью. Для этого применяются:
- гепатопротекторы (Карсил, Эссенциале);
- диета с исключением жирной и жареной пищи;
- на время обострения рекомендуется покой.
При сильных болях используются спазмолитические средства (Дротаверин, Спазмалгон), одновременно облегчается пищеварение путем назначения препарата Креон, который имеет в составе необходимые ферменты.
Диета при панкреатите и гепатите
Важной составляющей частью лечения заболеваний органов пищеварения является правильно подобранная диета. Важно устранить все вредные блюда и ввести в рацион как можно больше важных веществ.

Полезные продукты
При гепатите и панкреатите можно употреблять следующие продукты:
- диетическое мясо и нежирную рыбу;
- несладкое печенье без добавления крема;
- подсушенный хлеб с добавлением отрубей;
- молоко и кисломолочные продукты с низким содержанием жира;
- сыр нетвердых и неострых сортов;
- молочные и овощные супы;
- овощи и фрукты (есть исключения);
- крупы, картофель в умеренных количествах;
- яйца (1 раз в неделю), белок можно ежедневно.

Принимать пищу следует мелкими порциями, между завтраком, обедом и ужином необходимо перекусывать овощами, не слишком сладкими или кислыми фруктами, травяным чаем с галетным печеньем, можно выпить обезжиренный кефир или йогурт.
Запрещенные продукты
Нельзя при воспалении печени и поражении поджелудочной железы использовать в меню следующее:
- алкоголь, газированные напитки, какао и кофе;
- сдобу и свежие хлебобулочные изделия из высшего сорта муки;
- холодный суп (окрошку, свекольник), а также первое блюдо на мясном или грибном бульоне;
- копчения, соления, маринады, консервацию;
- жирное мясо, рыбу и молочные продукты.

Рацион при острой и хронической форме панкреатита
Поражение поджелудочной железы во время острого приступа или обострения хронического панкреатита требует полного отказа от пищи на 2-4 дня, в зависимости от тяжести протекания. В это время можно только пить минеральную воду без газа (Боржоми, Славяновская, Смирновская, Ессентуки №20), некрепкий отвар шиповника или слабозаваренный чай.
После этого пациенту разрешается перейти на питание с максимальным механическим и термическим щажением. Калорийность пищи снижена, запрещено употреблять любые продукты, которые могут вызвать усиление секреторной функции желудка и поджелудочной железы. Разрешается прием жидких блюд и сладостей (мед, сахар, сок из фруктов, отвар черной смородины).
По мере снижения острых проявлений в рацион постепенно добавляются другие продукты. Человек переходит на диету №5. Диффузные изменения поджелудочной железы в результате воспаления не проходят, поэтому ограничение в питании следует соблюдать пожизненно.
Особенности беременности и родов
Течение беременности с одновременным наличием гепатита и панкреатита имеет свои особенности. В первые месяцы часто развивается токсикоз, который протекает гораздо тяжелее, чем у здоровых женщин. Наблюдаются тошнота и многократная рвота, усиливающиеся во время приема жирной пищи. Происходит снижение аппетита и массы тела. Состояние несколько стабилизируется во втором и третьем триместрах, и если нет осложнений, то такой женщине не запрещено рожать.
При обострении воспаления врачи часто пропускают заболевание, т. к. оно напоминает токсикоз. Поэтому важно при малейшем ухудшении состояния сразу обращаться к врачу. Для этого требуется дополнительная консультация гастроэнтеролога или терапевта, прохождение анализов (кал, биохимический анализ крови).
Беременным требуется соблюдать диету и проходить лечение, также как и другим пациентам. Но в этом случае следует учитывать, что некоторые препараты могут повлиять на развитие плода.
Если во время вынашивания плода развивается острая форма панкреатита, то в этом случае врачи рекомендуют прерывание до срока в 12 недель. Кесарево сечение делается только в случае крайней необходимости, при условии исключения инфекционного осложнения. Роды лучше всего проводить естественным путем.
В том случае, когда у беременной наблюдается панкреатит на фоне гепатита, вызванного вирусом, то ведение беременности зависит от разновидности патологии печени. Некоторые виды инфекционного заболевания могут представлять опасность для жизни и здоровья как матери, так и будущего ребенка.
Наиболее тяжело протекают вирусные гепатиты B, С, E и D. На их фоне может развиваться печеночная недостаточность, внутриутробная гибель плода, смерть матери в результате интоксикации или кровотечения в процессе родов.
Источник

