Может ли беременность спровоцировать панкреатит
Панкреатитом принято считать группу заболеваний и сходных им признаков воспаления поджелудочной железы. Процесс самопереваривания ферментами поджелудочной приводит к ее разрушению и сопровождается болезненными ощущениями.
Немного про панкреатит
Все бы ограничивалось органами пищеварения, если бы не выделяемые ферменты и токсичные вещества во время болезни. Они могут всасываться в кровь и причинить вред всему организму.
Панкреатит разделили на несколько форм протекания:
- острая и острая рецидивирующая;
- хроническая и обостренная хроническая.
К причинам появления панкреатита относят:
- в первую очередь – злоупотребление алкогольными напитками;
- проявления желчнокаменной болезни;
- различные травмы и вирусные инфекции;
- наличие в организме паразитов;
- минимальный процент заболевания развивается после эндоскопического обследования.
Воспаление поджелудочной железы наблюдается у людей старше 30 лет, причем процент пациентов женского пола составляет в 2 раза больше, нежели мужского. Лечение панкреатита основано на соблюдении жесткой диеты и приеме специальных медикаментов.
Это не самый приятный вид заболевания для людей в нормальном положении, а вот панкреатит и беременность – неприятный тандем, риски осложнений лишь увеличиваются.
Беременность и воспаление поджелудочной железы

Панкреатит во время беременности может нанести непоправимый вред, как матери, так и ребенку. Самым страшным следствием заболевания является выкидыш. Статистика гласит, что на каждые 10000 беременных выпадает около двух случаев мамочек с панкреатитом, но все же немаловажно диагностировать его на ранних сроках развития плода, чтобы назначить своевременное и правильное лечение.
Причины возникновения панкреатита у беременных:
- проток поджелудочной железы может нарушаться путем сдавливания, из-за того, что дно матки располагается выше нормы;
- также на полноценное функционирование протока могут влиять различные болезни, связанные с органами пищеварения (страдает кишечник, печень, желчный), проблемы со стулом, хронические запоры;
- образование язв в желудке и двенадцатиперстной кишке;
- нарушение тонуса общей пищеварительной системы — снижение давления и работы мышечных тканей;
- развитие вирусной или бактериальной инфекции в поджелудочной;
- чрезмерное увлечение лекарствами, витаминными комплексами или биологически активными добавками.
Если болит поджелудочная при беременности и при этом все выше перечисленные признаки не подтверждены, стоит обратить внимание на наличие иных заболеваний у будущей матери.
Панкреатит имеет свойство «прилипалы» и развивается, как следствие уже имеющихся недугов:
- эпидемический паротит (свинка);
- вирусный гепатит;
- глисты;
- хроническое нервное расстройство;
- травма железы.
Хроническое воспаление железы и беременность
Хронический панкреатит поражает беременных, в основном, в период быстротечного развития зародыша, до 13 недели срока. Этот этап считается самым опасным в плане возможного самопроизвольного аборта и что еще добавляет забот – сложная диагностика заболевания.
Как влияет панкреатит на беременность:пациентки жалуются на боли в животе, появление различных проблем с кожей, нарушения в процессах пищеварения. Частое заболевание будущих мамочек – токсикоз также может сбить с толку.
Симптоматика болезней на ранних стадиях схожа:
- чувство тошноты, рвотные позывы;
- отсутствие желания принимать пищу;
- дискомфорт в желудке.
Глядя на симптомы панкреатита у беременной, можно сделать вывод относительно формы заболевания:
- болезненная – острые неприятные ощущения вверху живота, переходящие по кругу на спину;
- диспепсическая – ей характерны: диарея (наблюдаются пенистые и жирные испражнения с видимыми частицами пищи), вздутие, снижается аппетит, появляется тошнота, рвотные позывы, пациентка теряет вес;
- асимптоматическая – сопровождается отсутствием явных признаков заболевания: из-за этого не происходит своевременного обследования беременной, однако на фоне отличного самочувствия снижается вес пациентки.
Беременность при хроническом панкреатите может иметь одновременно несколько форм заболевания, например, болезненная и диспепсическая любят сочетаться между собой.
Любые нарушения пищеварительной системы приводят к избытку болезнетворных микроорганизмов, которые побуждают к образованию дисбактериоза. Вредные бактерии, населяющие кишечник, находятся в преобладающей численности над полезными. Они провоцируют появление пищевых аллергий, у беременных может развиться вагинальный кандидоз, нейродермит, гиповитаминоз – неблагоприятные факторы, воздействующие на дитя и непосредственно маму.
Вовремя диагностированное состояние беременной позволит приостановить течение болезни и обезопасить жизнь малыша.
Острый панкреатит у будущих мам

Острый панкреатит у беременных встречается не часто, но его проявления представляют серьезную угрозу, так как влекут за собой опасные осложнения. Симптомы проявляются моментально в виде опоясывающих болезненных ощущений в верхней области живота, переходящих на спину.
С ними вместе бывает:
- тошнота, сильный рвотный рефлекс;
- повышенная температура тела;
- снижается артериальное давление;
- метеоризм;
- ощутимая слабость, вялость.
Огромную опасность острый панкреатит представляет своим стремительным развитием. Первым признаком обозначают острую колкую боль слева в области ребра. Не стоит дожидаться проявления остальных показателей, нужно срочно обращаться к врачу.
Симптоматику панкреатита при беременности заметить очень сложно, поэтому и установить точный диагноз можно лишь после сдачи всех необходимых анализов.
Опасно ли беременеть при хронической форме болезни?

Большинство женщин, страдающих хроническим панкреатитом, боятся беременеть, потому как их головы населяют куча вопросов и страхов. Болезнь ставит под угрозу развитие беременности (не закончится ли она выкидышем), здоровье малыша и матери, как поведет себя панкреатит в моменты обострения.
Можно ли беременеть при панкреатите — подскажет ваш лечащий врач. Острая форма заболевания нуждается в непременном лечении, в этой фазе беременеть не рекомендуется. Это чревато обострениями, при которых страдает плод.
Хронический панкреатит – не клинический случай для беременности, однако для девушек, принявших решение завести ребенка, необходимо крайне внимательно соблюдать диету:
- отказаться от спиртных напитков;
- не принимать в пищу жирное, острое, жареное;
- не переедать.
Диагностика панкреатита у беременных
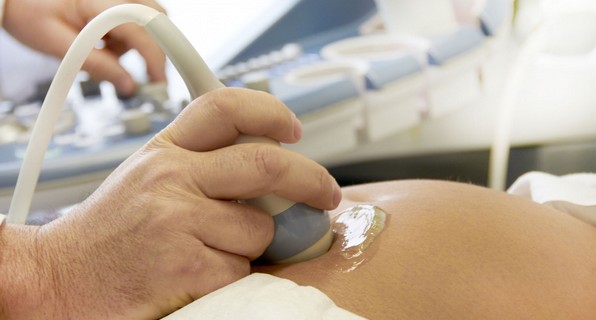
Панкреатит при беременности на ранних сроках определить затруднительно, так как он имеет схожесть с симптомами токсикоза. Хронический панкреатит схож с язвенным колитом, гепатитом, хроническим холециститом, его признаки можно спутать с синдромом раздраженного кишечника.
Для того, чтобы назначить верную терапию, необходимо сдать анализы и пройти соответствующее обследование:
- сдать кровь на общий и биохимический показатель;
- анализ каловых масс;
- анализ мочи;
- пройти ультразвуковое обследование поджелудочной железы.
Биохимические анализы проверяют уровень фермента (амилаза), вырабатываемого железой. Его превышение свидетельствует о наличии заболевания.
Проводимая безопасная терапия для плода и женщины

Лечение панкреатита при беременности обязательно должно проходить под непосредственным присмотром врача. Привычный перечень медикаментов, применяемых при воспалении поджелудочной, должен проходить контроль, так как не все они пригодны для организма беременной женщины, некоторые могут выразить негативное влияние на формирование и развитие ребенка.
Пациенток с острой формой панкреатита надлежит срочно госпитализировать и оказать полную и своевременную помощь в больнице. Лечение сводится к введению большого количества растворов внутривенно, дабы разбавить кровь. Таким способом снижают уровень выделяемых ферментов в поджелудочной. Они будут находиться под пристальным наблюдением и уходом на протяжении всего срока беременности.
Первое, что назначает врач, это строжайшее соблюдение диеты, корректируется привычное питание:
- исключают острую и соленую пищу;
- запрещается пить кофе и употреблять шоколадные изделия;
- копчености, жирные и жареные, маринованные, кислые блюда заменяют вареными, постными;
- рекомендуется делать фруктовые компоты, бананы, кушать отварные овощи.
Как лечить панкреатит при беременности определяет врач на основании анализов пациентки. Помимо диеты назначаются лекарственные препараты:
- для восполнения недостающих пищеварительных ферментов приписывают препараты с экстрактом содержимого поджелудочной железы (панкреатин);
- кислотность устраняют медикаментами с антацидом;
- нарушенная работа печени восстанавливается за счет желчегонных средств на основе растительных компонентов;
- за процесс пищеварения отвечают пробиотики и пребиотики.
При воспалении поджелудочной к общему комплексу препаратов добавляют обезболивающие, спазмолитические средства, иногда антибиотики.
Предписанная терапия устраняет симптомы заболевания и позволяет беременной спокойно выносить и родить ребенка.
В сложной ситуации, когда пациентка поступает с гнойной формой панкреатита, лечение подразумевает хирургическое вмешательство. При этом либо прерывается беременность, либо проводят досрочные роды.
Воспалительный процесс в период грудного вскармливания

Обострившийся панкреатит у кормящей мамы требует немедленного посещения врача, самолечение может пагубно сказаться на пациентке и на образовании молока. После полной диагностики врач назначает щадящее лечение, оглядываясь на особое положение больной.
При острой форме панкреатита терапия начинается с голодания (первые 24 часа). Медикаменты устанавливает врач, по свойствам они не отличаются от обычных препаратов, применяемых при данном недуге, но состав не вредит здоровью новоиспеченной матери.
Панкреатит при грудном вскармливании нуждается в строгом ограничивании жареного, соблюдении сбалансированного питания. Организм матери продолжит выделять молоко, несмотря на сложившуюся ситуацию. Кормить младенца грудью можно и нужно. Главное, чтобы применяемые лекарства не оказывали влияние на продуцируемое молоко. Опытные врачи и мамочки рекомендуют препарат «Креон».
Воспаление поджелудочной железы нарушает обменные процессы в организме, препятствует высвобождению инсулина, поддерживающего в норме уровень сахара в крови, а также препятствует полноценному развитию плода в утробе мамы. С первыми признаками панкреатита важно незамедлительно начинать лечение, чтобы сохранить здоровье матери и будущего малыша.
Загрузка…
Источник
Панкреатит – это воспалительный процесс, поражающий поджелудочную железу. У женщин данная патология может оказывать неблагоприятное влияние как на течение, так и на исход беременности. Поэтому необходимо знать симптомы, методы диагностики, меры профилактики и способы лечения панкреатита у будущих матерей.

Панкреатит – это воспалительный процесс, поражающий поджелудочную железу. У женщин данная патология может оказывать неблагоприятное влияние как на течение, так и на исход беременности.
Особенности протекания болезни в зависимости от триместра
На разных сроках течения беременности патология может иметь различные особенности.
Первый
Обострение хронического панкреатита чаще всего случается на ранних сроках беременности. Симптоматика данного заболевания напоминает токсикоз, поэтому важно правильно провести дифференциальную диагностику этих состояний и оказать адекватную помощь беременной женщине.
В первом триместре больные панкреатитом чаще всего жалуются на тошноту и рвоту, отвращение к некоторым продуктам, снижение аппетита, дискомфортные ощущения в области желудка, возникающие преимущественно сразу после еды.
Тяжелый панкреатит в первом триместре может привести к самопроизвольному аборту или к преждевременным родам.

В первом триместре больные панкреатитом чаще всего жалуются на тошноту.
Второй
Ко второму триместру самочувствие беременной чаще всего улучшается. Тошнота и рвота не беспокоят либо появляются после употребления жирной и жареной пищи. Аппетит восстанавливается, женщина прибавляет в весе. Однако матка, увеличиваясь в размерах, может спровоцировать сдавление протока поджелудочной железы, что приведет к ее воспалению и развитию обострения болезни.
Читайте также: Спарекс
Вред хурмы при гастрите
Папаверин – читайте здесь.
Третий
При соблюдении рекомендаций врача панкреатит редко беспокоит пациентку на поздних сроках беременности. Однако нелеченный панкреатит в третьем триместре может привести к развитию ДВС-синдрома (нарушению свертываемости крови). В результате данной патологии возможна гибель как плода, так и женщины. В третьем триместре возможно присоединение холецистита, вследствие чего развивается холециститопанкреатит. Данная патология лечится хирургическим путем после родоразрешения женщины.

При соблюдении рекомендаций врача панкреатит редко беспокоит пациентку на поздних сроках беременности.
Причины
Причинами развития панкреатита у беременных женщин могут быть:
- Закупорка конкрементом, отек или воспаление сфинктера Одди, Фатерова сосочка.
- Стресс.
- Курение.
- Аутоиммунные заболевания.
- Врожденные аномалии поджелудочной железы.
- Снижение физической активности.
- Травмы живота в области поджелудочной железы.
- Различные заболевания пищеварительной системы.
- Прием некоторых лекарственных средств.
- Токсические воздействия в быту и на производстве.
- Неправильное питание: преобладание в рационе жирной, копченой, острой, жареной пищи, фастфуда.
- Злоупотребление алкогольными напитками.
- Наследственный фактор.
- Вирусные или бактериальные инфекционные заболевания.
- Паразитарные инвазии – болезни, вызванные паразитами (гельминтами, простейшими).
Кроме того, причиной обострения патологии может стать сам факт беременности. В организме будущей мамы происходит гормональная перестройка, наблюдаются изменения в иммунной системе, что осложняет течение болезни.
Симптомы
Беременные женщины, страдающие панкреатитом, наиболее часто предъявляют жалобы на следующие состояния:
- Тошноту, которая может приводить к многократной рвоте.
- Нарушения пищеварения, которые проявляются в виде неприятного запаха изо рта и отрыжки.
- Снижение аппетита.
- Метеоризм.
- Частый жидкий зловонный стул, чередующийся с запорами.
- Снижение массы тела, наблюдающееся во время длительной рвоты и диареи.
- Аллергические высыпания на кожных покровах.
- Снижение артериального давления, сопровождающееся слабостью и головокружением.
- Приступообразную боль, возникающую в эпигастрии, левом или правом подреберье. В тяжелых случаях боль имеет опоясывающий характер или распространяется на поясничную область

Беременные женщины, страдающие панкреатитом, наиболее часто предъявляют жалобы на снижение артериального давления.
Острый панкреатит характеризуется внезапным началом и резким ухудшением общего состояния женщины. При отсутствии медицинской помощи возникает интоксикация организма, отек головного мозга, сопровождающийся судорогами, печеночная недостаточность. Эти состояния являются крайне опасными для жизни беременной, поэтому при возникновении первых признаков заболевания необходимо срочно обратиться за медицинской помощью.
Диагностика
Важно распознать заболевание своевременно во избежание развития тяжелых осложнений. Диагностика начинается со сбора сведений о заболевании (анамнеза) и осмотра больной. В ходе опроса уточняется характер жалоб, их длительность, наличие сопутствующих патологий. Общий осмотр включает в себя пальпацию живота, осмотр кожных покровов и слизистых, измерение веса.
В диагностике данной патологии большое значение придается инструментальным методам исследования. Для обследования беременных женщин наиболее информативным и безопасным является УЗИ органов брюшной полости. При помощи ультразвука визуализируются все органы желудочно-кишечного тракта, в т. ч. и поджелудочная железа. При панкреатите она увеличена, имеет нечеткие и неровные контуры, измененную структуру.

Для обследования беременных женщин наиболее информативным и безопасным является УЗИ органов брюшной полости.
Необходимо знать, что беременным строго противопоказаны рентгенографические методы исследования, компьютерная томография.
Анализы
Для того чтобы распознать панкреатит, необходимо провести ряд лабораторных исследований:
- биохимический анализ крови, в котором определяется повышение уровня АСТ и АЛТ в 2 и более раз, билирубина, щелочной фосфатазы, холестерина, С-реактивного белка;
- общеклинический анализ крови, указывающий на наличие воспалительного процесса: повышение СОЭ, лейкоцитоз;
- анализ кала, с помощью которого удастся определить эффективность переваривания пищи и наличие патогенных кишечных бактерий.
[morkovin_vg video=”-M5rTB-cGfg;PY-jBJU1hj8″]
Лечение
Лечение беременных, страдающих панкреатитом, требует взаимодействия врачей разных специальностей: терапевтов, акушеров, гастроэнтерологов.
Терапия панкреатита в период вынашивания ребенка включает в себя использование лекарственных средств следующих групп:
- Спазмолитики. У беременных предпочтение отдается препарату Дюспаталин, который эффективно снимает болевой синдром.
- Ферментные препараты: Креон, Панкреатин.
- Антациды, которые применяют при изжоге: Ренни, Алмагель.
- Пробиотики – лакто- и бифидобактерии, улучшающие микрофлору кишечника.
- Пребиотики – компоненты пищи, являющиеся субстратом для роста полезных бактерий, обитающих в толстой кишке.
- Препараты урсодезоксихолевой кислоты – применяют при синдроме холестаза.
- Антибактериальные препараты – имеют ограниченное применение у беременных. Показаниями для назначения являются: активный воспалительный процесс, системные поражения, синдром избыточного бактериального роста в кишечнике, неэффективность предшествующей терапии. До 18 недель беременности применяют Амоксициллин, после 18 недель – Метронидазол.

Особенности наблюдения беременных с панкреатитом
Главной особенностью ведения беременных, больных панкреатитом, является минимальное использование лекарственных препаратов.
Часто применяемые при панкреатите блокаторы Н2- гистаминовых рецепторов и ингибиторы протонной помпы нельзя использовать у беременных. Назначение данных лекарственных средств оправдано лишь при тяжелом панкреатите, когда имеется угроза для жизни женщины.
Больная обязана поставить в известность акушера-гинеколога о наличии панкреатита. Ведение беременной осуществляется совместно с гастроэнтерологом.
В каких случаях назначают лекарства
Лечение показано при возникновении обострения.
Принимать препараты самостоятельно запрещено, оптимальную схему терапии может подобрать только врач. При бессимптомном течении панкреатита применение лекарственных средств сводится к минимуму.
Диета
При панкреатите рекомендуется принимать пищу маленькими порциями, 5-6 раз в сутки. Еда должна быть теплой. Полезно употребление белков, особенно животного происхождения, – не менее 150 г в сутки. Предпочтительные способы приготовления блюд: варка, запекание в духовке, тушение. Принимать пищу необходимо медленно, тщательно пережевывая куски для дополнительной стимуляции образования пищеварительного сока. Следует ограничить употребление свежей зелени, овощей и фруктов, соли.
Из рациона нужно полностью убрать:
- продукты с высоким содержанием жира: наваристые бульоны, жирные сорта рыбы, мяса, птицы;
- колбасы и копчености;
- маринады;
- фастфуд;
- консервы;
- грибы;
- бобовые;
- сладости;
- свежую выпечку.

При панкреатите рекомендуется принимать пищу маленькими порциями, 5-6 раз в сутки.
При остром панкреатите в первые 2-3 дня болезни рекомендуется голод. Можно употреблять чаи, воду. После снятия обострения вводят в рацион жидкие каши, овощные супы, нежирные сорта птицы и мяса, черствый хлеб, кисели и желе. Порции при лечебном питании должны быть небольшими, около 100 г пищи на один прием. Постепенно меню расширяется, в него включаются привычные продукты.
Осложнения
Панкреатит опасен своими осложнениями.
Для острого периода характерны бродильные процессы и рост патогенной флоры в кишечнике. Эти факторы становятся причиной развития дисбактериоза, который может привести к нейродермиту, авитаминозу, кандидозному вагиниту.
Обезвоживание, которое возникает при неукротимой рвоте и диарее, негативно влияет на развитие плода. В тяжелых случаях возможна даже его внутриутробная гибель.

При гибели клеток поджелудочной железы развивается сахарный диабет.
В запущенных формах возможно абсцедирование, образование свищей, возникновение перитонита и внутреннего кровотечения. При гибели клеток поджелудочной железы развивается сахарный диабет.
Профилактика
Для профилактики возникновения обострения заболевания в период ожидания и рождения ребенка необходимо придерживаться следующих правил:
- Полностью исключить из рациона алкоголь. Также запрещено пить вино и шампанское, которые позволяют себе употреблять многие беременные женщины.
- Нельзя курить.
- Необходимо следить за питанием, не включать в рацион продукты, способные спровоцировать обострение панкреатита при беременности.
- Надо вести здоровый образ жизни: осуществлять ежедневные прогулки на свежем воздухе, полноценно отдыхать, избегать стрессовых ситуаций.
Можно ли беременеть и рожать при панкреатите
Панкреатит не является противопоказанием к планированию беременности.
Важно встать на диспансерный учет и провести курс лечения панкреатита до зачатия. Следует наблюдаться у врача-гастроэнтеролога и выполнять все назначенные рекомендации. Беременность должна наступить в период ремиссии.
При панкреатите разрешены естественные роды. Кесарево сечение проводится только при тяжелом состоянии женщины.
Если пациентка добросовестно выполняет рекомендации врача, имеются высокие шансы на благоприятное течение беременности и рождение здорового ребенка.
Источник


