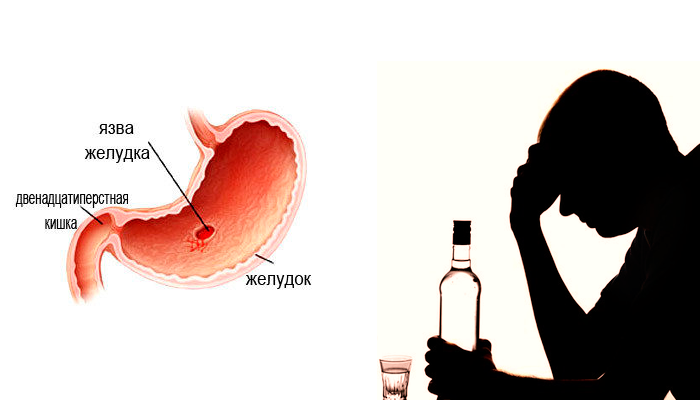
Может из за язвы желудка болеть грудина
Иногда к врачу приходят пациенты, которые просят средство от боли в груди, при этом обычно показывают ее локализацию в области грудины, и описывают симптомы как жалящие, колющие боли, чувство жара. Кроме того, пациенты связывают эти боли с питанием, погрешностями в еде, отмечают, что им больно глотать пищу, мучает изжога. Тогда врач должен подумать о том, что боли в груди могут быть связаны не с легкими или сердцем, а с органами пищеварения: причиной подобных проявлений могут быть гастрит или панкреатит, патологии кишечника. Как же разобраться с симптомами и жалобами, понять причину болей в груди, связанных именно с пищеварением и дать правильный грамотный совет? Как правильно подобрать препараты для оказания необходимой помощи? Об этом необходимо поговорить подробно.
Локализация боли и сопутствующие проявления

Обычно боль в груди при заболеваниях органов пищеварения локализуется в области солнечного сплетения, за грудиной, по ходу пищевода, в области подложечки, месте перехода груди в живот, а также в области шеи и ключиц. При этом боли могут сопровождаться дискомфортом при еде, чувством тяжести в животе, отрыжкой кислым или воздухом, изжогой, ночным кашлем, тошнотой и даже приступами рвоты. При этом боль в груди может сменяться болями в животе, сопровождаться поносами, слабостью, нарушениями аппетита, вплоть до полного отказа от еды. При таких систематических боляхв груди может наблюдаться анемия, снижение веса.
Болезненные ощущения при изжоге
Одной из самых распространенных проблем, которые могут вызывать дискомфорт за грудиной и вызывать боли при глотании, могут быть изжога и раздражение кислым содержимым пищевода. Это происходит при забросе кислого содержимого желудка (смесь пепсина с соляной кислотой и пищевыми массами) в область нижней трети пищевода в результате:
- переедания и резкого перерастяжения желудка;
- повышенной кислотности желудка, и антиперистальтических его движений;
- нарушения запирательной функции пищевода, проблемы с тонусом мышц нижней трети пищевода;
- рефлюкс-эзофагита или формирования рефлюксной болезни;
- при беременности с изменением анатомии внутренних органов.
В результате заброса кислого содержимого происходит раздражение и воспаление стенок пищевода, эрозии и вовлечение болевых рецепторов. Это проявляется изжогой, мучительными болями за грудиной, чувством жжения, «печения», болями при глотании, желании попить холодной воды или молока. Изжога может быть от кратковременной и терпимой до мучительной, длящейся часами. Боли усиливаются или провоцируются лежанием, наклонами тела или натуживанием, поднятием тяжестей. Облегчение изжоги наступает при приеме антацидов или средств, обволакивающих слизистые.
Причины боли, связанные с пищеводом

Причиной боли грудной локализации могут стать поражения пищевода, зачастую вызванные раком или пептической язвой органа. Кроме болезненных ощущений разной степени выраженности, от легкой болезненности до сильного приступа, может также наблюдаться дисфагия — нарушение проглатывания пищи. Дисфагия может возникать от плотной и сухой пищи, тогда глотание пищевого комка сопровождается болью и ощущением затруднения прохождения пищи по пищеводу. Больные вынуждены отказываться от плотной пищи, принимать ее только с водой, тщательно запивая. В тяжелых случаях возникают также боли при проглатывании жидкой пищи и даже воды. Они обычно тупого характера, обостряющиеся при приеме пищи, перемене положения тела и забросе кислого содержимого в пищевод. При прорастании опухоли или язвы в мышечный слой или во все слои пищевода, боли могут стать острыми, режущими. При этих жалобах, прежде всего, необходимо обращение к врачу и проведение полноценного обследования — рентгена, ЭФГДС и биопсии.
Причины боли в груди с иррадиацией в спину, в стороны от грудины, с нарушением глотания и связанные с приемом пищи могут скрываться в перфорациях и ожогах пищевода, ахалазии кардии и спазме пищевода, дивертикулах, грыже пищеводного отверстия диафрагмы. В таких случаях необходимы не медикаментозные меры облегчения боли, а немедленное обращение к врачу и прохождение обследования и лечения. Подобные состояния могут угрожать здоровью и жизни пациента, хотя на первых порах проявляются только болями.
Развитие болевых ощущений при гастрите
Причинами боли в груди могут становиться заболевания желудка, обычно это гастрит с повышенной кислотностью, язвенная болезнь или опухолевые процессы. Ощущения при гастрите обычно развиваются подложечкой или в загрудинном пространстве, ближе к нижней трети. Жалобы могут варьировать, исходя из того, где будет поражен желудок. При воспалении области слизистой на дне желудка боли возникают сразу после еды или через непродолжительное время после. При поражении в месте перехода желудка в кишку, боли возникают через продолжительное время, по мере эвакуации пищи из желудка или натощак.
Гастрит обычно формирует боли, имеющие ноющий или тянущий характер, слабые. При них могут также проявляться такие симптомы как распирание и тяжесть в желудке, изжога, отрыжка кислым, рвота, нарушения аппетита. Страдает также и работа кишечника, сопутствуют неврологические нарушения — тревожность и нарушения сна, мнительность и боязнь смерти.
Кроме гастрита, подобные симптомы может формировать язва. При язвенной болезни желудка возникают колющие боли за грудиной, связанные с приемом пищи, и зависящие от локализации язвы. Опухолевые процессы желудка дают давящую нерезкую боль. Они обычно беспокоят пациента постоянно, почти не облегчаясь при приеме препаратов.
Патологии кишечника и панкреатит
Достаточно похожими на боли при проблемах желудка становятся и боли, связанные с кишечником. Они возникают в области нижней трети грудины и в области солнечного сплетения, имеют ноющий и давящий характер, возникают в основном в ночное время или натощак, при длительных перерывах в питании. Эти боли сочетаются со слабостью и недомоганием, тошнотой и рвотой, может наблюдаться метеоризм, боли в животе и около пупка.
Резкие и сильные боли в груди, преимущественно слева, могут возникать при панкретатите. Кроме того, острый панкреатит также формирует тошноту и рвоту, нарушается общее состояние, может повыситься температура. Иногда клиника может напоминать острый инфаркт миокарда, но нет изменений на ЭКГ. Если это хронический панкреатит, боли могут быть ноющими, тянущими, локализоваться внутри груди, по нижней ее части, могут сопровождаться поносами или запорами.
В любом случае, формирование болей в груди — это всегда сложности в диагностике особенно при подозрении на заболевания пищеварения. Поэтому необходимо обращаться к врачу. Применять медикаменты самостоятельно крайне не рекомендуется.
Источник
Довольно часто вследствие спазмирования мышечного органа возникает боль в груди из-за желудка. Как правило, болевой приступ продолжительный и усугубляется сопутствующей симптоматикой, характерной болезням органов желудочно-кишечного тракта. Желудочные боли, отдающие в грудину, важно дифференцировать от сердечного приступа.
Почему возникают боли в груди из-за желудка?
Заболевания органов пищеварения всегда сопровождаются болевым синдромом. Боли в желудке нередко путают с приступом стенокардии, так как им свойственно отдавать в грудину. Важно отметить, что продолжительность болезненных ощущений намного больше, чем при недугах сердца. Основной причиной боли в грудной клетке является спазм стенок желудка, при котором ущемляются кровеносные сосуды и нервные окончания. На фоне этого ухудшается процесс кровообращения, из-за чего ткани не получают полноценного питания, что, в свою очередь, усугубляет воспалительный процесс.
Болевой синдром в области брюшины, отдающий в грудную клетку отмечается при переедании. Увеличенный в размерах желудок оказывает давление на близко лежащую диафрагму, провоцируя неприятные ощущения в груди и нарушение дыхательных функций. Боль за грудиной может возникнуть на фоне воспалительных процессов, что поражают слизистый слой желудка и другие органы пищевого тракта. К провоцирующим недугам относятся:
- гастрит;
- язвенные и эрозийные образования;
- диафрагмальная грыжа;
- желчнокаменная болезнь;
- дискинезия желчевыводящих путей;
- гастроэзофагеальный рефлюкс;
- панкреатит.
Болевые ощущения в животе и груди часто сопровождаются аритмией, что усложняет процесс установления диагноза.
Вернуться к оглавлению
Другие симптомы
 Дополнительное присутствие изжоги может быть признаком язвы в органе.
Дополнительное присутствие изжоги может быть признаком язвы в органе.
Сердечную боль от желудочной можно дифференцировать по сопутствующим признакам. Если причиной болезненного состояния является язвенная болезнь, тогда боли возникают в зависимости от приема еды. Как правило, отмечается голодный болевой синдром, который утихает после употребления диетической пищи. Нередко боли возникают в ночное время или сразу же после пробуждения. На язвенные образование указывают следующие симптомы:
- отрыжка;
- изжога;
- тошнота;
- рвота (иногда с примесью крови);
- слабость.
Длительное воспаление слизистого слоя желудка приводит к развитию гастрита, который сопровождается болезненными ощущениями в эпигастральной области и часто отдает в грудину. Помимо этого, отмечается ухудшение аппетита, тошнота и расстройство пищеварения. При повышенной кислотности желудочного сока и развитии гастроэзофагеального рефлюкса происходит поражение пищевода, что нарушает процесс глотания, возникает ком в горле и болевой синдром в груди.
Болезни поджелудочной железы и желчного пузыря становятся причиной болезненных ощущений в животе. При этом нередко болит грудь, что свидетельствует о возникновении спазма в органах. Помимо болей, отмечается потеря веса, тошнота, рвота, субфебрильная температура. Иногда возникают признаки интоксикации. Диафрагмальная грыжа затрагивает мышечный слой диафрагмы и некоторые отделы желудочно-кишечного тракта. Болевые ощущения возникают резко и отличаются высокой интенсивностью. Проходят при принятии вертикального положения тела.
Вернуться к оглавлению
Как избавиться?
 Чтобы неприятный симптом быстрее прошел, больному нужно вводить в рацион каши.
Чтобы неприятный симптом быстрее прошел, больному нужно вводить в рацион каши.
В первую очередь при возникновении болей в груди из-за желудка нужно пересмотреть питание. В рацион вводятся овощи, фрукты, каши, нежирные сорта мяса и молочная продукция. Исключаются жирные, жаренные и мучные блюда, а также алкогольные и кофеиносодержащие напитки. Особое внимание уделяется питьевому режиму. Для улучшения перистальтики желудка и снижения болей применяют средства физической реабилитации, в виде ЛФК и физиотерапии.
Вернуться к оглавлению
Медикаментозное лечение
Чтобы устранить спазмирование органов пищеварения, применяют широкий ряд спазмолитиков, к которым относятся «Но-шпа», «Дротаверин» и «Папаверин». Для снижения воспалительного процесса и защиты слизистой от дальнейшего повреждения используют ингибиторы протонной помпы («Омез»). При обострении болезней органов пищеварения, в частности гастрите и язвенных образованиях, применяют гастропротективные препараты.
Желудочные боли не устраняются «Нитроглицерином», как при сердечных приступах.
Если причиной болей в брюшине с иррадиацией в грудь является поражение желудка патогенными микроорганизма, применяют средства с содержанием антибиотика, например, при гастрите с выраженной активностью Хеликобактер пилори. При недугах желчного пузыря используют препараты для улучшения оттока желчи и ферментативные средства, к примеру «Аллохол».
Источник
Êàê îáû÷íî ïî ñðåäàì, ñíà÷àëà áóäåò èíôîðìàöèÿ, âûäåëåííàÿ êóðñèâîì. È ÷èòàòü å¸ íå îáÿçàòåëüíî. Ïîñëå áóäåò èñòîðèÿ.
Îäíîé èç ïðè÷èí áîëè â ãðóäíîé êëåòêå, óêàçàííîé â ïîñòå https://pikabu.ru/story/bol_v_grudi_1_5074823, ìîãóò ñòàòü èçìåíåíèÿ îðãàíîâ ïèùåâàðåíèÿ. È òàê
Áîëåçíè è ñáîè ïèùåâàðèòåëüíîé ñèñòåìû è îðãàíîâ áðþøíîé ïîëîñòè, êîòîðûå ìîãóò ïðîÿâëÿòüñÿ áîëüþ â ãðóäíîé êëåòêå:
1. Ãàñòðèò è ÿçâà æåëóäêà. ×àùå âîçíèêàåò ïðè ïîâûøåííîé ñåêðåöèè æåëóäêà.  ýòîì ñëó÷àå áîëåâîé ñèíäðîì çàâèñèò îò ïðèåìà ïèùè. Îáû÷íî áîëü âîçíèêàåò íà ãîëîäíûé æåëóäîê, à êàê òîëüêî ÷åëîâåê ïîåñò, òî îíà ïðîõîäèò èëè óìåíüøàåòñÿ. Áîëåçíü ìîæåò ñîïðîâîæäàòüñÿ ñëåäóþùèìè ñèìïòîìàìè: èçæîãîé, òîøíîòîé, ðâîòîé, ðàññòðîéñòâîì ñòóëà (çàïîðû ñìåíÿþòñÿ ïîíîñîì). Áîëü ìîæåò ïðîéòè ïðè ïðè¸ìå àíòàöèäíûõ ïðåïàðàòîâ (ñíèæàþùèõ êèñëîòíîñòü) è ñïàçìîëèòèêîâ.
Ïðè ïîíèæåííîé æå ñåêðåöèè áîëü áóäåò âîçíèêàòü ïîñëå åäû — â ñëåäñòâèè çàñòîÿ ïèùè â æåëóäêå. Ìîæåò ñîïðîâîæäàòüñÿ òîøíîòîé, ðâîòîé íåïåðåâàðåííîé ïèùåé.
2. Îñòðûå çàáîëåâàíèÿ ïå÷åíè è íàðóøåíèå ôóíêöèé æåë÷íîãî ïóçûðÿ. Îñòðûé õîëåöèñòèò. Áîëü îòäàåò â ïðàâóþ ïîëîâèíó ãðóäè, â îáëàñòü ïðàâîé êëþ÷èöû. Îáû÷íî âîçíèêàåò ÿðêî âûðàæåííûé áîëåâîé ñèíäðîì, êîòîðûé ñíèìàåòñÿ ëèáî óìåíüøàåòñÿ ïðè ïîìîùè ñïàçìîëèòèêîâ.
Õðîíè÷åñêèé õîëåöèñòèò, êîòîðûé ïðèâîäèò ê âîñïàëåíèþ, à òàêæå íàðóøåíèþ îòòîêà æåë÷è, ÷òî, â ñâîþ î÷åðåäü, âûçûâàåò îñòðóþ áîëü ñïðàâà.
Ãåïàòèò ïðè ðàçâèòèè äàííîãî çàáîëåâàíèÿ ïîÿâëÿþòñÿ áîëè â ïðàâîì ïîäðåáåðüå, â ñëåäñòâèè ðàñòÿãèâàíèÿ êàïñóëû ïå÷åíè èç-çà óâåëè÷åíèÿ ðàçìåðîâ îðãàíà. Ñàìà ïå÷åíü íå áîëèò.
Æåë÷åêàìåííàÿ áîëåçíü õàðàêòåðíà îáðàçîâàíèåì â æåë÷íûõ ïðîòîêàõ è æåë÷íîì ïóçûðå êàìíåé. Ìîæåò âîçíèêíóòü òàê íàçûâàåìàÿ «ïå÷¸íî÷íàÿ êîëèêà» (çà ýòîò äèàãíîç íàøè õèðóðãè íàñ ðóãàþò). Áîëü, ïðè êîëèêå, íåñòåðïèìàÿ è ðåæóùàÿ, âîçíèêàåò â ïðàâîé ÷àñòè æèâîòà (â ïðàâîì ïîäðåáåðüè) è â ïðàâîé ïîëîâèíå ãðóäíîé êëåòêè. Ìîæåò ñîïðîâîæäàòüñÿ ðâîòîé, ïîñëàáëåíèåì ñòóëà.
3. Îñòðûé ïàíêðåàòèò. Áîëè â ëåâîì ïîäðåáåðüè îòäàþò â ëåâîå ïëå÷î, â ëåâóþ ïîëîâèíó ãðóäíîé êëåòêè. Îí îáû÷íî ñîïðîâîæäàåòñÿ òîøíîòîé è ðâîòîé. Ìîæåò áûòü æèäêèé ñòóë.
4. Äèàôðàãìàëüíàÿ ãðûæà. ×åðåç äåôåêò â äèàôðàãìå ïðîíèêàþò âíóòðåííèå îðãàíû èç îäíîé ïîëîñòè â äðóãóþ. Äèàôðàãìà ñæèìàåòñÿ è ïðîèñõîäèò óùåìëåíèå îðãàíîâ. Ïîÿâëÿåòñÿ ãðûæà âíåçàïíî, â îñíîâíîì íî÷üþ, õàðàêòåðèçóåòñÿ ñèëüíûì áîëåâûì ñèíäðîìîì, êîòîðûé ïîõîæ íà ñòåíîêàðäèþ. Ïðèñòóï íåëüçÿ ñíÿòü íèòðîãëèöåðèíîì, íî áîëüíîìó ñòàíîâèòñÿ ëó÷øå, êîãäà îí íàõîäèòñÿ â âåðòèêàëüíîì ïîëîæåíèè.
5. Ðàçðûâ ïèùåâîäà. Ñåðüåçíàÿ ïàòîëîãèÿ, ïðè êîòîðîé íàðóøàåòñÿ åãî öåëîñòíîñòü, à åãî ñîäåðæèìîå ïîïàäàåò â îáëàñòü ãðóäíîé êëåòêè. ×àùå âñåãî ðàçðûâ ïðîèñõîäèò âî âðåìÿ ðâîòû. Áîëåâîé ñèíäðîì, â ýòîì ñëó÷àå ÿðêî âûðàæåííûé, ìîæåò îòäàâàòü â ñïèíó. Áîëü îáû÷íî óñèëèâàåòñÿ ïðè êàøëå è ïðè ïåðåìåíå ïîëîæåíèÿ òåëà. Òàêîå ñîñòîÿíèå ÿâëÿåòñÿ î÷åíü ñåðüåçíûì è òðåáóåò íåìåäëåííîãî õèðóðãè÷åñêîãî âìåøàòåëüñòâà, ëþáîå ïðîìåäëåíèå ìîæåò ïðèâåñòè ê ëåòàëüíîìó èñõîäó. (Áûâàåò ðåäêî. Ìíå íè ðàçó íå âñòðå÷àëîñü).
6. Ãàñòðîýçîôàãåàëüíàÿ ðåôëþêñíàÿ áîëåçíü(ÃÝÔÁ) — â ïðîñòîðå÷èè «ðåôëþêñ» (î÷åíü ðàñïðîñòðàíåííîå ñîñòîÿíèå).  ãðóäíîé ïîëîñòè íàõîäèòñÿ ïèùåâîä. Åãî ïàòîëîãèè ìîãóò âûçûâàòü ïîÿâëåíèå áîëåé â ãðóäíîé êëåòêå. Íàïðèìåð, òàêîå ñîñòîÿíèå êàê «peôëþêc». Ýòî îáðàòíûé ïðîöåññ çàáðîñà ñîäåðæèìîãî æåëóäêà â íèæíþþ òðåòü ïèùåâîäà. Ïîñêîëüêó ïèùà, ïîïàâøàÿ âíóòðü æåëóäêà, ïîäâåðãàåòñÿ äåéñòâèþ ñîëÿíîé êèñëîòû, òî å¸ îáðàòíîå ïîïàäàíèå â ïèùåâîä ñîïðîâîæäàåòñÿ áîëÿìè. Âíóòðåííÿÿ ïîâåðõíîñòü ïèùåâîäà íå èìååò êèñëîòîóñòîé÷èâîãî ñëîÿ, íà÷èíàåòñÿ îæîãîâîå äåéñòâèå êèñëîòû. Ïîýòîìó âîçíèêàåò áîëü ïî õîäó ïèùåâîäà â ãðóäíîé êëåòêå. Ïðè ýòîì ìîæåò áûòü îòðûæêà âîçäóõîì. Ñîñòîÿíèå «ðåôëþêñà» ìîæåò áûòü ïðè ãàñòðèòàõ, ÿçâåííîé áîëåçíè, äóîäåíèòàõ, íåäîñòàòî÷íîñòè äâèãàòåëüíîé àêòèâíîñòè æåëóäêà, ðåãóëÿðíîì ïåðååäàíèè, îæèðåíèè.
Ïðèáëèçèòåëüíî ó 50% ïàöèåíòîâ, ïîäâåðãøèõñÿ èññëåäîâàíèþ ïèùåâîäà â ñâÿçè ñ çàãðóäèííîé áîëüþ, äèàãíîñòèðóåòñÿ ÃÝÐÁ. Ê äðóãèì çàáîëåâàíèÿì ïèùåâîäà, ñîïðîâîæäàþùèìñÿ áîëåâûì ñèíäðîìîì, îòíîñÿòñÿ èíôåêöèè (áàêòåðèàëüíûå, âèðóñíûå èëè ãðèáêîâûå), îïóõîëè è íàðóøåíèÿ ìîòîðèêè (íàïð., ãèïåðêèíåòè÷åñêèå íàðóøåíèÿ ìîòîðèêè ïèùåâîäà, àõàëàçèÿ, äèôôóçíûé ýçîôàãåàëüíûé ñïàçì).
Ïðè÷èíîé ýçîôàãåàëüíîé çàãðóäèííîé áîëè ìîæåò áûòü ïîâûøåíèå íåðâíîðåöåïòîðíîé ÷óâñòâèòåëüíîñòè ïèùåâîäà (âèñöåðàëüíàÿ ãèïåð÷óâñòâèòåëüíîñòü) èëè óñèëåíèå íîðìàëüíûõ àôôåðåíòíûõ èìïóëüñîâ (àëëîäèíèÿ) ñïèííîãî ìîçãà èëè ÖÍÑ.
Áîëè â ãðóäè ìîãóò áûòü âûçâàíû ìíîãèìè çàáîëåâàíèÿìè, ïîýòîìó âðà÷àì ñëîæíî ïîñòàâèòü äèàãíîç, îñíîâûâàÿñü òîëüêî íà ñèìïòîìàõ áîëåçíè, íóæíî ïðîâîäèòü äèôôåðåíöèàëüíóþ äèàãíîñòèêó.  îñíîâíîì âðà÷è íàçíà÷àþò ñëåäóþùèå èññëåäîâàíèÿ:
1. Îïðîñ ïàöèåíòà: óçíàåòñÿ õàðàêòåð áîëè â ãðóäè, èìååòñÿ ëè êàêàÿ-íèáóäü ñâÿçü ñ ôèçè÷åñêîé íàãðóçêîé èëè ïðèåìîì ïèùè, îòäàåò ëè áîëåâîé ñèíäðîì â äðóãèå ÷àñòè òåëà è òîìó ïîäîáíîå.
2. Îñìîòð ïàöèåíòà: èçìåðÿåòñÿ àðòåðèàëüíîå äàâëåíèå è òåìïåðàòóðà, ñëóøàåòñÿ ïóëüñ, ñåðäöå, à òàêæå ëåãêèå.
3. ÝÊà îïðåäåëÿåòñÿ ðàáîòà ñåðäöà. Ñ ïîìîùüþ ýòîãî èññëåäîâàíèÿ ìîæíî ðàñïîçíàòü ñåðäå÷íûé ïðèñòóï è ñòåíîêàðäèþ, à òàêæå ýìáîëèþ ëåãî÷íîé àðòåðèè.
4. Ðåíòãåí ãðóäíîé êëåòêè. Ýòîò ìåòîä äèàãíîñòèêè ÿâëÿåòñÿ î÷åíü èíôîðìàòèâíûì. Îí ïîìîãàåò âûÿâèòü áîëåçíè ëåãêèõ, ñåðäöà, à òàêæå ïåðåëîìû è äðóãèå çàáîëåâàíèÿ îðãàíîâ, ðàñïîëîæåííûõ â ãðóäíîé êëåòêå.
5. Êîìïüþòåðíàÿ òîìîãðàôèÿ íàèáîëåå òî÷íûé ìåòîä äèàãíîñòèêè, ïîçâîëÿþùèé âûÿâèòü èçìåíåíèÿ, ïðîèçîøåäøèå â îðãàíèçìå, êîòîðûå áûëè íå âèäíû íà ðåíòãåíå. 6. Ôèáðîýçîôàãîãàñòðîäóîäåíîñêîïèÿ (ÔÝÃÄÑ) ýòîò ìåòîä äèàãíîñòèêè ïðîâîäèòñÿ ñ öåëüþ èñêëþ÷åíèÿ áîëåçíåé îðãàíîâ ïèùåâàðåíèÿ, êîòîðûå òàêæå ìîãóò áûòü ïðè÷èíîé áîëåé â îáëàñòè ãðóäíîé êëåòêè.
7. Îáùèé àíàëèç êðîâè ïðîâîäÿò äëÿ òîãî, ÷òîáû ïîíÿòü èìååòñÿ ëè âîñïàëåíèå â îðãàíèçìå.
Íà ýòîì ïîæàëóé çàêîí÷ó. Î÷åíü ìíîãî çàóìíîãî òåêñòà ïîëó÷èëîñü. Ïîðà ïåðåõîäèòü ê èñòîðèè. Òîëüêî îíà òî÷íî íå ñîîòâåòñòâóåò òåìå, õîòÿ è áëèçêà ê íåé.
Ñàðêîäèîç ë¸ãêèõ.
Èñòîðèÿ ýòà ïðîèçîøëà â 2006 ãîäó. Íà 8 ìàðòà ìîÿ ïîäðóãà ïîçâàëà ìåíÿ íà «ãàñòðîëè» â ãîðîä Óðàé (ÕÌÀÎ). Îíà, â êà÷åñòâå ïðîäþñåðà, ïðèâîçèëà â ýòîò ãîðîä íà êîðïîðàòèâíûé âå÷åð àðòèñòîâ ñ âûñòóïëåíèÿìè. À ìåíÿ îíà ïîçâàëà â êà÷åñòâå «èçâåñòíîé ãàäàëêè». Ïîäðîáíî ðàñïèñûâàòü íå áóäó — ýòî òåìà îòäåëüíîãî ïîñòà. Ñêàæó òîëüêî, ÷òî çà 2 âå÷åðà ÿ çàðàáîòàëà áîëüøå, ÷åì çà ìåñÿö ðàáîòû íà «ñêîðîé». Åñòü ó ìåíÿ ìûñëü, êåì áóäó íà ïåíñèè ïîäðàáàòûâàòü.
×åðåç 3 ìåñÿöà ìíå ïîçâîíèëà ïîäðóãà: — «Ïîìíèøü, òû â Óðàå ïàðíþ îäíîìó ãàäàëà?». È äàâàé ìíå åãî îïèñûâàòü. (Êîíå÷íî, ÿ íå ïîìíèëà. Ìóæ÷èí íà ãàäàíèå ïðèøëî áîëüøå ÷åì æåíùèí) «Íó òàê âîò, — ïðîäîëæèëà ïîäðóãà — íå ìîãëà áû òû åìó ïîìî÷ü è ïðèþòèòü ó ñåáÿ íà íåñêîëüêî äíåé. Âàíÿ (òàê çâàëè ïàðíÿ) ïðèâåç¸ò ñâîåãî îòöà íà îáñëåäîâàíèå è èì íåãäå æèòü. ß áû èõ ó ñåáÿ îñòàâèëà, äà ó ìåíÿ æå ïÿòûé ýòàæ, à ëèôòà íåò. Îòåö æå Âàíè î÷åíü ñèëüíî áîëååò è åìó áóäåò íå ïîäíÿòüñÿ.» ß áûëà íå ïðîòèâ.
Îíè ïðèåõàëè â ïÿòíèöó. Ïîñëå òîãî êàê ÿ ðàñïîëîæèëà ãîñòåé â áîëüøîé êîìíàòå (ó ìåíÿ òð¸õêîìíàòíàÿ êâàðòèðà), ÿ îòâåëà Èâàíà íà êóõíþ ïîãîâîðèòü. ß ðàçó ñïðîñèëà: — «Ó îòöà îíêîëîãèÿ?» (Î òîì, ïî÷åìó ôåëüäøåð ñî «ñêîðîé» ñ îäíîãî âçãëÿäà íà áîëüíîãî ïðåäïîëàãàåò òàêîé äèàãíîç, â òî âðåìÿ êàê òåðàïåâòû, ïóëüìîíîëîãè è íåâðîëîãè íå ìîãóò åãî ïîñòàâèòü ñ ðåçóëüòàòàìè äîïîëíèòåëüíûõ ìåòîäîâ îáñëåäîâàíèÿ — îòäåëüíàÿ òåìà äëÿ ðàçãîâîðà) Èâàí âîçìóòèëñÿ: — «Íåò êîíå÷íî! Ó íåãî ñàðêîäèîç ë¸ãêèõ! Ýòî äîáðîêà÷åñòâåííîå çàáîëåâàíèå. Íàì òàê âðà÷ ñêàçàë.» È Âàíÿ ðàññêàçàë èñòîðèþ îòöà.
Çàáîëåë îòåö â ÿíâàðå. Äèàãíîç ÎÐÂÈ ñìåíèëñÿ îñòðîé ïíåâìîíèåé. Îñòðàÿ ïíåâìîíèÿ ñìåíèëàñü õðîíè÷åñêîé. Ïîòîì ïîñòàâèëè íîâûé äèàãíîç — ñàðêîäèîç ë¸ãêèõ. Ñàðêîäèîç íà÷àëè àêòèâíî ëå÷èòü — ãîðìîíû, âèòàìèíû è òä. Íî ñòàíîâèëîñü òîëüêî õóæå. È âîò òåðàïåâò, ó êîòîðîãî ëå÷èëñÿ îòåö Èâàíà, íàïðàâèë áîëüíîãî íà êîíñóëüòàöèþ ê ïóëüìîíîëîãó â Ñóðãóò.  Ñóðãóòå ïóëüìîíîëîã ñêàçàë, ÷òî «ëó÷øå áóäåò Âàì ïîåõàòü â Åêàòåðèíáóðã â ïóëüìîíîëîãè÷åñêèé öåíòð. Âîò òàì ëó÷øå ëå÷åíèå íàçíà÷àò.» È âûïèñàë èì íàïðàâëåíèå â Åêàòåðèíáóðã â ïóëüìîöåíòð.
Îòåö Èâàíà áûë â î÷åíü ïëîõîì ñîñòîÿíèè è ÿ çëîóïîòðåáèëà ñâîèì ïîëîæåíèåì. Îáðàòèëàñü ê çàâåäóþùåìó îòäåëåíèåì «ñêîðîé ïîìîùè» — îáúÿñíèëà, ÷òî ïðèåõàë ðîäñòâåííèê ñ íàïðàâëåíèåì â Åêàòåðèíáóðã, íî îáùåñòâåííûì òðàíñïîðòîì îí íå äîåäåò. Òàêèõ ïàöèåíòîâ «ñêîðàÿ» óâîçèò â îáëàñòíûå áîëüíèöû «ïî äîãîâîð¸ííîñòè» è èç îòäåëåíèÿ íàøåé áîëüíèöû, à íå ñ àäðåñà. Íî ìíå ïîøëè íàâñòðå÷ó (ñåé÷àñ ýòîò íîìåð íå ïðîéä¸ò).  ïîíåäåëüíèê Èâàíà âìåñòå ñ îòöîì íà ìàøèíå «ñêîðîé ïîìîùè» ïîâåçëè â ïóëüìîöåíòð ãîðîäà Åêàòåðèíáóðã íà óë ×àïàåâà. Íàøà ôåëüäøåð, êîòîðàÿ áûëà â ýòîé áðèãàäå, áåç î÷åðåäè ïðîâåëà åãî ê ïóëüìîíîëîãó. Ïóëüìîíîëîã ñêàçàë, ÷òî ïàöèåíò íóæäàåòñÿ â ãîñïèòàëèçàöèè, à íå â êîíñóëüòàöèè. È â òàêîì ñîñòîÿíèè îí äîëæåí áûòü ãîñïèòàëèçèðîâàí â êàêóþ-íèáóäü äðóãóþ áîëüíèöó. Êîðî÷å ãîâîðÿ — âû íå ïî ïðîôèëþ çäåñü. È íàøà ôåëüäøåð (îïûò ðàáîòû áîëåå 30 ëåò) ðåøèëà óâåçòè ïàöèåíòà â îáëàñòíóþ áîëüíèöó ¹1. Äîñòàâèëà åãî â ïðè¸ìíîå îòäåëåíèå. Òàì ïàöèåíòó è åãî ñûíó îáúÿñíèëè, ÷òî çäåñü ëå÷àò òîëüêî æèòåëåé îáëàñòè. À ðàç âû íå îò ñþäà, òî óåçæàéòå â ÕÌÀÎ. Íî Èâàí ïîèíòåðåñîâàëñÿ, à ìîæíî ëè çà äåíüãè ïîëå÷èòüñÿ æèòåëþ äðóãîé îáëàñòè? Îêàçûâàåòñÿ î÷åíü äàæå ìîæíî. Îòöà Âàíè ïîëîæèëè â ïóëüìîíîëîãè÷åñêîå îòäåëåíèå. Íà ñëåäóþùèé äåíü åãî ïåðåâåëè â îòäåëåíèå ðåàíèìàöèè â ñâÿçè ñ óõóäøåíèåì ñàìî÷óâñòâèÿ. À åùå ÷åðåç ñóòêè îòåö Âàíè óìåð. Íà âñêðûòèè âûÿñíèëîñü, ÷òî íèêàêîãî ñàðêîäèîçà ó óìåðøåãî íå áûëî, à áûë ðàê æåëóäêà ñ ìåòàñòàçàìè â ë¸ãêèå.
Íà ýòîì âñ¸. Áåðåãèòå äðóã äðóãà.
Ïðåäûäóùèé ïîñò, ïîñâÿùåííûé áîëè â ãðóäè çäåñü https://pikabu.ru/story/bol_v_grudnoy_kletke_i_vnutribryushn…
P. S. Ñîãëàñíî ïîæåëàíèþ @moderator #comment_95531702 âûñòàâëÿþ äîïîëíèòåëüíûé òåã ôîòîãðàôèÿ, ÷òî áû ëþäè, âûñòàâèâøèå ýòîò òåã â èãíîð, ñëó÷àéíî íå óâèäåëè ôîòîãðàôèþ ýòèõ ìàøèí è íå ïðî÷èòàëè ýòîò ïîñò. È áóäó òàê äåëàòü äî òåõ ïîð, ïîêà ìíå ìîäåðàòîð íå ñêàæåò, ÷òî ýòî íå îáÿçàòåëüíî.
Источник