Мкб диагноза о панкреатит
Под хронической формой панкреатита наблюдается постоянный воспалительный процесс поджелудочной железы. В период острого течения болезни наблюдается замена клеточных элементов органа соединительной тканью и формированием экзо- и эндокринной недостаточности функций органа.
Классификация панкреатита по мкб 10
Здравоохранением, с целью систематизации и управления, была разработана классификация болезней (МКБ), которая пересматривается один раз в 10 лет. Это нормативный документ, который обеспечивает единый подход к классификации заболеваний и служит обязательным классификатором при постановке диагноза.
Существует более 40 классификаторов панкреатита, что существенно усложняет общение врачей при озвучивании диагноза больного. Чтобы эксперты различных государств имели возможность легко делиться навыком и понимать друг друга, была установлена интернациональная систематизация заболеваний (МКБ). В настоящий момент действует система 10-го пересмотра (МКБ-10), по которой осуществляют диагностику заболевания.
Согласно международной классификации панкреатит по МКБ 10 разделяют:
- К85 Острый панкреатит.
- К86.0 Хронический панкреатит алкогольной этиологии.
- К86.1 Другие хронические панкреатиты.
Разделяют 3 ключевых вида хронического панкреатита мкб код 10:
- Хроническое кальцифицирующее воспаление, зачастую обусловленное алкоголизмом. При этом воспалительном процессе наблюдаются изменения структуры протоков органа, сгущение секреции, что ведет к закупорке протоков.
- Хроническое обструктивное воспаление. Характеризуется сужением основных протоков железы либо его больших веток.
- Острое воспаление панкреатита встречается не часто и является обострением хронического панкреатита.
В ряде случаев наблюдается билиарный, или билиарнозависимый панкреатит, который развивается на фоне уже имеющихся заболеваний – патологиях печени, желчного пузыря или желчевыводящих путей.
Этиология
Предпосылки возникновения хронического панкреатита по мкб 10 довольно многообразны. Формирование болевого синдрома обуславливается рядом факторов:
- патологии органов пищеварения (язвенная и желчнокаменная болезни, холецистит, дуоденит, гастрит);
- неумеренный прием спиртных напитков, недостаток белка в принимаемой пище;
- вирусные поражения, аллергические реакции и токсические отравления;
- оперативные вмешательства;
- патология обменных и гормональных процессов;
- наследственность.
Хр панкреатит мкб 10 (К86.0) зачастую возникает при хроническом алкоголизме. На втором месте по чистоте выявления данного заболевания служат — нарушение функции желчевыводящих путей, двенадцатиперстной кишки и болезни желудка.
Диагностика панкреатита код по мкб 10
Зачастую пациенты обращаются к врачу при наличии следующих симптомов и признаков:
- наличие боли;
- при тошноте;
- рвоте;
- при быстрой потере массы тела;
- при неустойчивом характере стула;
- проявлении запаха изо рта.
Врач проводит и назначает ряд исследований, если подозревает у человека наличие заболевания поджелудочной:
- Первичный осмотр пациента. Течение болезни при данном виде заболевания, как правило, не носит ярко выраженный характер. Наблюдается умеренное вздутие живота. На коже живота заметны небольшие выступающие образования красного окраса. При пальпации орган можно прощупать у сильно истощенных больных. При кистозном заболевании поджелудочной, орган легко прощупывается из-за патологических изменений, которые приводят к его увеличению. При тяжелых формах данного заболевания часто наблюдается небольшое напряжение живота.
- При остром течении заболевания наблюдается увеличение фосфолипазы А 2.
- Врач назначает лабораторные исследования для постановки диагноза, одним из которых является общий анализ крови, кала и мочи. При тяжелом течение заболевания отмечается увеличение количества лейкоцитов и СОЭ. При других формах течения болезни показатели крови остаются в норме.
- Человеку дают выпить глюкозу, и если через пару часов ее уровень превышает 8 ммоль/л, то это указывает на наличии сахарного диабета, который не редко является сопутствующей патологией данного заболевания.
- Изучение ферментов. При остром обострении хронического панкреатита по мкб 10 наблюдается увеличение амилазы. Изучение данного фермента довольно не специфично. Именно поэтому одновременно исследуется другой ферментный тест — эластазы.
- Проводят исследование активности липазы.
- Изучение эластазы крови. Данный показатель увеличивается при остром обострении.
- Изучение трипсина крови. Пониженный показатель указывает на недостаточность внешнесекреторной функции железы, которая проявляется при хронической форме заболевания.
- Изучение массы кала, вырабатываемого за сутки. Внешне секреторная недостаточность органа (полифекалия) приводит к увеличению массы кала. Данный показатель наблюдается на поздних стадиях болезни.-00
- Проведение тестов для изучения внешне секреторной функции при помощи специальных зондов. С их помощью вводят секретин и панкреозимин, в результате чего происходит выделение железой панкреатического секрета различного характера. Сочетание обоими раздражителей позволяет судить о внешне секреторной недостаточности органа.
- УЗИ.
- Рентген поджелудочной железы.
- КТ поджелудочной железы.
- МРТ органа.
Лечение хронического панкреатита
Если панкреатит не начать своевременно лечить, то это приведет к дисфункции других органов. Если у вас диагностирован хронический панкреатит и его признаки обостряются, то терапию необходимо осуществлять немедленно.
Лечение пациента проводится в стационаре, где ему назначают комплекс мероприятий:
- Соблюдение жесткой диеты. Впервые дни практикуется голодание. Когда пациенту разрешают, есть, то принимать пищу следует дробно, небольшими порциями.
- Устранение боли и спазмов.
- Нормализация пищеварительного процесса.
- Восполнение ферментной недостаточности.
- Остановить воспалительный процесс.
- Восстановить пораженные ткани органа.
- Осуществить профилактические мероприятия.
При лечении хронической формы используют антибиотики, при наличии инфекции. Данный курс рассчитан примерно на 7 дней. При воспалении протоков, чтобы облегчить отток желчи назначают «Амоксициллин», это позволяет купировать воспалительный очаг и не дать ему развиться дальше.
Купировать боль позволяют противовоспалительные средства. Только доктор может квалифицированно подобрать дозу препарата.
Со спазмами поможет справиться «Но-шпа», «Дротаверин».
Хронический панкреатит код по мкб 10 сопровождается патологией пищеварения, по этой причине пациент должен строгого придерживаться диеты и принимать ферменты.
При комплексном лечении назначаются медикаментозные препараты, позволяющие снизить уровень кислотности («Алмагель», «Маалокс»).
Хорошо зарекомендовали себя при снижении интоксикации организма инъекции Рингера, препарата «Гемодез» и физраствора.
Если терапевтические мероприятия не возымели нужного эффекта, то больного готовят к оперативному вмешательству.
Профилактика болезни
Если вы не хотите, чтобы у вас в дальнейшем возник панкреатит, то рекомендовано осуществлять профилактические меры, тем людям, которые имеют предрасположенность к данному заболеванию и любят побаловать себя копчеными, острыми, жаренными и жирными блюдами. Профилактика панкреатита включает в себя:
- предотвращение воспаления органа;
- продление периода ремиссии;
- улучшение качества жизни;
- уменьшение факторов риска;
- нормализацию питания.
| Меры профилактики | |
| Не стоит злоупотреблять спиртными напитками. | Панкреатит является заболеванием взрослых и нередко диагностируется у приверженцев спиртного. Постоянное потребление спиртного причиняет значительный ущерб поджелудочной железе, так как этиловый спирт разрушает клетки данного органа и вызывает изменения в его работе. Это приводит к панкреатиту. Категорический запрет на употребление спиртного |
| Отрицательное действие наносит курение. | Состав дыма сигарет или сигар проявляют отрицательно, воздействуя на все без исключения органы человека, а в комбинации табака со спиртными напитками негативный эффект увеличивается многократно. Дым от сигар, проникая в организм, нарушает работу клеток железы, поражает и провоцирует воспаление ЖКТ, приводит к усиленной стимуляции желудочной секреции. Если вам был поставлен диагноз панкреатит, то от курения лучше отказаться навсегда. |
| Обеспечение правильного питания. | В основном патологии с поджелудочной железой возникают, если человек любит острые, жирные, жареные и соленные блюдами. Эти продукты перегружают и истощают железу. Поэтому одной из профилактических мер является пересмотр своего рациона питания. Целесообразно дополнить меню овощами, крупами, фруктами, бобовыми, злаками. |
Так же к профилактическим мероприятиям относятся:
- предотвращение стрессовых ситуаций;
- периодические прогулки на свежем воздухе;
- полноценный отдых и сон;
- активный образ жизни.
Если выполнять данные рекомендации, то вы сможете повысить иммунитет, укрепить здоровье, повысить выносливость организма. Все это поможет вам существенно уменьшить угрозу развития данного заболевания, жертвой которого ежегодно становятся миллионы людей.
Источник
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Классификация
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Хронический панкреатит.
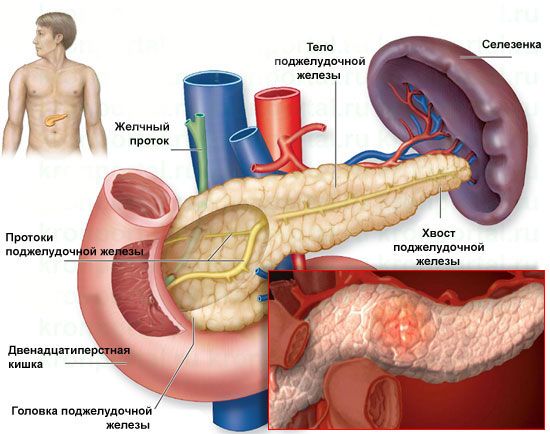
Строение поджелудочной железы
Описание
Хронический панкреатит – это хронический воспалительный процесс в поджелудочной железе, длящийся более 6 месяцев, для которого характерны повторные обострения, прогрессирующей деструкцией, диффузным или сегментарным фиброзом м нарушением функции поджелудочной железы.
В большинстве случаев заболевание диагностируется в пожилом возрасте, а так же чаще у лиц женского пола.
Классификация
Существует разделение хронического панкреатита на первичный (первичный воспалительный процесс неизмененной поджелудочной железы) и вторичный, развивающийся на фоне холецистита, гастрита, энтерита и других заболеваний.
Марсельско-римская классификация хронического панкреатита:
1. Хронический кальцифицирующий панкреатит.
2. Хронический обструктивный панкреатит.
3. Хронический фиброзный индуративный панкреатит.
4. Хронические псевдокисты и кисты поджелудочной железы.
Классификация панкреатита по МКБ-10:
1. Алкогольный хронический панкреатит.
2. Другие формы: а) инфекционный б) непрерывно-рецидивирующий в) возвратный.
3. Кисты поджелудочной железы.
4. Псевдокисты поджелудочной железы.
5. Другие уточненные заболевания поджелудочной железы: а) атрофия б) фиброз в) цирроз г) панкреатический инфантилизм д) асептический и жировой некроз е) панкреатическая стеаторея.
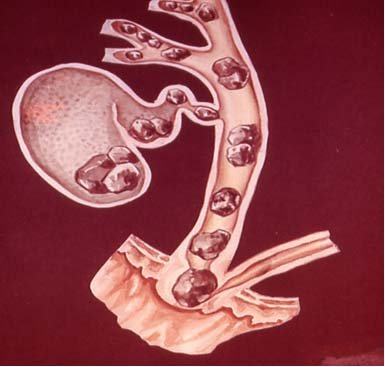
Камни в поджелудочной железе нередко являются причиной хронического панкреатита
Причины
Выявлено множество причин и предрасполагающих факторов к возникновению хронического панкреатита, среди которых выделяют:
1. Белково-калорийная недостаточность.
2. Алкоголь и жирная пища.
3. Обструкция панкреатических протоков на любом уровне.
4. Острый панкреатит в анамнезе.
5. Токсическое, в том числе лекарственное, воздействие на поджелудочную железу (органические растворители, цитостатика, фуросемид, тетрациклин, эстрогены, кортикостероиды, НПВС).
6. Гиперлипидемия.
7. Гиперкальциемия.
8. Травмы поджелудочной железы.
9. Курение.
10. Дефицит антиоксидантов.
Выявлена так же генетическая предрасположенность к заболеванию, передающаяся аутосомно-доминантным типом наследования.
Патогенез
При алкогольном и наследственном хроническом панкреатите наблюдается реакция преципитации кальция и белков внутри панкреатических протоков. В норме преципитация предотвращается ПСП-белками, которые секретируются ацинальными клетками. Уровень данного вида белков у больных хроническим панкреатитом заметно снижен, что способствует повышению кальция в панкреатическом соке, его микрокристализации. В просвете протока образуются кальцинаты, закупоривающие протоки, происходит повышение давления в них. В конечном счете развивается фиброз.
УЗИ-диагностика хронического панкреатита
Симптомы
По течению заболевания выделяют 2 основные формы хронического панкреатита: в виде рецидивов и в виде постоянных абдоминальных болей.
Клиническая картина хронического панкреатита складывается из сочетания болевого, диспептического синдромов с мальабсорбцией, потерей массы тела, различными симптомами функциональной недостаточности инсулярного аппарата.
Боль локализована в области левого подреберья или носит опоясывающий характер, возникает или усиливается после приема пищи (в течение получаса). Длительность болевого приступа – до 2-х часов. Боль может носить разлитой характер или иррадиировать в спину. По мере прогрессирования хронического панкреатита боль теряет связь с приемом еды и становится постоянной.
Развитие синдрома мальабсорбции связано с нарушением экзокринной функции поджелудочной железы. Нарушаются процессы полостного гидролиза, что приводит к учащению стула до 10 раз в день. Более поздними проявлениями синдрома мальабсорбции являются потеря массы тела, стеаторея, креаторея.
Нередко пациентов с хроническим панкреатитом беспокоят боли в костях, выявляются признаки остеопороза, что является следствием дефицита витамина В12 и жирорастворимых микроэлементов, в первую очередь витамина Д.
Диспепсия при хроническом панкреатите проявляется отрыжкой, метеоризмом, тошнотой, рвотой. У 80% пациентов обострение начинается с многократной рвоты, а затем только присоединяется болевой синдром.
30% пациентов с хроническим панкреатитом имеют сопутствующий диагноз сахарный диабет или нарушение толерантности к глюкозе.
Возможные осложнения
Осложнения хронического панкреатита включает формирование абсцессов или псевдокист поджелудочной железы, развитие механической желтухи, хронической дуоденальной непроходимости, панкреатического асцита, присоединения инфекции, желудочно-кишечного кровотечения, шока и рака поджелудочной железы.
Дифференциальная диагностика хронического панкреатита
Диагностика
При осмотре больного выявляются красные пятна размером с просяное зерно, отмечается сухость и шелушение кожи, глоссит, стоматит.
Обследование status localis выявляет вздутие живота, болезненность в эпигастрии или левом подреберье с возможной иррадиацией.
Отмечается болезненность в точке Дежардена, которая определятся на линии от пупка до подмышечной впадины на 5-7 Точка Дежардена – это проэкция головки поджелудочной железы на кожные покровы.
К срединной линии от точки Дежардена определяется зона Шофара (проэкция тела поджелудочной железы). Хвост панкреаса проэцируется на точку Мэйо-Робсона.
На УЗИ определяется форма, величина, особенности эхоструктуры, контуры, состояние панкреатических протоков, кист или опухолей, состояние внутри- и внепеченочных протоков. Значительным плюсом служит возможность проведения УЗИ-диагностики в динамике.
КТ-исследование дает еще большую точность. Можно выявить мелкие кальцинаты и псевдокисты.
Эндоскопическая ретроградная холецистохолангиопанкреатоскопия проводится путем введения канюли в большой дуоденальный сосок через фиброгастроскоп с ретроградным рентгенологическим заполнением и серией снимков.
Рентгенисследование рюшной полости выявляет рассеянный кальциноз.
Исследование эластазы в крови позволяет определить тяжесть течения. Уровень эластазы менее 100 говорит о тяжелой патологии экзокринной фнкции поджелудочной железы.
Проведение капрограммы позволяет обнаружить стеаторею. Наличие более 10 гр жира в кале, при нахождении больного на диете, содержащей не более 100 гр жира в рацине, свидетельствует о стеатореи.
С диагностической целью исследуют уровень альфа-амилазы и ее изоферментов в крови.
Лечение
В период ремиссии хронического панкреатита показана диета и заместительная терапия.
Обострение хронического панкреатита требует назначения комплексного патогенетического и симптоматического лечения, включающее в себя парентеральное питание, инфузионную терапию, назначение спазмолитиков, обезболевающих и антисекреторных препаратов.
В первые 2-3 суток назначается полное голодание. Затем, при несильно выраженном болевом синдроме, переходят на питание согласно стола №5 с понижением жиров, жаренных блюд, копченостей, алкоголя, газированной воды. Питаться следует 5-6 раз в сутки.
С целью снижения желудочной секреции достаточно принимать ранитидин или фамодитин в дозе 40-60 мг/сутки.
Назначение соматостатина дает такие эффекты как снижение уровня гастрина, HCl, угнетение экзо- и эндокринной функции поджелудочной железы, снижение объема висцерального кровотока, давления в портальной системе, при этом не вызывая колебаний артериального давления в системном кровотоке.
В качестве инфузионной терапии используют плазму, реополиглюкин, 5% раствор глюкозы.
Коррекция внешнесекреторной функции достигается путем назначения креона (панзинорма) по 1 дражже во время еды.
Показания к хирургическому лечению:
1. Формирование псевдокист.
2. Абсцесс поджелудочной железы.
3. Рецидивирующее желудочно-кишечное кровотечение.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Острый панкреатит.
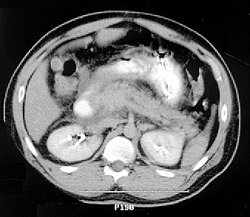
Острый панкреатит
Описание
Острый панкреатит (лат. Pancreatitis, от -греч. πάγκρεας — поджелудочная железа + -itis — воспаление) — остро протекающее асептическое воспаление поджелудочной железы демаркационного типа, в основе которого лежат некробиоз панкреатоцитов и ферментная аутоагрессия с последующим некрозом и дистрофией железы и присоединением вторичной гнойной инфекции.
Летальность, несмотря на применение современных методик консервативного и оперативного лечения, высокая: общая 7—15 %, при деструктивных формах — 40—70 %.
Симптомы
Чёткой клинической картины нет. В связи с этим для точной диагностики острого панкреатита необходим целый ряд дополнительных исследований.
Жалобы на острую боль в животе, тошноту, рвоту дуоденальным содержимым, не приносящую облегчения, вздутие живота. Как правило, из-за интоксикации и рвоты наступает нарушение водно-электролитного баланса, обезвоживание, которое играет важную роль в патогенезе заболевания. Могут появляться геморрагические синюшные пятна на левой боковой стенке живота, иногда с желтоватым оттенком (симптом Грея Тернера). Возможно возникновение пятен у пупка (симптом Куллена).
Возникновение острого панкреатита возможно на фоне хронического панкреатита. Острый панкреатит отличается от понятия «обострение хронического панкреатита».
Часто после перенесённого острого панкреатита образуются псевдокисты поджелудочной железы. Увеличиваясь в размерах и накапливая патологическую жидкость, псевдокиста за счёт сдавления окружающих органов может вызывать боли, нарушение движения пищи в желудке и двенадцатиперстной кишке. Возможно нагноение псевдокисты.
Иногда отёк или склероз в области головки поджелудочной железы приводят к клинической картине, напоминающей сдавление протоков жёлчных путей и протока поджелудочной железы (Вирсунгова протока). Подобная картина наблюдается при опухолях головки поджелудочной железы, поэтому такую форму панкреатита называют псевдотуморозной. Нарушение оттока жёлчи в таких случаях может вызывать механическую желтуху.
Наиболее частой причиной гибели больных острым панкреатитом в первые дни заболевания является эндогенная интоксикация, сопровождающаяся развитием циркуляторного гиповолемического шока, отёка головного мозга, острой почечной недостаточностью.
Острый панкреатит
Причины
Также причинами панкреатита могут быть отравления, травмы, вирусные заболевания, операции и эндоскопические манипуляции. Чаще в возрасте 30-60 лет, причем у женщин в 2 раза чаще, чем у мужчин.
Лечение
Консервативное лечение:
Показано голодание.
Терапия должна подбираться строго индивидуально, в зависимости от патогенетических факторов, той или иной стадии и формы деструктивного панкреатита.
На первоначальном этапе лечение заключается в дезинтоксикации (в том числе гемо-, лимфо- или плазмосорбция).
Необходимо устранить спазм гладкой мускулатуры.
Проводится декомпрессия желудка путём установки назогастрального зонда.
Антиферментная терапия, ранее считавшаяся основным методом лечения острого панкреатита, сейчас не применяется в связи с неподтверждённой эффективностью. Таким образом, ингибиторы протеиназ (контрикал, гордокс и ) на сегодняшний день исключены из списка препаратов, рекомендованных к применению при указанной патологии.
Цитостатические препараты, угнетающие синтез белка и, в частности, внутриклеточное образование ферментов (5-фторурацил). Сходным механизмом действия обладает панкреатическая рибонуклеаза, которая, разрушая м-РНК, вызывает обратимое нарушение биосинтеза белка в поджелудочной железе.
Применение соматостатина и его аналогов оказывают хороший эффект как на процесс самого заболевания, так и на его исход. Эти препараты снижают панкреатическую секрецию, устраняют необходимость аналгезирующей терапии, снижают частоту осложнений и летальность.
Инфузия соматостатина улучшает индекс клубочковой фильтрации и повышает почечный кровоток, что важно для профилактики осложнений со стороны почек при деструктивных формах острого панкреатита.
Хирургическое лечение:
Тактика хирургического вмешательства определяется в первую очередь глубиной анатомических изменений в самой поджелудочной железе.
Лапароскопию следует рассматривать как основной метод хирургического лечения. Применение лапароскопии позволяет избежать необоснованных лапаротомий, обеспечить адекватное дренирование и эффективное лечение и обосновать показания к лапаротомии.
Основные виды хирургического вмешательства:
• Установка дренажей и проведение перитонеального лаважа-диализа. Это позволяет удалять токсичные и вазоактивные вещества. После операции наступает улучшение состояния пациента в течение первых 10 дней, но появление осложнений в дальнейшем не исключается. К тому же, диализ возможно проводить только в первые 48 часов после установки дренажей, так как затем они перестают функционировать.
• Резекция (обычно дистальных отделов) поджелудочной железы. Это устраняет возможность аррозии сосудов и кровотечения, а также предупреждает образование абсцессов. Недостатком этого метода является то, что у значительного числа больных в послеоперационном периоде развивается экзо- и эндокринная недостаточность. Это связано либо со значительным объёмом вмешательства при обширном поражении железы, либо с невозможностью найти объём поражения перед операцией или по ходу операции (даже при использовании интраоперационного УЗИ поджелудочной железы), в результате чего удаляется и неизменённая ткань железы.
• Операция Лоусона (операция «множественной стомы»). Она заключается в наложении гастростомы и холецистостомы, дренировании сальникового отверстия и области поджелудочной железы. При этом нужно контролировать отток ферментонасыщенного отделяемого, выполнять декомпрессию внепечёночных жёлчных протоков. Больной переводится на энтеральное питание. Операция не должна проводиться в условиях панкреатогенного перитонита.
Оперативное вмешательство не всегда устраняет возможность развития гнойных осложнений. В связи с этим порой возникает необходимость в повторных операциях, что увеличивает послеоперационную летальность. Смерть, как правило, наступает в результате тяжёлых септических осложнений и дыхательной недостаточности.
Наиболее частой проблемой при всех типах операций является необходимость релапаротомий продолжающегося панкреонекроза или в связи с развитием вторичных осложнений (абсцессов, кровотечений и ).
Для выполнения неоднократных плановых релапаротомий и временного закрытия лапаротомной раны используются застёжки-«молнии». Однако они имеют недостатки, так как могут вызвать некроз тканей стенки живота, кроме того, они не позволяют в достаточной мере регулировать изменение внутрибрюшного давления.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник