Мкб 10 хронический панкреатит ремиссия
| Код | Название |
|---|---|
| K86.0 | Хронический панкреатит алкогольной этиологии |
| K86.1 | Другие хронические панкреатиты |
| B25.2 | Цитомегаловирусный панкреатит (K87.1*) |
| B26.3 | Паротитный панкреатит (K87.1*) |
| K85.0 | Острый идиопатический панкреатит |
| K85.1 | Острый билиарный панкреатит |
| K85.2 | Острый панкреатит алкогольной этиологии |
| K85.3 | Острый панкреатит лекарственной этиологии |
| K85.8 | Другой острый панкреатит |
| K85.9 | Острый панкреатит неуточненный |
| A06.1 | Хронический кишечный амебиаз |
| A24.2 | Подострый и хронический мелиоидоз |
| A39.3 | Хроническая менингококкемия |
| B18.0 | Хронический вирусный гепатит B с дельта-агентом |
| B18.1 | Хронический вирусный гепатит B без дельта-агента |
| B18.2 | Хронический вирусный гепатит C |
| B18.8 | Другой хронический вирусный гепатит |
| B18.9 | Хронический вирусный гепатит неуточненный |
| B38.1 | Хронический легочный кокцидиоидомикоз |
| B39.1 | Хроническая легочная инфекция, вызванная Histoplasma capsulatum |
| B40.1 | Хронический легочный бластомикоз |
| B57.2 | Болезнь Шагаса (хроническая) с поражением сердца (I41.2*, I98.1*) |
| B57.3 | Болезнь Шагаса (хроническая) с поражением пищеварительной системы |
| B57.4 | Болезнь Шагаса (хроническая) с поражением нервной системы |
| B57.5 | Болезнь Шагаса (хроническая) с поражением других органов |
| C91.1 | Хронический лимфоцитарный лейкоз |
| C92.1 | Хронический миелоидный лейкоз |
| C93.1 | Хронический моноцитарный лейкоз |
| C94.1 | Хроническая эритремия |
| C95.1 | Хронический лейкоз неуточненного клеточного типа |
| D47.1 | Хроническая миелопролиферативная болезнь |
| D47.5 | Хроническая эозинофильная лейкемия (гиперэозинофильный синдром) |
| D50.0 | Железодефицитная анемия вторичная вследствие потери крови (хроническая) |
| D60.0 | Хроническая приобретенная чистая красноклеточная аплазия |
| D63.8 | Анемия при других хронических болезнях, классифицированных в других рубриках |
| D73.2 | Хроническая застойная спленомегалия |
| E06.2 | Хронический тиреоидит с преходящим тиреотоксикозом |
| E06.5 | Другой хронический тиреоидит |
| F22.8 | Другие хронические бредовые расстройства |
| F22.9 | Хроническое бредовое расстройство неуточненное |
| F95.1 | Хронические моторные тики или вокализмы |
| G03.1 | Хронический менингит |
| G44.3 | Хроническая посттравматическая головная боль |
| H04.4 | Хроническое воспаление слезных протоков |
| H05.1 | Хронические воспалительные болезни глазницы |
| H10.4 | Хронический конъюнктивит |
| H20.1 | Хронический иридоциклит |
| H65.2 | Хронический серозный средний отит |
| H65.3 | Хронический слизистый средний отит |
| H65.4 | Другие хронические негнойные средние отиты |
| H66.1 | Хронический туботимпанальный гнойный средний отит |
| H66.2 | Хронический эпитимпано-антральный гнойный средний отит |
| H66.3 | Другие хронические гнойные средние отиты |
| H70.1 | Хронический мастоидит |
| H73.1 | Хронический мирингит |
| I09.2 | Хронический ревматический перикардит |
| I25.8 | Другие формы хронической ишемической болезни сердца |
| I25.9 | Хроническая ишемическая болезнь сердца неуточненная |
| I31.0 | Хронический адгезивный перикардит |
| I31.1 | Хронический констриктивный перикардит |
| I48.2 | Хроническая форма фибрилляции предсердий |
| I87.2 | Венозная недостаточность (хроническая) (периферическая) |
| I88.1 | Хронический лимфаденит, кроме брыжеечного |
| J31.0 | Хронический ринит |
| J31.1 | Хронический назофарингит |
| J31.2 | Хронический фарингит |
| J32.0 | Хронический верхнечелюстной синусит |
| J32.1 | Хронический фронтальный синусит |
| J32.2 | Хронический этмоидальный синусит |
| J32.3 | Хронический сфеноидальный синусит |
| J32.4 | Хронический пансинусит |
| J32.8 | Другие хронические синуситы |
| J32.9 | Хронический синусит неуточненный |
| J35.0 | Хронический тонзиллит |
| J35.8 | Другие хронические болезни миндалин и аденоидов |
| J35.9 | Хроническая болезнь миндалин и аденоидов неуточненная |
| J37.0 | Хронический ларингит |
| J37.1 | Хронический ларинготрахеит |
| J40 | Бронхит, не уточненный как острый или хронический |
| J41.0 | Простой хронический бронхит |
| J41.1 | Слизисто-гнойный хронический бронхит |
| J41.8 | Смешанный, простой и слизисто-гнойный хронический бронхит |
| J42 | Хронический бронхит неуточненный |
| J44.0 | Хроническая обструктивная легочная болезнь с острой респираторной инфекцией нижних дыхательных путей |
| J44.1 | Хроническая обструктивная легочная болезнь с обострением неуточненная |
| J44.8 | Другая уточненная хроническая обструктивная легочная болезнь |
| J44.9 | Хроническая обструктивная легочная болезнь неуточненная |
| J68.4 | Хронические респираторные состояния, вызванные химическими веществами, газами, дымами и парами |
| J70.1 | Хронические и другие легочные проявления, вызванные радиацией |
| J70.3 | Хронические интерстициальные легочные нарушения, вызванные лекарственными средствами |
| J95.3 | Хроническая легочная недостаточность вследствие операции |
| J96.1 | Хроническая респираторная недостаточность |
| K04.5 | Хронический апикальный периодонтит |
| K05.1 | Хронический гингивит |
| K05.3 | Хронический пародонтит |
| K25.4 | Язва желудка хроническая или неуточненная с кровотечением |
| K25.5 | Язва желудка хроническая или неуточненная с прободением |
| K25.6 | Язва желудка хроническая или неуточненная с кровотечением и прободением |
| K25.7 | Язва желудка хроническая без кровотечения или прободения |
| K25.9 | Язва желудка, неуточненная как острая или хроническая, без кровотечения или прободения |
| K26.4 | Язва двенадцатиперстной кишки хроническая или неуточненная с кровотечением |
| K26.5 | Язва двенадцатиперстной кишки хроническая или неуточненная с прободением |
| K26.6 | Язва двенадцатиперстной кишки хроническая или неуточненная с кровотечением и прободением |
| K26.7 | Язва двенадцатиперстной кишки хроническая без кровотечения или прободения |
| K26.9 | Язва двенадцатиперстной кишки неуточненная как острая или хроническая, без кровотечения или прободения |
| K27.4 | Пептическая язва неуточненной локализации хроническая или неуточненная с кровотечением |
| K27.5 | Пептическая язва неуточненной локализации хроническая или неуточненная с прободением |
| K27.6 | Пептическая язва неуточненной локализации хроническая или неуточненная с кровотечением и прободением |
| K27.7 | Пептическая язва неуточненной локализации хроническая без кровотечения или прободения |
| K27.9 | Пептическая язва неуточненной локализации неуточненная как острая или хроническая, без кровотечения или прободения |
| K28.4 | Гастроеюнальная язва хроническая или неуточненная с кровотечением |
| K28.5 | Гастроеюнальная язва хроническая или неуточненная с прободением |
| K28.6 | Гастроеюнальная язва хроническая или неуточненная с кровотечением и прободением |
| K28.7 | Гастроеюнальная язва хроническая без кровотечения или прободения |
| K28.9 | Гастроеюнальная язва неуточненная как острая или хроническая, без кровотечения или прободения |
| K29.3 | Хронический поверхностный гастрит |
| K29.4 | Хронический атрофический гастрит |
| K29.5 | Хронический гастрит неуточненный |
| K51.0 | Язвенный (хронический) энтероколит |
| K51.1 | Язвенный (хронический) илеоколит |
| K51.2 | Язвенный (хронический) проктит |
| K51.3 | Язвенный (хронический) ректосигмоидит |
| K55.1 | Хронические сосудистые болезни кишечника |
| K60.1 | Хроническая трещина заднего прохода |
| K72.1 | Хроническая печеночная недостаточность |
| K73.0 | Хронический персистирующий гепатит, не классифицированный в других рубриках |
| K73.1 | Хронический лобулярный гепатит, не классифицированный в других рубриках |
| K73.2 | Хронический активный гепатит, не классифицированный в других рубриках |
| K73.8 | Другие хронические гепатиты, не классифицированные в других рубриках |
| K73.9 | Хронический гепатит неуточненный |
| K76.1 | Хроническое пассивное полнокровие печени |
| K81.1 | Хронический холецистит |
| L12.2 | Хроническая буллезная болезнь у детей |
| L28.0 | Простой хронический лишай |
| L41.1 | Питириаз лихеноидный хронический |
| L53.3 | Другая хроническая узорчатая эритема |
| L57.8 | Другие изменения кожи, вызванные хроническим воздействием неионизирующего излучения |
| L57.9 | Изменение кожи, вызванное хроническим воздействием неионизирующего излучения, неуточненное |
| L58.1 | Хронический радиационный дерматит |
| L90.4 | Акродерматит хронический атрофический |
| L98.4 | Хроническая язва кожи, не классифицированная в других рубриках |
| M12.0 | Хроническая постревматическая артропатия [Жакку] |
| M23.5 | Хроническая нестабильность коленного сустава |
| M70.0 | Хронический крепитирующий синовит кисти и запястья |
| M86.3 | Хронический многоочаговый остеомиелит |
| M86.4 | Хронический остеомиелит с дренированным синусом |
| M86.5 | Другие хронические гематогенные остеомиелиты |
| M86.6 | Другой хронический остеомиелит |
| N03.0 | Хронический нефритический синдром с незначительными гломерулярными нарушениями |
| N03.1 | Хронический нефритический синдром с очаговыми и сегментарными гломерулярными повреждениями |
| N03.2 | Хронический нефритический синдром при диффузном мембранозном гломерулонефрите |
| N03.3 | Хронический нефритический синдром при диффузном мезангиальном пролиферативном гломерулонефрите |
| N03.4 | Хронический нефритический синдром при диффузном эндокапиллярном пролиферативном гломерулонефрите |
| N03.5 | Хронический нефритический синдром при диффузном мезангиокапиллярном гломерулонефрите |
| N03.6 | Хронический нефритический синдром при болезни плотного осадка |
| N03.7 | Хронический нефритический синдром при диффузном серповидном гломерулонефрите |
| N03.8 | Хронический нефритический синдром с другими изменениями |
| N03.9 | Хронический нефритический синдром с неуточненным изменением |
| N11.0 | Необструктивный хронический пиелонефрит, связанный с рефлюксом |
| N11.1 | Хронический обструктивный пиелонефрит |
| N11.8 | Другие хронические тубулоинтерстициальные нефриты |
| N11.9 | Хронический тубулоинтерстициальный нефрит неуточненный |
| N12 | Тубулоинтерстициальный нефрит, не уточненный как острый или хронический |
| N18.1 | Хроническая болезнь почки, стадия 1 |
| N18.2 | Хроническая болезнь почки, стадия 2 |
| N18.3 | Хроническая болезнь почки, стадия 3 |
| N18.4 | Хроническая болезнь почки, стадия 4 |
| N18.5 | Хроническая болезнь почки, стадия 5 |
| N18.8 | Другие проявления хронической почечной недостаточности |
| N18.9 | Хроническая болезнь почки неуточненная |
| N30.1 | Интерстициальный цистит (хронический) |
| N30.2 | Другой хронический цистит |
| N41.1 | Хронический простатит |
| N70.1 | Хронический сальпингит и оофорит |
| N71.1 | Хроническая воспалительная болезнь матки |
| N73.1 | Хронический параметрит и тазовый целлюлит |
| N73.4 | Хронический тазовый перитонит у женщин |
| N76.1 | Подострый и хронический вагинит |
| N76.3 | Подострый и хронический вульвит |
| P27.8 | Другие хронические болезни органов дыхания, возникшие в перинатальном периоде |
| P27.9 | Неуточненные хронические болезни органов дыхания, возникшие в перинатальном периоде |
| Z82.5 | В семейном анамнезе астма и другие хронические болезни нижних дыхательных путей |
| Z82.8 | В семейном анамнезе другие состояния, снижающие трудоспособность, и хронические болезни, ведущие к инвалидности, не классифицированные в других рубриках |
Источник
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Классификация
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Хронический панкреатит.
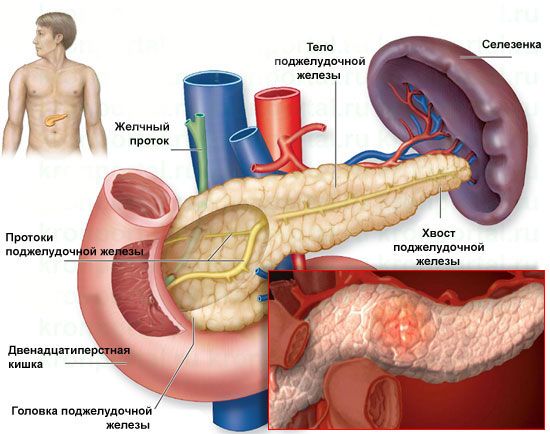
Строение поджелудочной железы
Описание
Хронический панкреатит – это хронический воспалительный процесс в поджелудочной железе, длящийся более 6 месяцев, для которого характерны повторные обострения, прогрессирующей деструкцией, диффузным или сегментарным фиброзом м нарушением функции поджелудочной железы.
В большинстве случаев заболевание диагностируется в пожилом возрасте, а так же чаще у лиц женского пола.
Классификация
Существует разделение хронического панкреатита на первичный (первичный воспалительный процесс неизмененной поджелудочной железы) и вторичный, развивающийся на фоне холецистита, гастрита, энтерита и других заболеваний.
Марсельско-римская классификация хронического панкреатита:
1. Хронический кальцифицирующий панкреатит.
2. Хронический обструктивный панкреатит.
3. Хронический фиброзный индуративный панкреатит.
4. Хронические псевдокисты и кисты поджелудочной железы.
Классификация панкреатита по МКБ-10:
1. Алкогольный хронический панкреатит.
2. Другие формы: а) инфекционный б) непрерывно-рецидивирующий в) возвратный.
3. Кисты поджелудочной железы.
4. Псевдокисты поджелудочной железы.
5. Другие уточненные заболевания поджелудочной железы: а) атрофия б) фиброз в) цирроз г) панкреатический инфантилизм д) асептический и жировой некроз е) панкреатическая стеаторея.
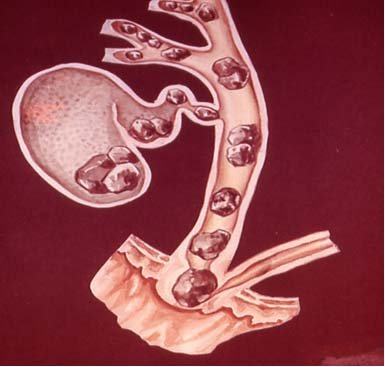
Камни в поджелудочной железе нередко являются причиной хронического панкреатита
Причины
Выявлено множество причин и предрасполагающих факторов к возникновению хронического панкреатита, среди которых выделяют:
1. Белково-калорийная недостаточность.
2. Алкоголь и жирная пища.
3. Обструкция панкреатических протоков на любом уровне.
4. Острый панкреатит в анамнезе.
5. Токсическое, в том числе лекарственное, воздействие на поджелудочную железу (органические растворители, цитостатика, фуросемид, тетрациклин, эстрогены, кортикостероиды, НПВС).
6. Гиперлипидемия.
7. Гиперкальциемия.
8. Травмы поджелудочной железы.
9. Курение.
10. Дефицит антиоксидантов.
Выявлена так же генетическая предрасположенность к заболеванию, передающаяся аутосомно-доминантным типом наследования.
Патогенез
При алкогольном и наследственном хроническом панкреатите наблюдается реакция преципитации кальция и белков внутри панкреатических протоков. В норме преципитация предотвращается ПСП-белками, которые секретируются ацинальными клетками. Уровень данного вида белков у больных хроническим панкреатитом заметно снижен, что способствует повышению кальция в панкреатическом соке, его микрокристализации. В просвете протока образуются кальцинаты, закупоривающие протоки, происходит повышение давления в них. В конечном счете развивается фиброз.
УЗИ-диагностика хронического панкреатита
Симптомы
По течению заболевания выделяют 2 основные формы хронического панкреатита: в виде рецидивов и в виде постоянных абдоминальных болей.
Клиническая картина хронического панкреатита складывается из сочетания болевого, диспептического синдромов с мальабсорбцией, потерей массы тела, различными симптомами функциональной недостаточности инсулярного аппарата.
Боль локализована в области левого подреберья или носит опоясывающий характер, возникает или усиливается после приема пищи (в течение получаса). Длительность болевого приступа – до 2-х часов. Боль может носить разлитой характер или иррадиировать в спину. По мере прогрессирования хронического панкреатита боль теряет связь с приемом еды и становится постоянной.
Развитие синдрома мальабсорбции связано с нарушением экзокринной функции поджелудочной железы. Нарушаются процессы полостного гидролиза, что приводит к учащению стула до 10 раз в день. Более поздними проявлениями синдрома мальабсорбции являются потеря массы тела, стеаторея, креаторея.
Нередко пациентов с хроническим панкреатитом беспокоят боли в костях, выявляются признаки остеопороза, что является следствием дефицита витамина В12 и жирорастворимых микроэлементов, в первую очередь витамина Д.
Диспепсия при хроническом панкреатите проявляется отрыжкой, метеоризмом, тошнотой, рвотой. У 80% пациентов обострение начинается с многократной рвоты, а затем только присоединяется болевой синдром.
30% пациентов с хроническим панкреатитом имеют сопутствующий диагноз сахарный диабет или нарушение толерантности к глюкозе.
Возможные осложнения
Осложнения хронического панкреатита включает формирование абсцессов или псевдокист поджелудочной железы, развитие механической желтухи, хронической дуоденальной непроходимости, панкреатического асцита, присоединения инфекции, желудочно-кишечного кровотечения, шока и рака поджелудочной железы.
Дифференциальная диагностика хронического панкреатита
Диагностика
При осмотре больного выявляются красные пятна размером с просяное зерно, отмечается сухость и шелушение кожи, глоссит, стоматит.
Обследование status localis выявляет вздутие живота, болезненность в эпигастрии или левом подреберье с возможной иррадиацией.
Отмечается болезненность в точке Дежардена, которая определятся на линии от пупка до подмышечной впадины на 5-7 Точка Дежардена – это проэкция головки поджелудочной железы на кожные покровы.
К срединной линии от точки Дежардена определяется зона Шофара (проэкция тела поджелудочной железы). Хвост панкреаса проэцируется на точку Мэйо-Робсона.
На УЗИ определяется форма, величина, особенности эхоструктуры, контуры, состояние панкреатических протоков, кист или опухолей, состояние внутри- и внепеченочных протоков. Значительным плюсом служит возможность проведения УЗИ-диагностики в динамике.
КТ-исследование дает еще большую точность. Можно выявить мелкие кальцинаты и псевдокисты.
Эндоскопическая ретроградная холецистохолангиопанкреатоскопия проводится путем введения канюли в большой дуоденальный сосок через фиброгастроскоп с ретроградным рентгенологическим заполнением и серией снимков.
Рентгенисследование рюшной полости выявляет рассеянный кальциноз.
Исследование эластазы в крови позволяет определить тяжесть течения. Уровень эластазы менее 100 говорит о тяжелой патологии экзокринной фнкции поджелудочной железы.
Проведение капрограммы позволяет обнаружить стеаторею. Наличие более 10 гр жира в кале, при нахождении больного на диете, содержащей не более 100 гр жира в рацине, свидетельствует о стеатореи.
С диагностической целью исследуют уровень альфа-амилазы и ее изоферментов в крови.
Лечение
В период ремиссии хронического панкреатита показана диета и заместительная терапия.
Обострение хронического панкреатита требует назначения комплексного патогенетического и симптоматического лечения, включающее в себя парентеральное питание, инфузионную терапию, назначение спазмолитиков, обезболевающих и антисекреторных препаратов.
В первые 2-3 суток назначается полное голодание. Затем, при несильно выраженном болевом синдроме, переходят на питание согласно стола №5 с понижением жиров, жаренных блюд, копченостей, алкоголя, газированной воды. Питаться следует 5-6 раз в сутки.
С целью снижения желудочной секреции достаточно принимать ранитидин или фамодитин в дозе 40-60 мг/сутки.
Назначение соматостатина дает такие эффекты как снижение уровня гастрина, HCl, угнетение экзо- и эндокринной функции поджелудочной железы, снижение объема висцерального кровотока, давления в портальной системе, при этом не вызывая колебаний артериального давления в системном кровотоке.
В качестве инфузионной терапии используют плазму, реополиглюкин, 5% раствор глюкозы.
Коррекция внешнесекреторной функции достигается путем назначения креона (панзинорма) по 1 дражже во время еды.
Показания к хирургическому лечению:
1. Формирование псевдокист.
2. Абсцесс поджелудочной железы.
3. Рецидивирующее желудочно-кишечное кровотечение.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Хронический панкреатит (ХП) представляет собой заболевание воспалительной природы, при котором ферменты, принимающие участие в расщеплении пищи, начинают разрушать ткани поджелудочной железы. В нормальном состоянии данные вещества выбрасываются в ее просвет и принимают активное участие в процессе пищеварения.
При отсутствии адекватной терапии воспаление распространятся на другие органы, и может стать причиной появления некротических участков, абсцессов или кист. Приступы панкреатита при хронической форме болезни отличаются по периодичности возникновения и интенсивности симптоматики. Лечение при таком типе патологии отличается длительностью. Важное место в терапии занимает своевременная и полноценная профилактика приступов.
1. История болезни
Изучению панкреатита посвящен отдельный раздел гастроэнтерологии — панкреатология. Первое упоминание о поджелудочной железе содержится в трудах Аристотеля, но подробному изучению патологических процессов, связанных с данным органом, в те времена не проводилось. Изучение физиологии этого участка пищеварительной системы затруднено его специфическим местом расположения в организме. Существенный прогресс в исследованиях произошел на рубеже девятнадцатого и двадцатого столетия.
Первые полноценные исследования провели:
- R.Friz (1889 год);
- H.Chairi (1886 год);
- И.Л. Долинский (1894 год).
Ежегодно процент заболеваемости хроническим панкреатитом увеличивается. В группу риска стали входить мужчины 40-55 лет и дети 10-14 лет. Исследования поджелудочной железы и патологий, связанных с ее развитием продолжаются. Специалисты изобретают не только новые методы исследования пациентов, но и варианты лечения воспалительного процесса.
2. Код по МКБ-10
По МКБ-10 хроническому панкреатиту присвоен код К86. Дополнительно в международной классификации болезней десятого пересмотра указаны отдельные виды заболевания — ХП алкогольной этиологии (К86.0), другие ХП (К86.1), болезнь поджелудочной железы неуточненная (К86.9).
3. Виды хронического панкреатита
По происхождению хронический панкреатит может быть первичным или вторичным. В первом случае заболевание развивается на фоне поражения железы конкретным фактором (алкоголь, токсины). Во втором — болезнь является осложнением других патологических процессов (например, нарушения в работе органов пищеварения). По тяжести течения ХП может иметь легкую, среднюю или тяжелую степень. Хронический панкреатит всегда развивается с периодами ремиссии и обострения.
Особенности ХП разных форм:
- при легком течении обострения проявляются один или два раза в год (нарушение внешнесекреторной функции желез отсутствуют, болевые ощущения легко купируются спазмолитиками и анальгетиками, другие признаки ХП не проявляются);
- при средней степени тяжести обострения учащаются до трех или четырех раз в год (внешнесекреторная функция железы нарушается, болевая симптоматика более выражена, у пациента могут наблюдаться снижение аппетита, потеря массы тела, анализы подтверждают воспалительный процесс);
- при тяжелом течении обострения проявляются в среднем пять или шесть раз в год (болевой синдром ярко выражен, трудно поддается купированию, масса тела снижается до критичных показателей, диарея становится регулярной, клиническая картина состояния здоровья пациента дополняется большинством симптомов, характерных для ХП).
Классификация
Дополнительная классификация ХП осуществляется по морфологической и клинической картине, а также по клиническим проявлениям. Определение конкретного вида хронического панкреатита необходимо для назначения максимально эффективного лечения и составления прогнозов для пациента.
Самостоятельно диагностировать форму заболевания затруднительно из-за ряда схожих симптомов.
Классификация:
- по морфологической картине (обструктивный, фиброзно-склеротический, воспалительный, кальцифицирующий);
- по клиническим проявлениям (латентный, смешанный, рецидивирующий, постоянный, псевдотуморозный);
- по функциональной картине (гипоферментный, гиперферментный);
- по характеру функциональных отклонений (обтурационный, гипосекреторный, гиперсекреторный, дуктулярный);
- в отдельную категорию входит панкреатический сахарный диабет (гипоинсулинизм, гиперинсулинизм).
4. Причины возникновения заболевания
ХП относится к числу распространенных последствий желчнокаменной болезни и чрезмерного употребления алкогольных напитков. Данные факторы за короткий промежуток времени способны нарушить работу органов пищеварения (особенно при отсутствии своевременного лечения).
При желчнокаменной болезни инфекция попадает в ткани железы по лимфатической системе, с желчью или по желчевыводящим протокам. Алкоголь обладает высокой степенью токсичности для паренхимы поджелудочной железы.
Другие причины ХП:
- муковисцидоз;
- генетическая предрасположенность;
- язвенная болезнь и ее осложнения;
- аутоиммунные нарушения;
- повышенный уровень ионов кальция в крови;
- бесконтрольный прием лекарственных препаратов;
- последствия глистного поражения пищеварительной системы;
- осложнения атеросклеротических болезней;
- интоксикация вредными веществами (аммиак, мышьяк);
- осложнения панкреатита невыясненной этиологии.
5. Симптомы
Первые изменения в функциональном состоянии поджелудочной железы развиваются бессимптомно. Нарушения в работе пищеварительной системы носят незначительный и слабо выраженный характер (легкие болевые ощущения, которые быстро купируются самостоятельно, изменение консистенции стула).
С момента первого обострения воспалительного процесса симптоматика усиливается и сопровождается болевыми приступами. Боль может иметь постоянный или периодический характер.
Симптомы ХП:
- приступообразная боль;
- опоясывающая боль;
- боль в левом подреберье;
- постоянные болевые ощущения в эпигастральной зоне;
- болезненность при пальпации живота;
- чередование диареи с запорами;
- частая и изнуряющая рвота;
- регулярное ощущение тошноты;
- желтушность склер;
- бледность кожных покровов.
6. Диагностическое обследование
Диагностикой хронического панкреатита занимается врач гастроэнтеролог. После первичного осмотра пациенту назначаются лабораторные и инструментальные методы обследования. Отклонения в показателях анализов укажут на наличие воспалительного процесса. Инструментальные техники позволят изучить общее состояние поджелудочной железы и системы пищеварения в целом.
В некоторых случаях пациентам рекомендуется дополнительное обследование у профильных специалистов.
Лабораторная диагностика
Целью проведения лабораторной диагностики является определение общего состояния здоровья пациента и выявление воспалительного процесса. На прогрессирование ХП указывают повышение активности амилазы и липазы, трипсина, эластазы и избыток жиров. Некоторые показатели позволяют определить ерментную недостаточность поджелудочной железы до проведения инструментального обследования.
Лабораторные способы диагностики:
- общий анализ крови и мочи;
- биохимия крови;
- копрограмма;
- исследование каловых масс;
- радиоиммунный анализ.
Инструментальная диагностика
Инструментальная диагностика позволяет с точностью определить характер воспалительного процесса, степень его распространения и составить клиническую картину заболевания. В некоторых случаях для подтверждения диагноза проводится несколько процедур (УЗИ, КТ). Если процесс выявления патологии затруднен дополнительными факторами, то перечень необходимых процедур расширяется.
Инструментальная диагностика:
- УЗИ органов брюшной полости;
- эндоскопическая ультрасонография;
- КТ или МРТ поджелудочной железы;
- рентгенологическое исследование;
- тесты со стимуляторами секреции или активности ферментов;
- ретроградная панкреатохолангиография.
Дифференциальная диагностика
По симптоматике хронический панкреатит может напоминать другие патологии. Дифференциальная диагностика воспалительного процесса должна быть проведена с прободной язвой, кишечной непроходимостью, острым аппендицитом и холециститом, а также тромбозом вен кишечника. В некоторых случаях проявления ХП напоминают инфаркт миокарда. Данную патологию также следует исключить при обследовании пациента.
7. Осложнение заболевания
Осложнения ХП разделяются на ранние и системные. Панкреатит провоцирует нарушение оттока желчи, результатом чего может быть обтурационная желтуха. Даже на ранних стадиях развития воспалительный процесс способен стать причиной внутренних кровотечений, инфекционных осложнений, абсцессов, поражения желчных путей или флегмоны забрюшинной клетчатки. Данные состояния опасны для жизни и при отсутствии адекватной терапии создают угрозу для жизни.
Прогрессирование болезни
ХП относится к прогрессирующим заболеваниям. Воспалительный процесс нарушает внутрисекреторные и внешнесекреторные функции поджелудочной железы. Течение болезни имеет длительный рецидивирующий характер. В тяжелых случаях происходит изменение клеточной структуры железы и развивается ее функциональная недостаточность.
Системные осложнения:
- энцефалопатия;
- функциональная недостаточность легких, печени и почек;
- сахарный диабет;
- злокачественные образования;
- пищеводные кровотечения;
- критичное снижение массы тела;
- летальный исход.
8. Лечение
Целью терапии хронического панкреатита является купирование болевой симптоматики, максимальное продление периода ремиссии, а также улучшение функциональных показателей поджелудочной железы. При отсутствии эффективности консервативного и медикаментозного лечения единственным способом облегчения состояния пациента может стать хирургическое вмешательство. Масштаб операции зависит от стадии развития воспалительного процесса и степени поражения пищеварительной системы.
Схема лечения
Схема лечения хронического панкреатита составляется индивидуально. Обязательными этапами терапии являются прием медикаментов и диетотерапия. Если лечение происходит с использованием хирургических методик, то от правильно проведенной реабилитации будет зависеть тенденция к выздоровлению пациента.
Восстановительная терапия по степени важности не уступает основным медицинским способам.
Примерная схема лечения:
- диетотерапия (стол №5б);
- симптоматическая терапия;
- дезинтоксикационные процедуры;
- купирование воспалительного процесса;
- восстановление пищеварительной функции;
- возмещение панкреатических ферментов;
- хирургическое вмешательство (при наличии показаний);
- поддерживающая и восстановительная терапия;
- профилактика осложнений воспалительного процесса;
- регулярное обследование у гастроэнтеролога.
Медикаментозное лечение
Лекарственные средства для лечения ХП подбираются с учетом индивидуальной клинической картины состояния здоровья пациента. Некоторые из препаратов рекомендованы к длительному курсовому приему. График медикаментозной терапии нельзя нарушать. Если лечения ХП будет прекращено раньше рекомендованного срока, то период ремиссии может сократиться.
Примеры лекарственных средств:
- ферментосодержащие препараты (Панкреатин, Креон);
- анальгетики для купирования болевого синдрома (Папаверин, Но-Шпа);
- антацидные средства (Маалокс, Алмагель);
- ингибиторы протонного насоса (Рабепразол);
- препараты из группы прокинетиков (Церукал, Мотилиум);
- противовоспалительные средства (Диклофенак);
- препараты для уменьшения секреции железы (Сандостатин);
- антисекреторные лекарственные средства (Омепразол).
Хирургическое лечение
Пациентам с ХП хирургическое лечение назначается в редких случаях. Основными методами терапии патологии такого типа является медикаментозный способ и диетотерапия. Необходимость операции возникает при отсутствии тенденции к выздоровлению или проявлении серьезных осложнений. В некоторых случаях для спасения жизни пациента проводятся экстренные оперативные процедуры.
Варианты хирургических процедур:
- санация и вскрытие гнойных очагов (флегмон, абсцессов);
- сфинктеротомия (при закупорке сфинктера);
- панкрэктомия (операция может быть полной или частичной);
- удаление желчного пузыря (при наличии показаний);
- извлечение камней из протоков поджелудочной железы;
- частичная резекция желудка;
- создание окружных желчных оттоков (для снятия нагрузки с панкреатических протоков).
Диета
Диетотерапия является одним из основных способов терапии ХП. Если допускать погрешности в питании на любом этапе лечения воспалительного процесса, то тенденция к выздоровлению в значительной степени снизится. Кроме того, прием запрещенных продуктов спровоцирует приступ панкреатита. Из рациона должны быть исключены жареные, острые, соленые, жирные блюда, маринады, некоторые овощи (редис, редька), грибы, кислые фрукты и алкогольные напитки.
Разрешено включать в рацион:
- нежирные сорта мяса и птицы;
- отварные протертые овощи;
- паровые омлеты;
- вегетарианские супы;
- макаронные изделия;
<

