Мкб 10 хр панкреатит код
| Код | Название |
|---|---|
| K86.0 | Хронический панкреатит алкогольной этиологии |
| K86.1 | Другие хронические панкреатиты |
| B25.2 | Цитомегаловирусный панкреатит (K87.1*) |
| B26.3 | Паротитный панкреатит (K87.1*) |
| K85.0 | Острый идиопатический панкреатит |
| K85.1 | Острый билиарный панкреатит |
| K85.2 | Острый панкреатит алкогольной этиологии |
| K85.3 | Острый панкреатит лекарственной этиологии |
| K85.8 | Другой острый панкреатит |
| K85.9 | Острый панкреатит неуточненный |
| A06.1 | Хронический кишечный амебиаз |
| A24.2 | Подострый и хронический мелиоидоз |
| A39.3 | Хроническая менингококкемия |
| B18.0 | Хронический вирусный гепатит B с дельта-агентом |
| B18.1 | Хронический вирусный гепатит B без дельта-агента |
| B18.2 | Хронический вирусный гепатит C |
| B18.8 | Другой хронический вирусный гепатит |
| B18.9 | Хронический вирусный гепатит неуточненный |
| B38.1 | Хронический легочный кокцидиоидомикоз |
| B39.1 | Хроническая легочная инфекция, вызванная Histoplasma capsulatum |
| B40.1 | Хронический легочный бластомикоз |
| B57.2 | Болезнь Шагаса (хроническая) с поражением сердца (I41.2*, I98.1*) |
| B57.3 | Болезнь Шагаса (хроническая) с поражением пищеварительной системы |
| B57.4 | Болезнь Шагаса (хроническая) с поражением нервной системы |
| B57.5 | Болезнь Шагаса (хроническая) с поражением других органов |
| C91.1 | Хронический лимфоцитарный лейкоз |
| C92.1 | Хронический миелоидный лейкоз |
| C93.1 | Хронический моноцитарный лейкоз |
| C94.1 | Хроническая эритремия |
| C95.1 | Хронический лейкоз неуточненного клеточного типа |
| D47.1 | Хроническая миелопролиферативная болезнь |
| D47.5 | Хроническая эозинофильная лейкемия (гиперэозинофильный синдром) |
| D50.0 | Железодефицитная анемия вторичная вследствие потери крови (хроническая) |
| D60.0 | Хроническая приобретенная чистая красноклеточная аплазия |
| D63.8 | Анемия при других хронических болезнях, классифицированных в других рубриках |
| D73.2 | Хроническая застойная спленомегалия |
| E06.2 | Хронический тиреоидит с преходящим тиреотоксикозом |
| E06.5 | Другой хронический тиреоидит |
| F22.8 | Другие хронические бредовые расстройства |
| F22.9 | Хроническое бредовое расстройство неуточненное |
| F95.1 | Хронические моторные тики или вокализмы |
| G03.1 | Хронический менингит |
| G44.3 | Хроническая посттравматическая головная боль |
| H04.4 | Хроническое воспаление слезных протоков |
| H05.1 | Хронические воспалительные болезни глазницы |
| H10.4 | Хронический конъюнктивит |
| H20.1 | Хронический иридоциклит |
| H65.2 | Хронический серозный средний отит |
| H65.3 | Хронический слизистый средний отит |
| H65.4 | Другие хронические негнойные средние отиты |
| H66.1 | Хронический туботимпанальный гнойный средний отит |
| H66.2 | Хронический эпитимпано-антральный гнойный средний отит |
| H66.3 | Другие хронические гнойные средние отиты |
| H70.1 | Хронический мастоидит |
| H73.1 | Хронический мирингит |
| I09.2 | Хронический ревматический перикардит |
| I25.8 | Другие формы хронической ишемической болезни сердца |
| I25.9 | Хроническая ишемическая болезнь сердца неуточненная |
| I31.0 | Хронический адгезивный перикардит |
| I31.1 | Хронический констриктивный перикардит |
| I48.2 | Хроническая форма фибрилляции предсердий |
| I87.2 | Венозная недостаточность (хроническая) (периферическая) |
| I88.1 | Хронический лимфаденит, кроме брыжеечного |
| J31.0 | Хронический ринит |
| J31.1 | Хронический назофарингит |
| J31.2 | Хронический фарингит |
| J32.0 | Хронический верхнечелюстной синусит |
| J32.1 | Хронический фронтальный синусит |
| J32.2 | Хронический этмоидальный синусит |
| J32.3 | Хронический сфеноидальный синусит |
| J32.4 | Хронический пансинусит |
| J32.8 | Другие хронические синуситы |
| J32.9 | Хронический синусит неуточненный |
| J35.0 | Хронический тонзиллит |
| J35.8 | Другие хронические болезни миндалин и аденоидов |
| J35.9 | Хроническая болезнь миндалин и аденоидов неуточненная |
| J37.0 | Хронический ларингит |
| J37.1 | Хронический ларинготрахеит |
| J40 | Бронхит, не уточненный как острый или хронический |
| J41.0 | Простой хронический бронхит |
| J41.1 | Слизисто-гнойный хронический бронхит |
| J41.8 | Смешанный, простой и слизисто-гнойный хронический бронхит |
| J42 | Хронический бронхит неуточненный |
| J44.0 | Хроническая обструктивная легочная болезнь с острой респираторной инфекцией нижних дыхательных путей |
| J44.1 | Хроническая обструктивная легочная болезнь с обострением неуточненная |
| J44.8 | Другая уточненная хроническая обструктивная легочная болезнь |
| J44.9 | Хроническая обструктивная легочная болезнь неуточненная |
| J68.4 | Хронические респираторные состояния, вызванные химическими веществами, газами, дымами и парами |
| J70.1 | Хронические и другие легочные проявления, вызванные радиацией |
| J70.3 | Хронические интерстициальные легочные нарушения, вызванные лекарственными средствами |
| J95.3 | Хроническая легочная недостаточность вследствие операции |
| J96.1 | Хроническая респираторная недостаточность |
| K04.5 | Хронический апикальный периодонтит |
| K05.1 | Хронический гингивит |
| K05.3 | Хронический пародонтит |
| K25.4 | Язва желудка хроническая или неуточненная с кровотечением |
| K25.5 | Язва желудка хроническая или неуточненная с прободением |
| K25.6 | Язва желудка хроническая или неуточненная с кровотечением и прободением |
| K25.7 | Язва желудка хроническая без кровотечения или прободения |
| K25.9 | Язва желудка, неуточненная как острая или хроническая, без кровотечения или прободения |
| K26.4 | Язва двенадцатиперстной кишки хроническая или неуточненная с кровотечением |
| K26.5 | Язва двенадцатиперстной кишки хроническая или неуточненная с прободением |
| K26.6 | Язва двенадцатиперстной кишки хроническая или неуточненная с кровотечением и прободением |
| K26.7 | Язва двенадцатиперстной кишки хроническая без кровотечения или прободения |
| K26.9 | Язва двенадцатиперстной кишки неуточненная как острая или хроническая, без кровотечения или прободения |
| K27.4 | Пептическая язва неуточненной локализации хроническая или неуточненная с кровотечением |
| K27.5 | Пептическая язва неуточненной локализации хроническая или неуточненная с прободением |
| K27.6 | Пептическая язва неуточненной локализации хроническая или неуточненная с кровотечением и прободением |
| K27.7 | Пептическая язва неуточненной локализации хроническая без кровотечения или прободения |
| K27.9 | Пептическая язва неуточненной локализации неуточненная как острая или хроническая, без кровотечения или прободения |
| K28.4 | Гастроеюнальная язва хроническая или неуточненная с кровотечением |
| K28.5 | Гастроеюнальная язва хроническая или неуточненная с прободением |
| K28.6 | Гастроеюнальная язва хроническая или неуточненная с кровотечением и прободением |
| K28.7 | Гастроеюнальная язва хроническая без кровотечения или прободения |
| K28.9 | Гастроеюнальная язва неуточненная как острая или хроническая, без кровотечения или прободения |
| K29.3 | Хронический поверхностный гастрит |
| K29.4 | Хронический атрофический гастрит |
| K29.5 | Хронический гастрит неуточненный |
| K51.0 | Язвенный (хронический) энтероколит |
| K51.1 | Язвенный (хронический) илеоколит |
| K51.2 | Язвенный (хронический) проктит |
| K51.3 | Язвенный (хронический) ректосигмоидит |
| K55.1 | Хронические сосудистые болезни кишечника |
| K60.1 | Хроническая трещина заднего прохода |
| K72.1 | Хроническая печеночная недостаточность |
| K73.0 | Хронический персистирующий гепатит, не классифицированный в других рубриках |
| K73.1 | Хронический лобулярный гепатит, не классифицированный в других рубриках |
| K73.2 | Хронический активный гепатит, не классифицированный в других рубриках |
| K73.8 | Другие хронические гепатиты, не классифицированные в других рубриках |
| K73.9 | Хронический гепатит неуточненный |
| K76.1 | Хроническое пассивное полнокровие печени |
| K81.1 | Хронический холецистит |
| L12.2 | Хроническая буллезная болезнь у детей |
| L28.0 | Простой хронический лишай |
| L41.1 | Питириаз лихеноидный хронический |
| L53.3 | Другая хроническая узорчатая эритема |
| L57.8 | Другие изменения кожи, вызванные хроническим воздействием неионизирующего излучения |
| L57.9 | Изменение кожи, вызванное хроническим воздействием неионизирующего излучения, неуточненное |
| L58.1 | Хронический радиационный дерматит |
| L90.4 | Акродерматит хронический атрофический |
| L98.4 | Хроническая язва кожи, не классифицированная в других рубриках |
| M12.0 | Хроническая постревматическая артропатия [Жакку] |
| M23.5 | Хроническая нестабильность коленного сустава |
| M70.0 | Хронический крепитирующий синовит кисти и запястья |
| M86.3 | Хронический многоочаговый остеомиелит |
| M86.4 | Хронический остеомиелит с дренированным синусом |
| M86.5 | Другие хронические гематогенные остеомиелиты |
| M86.6 | Другой хронический остеомиелит |
| N03.0 | Хронический нефритический синдром с незначительными гломерулярными нарушениями |
| N03.1 | Хронический нефритический синдром с очаговыми и сегментарными гломерулярными повреждениями |
| N03.2 | Хронический нефритический синдром при диффузном мембранозном гломерулонефрите |
| N03.3 | Хронический нефритический синдром при диффузном мезангиальном пролиферативном гломерулонефрите |
| N03.4 | Хронический нефритический синдром при диффузном эндокапиллярном пролиферативном гломерулонефрите |
| N03.5 | Хронический нефритический синдром при диффузном мезангиокапиллярном гломерулонефрите |
| N03.6 | Хронический нефритический синдром при болезни плотного осадка |
| N03.7 | Хронический нефритический синдром при диффузном серповидном гломерулонефрите |
| N03.8 | Хронический нефритический синдром с другими изменениями |
| N03.9 | Хронический нефритический синдром с неуточненным изменением |
| N11.0 | Необструктивный хронический пиелонефрит, связанный с рефлюксом |
| N11.1 | Хронический обструктивный пиелонефрит |
| N11.8 | Другие хронические тубулоинтерстициальные нефриты |
| N11.9 | Хронический тубулоинтерстициальный нефрит неуточненный |
| N12 | Тубулоинтерстициальный нефрит, не уточненный как острый или хронический |
| N18.1 | Хроническая болезнь почки, стадия 1 |
| N18.2 | Хроническая болезнь почки, стадия 2 |
| N18.3 | Хроническая болезнь почки, стадия 3 |
| N18.4 | Хроническая болезнь почки, стадия 4 |
| N18.5 | Хроническая болезнь почки, стадия 5 |
| N18.8 | Другие проявления хронической почечной недостаточности |
| N18.9 | Хроническая болезнь почки неуточненная |
| N30.1 | Интерстициальный цистит (хронический) |
| N30.2 | Другой хронический цистит |
| N41.1 | Хронический простатит |
| N70.1 | Хронический сальпингит и оофорит |
| N71.1 | Хроническая воспалительная болезнь матки |
| N73.1 | Хронический параметрит и тазовый целлюлит |
| N73.4 | Хронический тазовый перитонит у женщин |
| N76.1 | Подострый и хронический вагинит |
| N76.3 | Подострый и хронический вульвит |
| P27.8 | Другие хронические болезни органов дыхания, возникшие в перинатальном периоде |
| P27.9 | Неуточненные хронические болезни органов дыхания, возникшие в перинатальном периоде |
| Z82.5 | В семейном анамнезе астма и другие хронические болезни нижних дыхательных путей |
| Z82.8 | В семейном анамнезе другие состояния, снижающие трудоспособность, и хронические болезни, ведущие к инвалидности, не классифицированные в других рубриках |
Источник
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Классификация
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Хронический панкреатит.
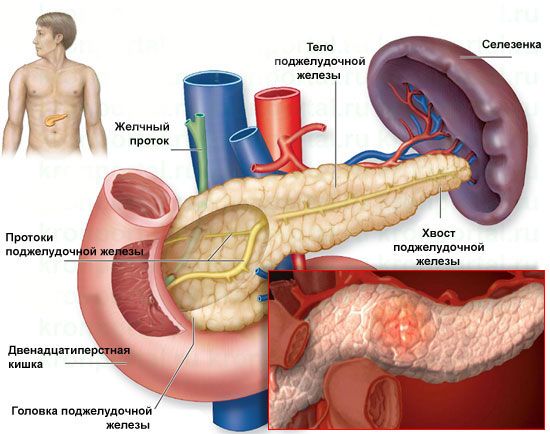
Строение поджелудочной железы
Описание
Хронический панкреатит – это хронический воспалительный процесс в поджелудочной железе, длящийся более 6 месяцев, для которого характерны повторные обострения, прогрессирующей деструкцией, диффузным или сегментарным фиброзом м нарушением функции поджелудочной железы.
В большинстве случаев заболевание диагностируется в пожилом возрасте, а так же чаще у лиц женского пола.
Классификация
Существует разделение хронического панкреатита на первичный (первичный воспалительный процесс неизмененной поджелудочной железы) и вторичный, развивающийся на фоне холецистита, гастрита, энтерита и других заболеваний.
Марсельско-римская классификация хронического панкреатита:
1. Хронический кальцифицирующий панкреатит.
2. Хронический обструктивный панкреатит.
3. Хронический фиброзный индуративный панкреатит.
4. Хронические псевдокисты и кисты поджелудочной железы.
Классификация панкреатита по МКБ-10:
1. Алкогольный хронический панкреатит.
2. Другие формы: а) инфекционный б) непрерывно-рецидивирующий в) возвратный.
3. Кисты поджелудочной железы.
4. Псевдокисты поджелудочной железы.
5. Другие уточненные заболевания поджелудочной железы: а) атрофия б) фиброз в) цирроз г) панкреатический инфантилизм д) асептический и жировой некроз е) панкреатическая стеаторея.
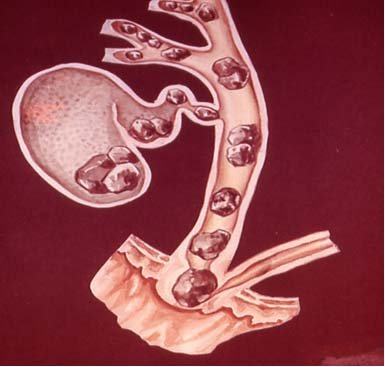
Камни в поджелудочной железе нередко являются причиной хронического панкреатита
Причины
Выявлено множество причин и предрасполагающих факторов к возникновению хронического панкреатита, среди которых выделяют:
1. Белково-калорийная недостаточность.
2. Алкоголь и жирная пища.
3. Обструкция панкреатических протоков на любом уровне.
4. Острый панкреатит в анамнезе.
5. Токсическое, в том числе лекарственное, воздействие на поджелудочную железу (органические растворители, цитостатика, фуросемид, тетрациклин, эстрогены, кортикостероиды, НПВС).
6. Гиперлипидемия.
7. Гиперкальциемия.
8. Травмы поджелудочной железы.
9. Курение.
10. Дефицит антиоксидантов.
Выявлена так же генетическая предрасположенность к заболеванию, передающаяся аутосомно-доминантным типом наследования.
Патогенез
При алкогольном и наследственном хроническом панкреатите наблюдается реакция преципитации кальция и белков внутри панкреатических протоков. В норме преципитация предотвращается ПСП-белками, которые секретируются ацинальными клетками. Уровень данного вида белков у больных хроническим панкреатитом заметно снижен, что способствует повышению кальция в панкреатическом соке, его микрокристализации. В просвете протока образуются кальцинаты, закупоривающие протоки, происходит повышение давления в них. В конечном счете развивается фиброз.
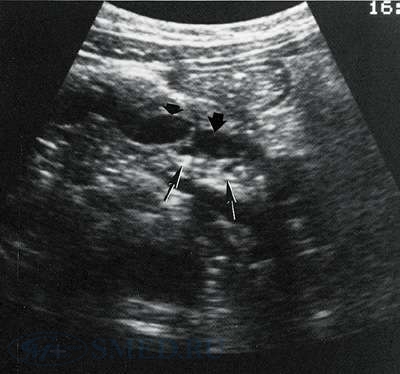
УЗИ-диагностика хронического панкреатита
Симптомы
По течению заболевания выделяют 2 основные формы хронического панкреатита: в виде рецидивов и в виде постоянных абдоминальных болей.
Клиническая картина хронического панкреатита складывается из сочетания болевого, диспептического синдромов с мальабсорбцией, потерей массы тела, различными симптомами функциональной недостаточности инсулярного аппарата.
Боль локализована в области левого подреберья или носит опоясывающий характер, возникает или усиливается после приема пищи (в течение получаса). Длительность болевого приступа – до 2-х часов. Боль может носить разлитой характер или иррадиировать в спину. По мере прогрессирования хронического панкреатита боль теряет связь с приемом еды и становится постоянной.
Развитие синдрома мальабсорбции связано с нарушением экзокринной функции поджелудочной железы. Нарушаются процессы полостного гидролиза, что приводит к учащению стула до 10 раз в день. Более поздними проявлениями синдрома мальабсорбции являются потеря массы тела, стеаторея, креаторея.
Нередко пациентов с хроническим панкреатитом беспокоят боли в костях, выявляются признаки остеопороза, что является следствием дефицита витамина В12 и жирорастворимых микроэлементов, в первую очередь витамина Д.
Диспепсия при хроническом панкреатите проявляется отрыжкой, метеоризмом, тошнотой, рвотой. У 80% пациентов обострение начинается с многократной рвоты, а затем только присоединяется болевой синдром.
30% пациентов с хроническим панкреатитом имеют сопутствующий диагноз сахарный диабет или нарушение толерантности к глюкозе.
Возможные осложнения
Осложнения хронического панкреатита включает формирование абсцессов или псевдокист поджелудочной железы, развитие механической желтухи, хронической дуоденальной непроходимости, панкреатического асцита, присоединения инфекции, желудочно-кишечного кровотечения, шока и рака поджелудочной железы.
Дифференциальная диагностика хронического панкреатита
Диагностика
При осмотре больного выявляются красные пятна размером с просяное зерно, отмечается сухость и шелушение кожи, глоссит, стоматит.
Обследование status localis выявляет вздутие живота, болезненность в эпигастрии или левом подреберье с возможной иррадиацией.
Отмечается болезненность в точке Дежардена, которая определятся на линии от пупка до подмышечной впадины на 5-7 Точка Дежардена – это проэкция головки поджелудочной железы на кожные покровы.
К срединной линии от точки Дежардена определяется зона Шофара (проэкция тела поджелудочной железы). Хвост панкреаса проэцируется на точку Мэйо-Робсона.
На УЗИ определяется форма, величина, особенности эхоструктуры, контуры, состояние панкреатических протоков, кист или опухолей, состояние внутри- и внепеченочных протоков. Значительным плюсом служит возможность проведения УЗИ-диагностики в динамике.
КТ-исследование дает еще большую точность. Можно выявить мелкие кальцинаты и псевдокисты.
Эндоскопическая ретроградная холецистохолангиопанкреатоскопия проводится путем введения канюли в большой дуоденальный сосок через фиброгастроскоп с ретроградным рентгенологическим заполнением и серией снимков.
Рентгенисследование рюшной полости выявляет рассеянный кальциноз.
Исследование эластазы в крови позволяет определить тяжесть течения. Уровень эластазы менее 100 говорит о тяжелой патологии экзокринной фнкции поджелудочной железы.
Проведение капрограммы позволяет обнаружить стеаторею. Наличие более 10 гр жира в кале, при нахождении больного на диете, содержащей не более 100 гр жира в рацине, свидетельствует о стеатореи.
С диагностической целью исследуют уровень альфа-амилазы и ее изоферментов в крови.
Лечение
В период ремиссии хронического панкреатита показана диета и заместительная терапия.
Обострение хронического панкреатита требует назначения комплексного патогенетического и симптоматического лечения, включающее в себя парентеральное питание, инфузионную терапию, назначение спазмолитиков, обезболевающих и антисекреторных препаратов.
В первые 2-3 суток назначается полное голодание. Затем, при несильно выраженном болевом синдроме, переходят на питание согласно стола №5 с понижением жиров, жаренных блюд, копченостей, алкоголя, газированной воды. Питаться следует 5-6 раз в сутки.
С целью снижения желудочной секреции достаточно принимать ранитидин или фамодитин в дозе 40-60 мг/сутки.
Назначение соматостатина дает такие эффекты как снижение уровня гастрина, HCl, угнетение экзо- и эндокринной функции поджелудочной железы, снижение объема висцерального кровотока, давления в портальной системе, при этом не вызывая колебаний артериального давления в системном кровотоке.
В качестве инфузионной терапии используют плазму, реополиглюкин, 5% раствор глюкозы.
Коррекция внешнесекреторной функции достигается путем назначения креона (панзинорма) по 1 дражже во время еды.
Показания к хирургическому лечению:
1. Формирование псевдокист.
2. Абсцесс поджелудочной железы.
3. Рецидивирующее желудочно-кишечное кровотечение.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Международная классификация болезней 10-го пересмотра – это органайзер всех существующих заболеваний. МКБ создана с целью облегчить статистические исследования. Болезни желудочно-кишечного тракта составляют львиную долю всех нозологических единиц. Патологии поджелудочной железы (ПЖ) систематизированы согласно своему происхождению и форме. Острый процесс обозначается К85, а хронический панкреатит код по МКБ-10 – К86. В эту категорию также включены кисты, алкогольные болезни органа, другие уточнённые и неуточнённые заболевания поджелудочной железы.
Международная классификация болезней
Международная классификация болезней – это систематизатор, используемый для статистических подсчетов в здравоохранении. Каждые 10 лет Всемирная организация здоровья пересматривает документ. Сейчас на практике применяют классификацию 10-го пересмотра.
МКБ систематизирует, регистрирует, а также анализирует данные о смертности и заболеваемости населения в разных уголках мира.
Патологии поджелудочной железы имеют разнообразное происхождение, что отличает их по клиническим проявлениям. Заболевание с хроническим течением чаще имеет воспалительный характер, но существуют патологии с другим вариантом развития.
Классификация заболевания
Классифицируют панкреатит согласно варианту течения заболевания. Острую форму относят к К85. К86 – это раздел, который включает другие болезни поджелудочной железы (кроме кистофиброза, опухоли из островковых клеток и панкреатической стеатореи).
У хронического панкреатита код МКБ-10 – К86 делится на:
- К86.0 – хроническая форма панкреатита алкогольного происхождения;
- К86.1 – другие воспаления железы (хронический панкреатит без дополнительных уточнений, инфекционный, рецидивирующий, повторный);
- К86.2 – киста ПЖ;
- К86.3 – ложная киста ПЖ;
- К86.8 – другие подтвержденные патологии ПЖ (включая атрофию, камни, цирроз, фиброз, отмирание (некроз), по форме – жировой или асептический панкреатит);
- К86.9 – болезнь неуточненной этиологии.
Причины и общая симптоматика хронического панкреатита
Хронический панкреатит имеет код МКБ-10 (К86) и множество причин возникновения. Алкоголь в сочетании с употреблением жирной пищи – основной фактор риска. Также хронический панкреатит развивается из-за интоксикации, повреждения, вирусных инфекций, оперативных вмешательств. Ко второстепенным причинам патологии относят психоэмоциональные расстройства (стрессы, психологические травмы, нервные срывы).
ВОЗ предупреждает, что у курильщиков риск развития панкреатита возрастает на 75%. Хороший стимул для того, чтобы бросить курить, не так ли?
Симптомы и признаки зависят от стадии заболевания. Проявления связаны с секреторной недостаточностью железы. Из-за воспаления орган не в состоянии продуцировать достаточное количество пищеварительных ферментов и гормонов. Из-за нехватки ферментов нарушается пищеварение, возникают запоры, вздутие, диарея, тошнота.
На УЗИ выявляют псевдокисты, которые связаны с ранее перенесенным острым панкреатитом. Увеличиваясь, такие образования нарушают прохождение пищи по желудочно-кишечному тракту и вызывают сильнейшие боли. Нарушение функции органа провоцирует ряд других патологий. В головке ПЖ развивается фиброз ткани (уплотнение), что ведет к сдавлению Вирсунгова протока с нарушением выхода панкреатического сока. На псевдотуморозной стадии заболевания присоединяются симптомы нарушения желчного оттока. У пациента развивается желтуха, моча приобретает темную окраску, а кал обесцвечивается.
Классификация выделяет обострение и ремиссию болезни. Хр. панкреатит во время рецидива не отличается от острого. У взрослых грозным осложнением является панкреонекроз. Состояние требует незамедлительного оперативного вмешательства.
Диагностическое обследование
Диагностика панкреатита (коды К85.0/86.0) заключается в проведении лабораторно-инструментальных методов исследования. «Золотым» стандартом является УЗИ. Процедура безболезненная и доступная, позволяет оценить структуру и размеры поджелудочной железы. Во время ультразвукового сканирования выявляют кисты, опухоли, а также картину, отвечающую диффузным изменениям органа. Разновидность УЗИ – эластография. Метод позволяет детально оценить эластичность ткани. Является неинвазивной биопсией.
Во время проведения компьютерной томографии определяют диаметр и форму органа. КТ визуализирует не только образования поджелудочной железы, но и возможные регионарные метастазы. Для детальной оценки протоков железы используется холангиопанкреатография. С помощью гибкого эндоскопа в общий желчный проток вводят контраст и делают сканирование органа.
Лабораторная диагностика состоит из анализов крови, кала и мочи. В крови определяется уровень сахара и амилазы, в моче – диастазы, в кале оценивают уровень панкреатической эластазы и непереваренных жиров.
Функцию железы определяют для назначения ферментной и гормональной терапии. Ранняя диагностика увеличивает шансы на полноценное выздоровление пациента.
Острый панкреатит и другие заболевания поджелудочной железы
Согласно международному классификатору острый панкреатит отвечает коду К85. О. панкреатит – это заболевание, характеризующееся выбросом агрессивных ферментов из ацинозных клеток железы. В большинстве случаев развивается на фоне злоупотребления спиртными напитками. Алкогольный панкреатит занимает до 70% всех случаев всех острых процессов в поджелудочной железе. Желчнокаменная болезнь и другие уточненные болезни брюшной полости также вызывают воспаление органа. После перенесенного острого панкреатита у пациентов развиваются кисты поджелудочной железы, код по МКБ-10 – К86.2. Воспалительный стеноз вызывает псевдотуморозный панкреатит, который по клинике напоминает онкологию, однако отличается от нее рядом признаков.
В патогенезе заболевания лежит ранняя активация панкреатических ферментов. В норме активные энзимы появляются в 12-перстной кишке, но при нарушении они преждевременно активируются в протоках поджелудочной. Процесс вызывает самопереваривание органа с переходом в панкреонекроз.
Реактивный панкреатит у детей имеет аналогичные проявления с острым процессом у взрослых. Также развивается на фоне нарушения диеты или других болезней ЖКТ. По этиологии является асептическим (неинфекционным).
Пациенты жалуются на острую, опоясывающую боль в верхней части живота. Также их беспокоит рвота желчью, метеоризм. Больные быстро теряют жидкость, что особенно опасно для маленьких детей. Кожа приобретает желтый оттенок. Болезнь требует госпитализации и нахождения под постоянным наблюдением. После перенесенного острого заболевания в железе формируется липома (липоматоз органа) или кисты.
Основные направления в лечении заболевания
Лечение зависит от формы панкреатита. Острый процесс требует незамедлительной госпитализации больного. В первые сутки заболевания обязательно назначают вынужденное голодание.
Начиная с 3-5 дня постепенно вводят щадящие продукты питания. При воспалении поджелудочной железы необходима диета, обеспечивающая функциональный покой органа. Исключают жирную, пряную, жареную пищу. Блюда готовят на пару или варят. Перед подачей измельчают на мясорубке или в блендере.
Из медикаментов применяют соматостатин. Антиферментные препараты (Контрикал) в настоящее время не используют. При панкреонекрозе удаляются разрушенные ткани хирургическим методом.
При хронических заболеваниях поджелудочной назначается диета 5С. Принципами питания является максимальная пищевая ценность и минимальная нагрузка на орган.
Применяют также ферменты для улучшения пищеварения. Если сформировалась недостаточность эндокринной части, назначают инсулин. В период ремиссии принимают витаминные комплексы. После стихания симптомов больных отправляют на санаторно-курортное лечение. Таким пациентам полезно пройти курс терапии минеральными водами. При неэффективности консервативного лечения назначают хирургическое вмешательство.
Примерные сроки нетрудоспособности
Сроки нетрудоспособности зависят от формы и тяжести заболевания. После оперативного вмешательства на поджелудочной железе больных ждет длительный период реабилитации. Консервативное лечение занимает около недели. Больничный выдают на срок до 3 недель.
Осложнения
Для заболеваний поджелудочной железы характерно развитие осложнений. Последствия могут появляться из-за неправильного лечения или несвоевременной диагностики. Часто у пациентов диагностируют недостаточность поджелудочной, когда ферменты не поступают в 12-перстную кишку. Развивается диспепсия и нарушение пищеварения. При закупорке протоков в железе могут сформироваться камни.
При поражении хвостовой части возможно развитие сахарного диабета. Патология сопровождается нарушением обмена глюкозы, что требует пожизненного введения инсулина.
Возможные пути профилактики
Специфической профилактики патологий поджелудочной железы не существует. Чтобы не допустить болезнь, необходимо вести здоровый образ жизни. Переедание в сочетание с обильным приемом алкоголя – основной фактор развития заболевания. Домашние застолья и праздники – неблагоприятный период для здоровья поджелудочной железы. За количеством съеденного и выпитого необходимо следить даже в разгар празднования.
Источник


