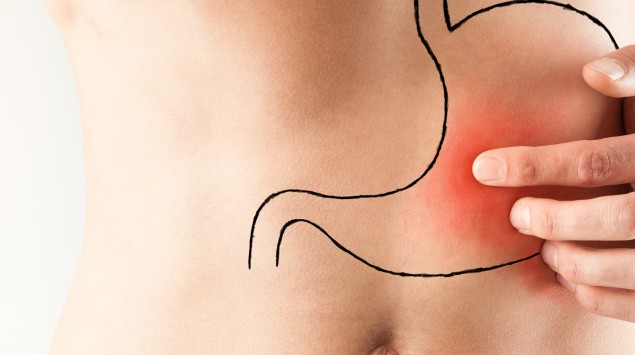
Механизмы развития язва в желудке

Язвенная болезнь желудка – это хроническая полиэтиологическая патология, протекающая с формированием язвенных повреждений в желудке, склонностью к прогрессированию и формированию осложнений. К основным клиническим признакам язвенной болезни относят боль в области желудка и диспепсические явления. Стандартом диагностики является проведение эндоскопического исследования с биопсией патологических участков, рентгенографии желудка, выявление H. pylori. Лечение комплексное: дието- и физиотерапия, эрадикация хеликобактерной инфекции, оперативная коррекция осложнений заболевания.
Общие сведения
Язвенная болезнь желудка (ЯБЖ) – циклично рецидивирующая хроническая болезнь, характерным признаком которой служит изъязвление стенки желудка. ЯБЖ является наиболее распространенной патологией желудочно-кишечного тракта: по разным данным, в мире этим недугом страдают от 5 до 15% населения, причем среди жителей городов патология встречается в пять раз чаще. Многие специалисты в области гастроэнтерологии объединяют понятия язвенной болезни желудка и двенадцатиперстной кишки, что является не совсем корректным – изъязвления в 12-перстной кишке диагностируют в 10-15 раз чаще, чем язвы в желудке. Тем не менее, ЯБЖ требует тщательного изучения и разработки современных методов диагностики и лечения, так как это заболевание может приводить к развитию летальных осложнений.
Около 80% случаев первичного выявления язвы желудка приходится на трудоспособный возраст (до 40 лет). У детей и подростков язвенную болезнь желудка диагностируют крайне редко. Среди взрослого населения отмечается преобладание мужчин (женщины болеют ЯБЖ в 3-10 раз реже); но в пожилом возрасте половые различия заболеваемости сглаживаются. У женщин заболевание протекает легче, в большинстве случаев бессимптомно, редко осложняется кровотечениями и прободением.
Язвенная болезнь желудка занимает второе место среди причин инвалидизации населения (после сердечно-сосудистой патологии). Несмотря на длительный период изучения данной нозологии (более столетия), до сих пор не найдены терапевтические методы воздействия, способные остановить прогрессирование болезни и полностью излечить пациента. Заболеваемость ЯБЖ во всем мире непрерывно растет, требуя внимания терапевтов, гастроэнтерологов, хирургов.

Язвенная болезнь желудка
Причины
Заболевание является полиэтиологичным. По степени значимости выделяют несколько групп причин.
- Основным этиологическим фактором формирования язвенной болезни желудка служит инфицирование H.pylori – более чем у 80% пациентов выявляются положительные тесты на хеликобактерную инфекцию. У 40% больных язвенной болезнью желудка, инфицированных бактерией хеликобактер, анамнестические данные указывают на семейную предрасположенность к этому заболеванию.
- Второй по значимости причиной формирования язвенной болезни желудка считают прием нестероидных противовоспалительных медикаментов.
- К более редким этиологическим факторам данной патологии причисляют синдром Золлингера-Эллисона, ВИЧ-инфицирование, заболевания соединительной ткани, цирроз печени, болезни сердца и легких, поражение почек, воздействие стрессорных факторов, которые приводят к формированию симптоматических язв.
Патогенез
Основное значение для формирования язвенной болезни желудка имеет нарушение баланса между защитными механизмами слизистой оболочки и воздействием агрессивных эндогенных факторов (концентрированная соляная кислота, пепсин, желчные кислоты) на фоне расстройства эвакуаторной функции ЖКТ (гипокинезия желудка, дуодено-гастральный рефлюкс и т. д.). Угнетение защиты и замедление восстановления слизистой оболочки возможно на фоне атрофического гастрита, при хроническом течении хеликобактерной инфекции, ишемии тканей желудка на фоне коллагенозов, длительном приеме НПВС (происходит замедление синтеза простагландинов, что приводит к снижению продукции слизи).
Морфологическая картина при язвенной болезни желудка претерпевает ряд изменений. Первичным субстратом возникновения язвы является эрозия – поверхностное повреждение эпителия желудка, формирующееся на фоне некроза слизистой оболочки. Эрозии обычно выявляют на малой кривизне и в пилорическом отделе желудка, дефекты эти редко бывают единичными. Размеры эрозий могут колебаться от 2 миллиметров до нескольких сантиметров. Визуально эрозия представляет собой дефект слизистой, не отличающийся по виду от окружающих тканей, дно которого покрыто фибрином. Полная эпителизация эрозии при благоприятном течении эрозивного гастрита происходит в течение 3 суток без формирования рубцовой ткани. При неблагоприятном исходе эрозии трансформируются в острую язву желудка.
Острая язва образуется при распространении патологического процесса вглубь слизистой оболочки (дальше ее мышечной пластинки). Язвы обычно единичны, приобретают округлую форму, на срезе имеют вид пирамиды. По внешнему виду края язвы также не отличаются от окружающих тканей, дно покрыто фибриновыми наложениями. Черная окраска дна язвы возможна при повреждении сосуда и образовании гематина (химическое вещество, образующееся при окислении гемоглобина из разрушенных эритроцитов). Благоприятный исход острой язвы заключается в рубцевании в течение двух недель, неблагоприятный знаменуется переходом процесса в хроническую форму.
Прогрессирование и усиление воспалительных процессов в области язвенного дефекта приводит к повышенному образованию рубцовой ткани. Из-за этого дно и края хронической язвы становятся плотными, по цвету отличаются от окружающих здоровых тканей. Хроническая язва имеет склонность к увеличению и углублению в период обострения, во время ремиссии она уменьшается в размерах.
Классификация
До сегодняшнего дня ученые и клиницисты всего мира не смогли достигнуть согласия в классификации язвенных дефектов желудка. Отечественные специалисты систематизируют данную патологию по следующим признакам:
- причинный фактор – ассоциированная или не связанная с H. pylori ЯБЖ, симптоматические язвы;
- локализация – язва кардии, антрального отдела или тела желудка, пилоруса; большой либо малой кривизны, передней, задней стенки желудка;
- количество дефектов – одиночная язва либо множественные изъязвления;
- размеры дефекта – малая язва (до 5 мм), средняя (до 20 мм), большая (до 30 мм), гигантская (более 30 мм);
- стадия заболевания – обострение, ремиссия, рубцевание (красный либо белый рубец), рубцовая деформация желудка;
- течение заболевания – острое (диагноз язвенная болезнь желудка установлен впервые), хроническое (отмечаются периодические обострения и ремиссии);
- осложнения – желудочное кровотечение, прободная язва желудка, пенетрация, рубцово-язвенный стеноз желудка.
Симптомы язвенной болезни желудка
Клиническое течение язвенной болезни желудка характеризуется периодами ремиссии и обострения. Обострению ЯБЖ свойственно появление и нарастание боли в эпигастральной области и под мечевидным отростком грудины. При язве тела желудка боль локализуется слева от центральной линии тела; при наличии изъязвления пилорического отдела – справа. Возможна иррадиация боли в левую половину груди, лопатку, поясницу, позвоночник.
Для язвенной болезни желудка характерно возникновение болевого синдрома непосредственно после еды с нарастанием интенсивности в течение 30-60 минут после приема пищи; язва пилоруса может приводить к развитию ночных, голодных и поздних болей (через 3-4 часа после еды). Болевой синдром купируется прикладыванием грелки к области желудка, приемом антацидов, спазмолитиков, ингибиторов протонной помпы, блокаторов Н2-гистаминовых рецепторов.
Помимо болевого синдрома, ЯБЖ присущи обложенность языка, неприятный запах изо рта, диспепсические явления – тошнота, рвота, изжога, повышенный метеоризм, неустойчивость стула. Рвота преимущественно возникает на высоте боли в желудке, приносит облегчение. Некоторые пациенты склонны вызывать рвоту для улучшения своего состояния, что приводит к прогрессированию заболевания и появлению осложнений.
Атипичные формы язвенной болезни желудка могут проявляться болями в правой подвздошной области (по типу аппендикулярных), в области сердца (кардиальный тип), поясницы (радикулитная боль). В исключительных случаях болевой синдром при ЯБЖ может вообще отсутствовать, тогда первым признаком болезни становится кровотечение, перфорация либо рубцовый стеноз желудка, по причине которых пациент и обращается за медицинской помощью.
Диагностика
При подозрении на язву желудка проводится стандартный комплекс диагностических мероприятий (инструментальных, лабораторных). Он направлен на визуализацию язвенного дефекта, определение причины болезни и исключение осложнений.
- Эзофагогастродуоденоскопия. Является золотым стандартом диагностики язвенной болезни желудка. ЭГДС позволяет визуализировать язвенный дефект у 95% пациентов, определить стадию заболевания (острая либо хроническая язва). Эндоскопическое исследование дает возможность своевременно выявить осложнения язвенной болезни желудка (кровотечение, рубцовый стеноз), провести эндоскопическую биопсию, хирургический гемостаз.
- Гастрография. Рентгенография желудка первостепенное значение приобретает в диагностике рубцовых осложнений и пенетрации язвы в рядом расположенные органы и ткани. При невозможности проведения эндоскопической визуализации рентгенография позволяет верифицировать язву желудка в 70% случаев. Для более точного результата рекомендуется использование двойного контрастирования – при этом дефект виден в виде ниши либо стойкого контрастного пятна на стенке желудка, к которому сходятся складки слизистой оболочки.
- Диагностика хеликобактерной инфекции. Учитывая огромную роль хеликобактерного инфицирования в развитии ЯБЖ, всем пациентам с данной патологией проводят обязательные тесты на выявление H. pylori (ИФА, ПЦР диагностика, дыхательный тест, исследование биоптатов и др.).
Вспомогательное значение при язвенной болезни желудка имеют:
- УЗИ ОБП (выявляет сопутствующую патологию печени, панкреас),
- электрогастрография и антродуоденальная манометрия (дает возможность оценки двигательной активности желудка и его эвакуаторной способности),
- внутрижелудочная pH-метрия (обнаруживает агрессивные факторы повреждения),
- анализ кала на скрытую кровь (проводится при подозрении на желудочное кровотечение).
Если пациент поступил в стационар с клинической картиной «острого живота», может потребоваться диагностическая лапароскопия для исключения перфорации желудка. Язвенную болезнь желудка надлежит дифференцировать с симптоматическими язвами (особенно лекарственными), синдромом Золлингера-Эллисона, гиперпаратиреозом, раком желудка.
Лечение язвенной болезни желудка
Консервативное лечение
К основным целям терапии при ЯБЖ относят репарацию язвенного дефекта, предупреждение осложнений заболевания, достижение длительной ремиссии. Лечение язвенной болезни желудка включает в себя немедикаментозные и медикаментозные воздействия, оперативные методы.
- Немедикаментозное лечение ЯБЖ подразумевает под собой соблюдение диеты, назначение физиотерапевтических процедур (тепла, парафинотерапии, озокерита, электрофореза и микроволновых воздействий), также рекомендуется избегать стрессов, вести здоровый образ жизни.
- Медикаментозное лечение должно быть комплексным, влиять на все звенья патогенеза ЯБЖ. Антихеликобактерная терапия требует назначения нескольких препаратов для эрадикации H. pylori, так как использование моносхем показало свою неэффективность. Лечащий врач в индивидуальном порядке подбирает комбинацию следующих препаратов: ингибиторы протонной помпы, антибиотики (кларитромицин, метронидазол, амоксициллин, фуразолидон, левофлоксацин и др.), препараты висмута.
Хирургическое лечение
При своевременном обращении за медицинской помощью и проведении полной схемы антихеликобактерного лечения риск осложнений язвенной болезни желудка сводится к минимуму. Экстренное хирургическое лечение ЯБЖ (гемостаз путем клипирования либо прошивания кровоточащего сосуда, ушивание язвы) обычно требуется только пациентам с осложненным течением патологии: перфорацией либо пенетрацией язвы, кровотечением из язвы, малигнизацией, формированием рубцовых изменений желудка. У пожилых пациентов, при наличии в анамнезе указаний на осложнения ЯБЖ в прошлом, специалисты рекомендуют сократить сроки консервативного лечения до одного-полутора месяцев.
Абсолютные показания к хирургическому вмешательству:
- прободение и малигнизация язвы,
- массивное кровотечение,
- рубцовые изменения желудка с нарушением его функции,
- язва гастроэнтероанастомоза.
К условно абсолютным показаниям причисляют:
- пенетрацию язвы,
- гигантские каллезные язвы,
- рецидивирующие желудочные кровотечения на фоне осуществляемой консервативной терапии,
- отсутствие репарации язвы после ее ушивания.
Относительное показание — это отсутствие явного эффекта от медикаментозной терапии на протяжении 2-3 лет. На протяжении десятилетий хирургами обсуждается эффективность и безопасность различных видов оперативного вмешательства при язвенной болезни желудка. На сегодняшний день наиболее эффективными признаны резекция желудка, гастроэнтеростомия, различные виды ваготомий. Иссечение и ушивание язвы желудка применяется лишь в крайних случаях.
Прогноз и профилактика
Прогноз при язвенной болезни желудка во многом зависит от своевременности обращения за медицинской помощью и эффективности антихеликобактерной терапии. ЯБЖ осложняется желудочным кровотечением у каждого пятого пациента, от 5 до 15% больных переносят перфорацию либо пенетрацию язвы, у 2% развивается рубцовый стеноз желудка. У детей частота осложнений язвенной болезни желудка ниже – не более 4%. Вероятность развития рака желудка у пациентов с ЯБЖ в 3-6 раза больше, чем среди людей, не страдающих этой патологией.
Первичная профилактика язвенной болезни желудка включает в себя предупреждение заражения хеликобактерной инфекцией, исключение факторов риска развития данной патологии (курение, стесненные условия проживания, низкий уровень жизни). Вторичная профилактика направлена на предупреждение рецидивов и включает в себя соблюдение диеты, исключение стрессов, назначение антихеликобактерной схемы препаратов при появлении первых симптомов ЯБЖ. Пациенты с язвенной болезнью желудка требуют пожизненного наблюдения, эндоскопического исследования с обязательным проведением тестов на H. pylori один раз в полугодие.
Источник
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Язва желудка (язвенная болезнь желудка) — является одной из самых распространённых заболеваний желудочно-кишечного тракта, характеризуется, образованием дефекта небольших размеров (до 1 см, редко больше) на слизистой (иногда и подслизистой) оболочке желудка, в результате агрессивного действия на слизистую некоторых факторов (соляная кислота, желчь, пепсин). Является хроническим заболеванием, поэтому чередуется периодами обострениями (чаще всего весной и/или осенью) и ремиссиями (утихание симптомов). Язва желудка является необратимым заболеванием, так как, на участке слизистой желудка, поражённый язвой, образуется рубец, а он не обладает функциональной способностью (выделение желудочного сока), даже после лечения.
Язвенной болезнью желудка болеют, примерно около 10-12% взрослого населения, около 400-500 случаев заболевания, приходится на 100 тысяч населения. В странах СНГ около 12 случаев, приходится на 10 тысяч населения. Чаще, заболевание встречается среди городского населения, возможно, это связанно с психоэмоциональным фактором и питанием. Мужчины, болеют язвенной болезнью чаще, чем женщины. Женщины, чаще заболевают в среднем возрасте (во время менопаузы), связанно с гормональной перестройкой организма.
Анатомия и физиология желудка
 Желудок – это орган пищеварительной системы, в котором скапливается пища, и под действием желудочного сока, подвергается первичному перевариванию с образованием кашицеобразной смеси. Располагается желудок, большей своей частью, в верхней левой области брюшной полости. Определённой формой и размером, желудок не обладает, так как они зависят от степени его наполнения, состояния его мышечной стенки (сокращённая или расслабленная) и возраста. В среднем, длина желудка составляет около 21-25 см, а его вместимость около 3 литров. Желудок состоит из нескольких частей, которые имеют значение в локализации язвы:
Желудок – это орган пищеварительной системы, в котором скапливается пища, и под действием желудочного сока, подвергается первичному перевариванию с образованием кашицеобразной смеси. Располагается желудок, большей своей частью, в верхней левой области брюшной полости. Определённой формой и размером, желудок не обладает, так как они зависят от степени его наполнения, состояния его мышечной стенки (сокращённая или расслабленная) и возраста. В среднем, длина желудка составляет около 21-25 см, а его вместимость около 3 литров. Желудок состоит из нескольких частей, которые имеют значение в локализации язвы:
- Кардиальная часть желудка, является продолжением пищевода. Границей между пищеводом и кардиальной частью желудка, является кардиальный сфинктер, который предотвращает заброс пищи в обратном направлении (в пищевод);
- Дно желудка — это выпуклая часть желудка куполообразной формы, которая располагается слева от кардиальной его части;
- Тело желудка – это самая большая часть, не имеет чётких границ, является продолжением дна, и постепенно переходит в следующую его часть;
- Пилорическая часть желудка, является продолжением его тела, располагается под углом по отношению к телу желудка, сообщается с просветом двенадцатипёрстной кишки. В месте перехода пилорической части желудка в двенадцатипёрстную кишку, образуется циркулярное мышечное утолщение, которое называется пилорический сфинктер. При его закрытии, он является преградой при переходе пищевой массы в двенадцатипёрстную кишку, предотвращая обратное попадание пищи в желудок.
Строение стенки желудка
Стенка желудка состоит из 3 слоёв (оболочек):
- Наружный слой представлен серозной оболочкой, является внутренним листком брюшины;
- Средний слой представлен мышечной оболочкой, которая состоит из мышечных волокон расположенных продольно, радиально (по кругу) и косо. Круговой слой образует кардиальный сфинктер, предотвращает обратный заброс пищи в пищевод, и пилорический сфинктер, который предотвращает обратное попадание пищи в желудок. На границе между средним слоем (мышечной оболочкой) и внутренним слоем (слизистой оболочкой), находится слабо развитая подслизистая оболочка.
- Внутренний слой — слизистая оболочка, является продолжением слизистой пищевода, имеет толщину около 2 мм, образует множество складок. В толщине слизистой желудка имеются несколько групп желудочных желез, которые выделяют компоненты желудочного сока.
Желудочные железы участвуют в образовании желудочного сока, под действием которого происходит пищеварение. Они делятся на следующие группы:
- Кардиальные железы, располагаются в кардиальной части желудка, выделяют слизь;
- Фундальные железы, располагаются в области дна желудка, представлены несколькими группами клеток, каждая из которых, выделяет свои компоненты желудочного сока:
- главные клетки выделяют пищеварительный фермент пепсиноген, из него образуется пепсин, который участвует в расщеплении белков из пищи до пептидов;
- париетальные клетки выделяют соляную кислоту и фактор Кастла;
- добавочные клетки выделяют слизь;
- недифференцированные клетки, являются предшественниками для созревания вышеперечисленных клеток.
Функции желудка
- Секреторная функция желудка, заключается в выделении желудочного сока, который содержит необходимые компоненты (в первую очередь соляную кислоту) для начальных этапов пищеварения и образования химуса (пищевой комок). За сутки примерно выделяется около 2 литров желудочного сока. Он содержит: соляную кислоту, пепсин, гастрин и некоторые минеральные соли. Кислотность желудочного сока, определяется содержанием в нём соляной кислоты, её количество может изменяться в зависимости от состава пищи и режима питания, от возраста человека, от активности нервной системы и другие. При расстройстве секреторной функции желудка, у человека повышается кислотность, т.е. усиливается выделение соляной кислоты, либо снижается и сопровождается уменьшением, выделения соляной кислоты.
- Моторная функция желудка, возникает в результате сокращения мышечного его слоя, в результате чего происходит перемешивание пищи с соком желудочным, первичное переваривание и её продвижение в двенадцатипёрстную кишку. Нарушенная моторика желудка, которая развивается в результате, нарушения тонуса мышечной его стенки, приводит к нарушению пищеварения и эвакуации желудочного содержимого в кишечник, которые проявляются различными диспепсическими нарушениями (тошнота, рвота, вздутие, изжога и другие).
Механизм образования язвы желудка
 Язва желудка, представляет собой дефект слизистой оболочки желудка, редко ˃1см (иногда подслизистой), окружённый воспалительной зоной. Такой дефект образуется, в результате действия некоторых факторов, которые приводят к дисбалансу между защитными факторами (желудочная слизь, гастрин, секретин, гидрокарбонаты, слизисто-эпителиальный барьер желудка и другие) слизистой желудка и факторами агрессии (Helicobacter Pylori, соляная кислота и пепсин). В результате действия некоторых причин, происходит ослабление действия и/или снижение выработки защитных факторов и усиление выработки факторов агрессии, в результате чего не резистентный участок слизистой желудка, подвергается воспалительному процессу, с последующим образованием дефекта. Под действием лечения, дефект зарастает соединительной тканью (образуется рубец). Участок, на котором образовался рубец, не обладает функциональной способностью (секреторной функцией).
Язва желудка, представляет собой дефект слизистой оболочки желудка, редко ˃1см (иногда подслизистой), окружённый воспалительной зоной. Такой дефект образуется, в результате действия некоторых факторов, которые приводят к дисбалансу между защитными факторами (желудочная слизь, гастрин, секретин, гидрокарбонаты, слизисто-эпителиальный барьер желудка и другие) слизистой желудка и факторами агрессии (Helicobacter Pylori, соляная кислота и пепсин). В результате действия некоторых причин, происходит ослабление действия и/или снижение выработки защитных факторов и усиление выработки факторов агрессии, в результате чего не резистентный участок слизистой желудка, подвергается воспалительному процессу, с последующим образованием дефекта. Под действием лечения, дефект зарастает соединительной тканью (образуется рубец). Участок, на котором образовался рубец, не обладает функциональной способностью (секреторной функцией).
Причины язвы желудка

Язва желудка развивается по 2 основным причинам:
- Бактерия Helicobacter Pylori в определённых (благоприятных) для неё условиях, оказывает разрушающее действие на клетки слизистой желудка, разрушает местные факторов защиты слизистой желудка, в результате которых, при отсутствии лечения образуется дефект в виде язвы. Заражение происходит через слюну заражённого человека (несоблюдение гигиены, использование не помытой посуды, после заражённого человека). Инфицированных людей на земном шаре, насчитывается около 60%, но не все заболевают язвой желудка, возможно, это связанно с предрасполагающими факторами. Для профилактики заражения Helicobacter Pylori, необходимо перед едой мыть руки, пользоваться чистой посудой.
- Повышенная кислотность, развивается в результате усиленного выделения соляной кислоты, которая оказывает разъедающее действие на слизистую оболочку желудка, с последующим образованием дефекта.
Факторы, приводящие к образованию язвы желудка
- Нервно – эмоциональное перенапряжение, приводит к повышению выделения желудочного сока (соляной кислоты);
- Генетическая предрасположенность к образованию язвы желудка, включающая наследственное повышение кислотности;
- Курение, употребление алкогольных напитков, кофе, никотин и этиловый спирт стимулируют образование желудочного сока, тем самым повышая кислотность;
- Наличие предъязвенного состояния (хронический гастрит), хроническое воспаление слизистой желудка, приводит к образованию дефектов в виде язв;
- Нарушенный режим питания: еда в сухомятку, длительные перерывы между приёмами еды, приводят к нарушению выделения желудочного сока;
- Злоупотребление кислой, острой и грубой пищи, приводят к стимуляции выделения желудочного сока, и возможное образования воспаления и дефектов слизистой желудка;
- Длительный приём медикаментов, которые оказывают разрушительное действие на слизистую желудка. К таким медикаментам относятся: нестероидные противовоспалительные препараты (Аспирин, Ибупрофен и другие), глюкокортикоиды (Преднизолон) и другие.
Симптомы язвы желудка в период обострения

- Тупая, режущая, колющая боль в верхнем отделе живота, чаще всего посередине (в эпигастральной области), может отдавать в левое подреберье. Появление боли связанно с употреблением пищи, примерно через 0,5-1 час после приёма пищи, прекращается примерно через 2 часа, это связанно с опорожнением желудка. Боль появляется, в результате раздражения язвенной поверхности, пищей, купируется она антацидами (Алмагель). Так же боль характеризуется сезонностью, т.е. обострение происходит весной и осенью.
- Диспепсические расстройства:
- изжога, появляется в результате заброса кислого желудочного содержимого в нижние отделы пищевода. Она проявляется одновременно с появлением боли;
- тошнота и рвота, тоже возникают в то же время, когда появляется боль. Рвота, сопровождается облегчением для больного;
- кислые отрыжки, запор, развиваются из-за повышенной желудочной кислотности;
- Потеря массы тела, происходит из-за боязни приёма пищи, которая способствует появлению боли.
Осложнения язвы желудка, прободная язва желудка (перфорация язвы)

- Перфорация (прободение) язвы, развивается в результате деструкции всех слоёв стенки желудка и сквозное её прободение. Является острым процессом, поэтому требует срочной медицинской (хирургической) помощи, так как в результате перфорации, через сквозное отверстие стенки желудка, выходит желудочное содержимое, в результате которого развивается перитонит.
- Язвенное кровотечение происходит, в результате разъедания сосуда стенки желудка, на уровне язвы. Главным симптомом является рвота с кровью и общая слабость. Кровотечение приводит к потери объёма циркулирующей крови и возможного развития шока. Требует срочного хирургического вмешательства для остановки кровотечения.
- Пенетрация язвы — это проникновение язвы, через стенку желудка в близлежащие органы, чаще всего поджелудочная железа. В таком случае присоединяется и острый панкреатит.
- Стеноз пилорической части желудка, такое осложнение развивается, если язва локализуется именно в этой области. В результате язвенного стеноза пилорической части желудка, пища не способна попасть, из желудка в кишечник. Такое осложнение требует хирургического лечения, для восстановления проходимости пищи в двенадцатипёрстную кишку.
- Перигастрит, развивается в результате достижения зоны воспаления вокруг язвы, серозной оболочки желудка. В результате этого осложнения образуются спайки с соседними органами (например: печень или поджелудочная железа), это приводит к деформации желудка.
- Малигнизация язвы, т.е. образование из язвы злокачественной опухоли. Это довольно редкое осложнение, но самое опасное для жизни больного.
Диагностика язвенной болезни желудка
 Для диагностики язвенной болезни желудка очень важно тщательно собрать анамнез (жалобы больного, появление боли связанные с приёмом пищи, наследственную предрасположенность, сезонность).
Для диагностики язвенной болезни желудка очень важно тщательно собрать анамнез (жалобы больного, появление боли связанные с приёмом пищи, наследственную предрасположенность, сезонность).
При объективном обследовании больного – пальпация живота, наблюдается напряжение брюшной стенки в подложечной области и в левом подреберье.
Для точного подтверждения язвенной болезни желудка, используются следующие инструментальные методы исследования:
- Исследование крови на содержание в ней антител Helicobacter Pylori.
- Определение кислотности желудочного сока (РН — метрия), при помощи зонда введённого в желудок, берётся порция желудочного сока, и исследуется его кислотность, которая зависит от содержания соляной кислоты.
- Рентгенологическое исследование желудка, выявляет следующие признаки характерные для язвы желудка:
- симптом ниши – задержка контрастного вещества в области дефекта слизистой желудка;
- язвенный вал – характеризует зону воспаления вокруг язвы;
- рубцово-язвенная деформация желудочной стенки, характеризуется направлением складок слизистой вокруг язвы, в виде звезды;
- симптом указательного пальца, характеризуется втяжением слизистой оболочки желудка на противоположной стороне, по отношению к язве;
- пилороспазм, спазмированный пилорический сфинктер не пропускает контрастное вещество;
- ускоренная и замедленная эвакуация контрастного вещества из желудка;
- Выявляет наличие возможных осложнений (перфорация язвы, пенетрация, язвенный стеноз).
- Эндоскопическое исследования (фиброгастродуоденоскопия), этот метод заключается в исследовании слизистой оболочки желудка, с помощью фиброгастродуоденоскопа. Такой метод исследования определяет локализацию язвы, точные её размеры, возможные осложнения (в том числе кровотечения из язвы).
- Микроскопическое исследование биоптата слизистой оболочки желудка, взятой при фиброгастродуоденоскопии, на наличие в ней Helicobacter Pylori.
Лечение язвы желудка
 Медикаментозное лечение язвы желудка производится в совокупности с диетотерапией. Лечащий врач, индивидуально подбирает необходимые группы препаратов, для каждого пациента. Медикаментозное лечение язвенной болезни желудка, преследует следующие цели:
Медикаментозное лечение язвы желудка производится в совокупности с диетотерапией. Лечащий врач, индивидуально подбирает необходимые группы препаратов, для каждого пациента. Медикаментозное лечение язвенной болезни желудка, преследует следующие цели:
- Эрадикация (уничтожение) Helicobacter Pylori, проводится с помощью антибиотикотерапии.
Группы антибиотиков применяемые при хеликобактерной инфекции:
- Макролиды (Эритромицин, Кларитромицин). Таблетки Кларитромицин применяются по 500 мг, утром и вечером;
- Пенициллины: Амоксицилин назначается по 500 мг 4 раза в день, после еды;
- Нитроимидазолы: Метронидазол, принимается по 500 мг 3 раза в день, после еды.
- Снижение кислотности желудочного сока, устранение боли и изжоги, проводится при помощи следующих групп препаратов:
- Ингибиторы протоновой помпы: Омепразол, назначается по 20 мг 2 раза в день, перед едой;
- Ингибиторы Н2 – рецепторов: Ранитидин, назначается по 150 мг 2 раза в день, перед едой.
- Антациды (Алмагель, Маалокс). Алмагель назначается пить по 1 столовой ложке за 30 минут до еды;
- Препараты висмута (Де-нол), обладают как вяжущим механизмом для слизистой желудка, так и бактерицидным действием против Helicobacter Pylori. Де-нол, назначается по 120 мг 4 раза в день, за 30 минут до еды.
В зависимости от тяжести заболевания и результатов исследования, назначается 3-ёх компонентная или 4-ёх компонентная терапия, которая включает 3 или 4 препарата из вышеперечисленных групп. При выраженном диспепсическом синдроме, который затрудняет приём медикаментов в таблетированной форме, больным назначаются, такие же препараты для инъекций. Длительность лечения продолжается около 14 дней.
Диета при язве желудка
 При лечении язвы желудка, диетотерапия должна быть обязательным компонентом. В первую очередь необходимо исключить употребление алкоголя, крепкий кофе. Пища должна быть щадящей для слизистой желудка (термически и механически), и не вызывающая усиление секреции желудочного сока. Поэтому из рациона необходимо исключить грубую пищу, холодную или горячую, острая, горькая, а так же жареная еда. Запрещается жирная и солёная еда, консервы, колбасы. Продукты (чеснок, лук, редиска и другие), повышающие аппетит, так же приводят к усиленному выделению желудочного сока, поэтому их так же необходимо исключить.
При лечении язвы желудка, диетотерапия должна быть обязательным компонентом. В первую очередь необходимо исключить употребление алкоголя, крепкий кофе. Пища должна быть щадящей для слизистой желудка (термически и механически), и не вызывающая усиление секреции желудочного сока. Поэтому из рациона необходимо исключить грубую пищу, холодную или горячую, острая, горькая, а так же жареная еда. Запрещается жирная и солёная еда, консервы, колбасы. Продукты (чеснок, лук, редиска и другие), повышающие аппетит, так же приводят к усиленному выделению желудочного сока, поэтому их так же необходимо исключить.
Пища для больного язвой желудка, должна быть тёплой, в жидком или протёртом виде, варенная или приготовленная на пару. Больной должен соблюдать режим питания, кушать маленькими порциями 5 раз в день, снизить общую суточную калорийность до 2000 ккал/сут. Очень хорошим вяжущим эффектом обладает молоко, поэтому рекомендуется каждое утро и на ночь, выпить стакан молока. Так же хорошим эффектом обладают гидрокарбонатные минеральные воды, которые способствуют ощелачиванию желудочного содержимого, к ним относятся Боржоми, Ессентуки №4, Аршан, Буркут и другие.
Так же рекомендуется больному употреблять успокоительные чаи (из мелиссы, мяты). Еда должна быть богата витаминами, минералами и белками, поэтому в рационе обязательно должны присутствовать блюда, приготовленные из овощей. Молочные продукты: творог, кефир, сливки, не жирная сметана, регулируют восстановительные процессы в организме. Рыбные и мясные блюда можно употреблять, из не жирных сортов (мясо курицы, кролика, окунь, судак). Для более быстрого заживления язвенной поверхности, в рацион включают жиры растительного происхождения (например: оливковое масло, облепиховое). Очень хорошо каждое утро в рацион включить молочную кашу (овсяную, рисовую, гречневую). Хлеб белый или серый, лучше употреблять не свежий (вчерашний), а так же сухарики.
Профилактика язвы желудка
Профилактика язвенной болезни желудка заключается в: исключение стрессовых ситуаций, преждевременное лечение предъязвенных состояний (хронические гастриты), исключение вредных привычек (алкоголь, курение), своевременное питание, отсутствие длительных перерывов между приёмами еды, отказ от продуктов повышающие кислотность желудка и оказывающие раздражающее действие на его слизистую. Так же профилактика включает, предотвращение заражения хеликобактерной инфекцией, для этого необходимо, перед едой мыть руки с мылом, пользовать чистой посудой.
Источник