Механическое повреждение желудка и язва
Повреждения желудка наблюдают довольно редко. Доля их составляет 5% общего числа повреждений органов брюшной полости. Изолированная травма желудка встречается редко, в большинстве случаев ей сопутствуют повреждения соседних органов (поджелудочная железа, селезёнка, печень, двенадцатиперстная кишка, толстая кишка).
Механизм закрытой травмы: сильный удар твёрдым предметом в верхний отдел передней брюшной стенки, резкое внезапное смещение желудка по отношению к месту фиксации связочного аппарата при падении с большой высоты в момент приземления, сдавление органа между позвоночником и травмирующим предметом. Степень и размеры повреждения желудка зависят от направления и силы удара, а также от наполнения желудка (при наполненном желудке повреждения в результате гидродинамического удара более обширны).
Классификация
Известны следующие виды закрытых повреждений желудка:
- ушибы и гематомы стенки желудка;
- неполные и полные разрывы стенки желудка;
- отрыв кардиального отдела желудка;
- отрыв привратника, двенадцатиперстной кишки;
- размозжение стенки желудка.
При закрытой травме живота возможен разрыв стенки желудка — полный и неполный, когда повреждены только серозный и/или мышечный слои при сохранении слизистой оболочки. При неполных разрывах стенки желудка и субсерозных гематомах может возникнуть вторичный некроз всех слоев стенки с последующим прободением и полным разрывом желудка. При полных разрывах чаще всего происходит повреждение передней стенки желудка по малой кривизне и в области привратника. Реже возникают отрывы кардии и задней стенки. При полном разрыве стенки желудка слизистая оболочка обычно кровоточит и выпячивается. И в том, и в другом случае могут быть обнаружены разрывы и гематомы связочного аппарата желудка. При ушибе стенки желудка наблюдают только кровоизлияния под серозную или слизистую оболочку, разрывы слизистой оболочки.
Клинические признаки, диагностика
Клиническую картину определяют характер, локализация повреждений и время, прошедшее с момента травмы. Перитонеальные симптомы в первые часы после травмы выражены нечётко, что усложняет диагностику, особенно при шоке. В большинстве случаев закрытые повреждения желудка обнаруживают во время операции по поводу перитонита.
При неполных разрывах и гематомах стенки желудка наблюдают различной интенсивности боли в эпигастральной области, возможна рвота с примесью крови. Симптомы раздражения брюшины слабо выражены. Классические симптомы острого живота выявляют только после выведения больного из тяжёлого состояния. В тех случаях, когда нет полного разрыва стенки желудка, а есть лишь разрывы серозной оболочки, субсерозные гематомы, гематомы связочного аппарата, преобладает клиническая картина внутрибрюшного кровотечения. При ушибах, надрывах стенки желудка, субсерозных гематомах различают три периода: шока, мнимого благополучия и вторичного некроза (перитонит). В первый период возможно развитие шока тяжёлой степени. После выведения пациента из шока наступает период относительно удовлетворительного состояния. Больного беспокоят лишь умеренные боли в эпигастральной области. Третий период может закончиться рубцовым стенозом или, как говорилось выше, вторичным некрозом стенки желудка и перфорацией.
Полный разрыв стенки желудка проявляется «кинжальной» болью, характерной для перфорации полого органа брюшной полости. Разрыв задней стенки желудка сопровождается резкими, жгучими болями в брюшной полости с иррадиацией в спину.
При разрыве стенки желудка перитонит развивается довольно быстро. Диагностику перфорации стенки желудка облегчает рентгенологическое исследование, которое позволяет выявить свободный газ в брюшной области, исчезновение воздушного пузыря желудка или его деформацию. Однако рентгенологическое обследование не всегда возможно из-за тяжести состояния пациента. В связи с тем что диагностировать повреждение желудка на основании только клинических данных нередко бывает довольно трудно, особенно при множественных и сочетанных повреждениях, целесообразно даже при минимальных подозрениях на «катастрофу» в животе использовать инструментальные методы исследования (лапароцентез, лапароскопия).
Лечение
Подозревают ли при клиническом исследовании повреждение желудка или диагноз устанавливают при лапароскопии, независимо от характера повреждения (надрыв серозной оболочки, субсерозная гематома), хирургическая тактика однозначна — срочная лапаротомия.
После ревизии передней и задней стенки желудка, при обнаружении полного разрыва операция сводится к удалению сгустков крови, экономному иссечению краёв раны желудка и ушиванию её в поперечном направлении по отношению к оси желудка двухрядным швом с последующим укрытием ушитого дефекта сальником на ножке (рис. 53-8).

Рис. 53-8. Этапы ушивания раны желудка: а — иссечение краёв раны желудка; б — наложение швов в поперечном направлении по отношению к оси желудка.
При обширных разрывах стенок желудка и разрывах его в пилорическом или кардиальном отделе, что наблюдают довольно редко, следует также ограничиться ушиванием. Показания к резекции желудка должны быть ограничены. В исключительных случаях, если ушивание раны может повлечь выраженную деформацию желудка, объём оперативного вмешательства может быть расширен. Если рана локализуется на малой кривизне, вблизи кардиальной части необходимо рассечь печёночно-желудочную связку в бессосудистом месте, перевязать и мобилизовать желудочную артерию, что позволяет выделить стенку желудка, и ушить повреждения стенки двухрядным швом. При любом повреждении передней стенки желудка, двенадцатиперстной кишки или поджелудочной железы следует широко рассечь желудочно-ободочную связку и осмотреть заднюю стенку желудка, поджелудочную железу и двенадцатиперстную кишку. При локализации раны в области дна желудка также следует рассечь желудочно-селезёночную связку для ревизии задней стенки. Кровоточащие сосуды подслизистого слоя перевязывают и рану ушивают в поперечном направлении двухрядными швами. Рана может быть перитонизирована сальником на ножке.
Следует обращать особое внимание на субсерозные гематомы стенки желудка и его связок, которые могут вызвать нарушения кровообращения с развитием вторичного некроза и перфорации. Гематомы стенки желудка и его связочного аппарата должны быть удалены, кровотечение надёжно остановлено, рана стенки желудка ушита двухрядным швом. Операцию завершают введением в брюшную полость дренажей и ирригаторов через дополнительные проколы брюшной стенки. В желудке оставляют назогастральный зонд.
Прогнозировать исходы после операций при повреждении желудка сложно. Прогноз при ушибах и надрывах стенки желудка благоприятный. При полных разрывах стенки желудка исход зависит от объёма повреждения, сроков оперативного вмешательства, сопутствующего повреждения соседних органов, наличия сочетанных повреждений. При операциях, произведённых через 6 ч и более после травмы, летальность, по различным данным, составляет от 18 до 45%. Высокая летальность связана с тем, что травма желудка редко бывает изолированной. Множественные повреждения органов брюшной полости и забрюшинного пространства, сочетанная травма существенно ухудшают прогноз.
А.С. Ермолов
Источник
Повреждения
желудка бывают закрытыми и открытыми.
Из открытых повреждений чаще встречаются
ножевые ранения.
По
данным И.А. Криворотова (1949), в период
Великой Отечественной войны
повреждения желудка встречались в 4%
закрытых повреждений органов брюшной
полости. В 40% повреждения возникали от
прямого удара в живот и 60% при падении
с высоты.
Кроме
того, повреждения желудка могут быть
от воздействия воздушной волны,
удара животом о борт или сидение
автомобильного либо железнодорожного
транспорта.
Клиническая
картина при
ранениях желудочно-кишечного тракта
в основном сводится к ряду симптомов:
1.
Прямые признаки повреждения желудка
или кишечника (наличие содержимого).
2.
Симптомы внутрибрюшного кровотечения.
3.
Симптомы перитонита.
4.
Симптомы шока.
Эти
симптомы у разных лиц могут проявляться
отдельно или в совокупности.
Наиболее
постоянными местными симптомами
повреждения желудочно-кишечного
тракта являются:
1.
Местно локализуемая самостоятельная
боль в животе.
2.
Болезненность живота при обследовании
(пальпация, перкуссия, выявление
симптомов раздражения брюшины).
3.
Защитное сокращение мышц передней
брюшной стенки (регидность, резистентность,
ограничение дыхательных экскурсий
мышц живота).
Ранение
желудка, как правило, локализуется на
передней стенке, в кардиальном, антральном
отделах, большой или малой кривизне,
однако нередки сквозные ранения
(1/3 пострадавших), поэтому во время
операции обязательна ревизия задней
стенки желудка.
При
закрытой травме живота возможны полный
разрыв стенки желудка и неполный, когда
имеются повреждения только серозного
или мышечного слоев либо обоих слоев
при сохранности слизистой оболочки
желудка. Могут выявляться разрывы и
гематомы связочного аппарата желудка.
При легкой травме — ушиб стенки желудка
— наблюдаются только кровоизлияния
под серозную оболочку и ее разрывы.
В
такой ситуации больного беспокоит
боль, при обследовании в эпигастрии
определяется болезненность, но
симптомы раздражения брюшины отсутствуют.
При
повреждении желудка гораздо чаще по
сравнению с внутрибрюшным кровотечением
развивается перитонит.
Если
учесть механизм нанесения травмы и
объективные данные, то установка
диагноза повреждения желудка особых
диагностических трудностей не
представляет.
С
целью диагностики выполняется
фиброгастроскопия. В случае ее
невозможности выполняют рентгеноскопию
желудка с применением водорастворимых
контрастных веществ.
Лечение.
Перед
операцией целесообразно ввести зонд
в желудок и опорожнить его. Операцию
проводят под наркозом из срединного
доступа. После ревизии желудка при
обнаружении полного разрыва стенки
желудка операция сводится к экономному
иссечению краев раны желудка и
ушиванию его двурядным шелковым швом
с последующим прикрытием ушитого
дефекта желудка сальником на ножке
(рис. 15.10).
При
обширных разрывах, стенок желудка и
отрывах его в пилорическом или кардиальном
отделе следует также ограничиваться
ушиванием.
Серьезное
внимание необходимо обращать на гематомы
стенки желудка. Они могут приводить
к расстройству кровообращения в стенки
желудка и ее некрозу. Гематомы стенки
желудка должны быть удалены, кровотечение
остановлено, а стенка желудка ушита.
Операция заканчивается ушиванием
брюшной стенки наглухо. Дренирование
брюшной полости — по показаниям.

Рис.
15.10. Ушивание раны желудка.
а
– экономное иссечение желудочной раны;
б – общий вид ушитой в поперечном
направлении раны желудка.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Среди травм брюшной полости повреждение желудка происходит нечасто. Травмирование сопровождается сильной болью, рвотой с кровью, учащенным дыханием. В зависимости от локализации различают несколько видов повреждений. После несчастного случая следует немедленно доставить пострадавшего к врачу, который правильно поставит диагноз и назначит адекватное лечение.
Причины травмирования
Желудочные закрытые травмы возникают вследствие механического воздействия в область живота. Основными причинами повреждения служат следующие неблагоприятные факторы:
- сильный удар в живот ногой или тупым предметом;
- падение с высоты;
- ножевое или огнестрельное ранение;
- автотранспортные или производственные аварии;
- защемление в створках дверей лифта или транспорта;
- перелом ребер со смещением, когда фрагменты кости травмируют желудок.
Вернуться к оглавлению
Виды и симптомы: как распознать ушиб
Медики различают 5 основных типов травматического заболевания желудочно-кишечного тракта. Их особенности приведены в таблице:
| Вид повреждения | Особенности |
| Гематома и ушиб | Происходит небольшое кровоизлияние в слоях эпидермиса желудка вследствие повреждения кровеносных сосудов |
| Разрыв стенок желудка | Неполный характеризуется вторичным некрозом и перфорацией стенок |
| При полном травмируются передние стенки привратниковой части | |
| Отрывы желудочных отделов | Происходит отрыв кардии или привратника |
| Размозжение | Характеризуется полным разрушением тканей желудка и утратой его функциональности |
| Отрыв желудка от связок | Возникает отрыв органа от сосудистой ножки и связочного аппарата |
 Сильная острая боль в животе от удара может быть симптомом повреждения органа.
Сильная острая боль в животе от удара может быть симптомом повреждения органа.
В целом повреждение органа от удара может сопровождаться следующими симптомами:
- сильная острая боль;
- отсутствие дыхания животом;
- напряжение брюшной стенки;
- рвота с примесью крови;
- поверхностное учащенное дыхание;
- нарушение сердечного ритма;
- бледность кожи;
- дезориентация в пространстве;
- нарушение сознания;
- скопление жидкости в брюшной полости.
Вернуться к оглавлению
Диагностические методы
Прежде чем доставить пострадавшего в медучреждение, следует оказать ему первую помощь: уложить на жесткую поверхность, приложить холод на живот, голову повернуть набок, чтобы человек не захлебнулся рвотными массами.
Ушиб желудка диагностирует хирург. Поскольку симптоматика травмирования напоминает прободение органа, врач изучает анамнез и выясняет историю получения травмы. Для изучения детальной клинической картины назначаются процедуру рентгенографии, которая выявляет присутствие газа в органе и его деформацию. А также рекомендуется метод лапароскопии, при которой в брюшную полость вводится лапароскоп с видеокамерой на конце.
Вернуться к оглавлению
Как проводится лечение?
 Полиглюкин используется в противошоковой терапии.
Полиглюкин используется в противошоковой терапии.
Повреждения и удары желудка излечиваются только в стационаре. Поскольку травма провоцирует шоковое состояние, пациенту назначается противошоковая терапия такими препаратами:
- «Желатиноль»;
- «Полиглюкин»;
- «Гемовинил»;
- «Поливинол среднемолекулярный».
Эти медикаменты улучшают циркуляцию крови, увеличивают объем кровяной жидкости, нормализуют давление. После стабилизации состояния проводится хирургическое вмешательство — лапаротомия, при которой брюшную полость очищают от скопления крови. А также проводится ушивание раны, образовавшейся в результате разрыва желудка, и иссечение некротических участков тканей органа. При размозжении осуществляется удаление желудка до зоны уцелевших жизнеспособных участков. После операции пострадавшему требуется покой, постельный режим, специальная диета — перетертая мягкая пища, в которой отсутствуют острые специи и минимум соли.
Источник
Исследуем причины язвенной болезни желудка и симптомы, которые зависят от локализации поражения. Помимо диеты, какие лекарства могут предотвратить риски, такие как кровотечение или перфорация стенки желудка или двенадцатиперстной кишки?
Мы отвечаем на эти вопросы, изучая патологию в каждом аспекте.
Что такое язва желудка
Язва желудка относится, вместе с язвой двенадцатиперстной кишки и пищевода, к более широкой категории язвенных болезней. Она представляет собой рану на ткани, которая покрывает внутреннюю стенку полости желудочно-кишечного тракта.
Если поражение затрагивает желудок, говорят о язве желудка. Если пищевод, то мы говорим о язве пищевода. Наконец, если повреждается первая часть тонкого кишечника или двенадцатиперстной кишке, то говорят о язве двенадцатиперстной кишки.
Язва желудка затрагивает не так уж мало людей, примерно, 10% населения, и нередко встречается у молодых людей, но более часто у пожилых людей. Существует, на самом деле, пик заболеваемости в возрасте от 50 до 60 лет. У мужчин встречается чаще, чем у женщин, в соотношении 3 к 1.
Как выглядит язва и где находится
Язва, повреждение внутренней стенки желудка, имеет достаточно четкие границы, округлой формы или почти овальной. Сопровождается воспалительными и некротическими процессами, а также образованием фиброзной ткани. Поражение, как правило, заживает самостоятельно, но часто возвращается при смене сезона.
Язва может касаться только слизистой оболочки, но может привести к уменьшению мышечной стенки. В некоторых случаях, могут даже проколоть стенку желудка, а также проникнуть в соседние органы: печень, поджелудочная железа и др.
Область желудка, которая является наиболее уязвимой, – область малой кривизны, примерно в 5 см от привратника. Напомним, что на привратником является концевая часть желудка, которая отделяет его от тонкой кишки.
Симптомы язвенной болезни желудка
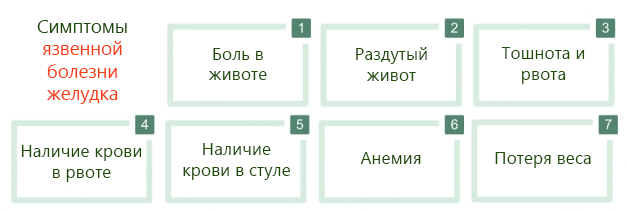
Клиническая картина, которая сопровождает язву желудка, обычно заключается в следующем:
- Боль в животе. Обычно локализуется в эпигастральной области, то есть в верхнем квадранте и в центральной части живота (в области живота сразу ниже грудины и выше пупка). Появляется в связи с питанием: в некоторых случаях становится интенсивной на пустой желудок и регрессирует на полный желудок, в других, наоборот. Может быть даже ночью, но часто совсем отсутствует, появляется только чувство дискомфорта и тяжести.
- Взудите живота, сопровождающееся затруднением пищеварения (диспепсия).
- Тошнота и иногда рвота. В некоторых случаях нарушения пищеварения приводят к рвоте.
- Кровавая рвота. Наличие в рвоте крови, которая поступает из желудка. Рвота имеет цвет кофе, потому что гемоглобин успевает разложиться. Симптом свидетельствует о геморрагических осложнениях язвенной болезни.
- Кровь в кале. Кровь переваривается, выводится с калом. Отчего последний приобретает черный цвет. Также является признаком кровоточащей язвы.
- Снижение веса без видимой причины.
- Потеря аппетита.
- Железодефицитная анемия.
У пожилых людей старше 70 лет язва желудка нередко проходит с очень легкими и атипичными симптомами, где единственным признаком/симптомом является состояние вторичной анемии.
Причины и патогенез язвы желудка
Язва желудка является следствием коррозией стенки желудка, например, под действием соляной кислоты, присутствующей в желудочном соке. В физиологических условиях, внутренняя стенка желудка вполне в состоянии противостоять сильно кислой среде желудочного сока.
Она сформирована таким образом, что её покрывает слизистая оболочка, клетки которой секретируют слизь с высокой молекулярной массой. Эти вещества образуют на ней своеобразный гель: «барьер слизистой оболочки желудка», который защищает его от контакта с соляной кислотой.
Может случиться, однако, что физиологическое равновесие нарушается и стенки желудка подвергаются агрессивному действию желудочного сока, это часто приводит к появлению язв.
Возможными факторами и, следовательно, возможными причинами возникновения язвенной болезни желудка являются:
- Инфекция Helicobacter pylori. Эти бактерии колонизируют слизистую оболочку желудка человека. Не известно, как происходит заражение, но экспериментально доказано, что наличие язвенной болезни ассоциируется с инфекцией Helicobacter у 50%-65% больных. Этот процент поднимается до 90% в случае язвенной болезни двенадцатиперстной кишки. Кроме того, у пациентов, получавших лечение инфекции, процент рецидивов намного ниже, чем у тех, кто не получал антибактериальную терапию. Все это заставляет думать, что инфекция играет большую роль в патогенезе болезни, даже если эта роль все ещё не очень хорошо изучена.
- Медикаментозная терапия на основе НПВП. Очень часто встречается у пожилых людей, которые используют их, чтобы держать под контролем болевые синдромы, вызванные дегенеративными заболеваниями, такими как артроз и др. Для минимизации проблемы рекомендуется принимать НПВП на полный желудок и снизить дозировку до минимальной эффективной. Болеутоляющее средство, которое не создает проблем для желудка – это ацетаминофен (Тайленол).
- Генетические причины. Субъекты с 1 группой крови имеют большую вероятность развития болезни.
- Синдром Золлингера-Эллисона. Язва развивается из-за присутствия в двенадцатиперстной кишке или поджелудочной железе опухоли, выделяющей гастрин, то есть гормон, который вызывает пролиферацию париетальных клеток желудка, производящих соляную кислоту. Рост этих клеток приводит к увеличению секреции соляной кислоты и, следовательно, кислотности, что может повредить барьер слизистой оболочки желудка и вызвать язву.
Факторы риска развития язвы
Существует также целый ряд условий, которые хотя и не составляют истинных причин язвы желудка, повышают риск развития заболевания:
- Курение сигарет. Курение снижает выработку бикарбоната и, следовательно, является фактором, который увеличивает вероятность развития язвенной болезни.
- Пьянство. Чрезмерное потребление алкоголя также уменьшает количество щелочей, присутствующих в слизи.
- Диета, слишком богатая жирными кислотами. Избыток жиров снижает секрецию бикарбоната.
- Чрезмерное потребление кофеина (кофе и кока-колы). Кофеин увеличивает секрецию соляной кислоты и, следовательно, увеличивает риск язвенной болезни.
- Чрезмерный стресс. Хотя связь не ясна, доказано в нескольких исследованиях, что у людей, которые часто сталкиваются со стрессовой ситуацией, больше шансов к развитию язвы.
Диагностика язвенной болезни
Диагностика осуществляется на основе наблюдение клинической картины: анализ симптомов и признаков, истории болезни пациента и медицинского осмотра. Для подтверждения гипотезы и для исключения возможных злокачественных поражений (злокачественная язва) проводят гастроскопию. Эндоскоп вводится внутрь желудка, а затем берутся образцы поврежденных тканей, подлежащих биопсии, чтобы исключить рак.
Повреждение также может быть изучено с помощью рентгенографии.
Важно определить наличие инфекции Helicobacter pylori. Существуют различные тесты, чтобы определить это, наиболее распространенный – это дыхательный тест. Подробнее: исследование на Helicobacter pylori (хеликобактер пилори) – методы и значения анализов
Как вылечить язву желудка
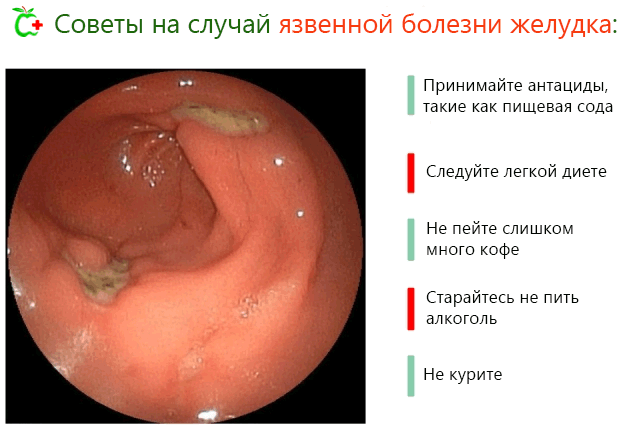
Терапевтический протокол лечения язвы включает:
Антибиотики
Необходимы, чтобы искоренить Helicobacter, если они присутствуют. Используют амоксициллин или тетрациклин. Терапия идёт до получения нормальных результатов в дыхательном тесте.
Препараты, блокаторы кислоты
Одним из самых известных является циметидин (пресловутый тагамет).
Ингибиторы протонной помпы
Уменьшают в течение длительного периода кислотность желудочного сока. К указанной категории принадлежат омепразол и лансопразол.
Защита стенок желудка
Такие как сукральфат и субсалицилат висмута.
В прошлом, часто прибегали к хирургической терапии. Сегодня её используют только в случаях стойких язв, нереагирующих на медикаментозное лечение.
Правильная диета: что есть и каких продуктов избегать
Терапия, конечно, идёт рука об руку с принятием правильного образа жизни, снижения факторов риска, описанных выше, и соблюдением диетического режима.
Диета при язве предусматривает потребление большого количества молока и очень ограниченного питания. Впрочем, сегодня гастроэнтерологи допускают гораздо более свободный режим питания, за исключением некоторых видов пищи и некоторых систем приготовления пищи, которые стимулируют секрецию желудочного сока.
Продукты, которых следует избегать: они стимулируют секрецию соляной кислоты и пищеварительных ферментов:
- супы на бульоне;
- мясо;
- сосиски;
- жареные и острые соусы;
- твердый сыр;
- орехи;
- кофе;
- алкоголь;
- ледяные напитки.
Вместе с тем, существует список рекомендуемых продуктов, которые нейтрализуют желудочные кислоты:
- хорошо приготовленные макароны;
- постное мясо;
- рыба;
- яйца всмятку;
- постная ветчина;
- свежие сыры;
- свежие фрукты;
- хлеб и печенье.
Кроме того, пациент должны есть мало и часто, потому что концентрация кислоты зависит от объема потребляемой пищи.
Осложнения и риск язвы желудка
По существу, возможными осложнениями язвенной болезни желудка являются:
- Кровотечение. Язва может стать причиной кровотечения – слабого, которое, с течением времени, приводит к анемии, или обильного, требующего экстренной медицинской помощи, госпитализации, переливания крови и хирургического вмешательства.
- Перфорация. Язва может перфорировать стенку желудка, что ведет к выходу содержимого в брюшную полость и развитию перитонита. Перфоративная язва требует немедленного хирургического вмешательства.
- Проникающая язва. Язва может углубиться и повреждать стенки желудка или двенадцатиперстной кишки, а также соседних органов: печень и поджелудочная железа.
- Окклюзии. Воспаление и отёк могут ограничить проход пищи из желудка в двенадцатиперстную кишку.
Источник


