Медикал при остром панкреатите
Одним из наиболее опасных заболеваний пищеварительной системы, которое при отсутствии терапии может привести к летальному исходу, является острый панкреатит. В отличие от хронического панкреатита, лечением которого занимаются гастроэнтерологи и терапевты, данное заболевание требует участия врачей-хирургов и нередко является показанием для проведения оперативного вмешательства.
Что такое острый панкреатит
Острый панкреатит — это хирургическое заболевание, которое стоит на 3 месте среди всех болезней брюшной полости, протекающих стремительно. Первые две позиции убедительно занимают аппендицит и холецистит.
Ежегодно острый панкреатит развивается у 400-800 миллионов людей по всему миру, причем подавляющее большинство больных — это мужчины.
При своевременном оказании медицинской помощи смертность от болезни составляет около 10%, а при деструктивных формах она доходит до 50%. Однако, если помощь будет отсрочена, либо не будет оказана вовсе, то есть вероятность того, что острый панкреатит закончится фатально.
Острый панкреатит представляет собой заболевание, при котором поджелудочная начинает повреждаться вырабатываемыми ей же самой ферментами. В норме они синтезируются в неактивной форме, поступают в просвет кишечника, где трансформируются в активные и принимают участие в процессе пищеварения.
При острой форме заболевания эти ферменты вместо пищи начинают переваривать саму поджелудочную железу, способствуя ее серьезному повреждению, а иногда даже полной гибели.
В тяжелом случае процесс выходит за пределы ткани органа и перевариванию подвергаются окружающие структуры — сальник, брыжейка, клетчатка. В крови значительно повышается содержание различных биологически-активных веществ, развивается вторичная полиорганная недостаточность.
Причины острого панкреатита
70% случаев заболевания обусловлено пагубным пристрастием к спиртным напиткам. Средний возраст больных острым алкогольным панкреатитом составляет 40 лет, подавляющее большинство таких больных — мужчины.
25% случаев острого панкреатита ассоциировано с желчнокаменной болезнью, хроническим калькулезным холециститом. В данной категории пациентов средний возраст составляет 63-67 лет, причем среди больных распределение по полу примерно равное.
Помимо этих двух существует еще довольно обширный перечень причин, которые могут спровоцировать развитие острого панкреатита, однако частота их значительно реже.
К ним относятся травмы и хирургические вмешательства на поджелудочной железе, прием некоторых лекарственных средств (медикаментозный панкреатит), отравление химическими веществами, некоторые вирусные и бактериальные заболевания, аномалии развития, муковисцидоз и др.
Классификация
Выделяют три основные формы заболевания:
- острый интерстициальный панкреатит;
- асептический панкреонекроз, который по распространенности бывает ограниченным и тотальным, жировым, геморрагическим или смешанной этиологии;
- инфицированный или деструктивный панкреонекроз.
Прогноз от первого к последнему значительно ухудшается.
Симптомы
Заболевание это развивается, как правило, стремительно. Симптоматика настолько яркая и выраженная, что маловероятно, что больной ее не заметит.
Главным признаком болезни является боль в животе. Боль настолько сильная, что пациенты сравнивают ее с ударом кинжала. Она локализуется в области эпигастрия, левом или правом подреберье, может отдавать в спину и левую лопатку. При тяжелых формах носит характер опоясывающей, то есть захватывает всю верхнюю часть живота и подлопаточной области.
Особенностью боли при остром панкреатите является четкая связь с приемом пищи. Она значительно усиливается при употреблении внутрь острого, жаренного, жирного, копченого, однако при тяжелых формах заболевания человек попросту не может ничего принимать внутрь по причине выраженной тошноты и частой рвоты.
Также боль резко нарастает при употреблении спиртного, даже незначительных доз, так как это, равно как и трапеза, является причиной активной выработки пищеварительных ферментов, переваривающих ткани поджелудочной железы.
Помимо боли человека мучают и другие диспептические симптомы. К ним относятся тошнота, рвота, вздутие живота, диарея или, напротив, отсутствие стула. Помимо этого возможна лихорадка, появление геморрагической сыпи на левой половине живота, около пупка. Обильная рвота приводит к потере жидкости и развитию обезвоживания с множеством последствий для организма, включая полиорганную недостаточность.
Осложнения
Осложнениями острого панкреатита являются появление абсцессов поджелудочной железы, некроз участков органа или тотальное его разрушение.
При отсутствии медицинской помощи заболевание приводит к развитию полиорганной недостаточности, гиповолемическому шоку. И даже при благоприятном течении после купирования острого состояния в ткани поджелудочной железы могут формироваться псевдокисты, разрушающие ее структуру и нарушающие проходимость желчных протоков. При разрыве такой кисты ее содержимое изливается в брюшную полость и развивается асцит.
Лечение
Единственно правильный вариант лечения острого панкреатита — в хирургическом отделении круглосуточного стационара. В зависимости от тяжести состояния и формы болезни врач решает, нужно ли больному оперативное вмешательство.
По показаниям проводится ревизия органа и иссечение пораженных тканей, постановка дренажей, по которым будет отводиться воспалительный экссудат.
Помимо этого назначают препараты, которые блокируют выработку поджелудочной железой пищеварительных ферментов. По этой же причине на первые дни назначается строгий голод.
Для борьбы с обезвоживанием применяют растворы электролитов, коллоидные растворы, инотропную поддержку для профилактики гипотонии. Помимо этого назначают средства для симптоматического лечения, в ряде случаев используются антибиотики.
Профилактика
Основной профилактикой острого панкреатита является максимально возможное снижение объема употребляемых спиртных напитков. Если человек страдает от хронического панкреатита или холецистита их следует исключить полностью.
Помимо этого важно следить за диетой, стараться исключать жареные, копченые, жирные и острые блюда. Пища должна быть обработана термически щадящими путями (на пару, отварная, печеная).
Важно своевременно лечить заболевания пищеварительного тракта.
Источник
- Симптомы
- Лечение
- Причины
- Диета
- Осложнения
- Диагноз
- Прогноз
Острый панкреатит — это воспаление поджелудочной железы. Это болезненно, быстро развивается и в некоторых случаях может привести к летальному исходу.
Некоторые легкие случаи разрешаются без лечения, но тяжелые, острые панкреатит может вызвать потенциально смертельные осложнения. Уровень смертности колеблется от менее 5 процентов до более 30 процентов, в зависимости от того, насколько серьезным является состояние и достигло ли оно других органов, кроме поджелудочной железы.
Острый панкреатит, по оценкам, поражает от 4,5 до 35 на каждые 100 000 человек в год. Тем не менее, эта цифра может не включать многие легкие случаи, которые разрешаются без медицинского обследования или лечения. Каждый год в Соединенных Штатах проводится 275 000 случаев госпитализации по поводу острого панкреатита.
Поджелудочная железа — это длинная плоская железа, расположенная позади желудка в верхней части живота. Он производит пищеварительные ферменты и гормоны, которые регулируют, как организм обрабатывает глюкозу, например, инсулин.
Наиболее распространенной причиной панкреатита является желчные камни, однако рост злоупотребления алкоголем связан с увеличением заболеваемости. Алкоголь в настоящее время составляет около 30 процентов случаев.
Острый панкреатит начинается внезапно, но хронический панкреатит повторяется или сохраняется. Эта статья будет посвящена острому панкреатиту.
Быстрые факты об остром панкреатите
Вот несколько ключевых моментов, касающихся острого панкреатита. Более подробно в основной статье.
- Панкреатит подразделяется на острый и хронический.
- Поджелудочная железа выполняет множество задач, включая производство пищеварительных ферментов.
- Симптомы включают боль в центре верхней части живота, рвоту и диарею.
- Наиболее частыми причинами острого панкреатита являются камни в желчном пузыре и злоупотребление алкоголем.
Симптомы

Резкая и внезапная Боль в животе может быть признаком панкреатита.
Как правило, пациент испытывает внезапное появление боли в центре верхней части живота, ниже грудины (грудины).
Редко, боль сначала ощущается в нижней части живота. Он постепенно станет более интенсивным, пока не станет постоянной болью.
Боль может усиливаться и становиться сильнее. Это также распространяется на спину примерно в половине случаев. Еда может усугубить боль.
Панкреатит, вызванный желчными камнями, будет развиваться очень быстро. Когда это вызвано алкоголем, симптомы развиваются медленнее, в течение нескольких дней.
Наклон вперед или принятие положения плода (свернувшись калачиком) может помочь немного уменьшить боль. Любой, кто испытывает постоянную боль, должен обратиться за медицинской помощью.
Могут также присутствовать следующие симптомы:
- рвота
- тошнота
- понос
- потеря аппетита
- быстрый пульс
- боль при кашле, энергичных движениях и глубоком дыхании
- нежность при прикосновении к животу
- температура и температура не менее 100,4 ° F (38 ° C)
- желтуха, когда кожа и белки глаз приобретают желтоватый оттенок
- боль не может быть уменьшена даже сильными обезболивающими средствами
- артериальное давление может падать или повышаться, но оно падает, когда пациент стоит, иногда вызывая обморок
р>
Лечение
Лечение острого панкреатита будет зависеть от того, является ли он легким или серьезным. В легких случаях риск осложнений невелик. В серьезных случаях риск является значительным.
Лечение легкого острого панкреатита
Лечение направлено на поддержание функций организма и ослабление симптомов, пока поджелудочная железа восстанавливается.
Это будет включать в себя:
- Обезболивающие: Легкий острый панкреатит может быть умеренно или сильно болезненным.
- Назогастральные трубки. Трубка может удалить избыток жидкости и воздуха для лечения тошноты и рвоты.
- Отдых в кишечнике: Желудочно-кишечный тракт должен отдыхать в течение нескольких дней, поэтому человек не будет принимать пищу или питье внутрь, пока его состояние не улучшится.
- Предотвращение обезвоживания. Обезвоживание часто сопровождает панкреатит и может усугубить симптомы и осложнения. Жидкость часто предоставляется внутривенно в течение первых 24-48 часов.
Человек обычно может идти домой примерно через 5-7 дней.
Лечение тяжелого острого панкреатита
При тяжелом остром панкреатите обычно происходит гибель тканей или некроз. Это увеличивает риск сепсиса, тяжелой бактериальной инфекции, которая может поразить весь организм. Сепсис может привести к повреждению или поломке нескольких органов.
Острый острый панкреатит также может вызвать гиповолемический шок. Тяжелая потеря крови и жидкости может привести к тому, что сердце не сможет перекачать достаточное количество крови в организм. Части тела могут быстро лишиться кислорода. Это опасная для жизни ситуация.
Лечение этого вида панкреатита включает в себя:
- Лечение в отделении интенсивной терапии (ICU): инъекции с помощью антибиотиков направлены на предотвращение развития любой инфекции в мертвой ткани. .
- Внутривенные жидкости: они помогают поддерживать гидратацию и предотвращают гиповолемический шок.
- Помощь при дыхании: Вентиляционное оборудование поможет пациенту дышать.
- Кормовые трубки: они обеспечивают питание в зависимости от ситуации. В этом случае раннее кормление улучшает результаты.
- Хирургия: В некоторых случаях мертвую ткань может потребоваться хирургическое удаление.
Пациент будет находиться в отделении интенсивной терапии до тех пор, пока у него больше не будет риска отказа органов, гиповолемического шока и сепсиса.
Лечение камней в желчном пузыре
Если камни в желчном пузыре вызвали острый панкреатит, пациент может подвергнуться хирургическому вмешательству или эндоскопической ретроградной холангиопанкреатографии (ERCP) после улучшения состояния.
После удаления камней в желчном пузыре пациенту можно посоветовать соблюдать специальную диету, чтобы снизить уровень холестерина, поскольку избыток холестерина стимулирует рост камней в желчном пузыре.
Американская гастроэнтерологическая ассоциация рекомендует операцию по удалению желчного пузыря любого пациента, у которого развивается панкреатит из камней в желчном пузыре.
Лечение злоупотребления алкоголем
Если врачи установят, что злоупотребление алкоголем было основной причиной острого панкреатита, пациенту может быть предложена программа лечения злоупотребления алкоголем.
Причины
Желчные камни, инфекции и злоупотребление алкоголем являются частыми причинами острого панкреатита.
Злоупотребление алкоголем
![[Поджелудочная железа у мужчины]](https://medicalnews.ru/wp-content/uploads/2019/09/f94ef1dfa261e9a5696e564242b75086.jpg)
У людей, которые употребляют алкоголь в течение многих лет, может развиться панкреатит. По-видимому, более высокое потребление связано с более высокой вероятностью хронического панкреатита.
Трипсин — пищеварительный фермент, вырабатываемый поджелудочной железой в неактивной форме.
Злоупотребление алкоголем может привести к тому, что трипсин станет активным, когда он все еще находится в поджелудочной железе, но ученые не уверены, почему.
Исследователи полагают, что молекулы этанола воздействуют на клетки поджелудочной железы, вызывая их преждевременную активацию трипсином.
Желчные
Желчные камни — это небольшие, похожие на гальку образования, которые развиваются в желчном пузыре, часто, если в желчи слишком много холестерина.
Иногда желчные камни могут застрять, когда они выходят из желчных протоков в кишечник.
Эта блокировка также повлияет на поджелудочную железу и не даст ей высвобождать ферменты в кишечнике.
Если острый панкреатит связан с желчными камнями, удаление желчного пузыря обычно рекомендуется до того, как пациент покидает больницу.
Инфекции
Бактериальные инфекции, которые могут привести к острому панкреатиту, включают сальмонеллез, тип пищевого отравления, вызванного бактерией Salmonella или болезнью легионеров, инфекцией, вызванной бактерией Legionella пневмофила обнаружена в сантехнике, душевых насадках и резервуарах для хранения воды.
Острый панкреатит также может быть вызван некоторыми вирусами, такими как гепатит B, эпидемический паротит, вирус Коксаки, цитомегаловирус, и вирус ветряной оспы.
Другие возможные причины:
- некоторые аутоиммунные заболевания, такие как волчанка или синдром Шегрена
- генетические мутации, которые делают некоторых людей более восприимчивыми
- повреждение поджелудочной железы
- высокий уровень триглицеридов в крови
- высокий уровень кальция в крови
Более 10 процентов всех случаев острого панкреатита называют идиопатическими, то есть очевидной причины нет.
Диета
Для большинства людей с острым панкреатитом нет никаких диетических ограничений, но человек может быть не в состоянии есть в течение нескольких дней, или ему, возможно, придется избегать твердой пищи.
В больнице некоторым людям может понадобиться трубка для кормления.
Когда человек снова начнет есть, ему, вероятно, будет рекомендовано придерживаться здоровой диеты с низким содержанием жиров и есть небольшие и регулярные приемы пищи.
Важно пить много жидкости, но ограничивать потребление кофеина и алкоголя.
Американские рекомендации по питанию предлагают советы по здоровой диете с низким содержанием жиров.
Осложнения
Панкреатит может привести к потенциально смертельным осложнениям.
К ним относятся:
- обструкция желчи или протока поджелудочной железы
- утечка из протока поджелудочной железы
- псевдокисты с риском разрыва, кровоизлияния или инфекции
- повреждение поджелудочной железы
- плевральный выпот
- тромбоз селезеночной вены
Может возникнуть сердечная, легкая и почечная недостаточность. В тяжелых случаях недостаточность органов может произойти примерно через 48 часов после появления симптомов. Без лечения это может привести к смерти. Важно как можно скорее обратиться за лечением, если у кого-то есть признаки острого панкреатита.
Диагностика
Врач спросит пациента о симптомах и осмотрит живот. Если определенные области живота чувствительны при прикосновении, это может указывать на острый панкреатит.
При остром панкреатите мышцы брюшной стенки будут жесткими. При прослушивании живота с помощью стетоскопа может быть очень мало или вообще нет кишечных звуков.
Анализы крови
![[Желтая поджелудочная железа в анатомической модели]](https://medicalnews.ru/wp-content/uploads/2019/09/c8610fb33a4bf50b7007f2126e2c212e.jpg)
Если уровень амилазы и липазы в крови выше нормы, пациент, скорее всего, будет отправлен в больницу. Поджелудочная железа вырабатывает повышенные уровни обоих химических веществ при остром панкреатите.
Однако анализы крови могут быть неточными, если они не были получены в первый или второй день болезни. Это связано с тем, что уровни липазы и амилазы наиболее высоки в течение первых нескольких часов и возвращаются к норме через несколько дней.
Амилаза возвращается к нормальной в течение 3-7 дней, а липазы возвращается к нормальной через 8-14 дней.
Дальнейшее тестирование в больнице
Чтобы определить риск осложнений, врач захочет выяснить, насколько воспалена поджелудочная железа; Могут быть выполнены следующие тесты:
- ERCP (эндоскопическая ретроградная холангиопанкреатография): Эндоскоп (тонкая гибкая трубка с камерой на конце) вставляется в пищеварительную систему. ERCP может помочь определить точное местоположение желчного камня.
- Ультразвуковое сканирование. Высокочастотные звуковые волны создают изображение на мониторе поджелудочной железы, желчного пузыря и их окружения.
- CECT (компьютерная томография с контрастным усилением): они используются для съемки одной и той же области под разными углами; затем они объединяются для получения трехмерного изображения. Сканирование CECT может помочь определить воспаление поджелудочной железы, сбор жидкости и любые изменения в плотности железы.
- Рентгенография грудной клетки: врач может назначить рентгенографию грудной клетки, чтобы проверить наличие участков сжатой ткани легкого или скопления жидкости в полости грудной клетки.
Прогноз
Острый панкреатит обычно проходит через несколько дней после лечения, хотя некоторым людям может потребоваться некоторое время оставаться в больнице, в зависимости от причины и тяжести симптомов.
Источник
Советы при остром панкреатите
1. Назовите наиболее частые причины панкреатита.
Камни желчных путей (45%) и алкоголь (35%).
2. Чем еще может быть вызван панкреатит?
Гиперлипидемией, гиперкальциемией (при гипернаратиреоидизме, миеломной болезни), ятрогенными факторами (эндоскопической ретроградной холангиопанкреатографией), лекарствами (дидапозипом, тиазидпыми диуретиками, Н2-блокаторами, тетрациклином, азатиоприном), инфекциями (эпидемическим паротитом, вирусом Коксаки) и укусами скорпионов (любимый вопрос “па засыпку”). Приблизительно в 10% случаев панкреатит признается идиопатическим.
3. Какие характерны симптомы?
Умеренная или сильная боль в эпигастрии, которую больные описывают как сверлящую; часто иррадиирует в спину. Боль нередко сопровождается тошнотой и рвотой.
4. Что можно обнаружить при объективном осмотре?
Диффузную болезненность при пальпации живота, вздутие живота и ослабление кишечных шумов. Moiyr быть лихорадка, тахикардия и признаки дегидратации. Желтуха свидетельствует о том, что причиной панкреатита являются камни желчных путей.
5. Как лечат панкреатит легкой и средней степеней тяжести?
Инфузия жидкости для поддержания достаточного выделения мочи (поставьте катетер Фолея); при рвоте вводят назогастральный зонд, назначают меперидин или другие обезболивающие, проводят профилактику синдрома отмены алкоголя, а также запрещают больному есть и пить, пока не снизится активность амилазы и не стихнет боль в животе.
6. Какой тест более информативен: амилаза или липаза?
Исследование липазы сыворотки более чувствительно и специфично; однако повышение липазы при нормальной амилазе вряд ли вызвано панкреатитом. Амилаза сыворотки реагирует быстрее, чем липаза, которая может оставаться повышенной в течение 4-5 дней. У 10-30% больных панкреатитом активность амилазы нормальная; как правило, это алкоголики с хроническим панкреатитом («сгоревшей» поджелудочной железой).
7. При каких еще заболеваниях возможна гиперамилаземия?
При перфорации пептической язвы, тонкокишечной непроходимости, воспалении или опухоли околоушной железы, опухолях яичников.
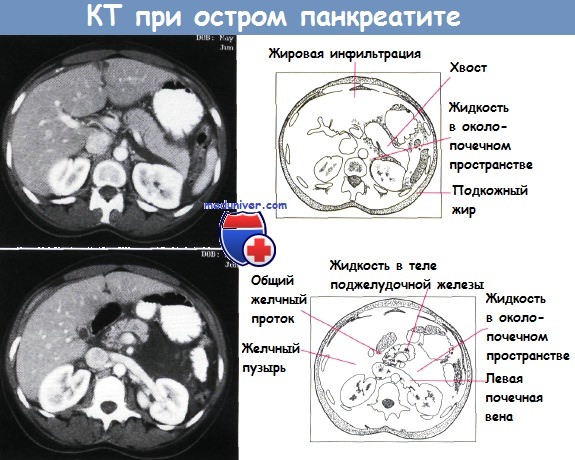
Компьютерная томография: срезы пациентов с острым панкреатитом. Тело и хвост поджелудочной железы увеличены.
Видны следы жидкости в переднем околопочечном пространстве. Обнаружены различия в уменьшении жидкости в левом переднем околопочечном пространстве и подкожном жире.
Найдено крошечное скопление жидкости в теле поджелудочной железы. Жидкость инфильтрирует клетчатку левого переднего околопочечного пространства.
8. Расскажите о критериях Ренсона (Ranson).
Критерии Ренсона включают 11 показателей, позволяющих оценить тяжесть панкреатита.
а) При поступлении:
— Возраст > 55 лет
— Количество лейкоцитов > 16*109/л
— Глюкоза > 200 мг%
— Лактатдегидрогеиаза > 350 МЕ/л
— Аспартатамипотрапсфераза > 250 МЕ/л
б) Через 48 часов:
— повышение азота мочевины крови > 5 мг%
— понижение гематокрита > 10%
— кальций < 8 мг%
— РаО2 < 60 мм рт. ст.
— дефицит оснований > 4 мэкв/л
— секвестрация жидкости > 6 л
9. Как критерии Ренсона соотносятся со смертностью?
Количество критериев:
— 0-2 смертность (%): 5
— 3-4 смертность (%): 15
— 5-6 смертность (%): 50
— 7-8 смертность (%): 100
10. Что такое панкреонекроз?
Воспаление и отек при остром панкреатите могут привести к омертвению поджелудочной железы и перипанкреатических тканей. Панкреонекроз развивается приблизительно в 20% случаев острого панкреатита.
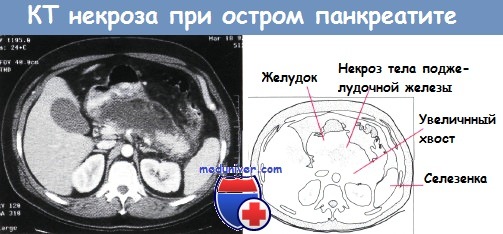
Компьютерная томография: срез, демонстрирующий некроз у пациентов с острым панкреатитом.
Тело и часть хвоста поджелудочной железы увеличены и слабо визуализируются. Недостаток паренхимы в теле и смежном с ним хвосте поджелудочной железы свидетельствует о некрозе.
Хвост поджелудочной железы, смежный с селезенкой, увеличен и хорошо визуализируется, что свидетельствует об отсутствии некроза.
11. Почему важно различать острый панкреатит и панкреонекроз?
Наличие и распространенность некроза — основные факторы, определяющие клиническую тактику. Приблизительно в 70% случаев панкреонекроз инфицируется; инфицирование является причиной 80% смертей от панкреатита и абсолютным показанием к операции.
12. Какой метод является наилучшим для выявления панкреонекроза (при наличии или отсутствии инфекции)?
КТ с контрастированием в динамике позволяет увидеть и отличить нормально кровоснабжаемую паренхиму от некротической ткани с нарушенным кровоснабжением. Чтобы выявить возможное инфицирование, образец некротической ткани, аспирированный под контролем КТ, отправляют на бактериоскопию с окраской но Граму и на бактериологическое исследование.
13. Когда следует назначать антибиотики?
Панкреатит средней тяжести лечат с помощью поддерживающих мероприятий, поскольку антибиотики не влияют па течение болезни и не уменьшают вероятности возникновения гнойных осложнений. В случае панкреонекроза, как показано рандомизированными исследованиями, назначение антибиотика широкого спектра (имипенема) способствует снижению частоты развития сепсиса у больных. Раннее назначение антибиотиков показано больным, если у них более 3 критериев Ренсона или высок риск развития сепсиса.
14. Какое осложнение чаще всего наблюдают при остром панкреатите?
У 2-10% больных формируются псевдокисты поджелудочной железы. Это осложнение обычно проявляется постоянной болью в животе, тошнотой и рвотой, а также наличием опухолевидного образования. Оперативное или эндоскопическое дренирование кисты следует выполнять через 6-12 недель, когда псевдокиста «созреет».
15. Каково значение гипоксемии на ранней стадии панкреатита?
У больных с панкреонекрозом возможно развитие дыхательной недостаточности, требующей искусственной вентиляции. Кроме того, у них может быть нестабильной гемодинамика и развиться полиорганная недостаточность. Гипоксемия — зловещий признак.
16. Как протекает холангиогенный панкреатит?
Приступообразное течение. Холецистэктомия ведет к излечению.
17. Как протекает алкогольный панкреатит?
Приступообразное течение. Больному необходимо отказаться от употребления алкоголя, поскольку высока вероятность развития хронического панкреатита.
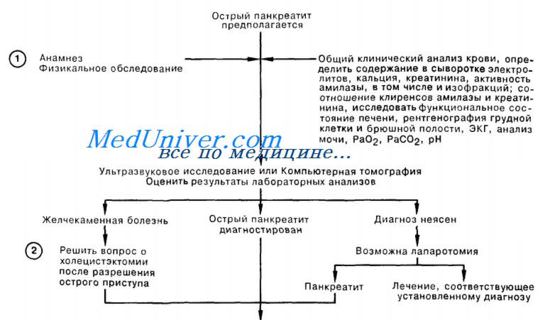
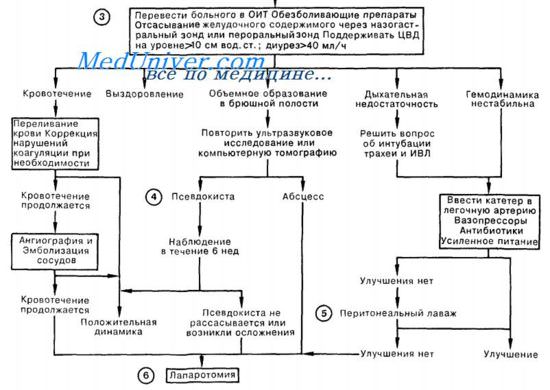
Схема первой и неотложной помощи при остром панкреатите
— Также рекомендуем «Советы при хроническом панкреатите»
Оглавление темы «Советы молодым абдоминальным хирургам.»:
- Советы при аппендиците и аппендэктомии
- Советы при холецистите и желчнокаменной болезни (ЖКБ)
- Советы при раке поджелудочной железы
- Советы при остром панкреатите
- Советы при хроническом панкреатите
- Советы при портальной гипертензии и варикозном расширении вен пищевода
- Советы при гастроэзофагеальном рефлюксе (ГЭРБ, желудочно-пищеводном рефлюксе, ЖПР)
- Советы при раке пищевода и болезни Баррета
- Советы при язве двенадцатиперстной кишки
- Советы при язве желудка
Источник
