Малигнизация язвы желудка клиника
Малигнизация
язвы – это перерождение язвы в рак. Как
правило, бластотрансформации подвергаются
язвы желудка (6…8%).
Характерные
признаки перерождения язвы в рак:
Болевой
синдром становится менее выраженным,
постоянным и не зависит от приема пищи.Потеря
аппетита.Отвращение
к мясной пище.Прогрессирующая
потеря массы телаУхудшение
общего состояния (снижение работоспособности,
повышенная утомляемость, дискомфорт
и др.).Размер
язвы больше 2,5-3 см.Локализация
язвы (длительно существующие язвы
большой кривизны желудка малигнизируются
у 90% больных, нижней трети желудка – у
86%, кардиального отдела желудка – у
48%).Рентгенологические
признаки (язвенный дефект имеет
неправильную, трапецевидную форму,
высокие подрытые неровные края,
ригидность стенки желудка, отсутствие
перистальтики и др.).Эндоскопические
признаки (язвенный дефект больше 2,5-3
см, нерезкое очертание краев язвы,
зернистость слизистой вокруг неё,
опухолевидные разрастания в самой язве
или по её краям и др.). Особенно ценные
данные можно получить методом
гастробиопсии (6-7 кусочков–биоптатов
из разных зон язвы) с последующим
морфологическим исследованием.
Лечение
малигнизированных язв желудка оперативное,
выполняется субтотальное или тотальное
удаление желудка (гастрэктомия) как при
первичном раке данного органа.
Общие принципы лечения язвенной болезни желудка и 12 пк
В
соответствии с показаниями возможно
консервативное или оперативное лечение.
Ближайшими
задачами консервативной
терапии являются:
снижение
желудочной секреции и протеолитической
активности желудочного сока;ликвидация болевого
синдрома;подавление
воспалительного процесса в язве;восстановление
основных функций желудка и 12-перстной
кишки;усиление
репаративных процессов в организме;нормализация
деятельности вегетативной нервной
системы, подкорковых структур и ЦНС;повышение
иммунобиологических возможностей
организма.
Противосекреторные препараты
блокаторы
Н2
рецепторов гистамина 1-го, 2-го и 3-го
поколений (циметидин, гистодил, ранитидин,
фамотидин, ильфанин, квамател и др.);производные
бензимидазола, блокирующие фермент,
участвующий в конечной стадии синтеза
и экскреции соляной кислоты (омепразол,
омез, мепрал, огаст, лосек);антихолинэстеразные
средства (атропин, платифиллин, хлоразил
и др.).
Антацидные
препараты и адсорбенты
растворимые
(бикарбонат натрия, смесь Бурже)нерастворимые
(карбонат кальция, гидроокись алюминия,
альмагель, фосфолюгель)комбинированные
препараты (викалин, викаир и др.)
Анальгетики
и спазмолитики (баралгин,
триган, спазмалгон, но-шпа, папаверин)
Цитопротекторные
средства
простогландины
(цитотек, мезопростол, энпростил);препараты
местного защитного действия (де-нол,
сукрафальк, софалкон и др.);слизеобразующие
средства (карбеноксолон, ликвиритон –
связывают желчные кислоты, показаны
при ДГР).
Репаранты
препараты,
восстанавливающие нарушенную регенерацию
слизистой гастродуоденальной зоны
(метилурацил, нуклеинат натрия, рибоксин,
витамины, масло облепихи, алантон);анаболические
гормоны (ретаболил, нерабол, феноболин
и др.);препараты,
улучшающие микроциркуляцию (солкосерил,
актовегин и др.).
Седативные
препараты (валериана,
элениум, диазепам, эглонил и др.)
Антигелиобактерные
– препараты
(де-нол в сочетании с ампициллином,
амоксициллином, трихополом, фуразолидоном
и др.)
Показания
к операции при язвенной болезни
Абсолютные:
прободная язва, пилородуоденальный
стеноз любой степени выраженности,
хроническая язва с подозрением на
малигнизацию, профузное кровотечение,
не поддающееся остановке консервативными
мероприятиями.
Относительные:
хроническая язва с пенетрацией,
хроническая язва желудка, локализующаяся
в области большой кривизны и тела
желудка, рецидив после ушивания
перфоративной язвы; безуспешность
консервативного лечения дуоденальной
язвы в течение двух лет; пептические
язвы анастомоза; повторные кровотечения;
множественные язвы, особенно с высокой
кислотопродукцией.
В
настоящее время расширены показания к
оперативному лечению неосложненной
язвенной болезни желудка:
неосложненная
язвенная болезнь тела желудка по малой
кривизне (не более 3 см от привратника);язва
кардии (по малой кривизне от
пищеводно-кардиального перехода до 2
см);язва субкардии
(вниз по малой кривизне на расстоянии
от 2 до 3 см);язва желудка
незаживающая, несмотря на адекватное
лечение (до 3мес.);часто
рецидивирующие (2-3 раза в год) язвы
желудка и 12-перстной кишки.
При
язвенной болезни пилорического отдела
желудка и 12-перстной кишки сроки
выполнения хирургических вмешательств
выбираются индивидуально, в зависимости
от эффективности консервативного
лечения, частоты рецидивов и риска
возникновения осложнений. Если в течение
года язва рецидивирует часто, медленно
заживает, то в течение 2-х лет необходимо
решить вопрос с хирургом о дальнейшей
тактике.
При
редких обострениях, вопрос о хирургическом
вмешательстве решается в течение 4-5 лет
от начала заболевания, исходя из
клинической картины.
Выбор
метода и объема операции
В
настоящее время существует два основных
вида оперативного вмешательства,
применяемых в хирургии язвенной болезни:
органосохраняющие операции с ваготомией
и резекция желудка в различных
модификациях. Эти два вида операций не
следует противопоставлять друг другу.
I.
При язвенной болезни 12ПК применяются
различные виды
ваготомий:
Стволовая
(СтВ) – трансторакальная, субдиафрагмальнаяСелективная
ваготомия (СВ) – пересекаются ветви
блуждающего нерва, идущие к желудкуКомбинированная
желудочная ваготомия (КЖВ) – задняя
стволовая, передняя селективная.Серозно-мышечная
проксимальная ваготомия – рассечение
серозно-мышечного слоя вдоль малой
кривизны по передней и задней стенке,
отступя от края кривизны на 2…2,5 см.Селективная
проксимальная ваготомия (СПВ) –
пересечение ветвей блуждающих нервов,
идущих к телу и дну желудка. Этот вид
вмешательства является операцией
выбора в лечении язвенной болезни
12-перстной кишки.
В
случае, если язвенная болезнь 12ПК
осложняется пилородуоденальным стенозом,
ваготомия сочетается с дренирующими
желудок операциями :
1. С сохранением
привратника
дуоденопластика
(по типу Финнея, Гейнеке-Микулича и
др.);бульбодуоденостомия.
2.
С разрушением привратника:
— пилоропластика
по Гейнеке-Микуличу;
— пилоропластика
по Финнею;
— гастродуоденостомия
по Джабулею;
— гастроэнтеростомия.
При
сочетании язвенной болезни 12ПК с
дуоденогастральным рефлюксом (ДГР)
тяжелой степени вследствие недостаточности
(дилятации) пилорического жома выполняется
СПВ с пластикой пилорического жома за
счет серозно-мышечной оболочки передней
стенки желудка (по способу, разработанному
в клинике общей хирургии ГГМУ) (рис.
5.11).
II.
Резекция
желудка
показана при хронических язвах любой
локализации, декомпенсированных стенозах
привратника при значительной утрате
сократительной способности желудочной
стенки.
В
зависимости от типа желудочной секреции,
характера и расположения язвы, резекция
может быть субтотальной (малигнизация),
в объеме 2/3 желудка (при высокой желудочной
секреции), 1/2 — при расположении язвы в
дистальном отделе желудка на фоне нормо-
или гипосекреции. У этих больных возможна
антрумэктомия, дополненная СПВ.
Наиболее
распространенные способы резекции
желудка и их модификации:
Бильрот
I (по Габереру-Финнею, пилосохраняющие
и др.)Бильрот
II (по Бильрот II с анастомозом по Брауну,
по Гофмейстеру-Финстереру и др.).По Ру и ее модификации.
Проксимальная
резекция желудка.
Больным,
у которых до операции было выявлено
сочетание осложненной язвенной болезни
с ДГР, рефлюкс-гастритом (РГ), кишечной
метаплазией эпителия, полипозом желудка,
дуоденостазом, показана
первично-реконструктивная резекция
желудка с анастомозом по Ру и формированием
на отводящей кишке искусственного
функционального жома, обеспечивающего
замедленную порционную эвакуацию из
культи желудка и предупреждающего РГ.
Если у больных до операции определяется
врожденная предрасположенность к
демпинг-синдрому, а особенно в сочетании
с ДГР, РГ, то в данном случае показана
также первично-реконструктивная резекция
желудка с У-образным анастомозом и
формированием искусственного
функционального жома, обеспечивающего
ритмично-порционную эвакуацию пищи, а
также спиралевидного клапана-инвагината
на отводящей кишке, замедляющего пассаж
пищевого химуса по тощей кишке (рис.
5.6, 5.7, 5.8), разработанная авторами в
клинике общей хирургии ГГМУ.
Если
пилорический жом не вовлечен в
рубцово-язвенный процесс и не подвержен
дистрофическим изменениям — применяются
пилоросохраняющие резекции желудка
(по Маки – А.А. Шалимову, А.И. Горбашко).
В
случае перфорации или кровотечения из
язвы передней стенки 12-перстной кишки
производят её ушивание или иссечение
с последующей пилоро — или дуоденопластикой
по Джадду или Г.П. Рычагову и ваготомией.
Ушивание
или иссечение дуоденальной язвы при
перфорации, прошивание или иссечение
при кровотечении (с возможной дренирующей
операцией и стволовой ваготомией)
выполняется в случаях высокой степени
риска самой операции. В аналогичных
ситуациях в случаях с желудочной язвой
оправдана экономная резекция (секторальная,
антрумэктомия).
Гастроэнтеростомия
— оправдана у тяжелобольных при
пилородуоденальном стенозе в комбинации
со стволовой ваготомией
Послеоперационные
абдоминальные осложнения
Нарушения
моторно-эвакуаторной функции
желудочно-кишечного тракта (ЖКТ).Расхождение
швов анастомозов.Кровотечения:
внутрибрюшные, желудочно-кишечные.Послеоперационный
панкреатит.Послеоперационный
перитонит.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник

Малигнизация язвы желудка – представляет собой перерождение язвенной болезни желудка в злокачественную опухоль. Такая патология встречается практически у каждого пятнадцатого пациента с подобным диагнозом. В большинстве случаев развивается при хроническом протекании основного расстройства. Из этого следует, что ответ на вопрос, может ли язва перейти в рак, будет положительным.
Причины возникновения подобного процесса до конца не изучены, однако существует ряд предрасполагающих факторов к появлению подобного недуга. Их можно условно разделить на две группы – внешние и внутренние. Кроме этого, не исключается вероятность генетической предрасположенности.
Внешние признаки формирования такого процесса выражаются в изменении протекания язвенной болезни, а также неэффективности диетотерапии и медикаментозного лечения хронического течения болезни.
Подтвердить формирование злокачественного процесса могут инструментальные методики диагностики, к которым можно отнести – УЗИ, ФГС и рентгенографию. Устранение такой патологии аналогично лечению рака желудка и подразумевает осуществление хирургической операции.
Подобное онкологическое заболевание довольно часто развивается из рубца язвы, которая была расположена на дне или одной из стенок этого органа.
Есть несколько групп предрасполагающих факторов перерождения язвенной болезни в онкологию. К внешним причинам можно отнести:
- продолжительное влияние на организм химических или токсических веществ;
- превышение нормы рентгеновского облучения;
- неблагоприятные условия жизни и труда;
- пристрастие к вредным привычкам;
- нерациональный режим питания, а также употребление большого количества продуктов, обогащённых канцерогенами, красителями и стабилизаторами.
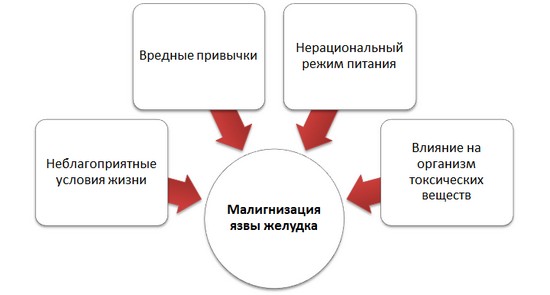
Внешние причины малигнизации язвы желудка
Внутренними причинами формирования такой патологии считаются:
- низкий уровень иммунной системы, отчего пациент с хронической формой язвы желудка в большей степени подвержен присоединению вторичного инфекционного или воспалительного недуга;
- наличие у человека других расстройств хронической формы;
- патологическое влияние бактерий, грибков и микроорганизмов;
- продолжительное влияние стрессовых ситуаций;
- гормональный дисбаланс;
- нарушение функционирования эндокринной системы. В большинстве случаев это связано с частичным или полным удалением щитовидной железы;
- генетическая предрасположенность. Если кто-то из ближайших родственников пациента страдал от аналогичного расстройства, то увеличивается риск развития малигнизации.
Малигнизированная язва может сформироваться на различных сроках протекания недуга, вне зависимости от возрастной и половой принадлежности. Но специалистами из области гастроэнтерологии отмечено, что немного чаще такая патология диагностируется у людей пожилого возраста, при продолжительном течении язвенной болезни с пониженной кислотностью желудочного сока.
В большей степени подвержены малигнизации язвенные новообразования, которые превышают объёмы в полтора сантиметра.
На ранних стадиях протекания отличить малигнизацию по внешним признакам довольно сложно. Но по мере развития онкологического процесса начинают проявляться такие признаки, как:
- изменение вкусовых предпочтений, в большинстве случаев пациенты испытывают отвращение к мясным блюдам;
- снижение или полное отсутствие аппетита, на фоне чего происходит потеря массы тела, вплоть до истощения;
- постоянный характер болевых ощущений в желудке. Болевой синдром невозможно устранить медикаментами или приёмом пищи. Болезненность вместо резкого проявления становится ноющей;
- тошнота, присутствующая почти постоянно и лишь изредка сопровождающаяся рвотой;
- нарушение стула, что выражается в чередовании запоров и диареи;
- появление в каловых массах примеси крови;
- отрыжка кислым и зловонным запахом;
- бледность кожного покрова;
- тяжесть и дискомфорт в желудке.
Помимо этого, наблюдается изменение течения хронической формы недуга, что выражается в исчезновении цикличности, сезонности и периодичности, а также сокращается период протекания ремиссии. Также характерным признаком является то, что если раньше консервативные методики улучшали состояние пациента, то при малигнизации этого не происходит.

Малигнизация язвы желудка
Основу диагностических мероприятий составляют инструментальные обследования. Однако перед их назначением может потребоваться выполнение некоторых манипуляций врачом-гастроэнтерологом. К ним стоит отнести:
- изучение анамнеза жизни и истории болезни пациента – это даст возможность выявить некоторые причины развития ракового процесса, в частности генетическую предрасположенность;
- проведение тщательного опроса и осмотра, с обязательной пальпацией передней стенки брюшной полости. Благодаря этому специалист определит длительность и интенсивность проявления клинической картины, переходящей в онкологию язву желудка.
После этого могут быть назначены лабораторные исследования, направленные на изучение общих анализов крови, урины и каловых масс. Но при таком заболевании они практически не имеют диагностической ценности.
Для подтверждения формирования инфильтративно-язвенного рака желудка осуществляются такие инструментальные обследования, как:
- ФГС – это основная методика выявления онкологии. Во время такой процедуры показано проведение биопсии, т. е. забора небольшой частички поражённого органа, для последующих гистологических изучений;
- рентгенография с применением контрастного вещества – для обнаружения неровных краёв раковой опухоли;
- УЗИ и КТ – показано при неэффективности других методов диагностики. В любом случае они только подтвердят наличие злокачественного поражения желудка.
После установления инфильтрирующего рака желудка для всех пациентов без исключения показано устранение недуга при помощи проведения хирургического вмешательства. Объёмы операции напрямую зависят от распространённости патологического процесса. Есть несколько разновидностей выполнения вмешательства:
- полная или частичная резекция поражённого органа;
- гастрэктомия;
- иссечение кардии или субкардии.
При распространении малигнизации на близлежащие органы, в частности двенадцатипёрстную кишку, необходимо удаление участка, вовлечённого в патологический процесс.
Похожие материалы
Перфорация язвы желудка — осложнение язвенной болезни, при котором образуется сквозное отверстие в стенках данного органа. Вследствие образования отверстий происходит выход содержимого в свободную брюшную полость. Эффективно только операбельное вмешательство.
…
Довольно часто воспалительный процесс в оболочке желудка, при несвоевременном или неправильном лечении, а также когда гастрит протекает в хронической форме, сопровождается присоединением вторичного расстройства. Самым распространённым таким недугом является язвенная болезнь, в несколько раз реже встречается одновременное поражение этого органа и двенадцатипёрстной кишки. Это объясняется тем, что при протекании основного расстройства – гастрита, происходит снижение иммунитета, отчего организм подвержен влиянию болезнетворной бактерии. Этому также способствует длительный приём лекарственных препаратов, ведение нездорового образа жизни и неправильный рацион.
…
Группа ученых из Тайваня определили, как можно предотвратить развитие язвы и рака желудка. Лучшим веществом для профилактики данных недугов, по их мнению, является морская вода.
…
Язвенная болезнь желудка – это заболевание, которое представляет собой нарушение целостности слизистой оболочки этого органа. Зачастую устранение такого недуга проводится при помощи хирургического вмешательства, но в послеоперационный период не запрещается использование народных рецептов от язвы желудка.
…
Язвенное поражение желудка – это болезнь, которая характеризуется формированием язв на слизистой оболочке этого органа. При игнорировании симптомов и несвоевременно начатом лечении существует вероятность того, что язвы будут поражать более глубокие слои желудка, отчего могут развиться тяжёлые последствия. Первые признаки язвы желудка довольно разнообразны, поскольку у одних пациентов они могут быть ярко выраженными, а у других – проявляться периодически. Кроме этого, зарегистрированы случаи бессимптомного течения недуга, когда диагноз ставят на более тяжёлых этапах развития или даже после смерти пациента.
…
Источник


