Лучевая диагностика хронического панкреатита
Лучевая диагностика хронического панкреатита
а) Терминология:
1. Сокращения:
• Главный проток поджелудочной железы (ГППЖ)
• Общий желчный проток (ОЖП)
2. Определения:
• Прогрессирующее необратимое воспалительное и фиброзирующее заболевание поджелудочной железы
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Расширенный главный проток, содержащий конкременты
• Локализация:
о Диффузное или очаговое поражение паренхимы поджелудочной железы
• Размеры:
о Обычно атрофичная
о Фокальное увеличение на 30-40%, особенно головки железы; может симулировать аденокарциному
• Морфология:
о Воспалительное заболевание поджелудочной железы, характеризуемое необратимыми нарушениями морфологии и функции
о Кальцинаты поджелудочной железы:
— У 40-60% пациентов с алкогольным панкреатитом
— Около 90% кальцифицирующего панкреатита связано с алкоголизмом
о Псевдокисты формируются почти в 40% случаев
2. УЗИ при хроническом панкреатите:
• УЗИ в черно-белом режиме:
о Информативность только лишь ультразвукового исследования ограничена:
— Кальцинаты/конкременты: акустические тени частично скрывают поджелудочную железу и прилегающие структуры
— Края нечеткие, определение контуров железы затруднено о На ранних стадиях или во время обострений хронического панкреатита железа может быть увеличена; увеличение железы бывает фокальным или диффузным о Гетерогенная эхо-структура:
— Гипоэхогенная: воспаление
— Гиперэхогенная: фиброз и кальцификация
о Расширенный главный проток поджелудочной железы (контуры неровные, гладкие или четкообразные)-до 90% случаев
о Кальциноз поджелудочной железы:
— Конкременты в просвете протоков: отложения карбоната кальция во внутрипротоковых белковых пробках
— Кальцинаты паренхимы
о Неровные контуры поджелудочной железы
о Псевдокисга: однокамерная, анэхогенная, с четкими контурами
о Расширение общего желчного протока: 5-10%:
— Постепенное сужение гладких стенок, в отличие от аденокарциномы (резкое пресечение протока)
• Цветовая допплерография:
о Воротно-селезеночный венозный тромбоз: 5%
о Образование артериальной псевдоаневризмы
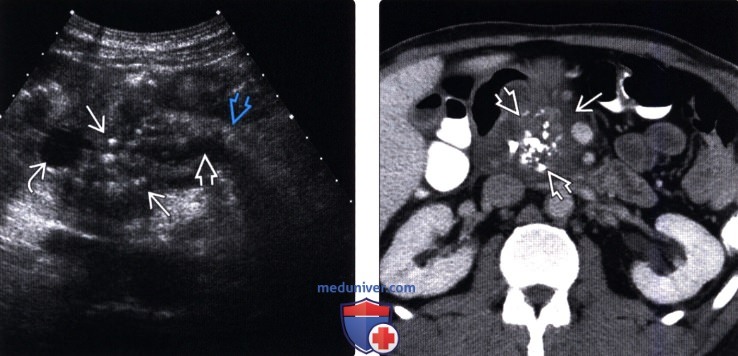
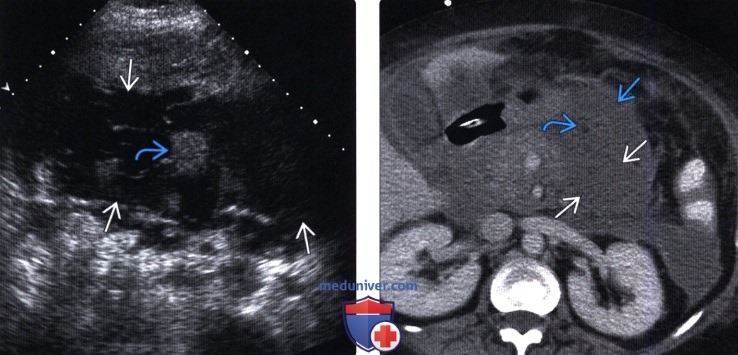
(Левый) На поперечном УЗ срезе определяются кальцинаты паренхимы увеличенной головки поджелудочной железы. Отмечается расширение протоков атрофичных тела и хвоста железы. Также обратите внимание на расширенный общий желчный проток. Края поджелудочной железы неразличимы.
(Правый) При КТ у этого же пациента определяется увеличенная головка поджелудочной железы с многочисленными кальцинатами паренхимы. Перипанкреатический отек BE и исчезновение четких контуров железы указывают на обострение хронического панкреатита.
3. Рентгенография при хроническом панкреатите:
• Мелкие кальцинаты неправильной формы (локальные или диффузные)
• Дилатация желудка вследствие обструкции двенадцатиперстной кишки
4. Рентгеноскопия при хроническом панкреатите:
• Верхние отделы ЖКТ:
о Утолщенные неправильной формы складки слизистой двенадцатиперстной кишки
о Стриктура и дилатация проксимального отдела двенадцатиперстной кишки
о Увеличение фатерова сосочка (симптом Поппеля)
• Эндогенная ретроградная холангиопанкреатография:
о Четкообразно расширенный деформированный главный проток поджелудочной железы и его боковые ветки
о Дефекты заполнения главного протока поджелудочной железы: внутрипротоковые конкременты
о Общий желчный проток может быть расширен и сужаться в дистальном направлении
5. КТ при хроническом панкреатите:
• Атрофия железистой ткани, кальцинаты паренхимы
• Расширенный главный проток поджелудочной железы, внутрипротоковые конкременты
• Интра- и перипанкреатические кисты
• Гетерогенное контрастирование
• Очаговое образование пониженной плотности (фиброз и некроз жировой клетчатки) вариабельной контрастности
6. МРТ при хроническом панкреатите:
• Т1-ВИ:
о Снижение интенсивности сигнала вследствие утраты белкового субстрата
• Т2-ВИ с подавлением жира:
о Псевдокиста, зоны некроза: гиперинтенсивны
о Конкременты желчного пузыря, внутрипротоковые конкременты: исчезновение сигнала в просвете протоков
• Т1-ВИ с контрастированием и подавлением жира:
о Гетерогенный характер контрастирования вследствие воспаления и фиброза
о Тромбоз сосудов: дефект заполнения или окклюзия
• МР холангиопанкреатография:
о Расширенный главный проток поджелудочной железы, обычно постепенно сужающийся
о В тяжелых случаях-расширение боковых ветвей протоков
о Деструкция протоков: главный проток поджелудочной железы сообщается с псевдокистой, кишкой или плевральной полостью
о Общий желчный проток может быть расширен, иметь гладкие стенки и сужающийся просвет
7. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о Для выявления заболевания на ранних стадиях — эндоскопическое ультразвуковое исследование; для оценки морфологических изменений — МР холангиопанкреатография, КТ с контрастным усилением
• Рекомендации по методике проведения исследования:
о МР холангиопанкреатография — наиболее информативный метод оценки главного протока поджелудочной железы и боковых ветвей
о МРТ с контрастированием помогает дифференцировать опухоль от увеличения железы вследствие воспаления
о КТ-наиболее информативный метод оценки распространенности кальциноза и воспалительных изменений при обострении хронического панкреатита
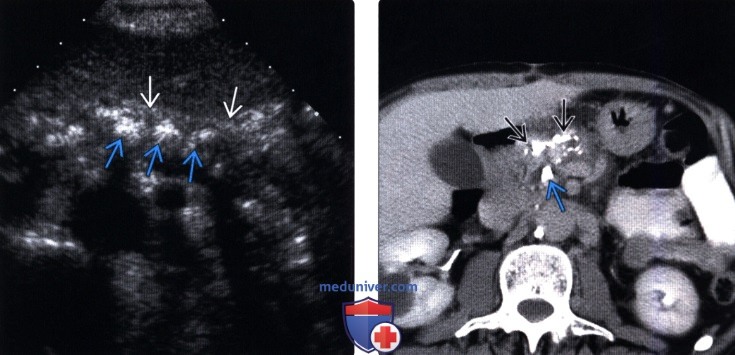
(Левый) На поперечном УЗ срезе определяются множественные крупные кальцинаты тела поджелудочной железы. Паренхима атрофична и гетерогенна, края железы неразличимы.
(Правый) У того же пациента при КТ определяются кальцинаты головки и шейки поджелудочной железы, а также крупный конкремент в просвете дистального отдела главного протока поджелудочной железы. Увеличение головки поджелудочной железы может симулировать опухоль.
в) Дифференциальная диагностика хронического панкреатита:
1. Инфильтративная карцинома поджелудочной железы:
• Неправильной формы гетерогенное гипоэхогенное объемное образование
• Резкая обструкция и расширение протока поджелудочной железы
• Метастазы в регионарных лимфоузлах ворот селезенки и печени
• Инвазия в соседние органы: двенадцатиперстную кишку, желудок, печень, брыжейку
2. Острый панкреатит:
• Диффузное/очаговое увеличение объема паренхимы
• Снижение эхогенности воспаленной паренхимы
• Расширение протоков поджелудочной железы наблюдается нечасто
• Отсутствие кальциноза поджелудочной железы
• Перипанкреатический отек и скопление жидкости
3. Внутрипротоковая папиллярная муцинозная опухоль поджелудочной железы:
• Низкозлокачественная опухоль, развивающаяся из главного протока поджелудочной железы или его ветвей
• Поражение главного протока поджелудочной железы может симулировать хронический панкреатит
• Расширение главного протока поджелудочной железы и атрофия паренхимы
4. Бороздковый панкреатит:
• Очаговый хронический панкреатит в области панкреатодуоденальной борозды
• Пласт фиброзной ткани между поджелудочной железой и утолщенной стенкой двенадцатиперстной кишки
• Сужение дистального отдела общего желчного протока с гладкими стенками
5. Аутоиммунный панкреатит:
• Фокальное или диффузное увеличение
• Суженный проток поджелудочной железы
• Отсутствие кальциноза и скоплений жидкости
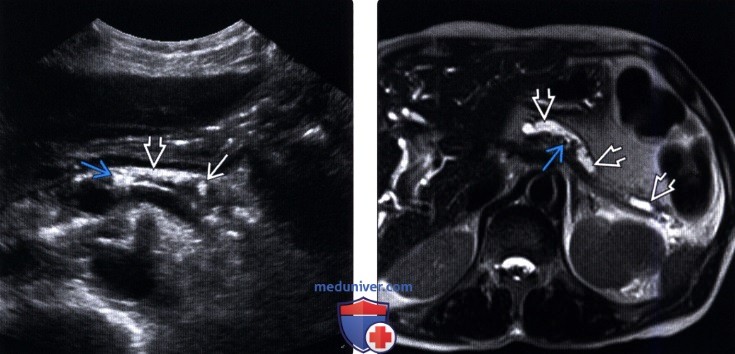
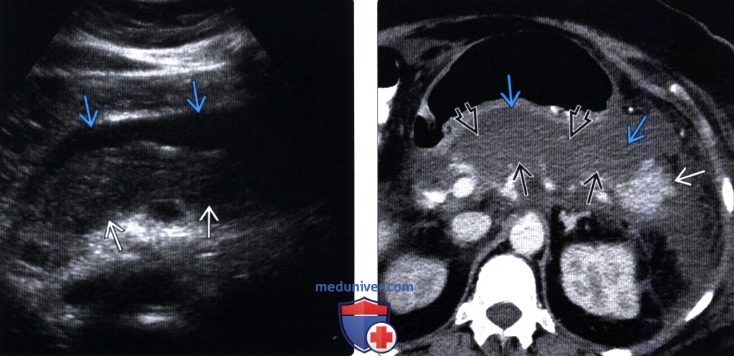
(Левый) На поперечном УЗ срезе визуализируется эхогенная атрофичная железа, внутрипротоковые и паренхимальные кальцинаты. Дистальная часть те-ла/хвост железы скрыты кишечными газами.
(Правый) У того же пациента на поперечной томограмме при Т2-взвешенной МРТ определяется расширение протоков тела и хвоста железы; эти изменения визуализируются лучше, чем при УЗИ. Внутрипротоковые конкременты определяются как очаги отсутствия сигнала.
г) Патология:
1. Общая характеристика:
• Этиология:
о Наиболее частая причина в США-злоупотребление алкоголем
о Гиперлипидемия, гиперпаратиреоз (гиперкальциемия), травма
о Идиопатический-до 40%
о Конкременты желчного пузыря не считаются фактором риска о Патогенез: хронический рефлюкс ферментов поджелудочной железы, желчи, содержимого двенадцатиперстной кишки и повышение давления в протоках:
— Блок главного или терминальных протоков поджелудочной железы
— Отек, спазм или недостаточность сфинктера Одди
— Перидуоденальный дивертикул или опухоль, вызывающие обструкцию
• Генетика:
о Кистозный фиброз
о Наследственный панкреатит: аутосомно-доминантный с неполной пенетрантностью
• Эмбриональная патология:
о Разделенная поджелудочная железа: малый сосок слишком мал, чтобы обеспечивать дренаж секрета поджелудочной железы, что приводит к хроническому стазу
о Кольцевидная поджелудочная железа: обструкция протоков и стаз секрета поджелудочной железы
2. Макроскопические и хирургические особенности:
• Тяжелая атрофия поджелудочной железы, расширенный главный проток железы, содержащий конкременты
• Участки множественных кальцинатов паренхимы
• Могут выявляться псевдокисты
3. Микроскопия:
• Атрофия и фиброз ацинусов и расширение протоков
• Мононуклеарная воспалительная реакция
• Иногда-плоская метаплазия эпителия протоков
д) Клинические особенности:
1. Проявления хронического панкреатита:
• Наиболее частые жалобы/симптомы:
о Рецидивирующие приступы болей в эпигастрии, иногда иррадиирующих в спину
о Диарея вследствие экзокринной недостаточности
о Потеря веса вследствие экзокринной дисфункции, болей или обструкции двенадцатиперстной кишки
• Клинический профиль:
о Пациент с хроническим алкоголизмом в анамнезе, рецидивирующими приступами болей в эпигастрии, диареей и потерей веса
о Диагноз обычно ставится лишь спустя несколько лет после появления первых симптомов
• Результаты лабораторных исследований:
о Анализы крови или кала нечувствительны или неспецифичны; они информативны лишь в далеко зашедших случаях
о На ранних стадиях заболевания информативны тесты гормональной стимуляции экзокринной функции поджелудочной железы
2. Демография:
• Возраст:
о Средний возраст: пятое десятилетие жизни
• Пол:
о Мужчины > женщины
3. Эпидемиология:
о Чаще встречается в развивающихся странах
4. Течение и прогноз:
• Формирование псевдокист
• Сахарный диабет приблизительно у 1/3 пациентов
• Тромбоз селезеночной вены, портальная гипертензия
• Высокая частота рака поджелудочной железы: около 4% в течение 20 лет
• Высокая смертность: 30% в течение 10 лет, 55% в течение 20 лет
5. Лечение хронического панкреатита:
• Хирургическое или эндоскопическое вмешательство:
о Обструкция протоков и желудочно-кишечного тракта
о Желудочно-кишечные кровотечения
о Крупная псевдокиста или персистирующие жалобы
• При отсутствии серьезных осложнений — консервативное лечение (например, контроль болей, медикаментозное лечение сахарного диабета, и т.д.)
е) Диагностическая памятка:
1. Следует учесть:
• Необходимо дифференцировать от других причин, вызывающих дилатацию главного протока и атрофию поджелудочной железы
• Может быть трудно дифференцировать хронический панкреатит с очаговым фиброзом и фокальным увеличением железы от аденокарциномы поджелудочной железы
2. Советы по интерпретации изображений:
• Атрофия железы, расширение главного панкреатического протока и внутрипротоковые конкременты/кальцинаты паренхимы-основные признаки хронического панкреатита
ж) Список использованной литературы:
1. Choueiri NE et al: Advanced imaging of chronic pancreatitis. Curr Gastroenterol Rep. 12(2):114-20, 2010
2. Siddiqi AJ et al: Chronic pancreatitis: ultrasound, computed tomography, and magnetic resonance imaging features. Semin Ultrasound CT MR. 28(5):384-94,2007
3. Bruno MJ: Chronic pancreatitis. Gastrointest EndoscClin N Am. 15(1):55-62, viii, 2005
4. Lankisch PG: The problem of diagnosing chronic pancreatitis. Dig Liver Dis. 35(3):131-4, 2003
5. VargheseJCet al: Value of MR pancreatography in the evaluation of patients with chronic pancreatitis. Clin Radiol. 57(5):393-401, 2002
— Также рекомендуем «УЗИ, КТ при муцинозной кистозной опухоли поджелудочной железы»
Редактор: Искандер Милевски. Дата публикации: 9.11.2019
Источник
Лучевая диагностика острого панкреатита
а) Терминология:
1. Сокращения:
• Интерстициальный отечный панкреатит (interstitial edematous pancreatitis-IEP), панкреонекроз (necrotizing pancreatitis-NP)
• Острое скопление секрета поджелудочной железы (acute pancreatic fluid collection — APFC), ± инфекция
• Очаг острого некроза (acute necrotic collection — ANC), ± инфекция
2. Определения:
• Острый воспалительный процесс в поджелудочной железе, сопровождающийся вариабельным поражением местных тканей и отдаленных органов и систем
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Увеличенная поджелудочная железа, перипанкреатическое скопление жидкости, отек и облитерация слоев жировой клетчатки
• Размеры:
о Очаговое или диффузное утолщение
2. УЗИ при остром панкреатите:
• УЗИ в черно-белом режиме:
о При легком течении панкреатита УЗИ-симптоматика может быть не выражена или отсутствовать вовсе
о Увеличенная гипоэхогенная поджелудочная железа: интерстициальный отек
о Размытость контуров поджелудочной железы: отек железы и перипанкреатический экссудат
о Гетерогенность эхо-текстуры: интрапанкреатический некроз или кровоизлияние
о Абсцесс поджелудочной железы или очаги инфекционного поражения: с помощью УЗИ подтверждаются с трудом; толстостенные, чаще всего анэхогенные структуры, внутри которых определяются эхосигналы и детрит
о Конкременты желчного пузыря или желчных протоков
• Цветовая допплерография:
о Информативна при диагностике псевдоаневризм и воротно-селезеночного венозного тромбоза
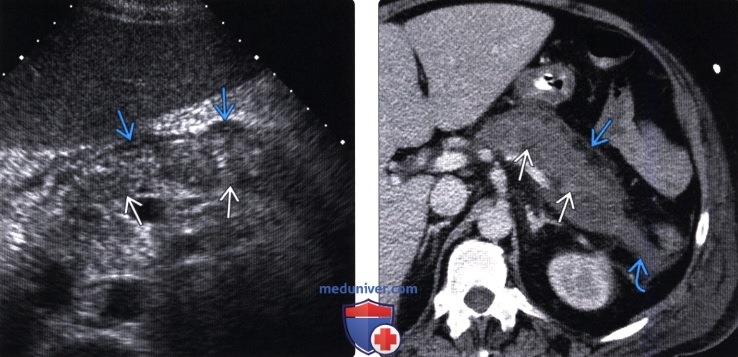
(Левый) На поперечном УЗ срезе брюшной полости визуализируется гетерогенная гипоэхогенная поджелудочная железа, что соответствует картине интерстициального отечного панкреатита. Спереди от тела поджелудочной железы определяется ги-поэхогенная перипанкреатическая жидкость, соответствующая острому скоплению секрета поджелудочной железы.
(Правый) У этого же пациента при КТ с контрастным усилением визуализируется гетерогенная низкоконтрастная поджелудочная железа, что соответствует картине интерстициального отечного панкреатита. Тело поджелудочной железы окружено зоной перипанкреатического отека; кроме того, в области хвоста железы определяется скопление секрета поджелудочной железы.
3. КТ при остром панкреатите:
• Очаговое или диффузное увеличение поджелудочной железы, нечеткость ее контуров, инфильтрация перипанкреатической жировой клетчатки
• Гомогенное или слегка гетерогенное усиление контраста (интерстициальный отечный панкреатит); очаговые или диффузные участки отсутствия контрастирования (некроз)
• Осложнения:
о Перипанкреатические очаги (острые скопления секрета поджелудочной железы и очаги острого некроза) не имеют четко выраженной стенки <4 недель после начала заболевания
о Поздние очаги имеют четкую контрастную стенку: псевдокисты-на месте скоплений секрета поджелудочной железы; отграниченный некроз — на месте очагов острого некроза
о Псевдоаневризма: кистозное сосудистое образование, контрастируемое также, как и прилегающие кровеносные сосуды
о Тромбоз воротной/селезеночной вен: контрастирования тромбированных вен не происходит
о Инфекция: наличие газа, за исключением случаев толстокишечного свища и проведения инвазивных вмешательств
4. МРТ при остром панкреатите:
• Т2-ВИ с подавлением жира
о Очаги, зоны некроза: гиперинтенсивны
о Перипанкреатический отек, инфильтрация жидкости: гиперинтенсивны
• Т1-ВИ с контрастным усилением
о Контрастирование: гомогенное или слегка гетерогенное (интерстициальный отечный панкреатит) по сравнению с очаговыми или диффузными участками отсутствия контрастирования (некроз)
о Окклюзии сосудов: дефекты заполнения или отсутствие контрастирования сосудов
• МР холангиопанкреатография:
о Расширенный или неизмененный главный проток поджелудочной железы (main pancreatic duct-MPD)
о Конкременты желчного пузыря, холедохолитиаз: дефекты заполнения желчного пузыря или общего желчного протока
5. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о КТ с контрастным усилением
• Рекомендации по методике проведения исследования:
о УЗИ-оптимальный метод диагностики холелитиаза при остром панкреатите неясной этиологии
о КТ с контрастным усилением — наиболее информативный метод оценки распространенности воспаления, выявления некроза и осложнений в поздние фазы заболевания
о МРТ-наиболее информативный метод диагностики холедохолитиаза (МР холангиопанкреатография); также это исследование проводится пациентам, которым невозможно провести КТ с контрастным усилением
(Левый) На поперечном срединном УЗ срезе в ложе поджелудочной железы определяется гетерогенное скопление, содержащее нежидкостные фрагменты, что указывает на развитие некроза поджелудочной железы и перипанкреатических тканей.
(Правый) У этого же пациента при КТ с контрастным усилением на поперечной томограмме наблюдается полное отсутствие контрастирования тела и хвоста поджелудочной железы, что характерно для панкреонекроза. Также определяется пери панкреатическое скопление жидкости, содержащее нежидкостные фрагменты, это указывает на острый некроз перипанкреатических тканей и формирование очага острого некроза.
в) Дифференциальная диагностика острого панкреатита:
1. Инфильтративный рак поджелудочной железы:
• Гетерогенное гипоэхогенное образование неправильной формы
• Резкая обструкция и расширение протока поджелудочной железы
• Метастазы в регионарных лимфоузлах: лимфоузлы ворот селезенки и ворот печени
• Инвазия в соседние органы: двенадцатиперстную кишку, желудок, печень, брыжейку
2. Лимфома и метастазы:
• Узловатая массивная поджелудочная железа, увеличенная вследствие инфильтрации
• Забрюшинная лимфаденопатия
• Перипанкреатический инфильтрат (облитерация жировых прослоек)
3. Аутоиммунный панкреатит:
• Очаговое или диффузное увеличение в размерах
• Сужение протока поджелудочной железы
• Отсутствие кальцинатов или скоплений жидкости
4. Перфоративная язва двенадцатиперстной кишки:
• При пенетрации язвы может развиться инфильтрация переднего параренального пространства, симулирующая панкреатит
• <50% случаев выявляются признаки экстралюминального газа или скопления контрастного вещества
• Может вызывать поражение головки поджелудочной железы
5. «Шоковая» поджелудочная железа:
• Инфильтрация перипанкреатической и брыжеечной жировой клетчатки после эпизода падения артериального давления (например при тупой травме)
• Сама поджелудочная железа выглядит неизмененной или диффузно увеличена в размерах
(Левый) На поперечном УЗ срезе определяется увеличенная гипоэхогенная поджелудочная железа, что характерно для острого панкреатита. Спереди от железы определяется скопление жидкости. Наличие и распространенность некроза оценить трудно.
(Правый) У того же пациента при КТ с контрастным усилением на поперечной томограмме большая часть поджелудочной железы не контрастируется, что указывает на развитие некроза; в хвосте железы определяется остаточная жизнеспособная ткань. Граница между передним краем поджелудочной железы и очагом острого некроза различима с трудом.
г) Патология:
1. Общая характеристика:
• Этиология:
о Алкоголь/конкременты желчных путей/метаболические нарушения/инфекция/травма/употребление наркотиков/эндоскопическая ретроградная холангиопанкреатография
о Патогенез: развивается вследствие рефлюкса ферментов поджелудочной железы, желчи, содержимого двенадцатиперстной кишки и повышения давления в протоках:
— Блокада главного или терминального протока поджелудочной железы
— Отек, спазм; недостаточность сфинктера Одди
• Генетика:
о Наследственный панкреатит: аутосомно-доминантный, неполная пенетрантность
• Сопутствующая патология:
о Нарушения эмбриогенеза:
— Кольцевидная поджелудочная железа: нарушение миграции и слияния вентрального зачатка железы с дорсальным
— Разделенная поджелудочная железа (pancreas divisum): вентральный и дорсальный зачатки железы не слились; относительная обструкция малого сосочка
2. Макроскопические и хирургические особенности:
• Увеличение размеров железы, некроз, скопление жидкости
3. Микроскопия:
• Интерстициальный отечный панкреатит
о Отек, застой, лейкоцитарные инфильтраты
• Острый геморрагический панкреатит
о Деструкция ткани, некроз жировой клетчатки и кровоизлияния
д) Клинические особенности:
1. Проявления острого панкреатита:
• Наиболее частые жалобы/симптомы:
о Острое начало, боли в эпигастрии, обычно иррадиирующие в спину
о Болезненность, повышение температуры тела, тошнота, рвота
• Клинический профиль:
о Диагноз ставится на основании минимум двух из трех приведенных ниже признаков:
— Боли в животе, характерные для панкреатита
— Уровень липазы или амилазы >3 раза превышает норму
— При КТ с контрастным усилением, МРТ или УЗИ выявляются изменения, соответствующие острому панкреатиту
о Другие: гипергликемия, повышение активности лактатдеги-дрогеназы (lactate dehydrogenase-LDH), лейкоцитоз, гипо-кальциемия, снижение гематокрита, повышение азота мочевины крови (blood urea nitrogen-BUN)
2. Демография:
• Возраст:
о Обычно у молодых и пациентов среднего возраста
• Пол:
о Мужчины > женщины
3. Течение и прогноз:
• Пересмотренная Атлантская классификация острого панкреатита: ранняя фаза <1 недели, поздняя фаза > 1 недели:
о Ранняя фаза: тяжесть заболевания определяется исключительно клиническими параметрами (шкалы тяжести органной недостаточности APACHE II, Ranson, Marshall, синдром системной воспалительной реакции организма)
о Поздняя фаза: тяжесть состояния, кроме клинической картины, определяется результатами лучевых/морфологических исследований
• Клиническая: тяжесть определяется наличием органной недостаточности; три степени:
о Легкая: местные или системные осложнения отсутствуют, отсутствует органная недостаточность; обычно разрешается в раннюю фазу; летальные исходы очень редки
о Средней тяжести: транзиторная органная недостаточность (длительностью <48 часов); местные или системные осложнения; может разрешаться спонтанно; скопления жидкости и некроз могут потребовать длительного лечения
о Тяжелая: персистирующая органная недостаточность (длительностью >48 часов)
• Лучевые исследования: индекс тяжести по результатам КТ (СТ severity index-CTSI): балльная система оценки, основанная на распространенности некроза и выделяющая пять стадий (А-Е)
• Осложнения:
о Скопления секрета поджелудочной железы эволюционируют в псевдокисты, очаги острого некроза — в очаги отграниченного некроза (walled-off necrosis-WON); оба этих патологических образования могут инфицироваться
о ЖКТ: кровоизлияния, инфаркты, обструкция, кишечная непроходимость
о Желчные пути: механическая желтуха
о Сосудистые нарушения: псевдоаневризма, воротно-селезеночный венозный тромбоз, кровотечение
о Диссеминированное внутрисосудистое свертывание (disseminated intravascular coagulation-DIC), шок, почечная недостаточность
4. Лечение острого панкреатита:
• Интерстициальный отечный панкреатит: консервативное лечение; голод (nothing by mouth — NPO); декомпрессия желудка через зонд; анальгетики, антибиотики
• Осложненный интерстициальный отечный панкреатит: инфицированные или вызывающие обструкцию скопления экссудата требуют дренирования (хирургическим, эндоскопическим или чрескожным путем)
• Панкреонекроз: необходимость вмешательства определяется индексом тяжести по результатам КТ; инфицированный очаг некроза требует дренирования (хирургического/через катетер)
е) Диагностическая памятка:
1. Следует учесть:
• Исключите другую патологию, которая может вызывать «перипанкреатическую инфильтрацию»
2. Советы по интерпретации изображений:
• Массивная, неравномерно увеличенная поджелудочная железа в сочетании с облитерацией перипанкреатической жировой клетчатки, перипанкреатическими скоплениями жидкости и очагами некроза и формирующимися абсцессами
ж) Список использованной литературы:
1. Banks PA et al: Classification of acute pancreatitis-2012: revision of the Atlanta classification and definitions by international consensus. Gut. 62(1):102-11, 2013
2. Thoeni RF: The revised atlanta classification of acute pancreatitis: its importance for the radiologist and its effect on treatment. Radiology. 262(3):751-64, 2012
3. O’Connor OJ et al: Imaging of acute pancreatitis. AJR Am J Roentgenol. 197(2):W221-5, 2011
4. Balthazar EJ: Acute pancreatitis: assessment of severity with clinical and CT evaluation. Radiology. 223(3):603-13, 2002
— Также рекомендуем «УЗИ при псевдокисте поджелудочной железы»
Редактор: Искандер Милевски. Дата публикации: 8.11.2019
Источник

