Лучевая диагностик а хронического панкреатита
МОСКОВСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИКО-СТОМАТОЛОГИЧЕСКИЙ УНИВЕРСИТЕТ
Кафедра лучевой диагностики
Реферат
«Лучевая диагностика хронического панкреатита»
Выполнила студентка 3 курса
лечебного факультета
дневного отделения 26 группы
Савватеева А.И.
Москва
2011
Содержание
1. ВВЕДЕНИЕ
1.1. Эпидемиология хронического панкреатита
1.2. Классификация хронического панкреатита
2. ОСНОВНАЯ ЧАСТЬ
2.1. Лучевая диагностика
2.1.1. Обзорная рентгенография органов брюшной полости
2.1.2. Ультразвуковое исследование (УЗИ) поджелудочной железы
2.1.3. Компьютерная томография (КТ) поджелудочной железы
2.1.4. Магнитно-резонансовая томография (МРТ)
2.1.5. Магнитно-резонансовая холангио-панкреатография
2.1.6.Эндоскопическая ретроградная панкреатохолангиография
2.1.7. Эндоскопическая ультрасонография (ЭУС)
2.1.8. Эндоскопическое исследование двенадцатиперстной кишки, желудка и пищевода
2.1.9. Ангиография поджелудочной железы
3. ЗАКЛЮЧЕНИЕ
4. СПИСОК ИСПОЛЬЗУЕМОЙ ЛИТЕРАТУРЫ
1. ВВЕДЕНИЕ
На сегодняшний день заболевания, протекающие со снижением ферментативной функции поджелудочной железы и слизистой оболочки тонкого кишечника, занимают значительное место в структуре болезней желудочно–кишечного тракта.Термином хронический панкреатит обозначают группу хронических заболеваний поджелудочной железы различной этиологии, преимущественно воспалительной природы, с фазово–прогрессирующими очаговыми, сегментарными или диффузными дегенеративными или деструктивными изменениями ее экзокринной ткани, атрофией железистых элементов (панкреоцитов) и замещением их соединительной (фиброзной) тканью, изменениями в протоковой системе поджелудочной железы с образованием кист и конкрементов, с различной степенью нарушения экзокринной и эндокринной функций.
1.1.Эпидемиология хронического панкреатита
За последние тридцать лет отмечен более чем двухкратный рост числа хронических и острых панкреатитов. Частота госпитализаций пациентов с диагнозом хронического панкреатита в различных частях света приблизительно одинакова.
В развитых странах хронический панкреатит стал встречаться в более молодом возрасте. Пик заболеваемости среди мужчин наблюдается в возрасте от 45 до 54 лет, а затем снижается. У женщин пик заболеваемости приходится к 35 годам и далее остаётся стабильным.
В популяционных исследованиях было отмечено, что мужчины заболевают хроническим панкреатитом чаще (6.7 случаев на 100 тыс. населения), чем женщины (3.2 случаев на 100 тыс. населения).
Доля алкогольного панкреатита в последние годы возросла с 40 до 75%. Алкогольная этиология хронического панкреатита чаще встречается среди мужчин, а билиарнозависимый, гиперлипидемический и идиопатический хронический панкреатит чаще наблюдается у женщин.
Накапливается все больше фактов о связи хронического панкреатита с сахарным диабетом. Частота возникновения патологии постоянно растет за счет употребления алкоголя и улучшения методов диагностики.
1.2. Классификация хронического панкреатита
Существует большое количество различных классификаций панкреатита. Только в отечественной медицине насчитывается более 40 классификаций, основанных на разных признаках. Данное разнообразие классификаций не помогло, а затруднило развитие представлений о причинах, патогенезе, клинике, диагностике и лечении панкреатита.
Одной из наиболее часто используемых классификаций служит Марсельско-Римская классификация (1988 г.), которая представляет собой модификацию Марсельской классификации (1983 г.) В 1983 г. на II Международном симпозиуме в Марселе, было решено отказаться от выделения «острого рецидивирующего панкреатита» и «хронического рецидивирующего панкреатита», поскольку на практике часто не удается четко их разделить.
Принято решение выделить две формы хронического панкреатита:
1) Хронический панкреатит с фокальным некрозом, сегментарным или диффузным фиброзом с наличием (или без):
1. Кальцинатов.
2. Расширения и деформации протоковой системы железы.
3. Воспалительной инфильтрации, формирования кист.
2) Хронический обструктивный панкреатит, для которого характерно расширение и (или) деформация протоковой системы, атрофия паренхимы, диффузный фиброз проксимальнее места окклюзии протока.
В зависимости от клинической симптоматики предложено выделять хронический обструктивный панкреатит:
1) Латентный или субклинический хронический обструктивный панкреатит, когда в поджелудочной железе обнаруживаются морфологические изменения, нарушения функции органа, однако отчетливых клинических симптомов болезни нет.
2) Болевой хронический обструктивный панкреатит, характеризующийся наличием периодических или постоянных болей в животе.
3) Безболевой хронический обструктивный панкреатит, протекающий с экзо- и (или) эндокринной недостаточностью поджелудочной железы с осложнениями или без них.
При несомненных достоинствах Марсельская классификация 1983 г. мало применима в широкой клинической практике. Для ее использования необходимо выполнение эндоскопической ретроградной панкреатохолангиографии (ЭРПХГ) и биопсии железы с последующим гистологическим исследованием.
Прижизненное гистологическое (в отличии от цитологического) исследование поджелудочной железы вообще пока малоприемлемо, за исключением лиц, подвергшихся лапаротомии. Таким образом, получение основных параметров, необходимых для разделения панкреатитов соответственно Марсельской классификации, встречает большие, почти непреодолимые трудности.
Возникла необходимость создания классификации близкой к Марсельской, но базирующейся в основном на выполнимых клинико-инструментальных данных.
Эта классификация включает три основных типа хронического панкреатита.
1) Хронический кальцифицирующий панкреатит.
Наиболее частая причина — алкоголь. В результате воспаления и изменения структуры мельчайших протоков поджелудочной железы происходит сгущение секрета с образованием пробок, богатых белком и кальцием. В этом процессе важную роль играет понижение концентрации литостатина (белка, препятствующего камнеобразованию).
2) Хронический обструктивный панкреатит.
Наблюдается при выраженных сужениях главного панкреатического протока или его крупных ветвей, либо патологии Фатерова соска. Причины развития: желчнокаменная болезнь, травма, опухоль, врожденные дефекты, алкоголь. Встречается нечасто.
3) Хронический паренхиматозно-фиброзный (воспалительный) панкреатит, также сравнительно нечастая форма.
Представленная классификация достаточно широко используется в развитых странах. Уязвимым местом считают выделение «кальцифицирующего панкреатита». К нему можно относить как случаи с наличием кальцинатов железы, так и с их отсутствием, допуская возможность их развития в будущем.
2. ОСНОВНАЯ ЧАСТЬ
2.1. Лучевая диагностика
2.1.1. Обзорная рентгенография органов брюшной полости
Обзорная рентгенографияверхнего отдела брюшной полости имеет больше академическое значение в диагностике хронического панкреатита, однако характерные изменения удается выявить лишь у больных с выраженным обызвествлением паренхимы железы и/или достаточно крупными обызвествленными конкрементами в панкреатическом протоке.
Типичным рентгенологическим признаком хронического панкреатита является кальциноз железы с характерной локализацией вблизи II поясничного позвонка.
Наиболее частой причиной кальциноза бывает алкоголь, но его причиной могут стать также тяжелая форма белково-калорийной недостаточности питания, гиперпаратиреоз, наследственный и посттравматический панкреатит.
Рис. 1. Рентгенография органов брюшной полости. Определяются множественные кальцификаты в поджелудочной железе, характерные для хронического панкреатита.
2.1.2. Ультразвуковое исследование (УЗИ) поджелудочной железы
УЗИ относится к необходимым исследованиям при подозрении на патологический процесс в поджелудочной железе.
Обычно для определения нижней границы тела и хвоста железы ориентиром служит селезеночная вена. Границы головки определяются соотносительно двенадцатиперстной кишки. Исследование можно считать полноценным, если визуализирован проток поджелудочной железы. Обычно это удается у 70-80% обследованных.
В пользу хронического панкреатита наиболее часто свидетельствует увеличение эхогенной плотности железы, появление неровности контуров и изменение размеров. У части больных отмечается уменьшение железы, выявляются кальцинаты и деформации протоков железы.
Различным вариантом хронического панкреатита присуща различная эхографическая картина:
— При отечно-интерстициальном (подостром) варианте нередко отмечается увеличение размеров железы, наличие участков низкой плотности, явная нечеткость контуров железы за счет отека парапанкреатической клетчатки.
— Для паренхиматозного (рецидивирующего) варианта хронического панкреатита характерны нормальные размеры железы, умеренное ее уплотнение, волнистость контуров.
— Фиброзно-склеротический (индуративный) хронический панкреатит протекает с выраженным увеличением плотности железы, иногда с включением участков известковой плотности. Железа чаще неравномерно уменьшена в размерах. Нередки деформации и расширения крупных протоков железы.
— При кистозной форме хронического панкреатита выявляются мелкие кисты (до 15 мм в диаметре). Размеры железы нередко бывают увеличены. Часто отмечаются деформации и расширения протоков железы.
Источник
Лучевая диагностика хронического панкреатита
а) Терминология:
1. Сокращения:
• Главный проток поджелудочной железы (ГППЖ)
• Общий желчный проток (ОЖП)
2. Определения:
• Прогрессирующее необратимое воспалительное и фиброзирующее заболевание поджелудочной железы
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Расширенный главный проток, содержащий конкременты
• Локализация:
о Диффузное или очаговое поражение паренхимы поджелудочной железы
• Размеры:
о Обычно атрофичная
о Фокальное увеличение на 30-40%, особенно головки железы; может симулировать аденокарциному
• Морфология:
о Воспалительное заболевание поджелудочной железы, характеризуемое необратимыми нарушениями морфологии и функции
о Кальцинаты поджелудочной железы:
— У 40-60% пациентов с алкогольным панкреатитом
— Около 90% кальцифицирующего панкреатита связано с алкоголизмом
о Псевдокисты формируются почти в 40% случаев
2. УЗИ при хроническом панкреатите:
• УЗИ в черно-белом режиме:
о Информативность только лишь ультразвукового исследования ограничена:
— Кальцинаты/конкременты: акустические тени частично скрывают поджелудочную железу и прилегающие структуры
— Края нечеткие, определение контуров железы затруднено о На ранних стадиях или во время обострений хронического панкреатита железа может быть увеличена; увеличение железы бывает фокальным или диффузным о Гетерогенная эхо-структура:
— Гипоэхогенная: воспаление
— Гиперэхогенная: фиброз и кальцификация
о Расширенный главный проток поджелудочной железы (контуры неровные, гладкие или четкообразные)-до 90% случаев
о Кальциноз поджелудочной железы:
— Конкременты в просвете протоков: отложения карбоната кальция во внутрипротоковых белковых пробках
— Кальцинаты паренхимы
о Неровные контуры поджелудочной железы
о Псевдокисга: однокамерная, анэхогенная, с четкими контурами
о Расширение общего желчного протока: 5-10%:
— Постепенное сужение гладких стенок, в отличие от аденокарциномы (резкое пресечение протока)
• Цветовая допплерография:
о Воротно-селезеночный венозный тромбоз: 5%
о Образование артериальной псевдоаневризмы
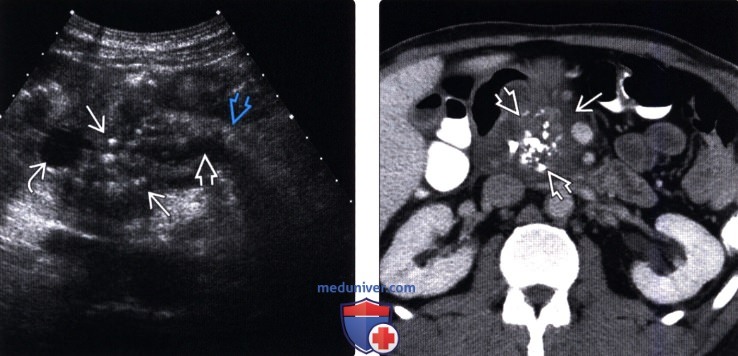
(Левый) На поперечном УЗ срезе определяются кальцинаты паренхимы увеличенной головки поджелудочной железы. Отмечается расширение протоков атрофичных тела и хвоста железы. Также обратите внимание на расширенный общий желчный проток. Края поджелудочной железы неразличимы.
(Правый) При КТ у этого же пациента определяется увеличенная головка поджелудочной железы с многочисленными кальцинатами паренхимы. Перипанкреатический отек BE и исчезновение четких контуров железы указывают на обострение хронического панкреатита.
3. Рентгенография при хроническом панкреатите:
• Мелкие кальцинаты неправильной формы (локальные или диффузные)
• Дилатация желудка вследствие обструкции двенадцатиперстной кишки
4. Рентгеноскопия при хроническом панкреатите:
• Верхние отделы ЖКТ:
о Утолщенные неправильной формы складки слизистой двенадцатиперстной кишки
о Стриктура и дилатация проксимального отдела двенадцатиперстной кишки
о Увеличение фатерова сосочка (симптом Поппеля)
• Эндогенная ретроградная холангиопанкреатография:
о Четкообразно расширенный деформированный главный проток поджелудочной железы и его боковые ветки
о Дефекты заполнения главного протока поджелудочной железы: внутрипротоковые конкременты
о Общий желчный проток может быть расширен и сужаться в дистальном направлении
5. КТ при хроническом панкреатите:
• Атрофия железистой ткани, кальцинаты паренхимы
• Расширенный главный проток поджелудочной железы, внутрипротоковые конкременты
• Интра- и перипанкреатические кисты
• Гетерогенное контрастирование
• Очаговое образование пониженной плотности (фиброз и некроз жировой клетчатки) вариабельной контрастности
6. МРТ при хроническом панкреатите:
• Т1-ВИ:
о Снижение интенсивности сигнала вследствие утраты белкового субстрата
• Т2-ВИ с подавлением жира:
о Псевдокиста, зоны некроза: гиперинтенсивны
о Конкременты желчного пузыря, внутрипротоковые конкременты: исчезновение сигнала в просвете протоков
• Т1-ВИ с контрастированием и подавлением жира:
о Гетерогенный характер контрастирования вследствие воспаления и фиброза
о Тромбоз сосудов: дефект заполнения или окклюзия
• МР холангиопанкреатография:
о Расширенный главный проток поджелудочной железы, обычно постепенно сужающийся
о В тяжелых случаях-расширение боковых ветвей протоков
о Деструкция протоков: главный проток поджелудочной железы сообщается с псевдокистой, кишкой или плевральной полостью
о Общий желчный проток может быть расширен, иметь гладкие стенки и сужающийся просвет
7. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о Для выявления заболевания на ранних стадиях — эндоскопическое ультразвуковое исследование; для оценки морфологических изменений — МР холангиопанкреатография, КТ с контрастным усилением
• Рекомендации по методике проведения исследования:
о МР холангиопанкреатография — наиболее информативный метод оценки главного протока поджелудочной железы и боковых ветвей
о МРТ с контрастированием помогает дифференцировать опухоль от увеличения железы вследствие воспаления
о КТ-наиболее информативный метод оценки распространенности кальциноза и воспалительных изменений при обострении хронического панкреатита
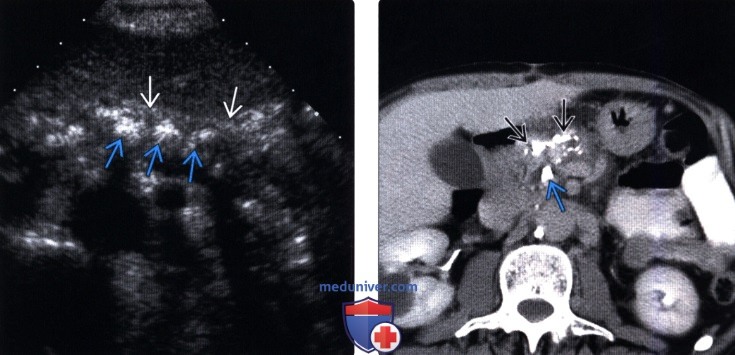
(Левый) На поперечном УЗ срезе определяются множественные крупные кальцинаты тела поджелудочной железы. Паренхима атрофична и гетерогенна, края железы неразличимы.
(Правый) У того же пациента при КТ определяются кальцинаты головки и шейки поджелудочной железы, а также крупный конкремент в просвете дистального отдела главного протока поджелудочной железы. Увеличение головки поджелудочной железы может симулировать опухоль.
в) Дифференциальная диагностика хронического панкреатита:
1. Инфильтративная карцинома поджелудочной железы:
• Неправильной формы гетерогенное гипоэхогенное объемное образование
• Резкая обструкция и расширение протока поджелудочной железы
• Метастазы в регионарных лимфоузлах ворот селезенки и печени
• Инвазия в соседние органы: двенадцатиперстную кишку, желудок, печень, брыжейку
2. Острый панкреатит:
• Диффузное/очаговое увеличение объема паренхимы
• Снижение эхогенности воспаленной паренхимы
• Расширение протоков поджелудочной железы наблюдается нечасто
• Отсутствие кальциноза поджелудочной железы
• Перипанкреатический отек и скопление жидкости
3. Внутрипротоковая папиллярная муцинозная опухоль поджелудочной железы:
• Низкозлокачественная опухоль, развивающаяся из главного протока поджелудочной железы или его ветвей
• Поражение главного протока поджелудочной железы может симулировать хронический панкреатит
• Расширение главного протока поджелудочной железы и атрофия паренхимы
4. Бороздковый панкреатит:
• Очаговый хронический панкреатит в области панкреатодуоденальной борозды
• Пласт фиброзной ткани между поджелудочной железой и утолщенной стенкой двенадцатиперстной кишки
• Сужение дистального отдела общего желчного протока с гладкими стенками
5. Аутоиммунный панкреатит:
• Фокальное или диффузное увеличение
• Суженный проток поджелудочной железы
• Отсутствие кальциноза и скоплений жидкости
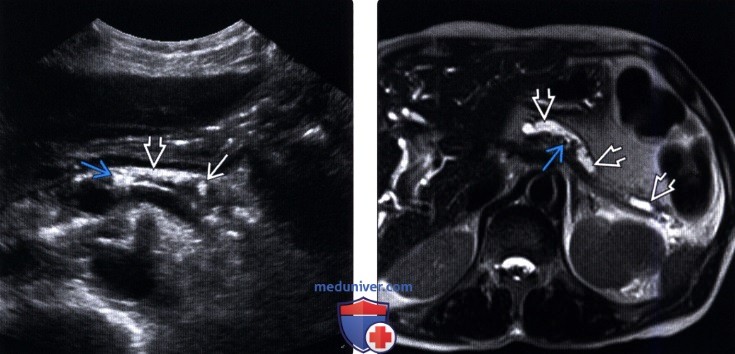
(Левый) На поперечном УЗ срезе визуализируется эхогенная атрофичная железа, внутрипротоковые и паренхимальные кальцинаты. Дистальная часть те-ла/хвост железы скрыты кишечными газами.
(Правый) У того же пациента на поперечной томограмме при Т2-взвешенной МРТ определяется расширение протоков тела и хвоста железы; эти изменения визуализируются лучше, чем при УЗИ. Внутрипротоковые конкременты определяются как очаги отсутствия сигнала.
г) Патология:
1. Общая характеристика:
• Этиология:
о Наиболее частая причина в США-злоупотребление алкоголем
о Гиперлипидемия, гиперпаратиреоз (гиперкальциемия), травма
о Идиопатический-до 40%
о Конкременты желчного пузыря не считаются фактором риска о Патогенез: хронический рефлюкс ферментов поджелудочной железы, желчи, содержимого двенадцатиперстной кишки и повышение давления в протоках:
— Блок главного или терминальных протоков поджелудочной железы
— Отек, спазм или недостаточность сфинктера Одди
— Перидуоденальный дивертикул или опухоль, вызывающие обструкцию
• Генетика:
о Кистозный фиброз
о Наследственный панкреатит: аутосомно-доминантный с неполной пенетрантностью
• Эмбриональная патология:
о Разделенная поджелудочная железа: малый сосок слишком мал, чтобы обеспечивать дренаж секрета поджелудочной железы, что приводит к хроническому стазу
о Кольцевидная поджелудочная железа: обструкция протоков и стаз секрета поджелудочной железы
2. Макроскопические и хирургические особенности:
• Тяжелая атрофия поджелудочной железы, расширенный главный проток железы, содержащий конкременты
• Участки множественных кальцинатов паренхимы
• Могут выявляться псевдокисты
3. Микроскопия:
• Атрофия и фиброз ацинусов и расширение протоков
• Мононуклеарная воспалительная реакция
• Иногда-плоская метаплазия эпителия протоков
д) Клинические особенности:
1. Проявления хронического панкреатита:
• Наиболее частые жалобы/симптомы:
о Рецидивирующие приступы болей в эпигастрии, иногда иррадиирующих в спину
о Диарея вследствие экзокринной недостаточности
о Потеря веса вследствие экзокринной дисфункции, болей или обструкции двенадцатиперстной кишки
• Клинический профиль:
о Пациент с хроническим алкоголизмом в анамнезе, рецидивирующими приступами болей в эпигастрии, диареей и потерей веса
о Диагноз обычно ставится лишь спустя несколько лет после появления первых симптомов
• Результаты лабораторных исследований:
о Анализы крови или кала нечувствительны или неспецифичны; они информативны лишь в далеко зашедших случаях
о На ранних стадиях заболевания информативны тесты гормональной стимуляции экзокринной функции поджелудочной железы
2. Демография:
• Возраст:
о Средний возраст: пятое десятилетие жизни
• Пол:
о Мужчины > женщины
3. Эпидемиология:
о Чаще встречается в развивающихся странах
4. Течение и прогноз:
• Формирование псевдокист
• Сахарный диабет приблизительно у 1/3 пациентов
• Тромбоз селезеночной вены, портальная гипертензия
• Высокая частота рака поджелудочной железы: около 4% в течение 20 лет
• Высокая смертность: 30% в течение 10 лет, 55% в течение 20 лет
5. Лечение хронического панкреатита:
• Хирургическое или эндоскопическое вмешательство:
о Обструкция протоков и желудочно-кишечного тракта
о Желудочно-кишечные кровотечения
о Крупная псевдокиста или персистирующие жалобы
• При отсутствии серьезных осложнений — консервативное лечение (например, контроль болей, медикаментозное лечение сахарного диабета, и т.д.)
е) Диагностическая памятка:
1. Следует учесть:
• Необходимо дифференцировать от других причин, вызывающих дилатацию главного протока и атрофию поджелудочной железы
• Может быть трудно дифференцировать хронический панкреатит с очаговым фиброзом и фокальным увеличением железы от аденокарциномы поджелудочной железы
2. Советы по интерпретации изображений:
• Атрофия железы, расширение главного панкреатического протока и внутрипротоковые конкременты/кальцинаты паренхимы-основные признаки хронического панкреатита
ж) Список использованной литературы:
1. Choueiri NE et al: Advanced imaging of chronic pancreatitis. Curr Gastroenterol Rep. 12(2):114-20, 2010
2. Siddiqi AJ et al: Chronic pancreatitis: ultrasound, computed tomography, and magnetic resonance imaging features. Semin Ultrasound CT MR. 28(5):384-94,2007
3. Bruno MJ: Chronic pancreatitis. Gastrointest EndoscClin N Am. 15(1):55-62, viii, 2005
4. Lankisch PG: The problem of diagnosing chronic pancreatitis. Dig Liver Dis. 35(3):131-4, 2003
5. VargheseJCet al: Value of MR pancreatography in the evaluation of patients with chronic pancreatitis. Clin Radiol. 57(5):393-401, 2002
— Также рекомендуем «УЗИ, КТ при муцинозной кистозной опухоли поджелудочной железы»
Редактор: Искандер Милевски. Дата публикации: 9.11.2019
Источник