Лечение тяжелой формы панкреатита
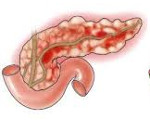
Острый панкреатит – воспаление поджелудочной железы. Симптомы острого панкреатита: острая, нестерпимая боль в области живота. В зависимости от того, какая часть железы воспалена, локализация боли возможна в правом или в левом подреберье, в подложечной области, боль может быть опоясывающей. Хронический панкреатит сопровождается потерей аппетита, нарушением пищеварения, острыми болями (как при острой форме), возникающими после употребления жирной, острой пищи или алкоголя.
Общие сведения
Панкреатит – заболевание, характеризующееся развитием воспаления в ткани поджелудочной железы. По характеру течения панкреатит разделяют на острый и хронический. Острый панкреатит занимает третье место среди заболеваний брюшной полости острого течения, требующих лечения в хирургическом стационаре. Первое и второе место занимают острые аппендицит и холецистит.
Согласно данным мировой статистики, в год острым панкреатитом заболевает от 200 до 800 человек из миллиона. Это заболевание чаще встречается у мужчин. Возраст больных колеблется в широких пределах и зависит от причин развития панкреатита. Острый панкреатит на фоне злоупотребления алкоголем возникает в среднем в возрасте около 39 лет, а при панкреатите, ассоциированном с желчекаменной болезнью, средний возраст пациентов – 69 лет.
Острый панкреатит
Причины
Факторы, способствующие возникновению острого панкреатита:
- злоупотребление алкоголем, вредные пищевые привычки (жирная, острая пища);
- желчекаменная болезнь;
- инфицирование вирусом (свинка, вирус Коксаки) или бактериальное заражение (микоплазма, кампилобактерии);
- травмы поджелудочной железы;
- хирургические вмешательства по поводу других патологий поджелудочной железы и желчевыводящих путей;
- прием эстрогенов, кортикостероидов, тиазидных диуретиков, азатиоприна, других лекарственных средств с выраженным патологическим действием на поджелудочную железу (медикаментозный панкреатит);
- врожденные аномалии развития железы, генетическая предрасположенность, муковисцидоз;
- воспалительные заболевании органов пищеварения (холецистит, гепатит, гастродуоденит).
Патогенез
В развитии острого воспаления поджелудочной железы согласно самой распространенной теории основным фактором выступает повреждение клеток преждевременно активированными ферментами. В нормальных условиях пищеварительные ферменты вырабатываются поджелудочной железой в неактивной форме и активизируются уже в пищеварительном тракте. Под воздействием внешних и внутренних патологических факторов механизм выработки нарушается, ферменты активизируются в поджелудочной железе и начинают переваривание ее ткани. Результатом становится воспаление, развивается отек ткани, поражаются сосуды паренхимы железы.
Патологический процесс при остром панкреатите может распространяться на близлежащие ткани: забрюшинную клетчатку, сальниковую сумку, брюшину, сальник, брыжейку кишечника и связки печении ДПК. Тяжелая форма острого панкреатита способствует резкому повышению уровня различных биологически активных веществ в крови, что ведет к выраженным общим нарушениям жизнедеятельности: вторичные воспаления и дистрофические расстройства в тканях и органах – легких, печени, почках, сердце.
Классификация
Острый панкреатит классифицируется по степени тяжести:
- легкая форма протекает с минимальным поражением органов и систем, выражается в основном интерстициальным отеком железы, легко поддается терапии и имеет благоприятный прогноз к быстрому выздоровлению;
- тяжелая форма острого панкреатита характеризуется развитием выраженных нарушений в органах и тканях, либо местными осложнениями (некроз тканей, инфицирование, кисты, абсцессы).
Тяжелая форма острого панкреатита может сопровождаться:
- острым скоплением жидкости внутри железы либо в околопанкреатическом пространстве, которые могут не иметь грануляционных или фиброзных стенок;
- панкреатическим некрозом с возможным инфицированием тканей (возникает ограниченная или разлитая зона отмирающей паренхимы и перипанкреатических тканей, при присоединении инфекции и развитием гнойного панкреатита повышается вероятность летального исхода);
- острой ложной кистой (скоплением панкреатического сока, окруженным фиброзными стенками, либо грануляциями, которое возникает после приступа острого панкреатита, формируется в течение 4 и более недель);
- панкреатическим абсцессом (скопление гноя в поджелудочной железе или близлежащих тканях).
Симптомы острого панкреатита
Характерные симптомы острого панкреатита.
- Болевой синдром. Боль может локализоваться в эпигастрии, левом подреберье, носить опоясывающий характер, иррадиировать под левую лопатку. Боль носит выраженный постоянный характер, в положении лежа на спине усиливается. Усиление боли происходит и после приема пищи, особенно – жирной, острой, жареной, алкоголя.
- Тошнота, рвота. Рвота может быть неукротимой, содержит желчь, не приносит облегчения.
- Повышение температуры тела.
- Умеренно выраженная желтушность склер. Редко – легкая желтуха кожных покровов.
Кроме того, острый панкреатит может сопровождаться диспепсическими симптомами (метеоризм, изжога), кожными проявлениями (синюшные пятна на теле, кровоизлияния в области пупка).
Осложнения
Опасность острого панкреатита заключается в высокой вероятности развития тяжелых осложнений. При инфицировании воспаленной ткани железы бактериями, обитающими в тонком кишечнике, возможен некроз участков железы и возникновение абсцессов. Это состояние без своевременного лечения (вплоть до хирургического вмешательства) может закончится летальным исходом.
При тяжелом течении панкреатита может развиться шоковое состояние и, как следствие, полиорганная недостаточность. После развития острого панкреатита в ткани железы могут начать формироваться псевдокисты (скопления жидкости в паренхиме), которые разрушают структуру железы и желчных протоков. При разрушении псевдокисты и истечении ее содержимого возникает асцит.
Диагностика
Диагностику панкреатита гастроэнтерологи осуществляют на основании жалоб, физикального осмотра, выявления характерных симптомов. При измерении артериального давления и пульса зачастую отмечают гипотонию и тахикардию. Для подтверждения диагноза служат лабораторные исследования крови и мочи, МСКТ и УЗИ органов брюшной полости, МРТ поджелудочной железы.
- Биохимия крови. При исследовании крови в общем анализе отмечаются признаки воспаления (ускорена СОЭ, повышено содержание лейкоцитов), в биохимическом анализе крови обнаруживают повышение активности панкреатических ферментов (амилаза, липаза), возможна гипергликемия и гипокальциемия. Может отмечаться билирубинемия и повышения активности печеночных ферментов.
- Биохимия мочи. Проводят определение концентрации ферментов в моче. При диагностировании острого панкреатита берут биохимический анализ мочи и определяют активность амилазы мочи.
- Инструментальные методы. Визуальное исследование поджелудочной железы и близлежащих органов (УЗИ, КТ, МРТ) позволяет выявить патологические изменения паренхимы, увеличение органа в объеме, обнаружить абсцессы, кисты, наличие камней в желчных протоках.

КТ ОБП. Признаки острого панкреатита: отек, диффузная неоднородность структуры поджелудочной железы.
Дифференциальную диагностику острого панкреатита проводят с:
- острым аппендицитом и острым холециститом;
- перфорациями полых органов (прободные язвы желудка и кишечника);
- острой кишечной непроходимостью;
- острым желудочно-кишечным кровотечением (кровоточащая язва желудка и 12п. кишки, кровотечение из варикозных вен пищевода, кишечное кровотечение);
- острый ишемический абдоминальный синдром.
Лечение острого панкреатита
При остром панкреатите показана госпитализация. Всем пациентам предписан постельный режим. Основными целями терапии является снятие болевого синдрома, снижение нагрузки на поджелудочную железу, стимуляция механизмов ее самовосстановления.
Терапевтические меры:
- новокаиновая блокада и спазмолитики для снятия выраженного болевого синдрома;
- голод, лед на область проекции железы (создание локальной гипотермии для снижения ее функциональной активности), питание осуществляют парентеральное, желудочное содержимое аспирируют, назначают антациды и ингибиторы протонной помпы;
- дезактиваторы панкреатических ферментов (ингибиторы протеолиза);
- необходимая коррекция гомеостаза (водно-электролитного, кислотно-основного, белкового баланса) с помощью инфузии солевых и белковых растворов;
- дезинтоксикационная терапия;
- антибиотикотерапия (препараты широкого спектра действия в больших дозировках) в качестве профилактики инфекционных осложнений.
Хирургическое лечение
Хирургическая тактика показана в случае выявления:
- камней в желчных протоках;
- скоплений жидкости в железе или вокруг нее;
- участков панкреатического некроза, кист, абсцессов.
К операциям, проводимым при остром панкреатите с образованием кист или абсцессов, относятся: эндоскопическое дренирование, марсупиализация кисты, цистогастростомия и др. При образовании участков некроза, в зависимости от их размера, проводят некрэктомию или резекцию поджелудочной железы. Наличие камней является показанием к операциям на протоке поджелудочной железы.
К хирургическому вмешательству могут прибегать и в случае сомнений в диагностики и вероятности пропустить другое хирургическое заболевание, требующее хирургического лечения. Послеоперационный период подразумевает интенсивные меры профилактики гнойно-септических осложнений и восстановительную терапию.
Лечение легкой формы панкреатита, как правило, не представляет трудностей, и положительная динамика отмечается уже в течение недели. Для излечения от тяжелой формы панкреатита требуется заметно больше времени.
Прогноз и профилактика
Прогноз при остром панкреатите зависит от его формы, адекватности терапии и наличия осложнений. Легкая форма панкреатита обычно дает благоприятный прогноз, а при некротических и геморрагических панкреатитах высока вероятность летального исхода. Недостаточное лечение и несоблюдение врачебных рекомендаций по диете и режиму могут привести к рецидивам заболевания и развитию хронического панкреатита.
Первичной профилактикой является рациональное здоровое питание, исключение алкоголя, острой, жирной обильной пищи, отказ от курения. Острый панкреатит может развиться не только у лиц, регулярно злоупотребляющих алкоголем, но и как следствие однократного приема спиртосодержащих напитков под жирную, жареную и острую закуску в больших количествах.
Источник
Острый панкреатит – это самопереваривание (аутолиз) тканей поджелудочной железы собственными пищеварительными ферментами. Таким образом, наименование заболевания («воспаление») не вполне корректно отражает суть патологического процесса – воспаление может иметь место, но оно присоединяется несколько позднее.

Острый панкреатит характеризуется не только наличием очагов в ткани поджелудочной железы, но и системным воздействием на организм
Если острый панкреатит не лечить или лечить неадекватными методами, возможен летальный исход – и не только потому, что промедление с квалифицированной помощью приводит к полному разрушению жизненно важного органа. Местные патологические изменения влекут тяжёлые гомеостатические нарушения – разрегуляцию нормальной деятельности всего организма.
Классификация
В основе классификации острого панкреатита лежат следующие особенности: причины, вызывающие заболевание (этиологические формы), и тяжесть течения заболевания.
Этиологические формы
- алиментарная (пищевая) и алкогольная;
- билиарная (связанная с состоянием желчевыводящей системы);
- травматическая;
- прочие.

Пристрастие к фаст-фуду и злоупотребление алкогольными напитками — частые причины развития заболевания
Согласно этой классификации, можно выделить следующие причины острого панкреатита:
- Переедание и злоупотребление алкоголем (в том числе разовое) – причина алиментарной и алкогольной формы заболевания.
- Воспаление или отсутствие жёлчного пузыря и протоков, расположенных вне печени, а также камни общего протока провоцируют развитие билиарной формы.
- Травма поджелудочной железы, в том числе и ятрогенная, вызванная медицинским вмешательством (проведением хирургической операции или диагностической процедуры) приводит к травматической форме.
Причины развития прочих форм:
- наличие аутоиммунного заболевания (васкулита, системной красной волчанки);
- сосудистая недостаточность;
- некоторые инфекционные заболевания (гепатиты, эпидимечиский паротит, цитомегаловирусная инфекция, мононуклеоз, ветряная оспа);

Билиарная форма заболевания, связанная с наличием камней в желчном пузыре, чаще развивается у женщин
- применение лекарственных препаратов (некоторых гормональных, антибактериальных, противоопухолевых, мочегонных средств);
- воспалительные и опухолевые заболевания соседних органов, язвенная болезнь;
- аллергия на химические агенты (в особенности проявление в виде анафилактического шока).
Чаще всего встречаются алиментарно-алкогольная и билиарная формы, причём первая превалирует у мужчин, вторая – у женщин.
Классификация по тяжести течения
Различают легкую (отечную) и среднетяжелую и тяжелую (деструктивные) формы.
Для лёгкой формы характерны следующие особенности:
- равномерный отёк органа без признаков воспаления в нём и прилежащей клетчатке;
- микроскопические очаги некроза, не визуализируемые при аппаратной диагностике;

Некротические очаги при легкой форме панкреатита не всегда удается обнаружить с помощью УЗИ
- незначительные нарушения функций органа;
- отсутствие тяжёлых осложнений;
- быстрый адекватный ответ на консервативное лечение;
- полная регрессия патологических изменений.
Тяжёлые формы панкреатита сопровождаются:
- местными осложнениями деструктивного (разрушающего ткани) характера, затрагивающими только поджелудочную железу и прилежащие ткани;
- системными осложнениями со стороны отдалённых органов;
- необратимыми анатомическими дефектами и стойкой функциональной недостаточностью как поджелудочной железы, так и других органов.

При тяжелых формах острого панкреатита могут развиться системные осложнения, требующие экстренной помощи
Распространённость некротического процесса (гибель клеток) на поджелудочной железе в связи с деструктивным острым панкреатитом квалифицируется следующим образом:
- мелкоочаговый панкреонекроз – поражение менее 30% органа;
- крупноочаговый панкреонекроз – поражение 30-50%;
- субтотальный панкреонекроз – поражение 50-75%;
- тотальный панкреонекроз – поражение более 75%.
Клиническая картина
Если картина неосложнённых форм острого панкреатита примерно одинакова и заканчивается первой фазой заболевания, то течение тяжёлых форм может варьировать в зависимости от присоединённых осложнений.
Симптомы острого панкреатита
Признаки острого панкреатита в лёгкой форме:
- многократная рвота, не приносящая облегчения;
- интенсивная распирающая боль опоясывающего характера, распространяющаяся на эпигастральную область, левую верхнюю часть живота, поясницу;
- вздутие кишечника.

Боли в левом подреберье и эпигастрии — частый симптом острого панкреатита
При тяжёлых формах перечисленные признаки могут дополняться следующими проявлениями:
- повышение температуры тела;
- бледность, синюшность или мраморность кожи;
- психическая заторможенность или, наоборот, возбуждение, бред;
- похолодание кистей и стоп;
- практически полное отсутствие перистальтики кишечника (парез).
Фазы острого панкреатита
В течение заболевания выделяют три фазы:
- токсическую (ферментную), которая длится пять суток;
- фазу реактивных воспалений длительностью с шестых суток до двух недель;
- фазу расплавления и отделения (секвестрации) некротической ткани, наступающую с третьей недели от дебюта заболевания.

При токсических осложнениях показано назначение инфузионной терапии
В первой фазе формируются некротические очаги, состояние больного может ухудшаться ввиду ферментативного эндотоксикоза — попадания в кровоток большого количества ферментов и метаболитов. Для этой фазы характерны осложнения, связанные с интоксикацией, нарушением функций удалённых органов. У пациентов с лёгкими формами ранних осложнений не наблюдается.
Наиболее тяжёлые формы осложнений развиваются у больных с субтотальным и тотальным панкреонекрозом.
Во второй фазе развивается закономерная воспалительная реакция на некротические очаги в поджелудочной железе, околопанкреатической клетчатке и брюшине. Это воспаление асептическое (неинфекционное), организм таким образом избавляется от погибших клеток. Реактивное воспаление обычно сопровождается высокой температурой.
В третьей фазе окончательно формируются секвестры – участки омертвевшей ткани в поджелудочной железе и прилежащих тканях. Эти очаги обычно отграничены от здоровых клеток грануляционной тканью и формируют так называемые ложные (постпанкреатические) кисты. В лёгких случаях микроочаги панкреонекроза подвергаются саморассасыванию. Крупные псевдокисты могут существовать годами и являются источником осложнений.

В третьей фазе острого панкреатита возможно формирование псевдокист
Такие образования особенно подвержены инфицированию и нагноению. Третья фаза – период гнойных осложнений.
Осложнения
Острый панкреатит может осложняться местными и системными патологическими изменениями. Местные осложнения поражают как собственно поджелудочную железу, так и забрюшинную клетчатку. Они разделяются на асептические и гнойные.
Асептические осложнения
К ним можно отнести:
- стерильный панкреонекроз (омертвение клеток без нагноения);
- острые жидкостные скопления (в отличие от кисты не имеющие грануляционной «сумки»);
- псевдокисты поджелудочной железы;
- ферментативный перитонит (асептическое воспаление брюшины), сопровождающийся выпотом в брюшную полость — асцитом.

Напряжение мышц передней брюшной стенки и резкая болезненность при надавливании — симптомы перитонита, одного из осложнений острого панкреатита
Гнойные осложнения
Среди главных следует выделить:
- ретроперитонеонекроз, или забрюшинная флегмона;
- абсцесс поджелудочной железы;
- инфицированный панкреонекроз;
- инфицированная псевдокиста;
- инфицированный перитонит;
- аррозивное (в результате поражения стенки сосуда в связи с гнойным процессом) кровотечение;
- панкреатический свищ, который выходит наружу или внутрь брюшины, кишки (другого органа) и выводит гнойное содержимое нагноившейся кисты.
Гнойные осложнения являются основной причиной смертности в третьей фазе. Забрюшинная флегмона и инфицированный панкреонекроз могут формироваться в более ранние сроки.
При распространённом панкреонекрозе септические осложнения могут присоединиться уже в первой-второй фазе.

Гнойные осложнения могут быть настолько опасны, что при не проведенных вовремя мероприятиях интенсивной терапии, возможен летальный исход
Системные осложнения
Под системными осложнениями подразумевается поражение отдалённых органов и систем, в их число входят:
- ферментативный шок (полиорганная недостаточность, обусловленная ферментативным эндотоксикозом);
- почечно-печёночная недостаточность;
- сердечно-сосудистая недостаточность;
- острое нарушение дыхания (респираторный дистресс-синдром);
- гидроторакс (выпот в плевральную полость);
- ТЭЛА (тромбоэмболия лёгочной артерии);
- сепсис;
- ДВС-синдром;
- энцефалопатия вследствие отёка, ишемии, геморрагического инсульта головного мозга;
- образование стресс-язв желудка и двенадцатиперстной кишки с перфорацией (нарушением целостности стенки) и кровотечением;
- панкреатогенный сахарный диабет.

Повышение уровня глюкозы в крови после перенесенного острого панкреатита может свидетельствовать о возникновении панкреатогенного сахарного диабета
Большинство перечисленных осложнений чаще всего являются причиной неблагоприятного исхода в первой фазе (кроме сепсиса, который является тяжёлым, нередко смертельным, осложнением третьей фазы).
Диагностика
Диагноз устанавливается по результатам клинико-анамнестического, лабораторного и инструментального исследования (УЗИ, компьютерной томографии, МРТ, эзофагогастродуоденоскопии). В случае необходимости выполняется диагностическая лапароскопия.
Ни один из лабораторных или инструментальных методов не позволяет провести точный дифференциальный диагноз между отёчной формой острого панкреатита и панкреонекрозом. Однако по результатам их совокупного применения можно достаточно чётко определить степень тяжести заболевания и прогнозировать исход. Для этого существуют разнообразные таблицы (шкалы), где каждому результату присваивается определённый балл. Их сумма сравнивается с эталонной, характерной для той или иной формы панкреатита.

Для максимально точной диагностики помимо результатов лабораторных исследований необходимы дополнительные данные
Такая методика позволяет быстро установить предварительный диагноз на догоспитальном этапе, назначить адекватное ситуации лечение и доставить больного в нужное отделение стационара. Впоследствии диагноз неоднократно уточняется.
Лечение острого панкреатита
После установления диагноза острый панкреатит лечение необходимо начинать немедленно, в условиях стационара.
Доврачебная помощь
Следует немедленно вызвать врача. До его приезда необходимо обеспечить покой.
Не рекомендуется, а по мнению некоторых врачей, недопустимо, применять болеутоляющие средства самостоятельно.
Это обусловлено следующими причинами:
- при тяжёлых формах обычные анальгетики из домашней аптечки вряд ли купируют болевой синдром;
- при лёгких формах применение обезболивания может смазать картину, затруднив диагностику;
- пероральный приём лекарств (как и еда, питьё) может усугубить тяжесть состояния ввиду усиления секреции панкреатического сока.

Попытки самодиагностики и самолечения панкреатита не только неэффективны, но и могут угрожать жизни больного
Самолечение в домашних условиях недопустимо. Острый панкреатит должен лечить квалифицированный специалист. Только такое условие минимизирует вероятность возможных осложнений с неблагоприятным исходом.
Лечение острого панкреатита в лёгкой форме
Лечить отёчный острый панкреатит можно консервативными методами в хирургическом отделении стационара. В таких случаях важно снизить секрецию панкреатического сока и нейтрализовать панкреатические ферменты. Больным обычно назначаются:
- полный голод в течение двух-трёх дней;
- удаление содержимого желудка;
- внутривенные инфузии;
- антиферментные препараты;
- антигистаминные препараты (H2-блокаторы);
- спазмолитические средства;
- обезболивание (нестероидные противовоспалительные средства).

Снятие спазмов и обезболивание — важные моменты в лечении панкреатита
Курение в первые дни также категорически запрещено. В некоторых случаях врачи запрещают курение только по той причине, что это вредная привычка. Однако в данном случае запрет вполне обоснован, даже одна выкуренная сигарета может неблагоприятно повлиять на течение острого панкреатита: любое раздражение рецепторов полости рта приводит к отделению панкреатического сока, особенно богатого ферментами.
С третьего-четвёртого дня можно принимать в небольших количествах еду – протёртые крупяные отвары, сладкий некрепкий чай, чёрствый хлеб. Позднее назначается стол №5п.
Лечение тяжёлых форм панкреатита
Ввиду развития у таких больных ферментативного эндотоксикоза, обусловливающего недостаточность целого ряда органов, их следует лечить в отделении интенсивной терапии.
Лечение панкреонекрозов может включать как консервативные, так и хирургические методы.

Пациенты с тяжелыми формами панкреатита требуют постоянного наблюдения и интенсивного лечения
Принципы терапии панкреонекрозов:
- профилактика и лечение инфекционных осложнений (антибактериальные препараты);
- снятие интоксикации (инфузионная терапия, плазмаферез, кишечный лаваж и энтеросорбция);
- медикаментозная защита почек, печени, мозга (диуретики, гепатопротекторы, антигипоксанты, антиоксиданты, витамины, глюкокортикостероиды, кислород);
- коррекция гемодинамических показателей (кардиотоники, заменители плазмы, блокаторы кальциевых каналов);
- лечение и предупреждение респираторных осложнений (антибактериальные препараты, лёгочные сурфактанты, кислород, лечение плеврального выпота, искусственная вентиляция лёгких);
- профилактика ДВС-синдрома и тромбоэмболий (антикоагулянты, антиоксиданты, кислород);
- иммунозаместительная терапия при сепсисе (иммуноглобулины, гипериммунная плазма);

Терапия иммуноглобулинами показана при септических осложнениях панкреатита
- парентеральное питание;
- зондовое питание;
- обезболивание (опиоидные анальгетики, эпидуральная аналгезия).
Большинство поздних осложнений необходимо лечить хирургическими методами. Показания к хирургическому лечению:
- гнойные осложнения;
- некроз и перфорация полых органов (кишки, желудка);
- аррозивное кровотечение;
- закупорка камнем большого дуоденального сосочка и общего жёлчного протока.

При закупорке общего желчного протока возможна как полостная операция, так и эндоскопическое вмешательство
Профилактика острого панкреатита
Часто легче избежать заболевания, чем лечить. Это особенно касается наиболее распространённой формы острого панкреатита – алкогольной (алиментарной). К профилактическим мероприятиям относятся:
- следует избегать злоупотребления спиртным и переедания (особенно жирных блюд);
- своевременное лечение жёлчнокаменной болезни;
- профилактика и своевременное лечение общих инфекционных заболеваний.
Острый панкреатит – опасное заболевание, осложнения которого могут приводить к инвалидности и летальному исходу. Лечить его должны квалифицированные специалисты. В случае своевременно оказанной и адекватной медицинской помощи 90% больных излечивается полностью.
Об алиментарных и алкогольных причинах острого панкреатита, смотрите в видео:
Источник


