Лечение после острого панкреатита
Острый панкреатит обусловлен развитием мощных воспалительных реакций в тканях поджелудочной, возникающих в результате воздействия совокупности причин. В основе — агрессивное влияние собственных продуцируемых ферментов, которые активизируются не в двенадцатиперстной кишке, а непосредственно в железе. Ферменты запускают механизм переваривания собственных тканей, в ходе чего орган увеличивается в размерах, отекает, возникает некроз с образованием патологических участков — скоплений погибших клеток.
Некротические изменения в тканях поджелудочной протекают асептически, без вторичного присоединения инфекции. По мере прогрессирования воспалительных реакций число погибших клеток растет, одновременно развивается жировая дистрофия, что создает оптимальные условия для гнойного некроза. Гнойный некроз проявляется в виде признаков интоксикации.
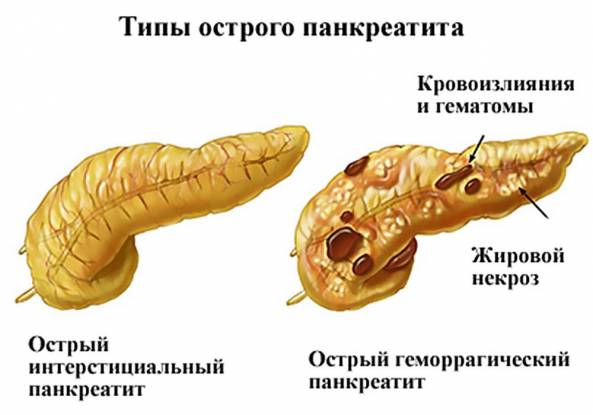
Острый панкреатит классифицируют по степени тяжести:
- легкий панкреатит сопровождается слабым поражением поджелудочной (интерстициальный отек), минимально выраженными симптомами, быстро поддается излечению, прогноз благоприятный в 100 % случаев;
- тяжелый панкреатит обусловлен выраженными клиническими признаками и обширным поражением поджелудочной железы, часто последствием тяжелого течения становятся местные осложнения в виде объемных участков некроза, абсцессов с гнойным содержимым, кист и присоединения бактериальной инфекции.
Провоцирующие факторы
Запуску механизма острого воспаления поджелудочной железы способствуют факторы, вызывающие избыточную секрецию ферментов и их преждевременную активизацию. Основные причины острого панкреатита:
- несбалансированное питание — злоупотребление жареной, пряной пищей; питание на бегу, прием больших объемов жирной пищи на пустой желудок;
- систематическое употребление спиртного;
- болезни желчевыводящих путей;
- травматизация органа;
- бактериальные и вирусные заболевания — микоплазмоз, гепатит, эпидемический паротит;
- дисфункции поджелудочной железы на фоне оперативных вмешательств;
- употребление медикаментов в повышенных дозах без учета последствий для органа — антибиотики, диуретики, кортикостериоды, эстрогены, иммуносупрессоры; в этом случае речь идет о медикаментозном панкреатите у взрослых или (очень редко) у детей;
- аномалии железы врожденного характера;
- тяжкие генетические патологии, не поддающиеся излечению — муковисцидоз;
- болезни эндокринного характера — ожирение, диабет, гиперпаратериоз;
- отягощенная наследственность;
- прочие заболевания органов пищеварительного тракта — энтероколиты, гастродуодениты, гепатиты.

Клинические проявления
Симптомы острого панкреатита развиваются после негативного влияния первопричины (приема больших доз алкоголя или агрессивной пищи, длительного лечения антибактериальными препаратами). Возникает приступ, течение которого сопровождают классические признаки острого панкреатита:
- боль, носящая регулярный интенсивный характер; место локализации — правое и левое подреберье, центральная часть живота выше пупка, с иррадиацией в район ключицы и нижних ребер, при развитии приступа острого панкреатита у женщин боль часто иррадиирует в зону малого таза; важная особенность боли — усиление в лежачем положении (на спине); а причиной ее возникновения является процесс отмирания нервных волокон и тканей железы;
- тошнота, рвота — неотъемлемый симптом патологии; рвота при остром панкреатите обильная, мучительная, облегчения нет даже при опустошенном желудке; рвотные массы состоят из содержимого желудка с наличием желчи, слизи;
- температура при остром панкреатите обусловлена отравлением организма на фоне некротических процессов; однако не всегда приступ панкреатита сопровождается температурой — при легкой степени воспаления показатель повышается максимум на 1° выше нормы, лихорадка до 39° характерна при образовании множественных гнойных абсцессов в железе;
- отсутствие аппетита вплоть до отвращения к еде связано с нехваткой ферментов в тонкой кишке;
- перитонеальный синдром — избыточная напряженность передних брюшных мышц, резкая болезненность при пальпации живота;
- изменение цвета кожных покровов на желтый, включая пожелтение склер;
- специфический симптом синюшности из-за расстройства микроциркуляции, локализация синюшных пятен — на лице, шее, животе.
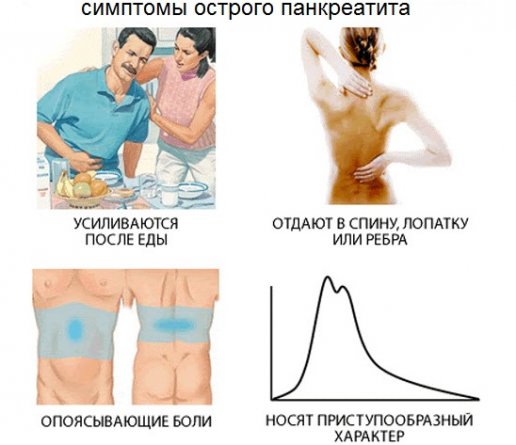
Симптомы острого панкреатита включают и диспепсические проявления — многократную диарею (иногда возникают запоры); метеоризм и выраженное вздутие, умеренный дискомфорт в эпигастрии (ощущение тяжести и распирания). Диспепсия при остром воспалении поджелудочной вызвана резким дефицитом ферментов, отсутствием (полным или частичным) моторики в ЖКТ.
Тактика обследования
Диагностика острого панкреатита осуществляется гастроэнтерологом путем комплекса процедур — объективного осмотра, беседы по жалобам, проведения лабораторных анализов и инструментальных мероприятий. У больных острым панкреатитом выявляют пониженное артериальное давление, признаки тахикардии, при аускультации наружной стенки брюшины выявляют специфический симптом воспаления — слабость или полное отсутствие кишечной перистальтики.
При организации диагностики проводят:
- общий анализ крови, по результату которого видны типичные признаки воспалительных процессов — ускорение СОЭ, умеренный лейкоцитоз, повышение числа палочкоядерных нейтрофилов;
- биохимию крови с определением активности амилазы и липазы — при наличии патологии показатели повышаются; увеличивается концентрация глюкозы и мочевины; уровень С-реактивного белка значительно выше нормы; снижению подлежит количество белка общего, альбумина, глобулинов;
- ионограмму, результаты которой указывают на обезвоживание — падает концентрация кальция, натрия, калия;
- анализа мочи с выявлением диастаза, косвенно на наличие патологии указывает повышение белка, появление свежих эритроцитов и лейкоцитов.
Точно говорить о диагнозе «острый панкреатит» невозможно без инструментального обследования, включающего инвазивные и визуальные методы.
- Сонография (УЗИ) поджелудочной железы позволяет выявить увеличенные размеры, отек органа, неоднородную эхогенность, нечеткие контуры и наличие скопления свободной жидкости в забрюшинной области.
- Рентгенография показывает патологическое изменение паринхематозного слоя железы, вздутые кишечные петли как вторичный признак острого воспаления.
- КТ позволяет с максимальной достоверностью установить наличие, локализацию и объемы участков некроза органа.
- Лапароскопия как инвазивный метод диагностики относится к высокоточным и позволяет подтвердить прямые признаки недуга — скопление экссудата в тканях железы, кровоизлияния на стенках брюшной полости и брыжейке.
Дифференциация при обследовании проводится с прочими острыми состояниями — приступ холецистита, острая непроходимость кишечника, перфорации желудка и толстого кишечника, острые кровотечения из ЖКТ, абдоминальный синдром.
Терапия
Лечение острого панкреатита требует помещения в хирургическое отделение стационара, первостепенная задача госпитализации — снять болевой синдром и обеспечить полный покой больному. Строгий постельный режим обязателен. Цели медикаментозной терапии при остром воспалении поджелудочной — ликвидация негативных причин, максимальное щажение органа и стимуляция процесса его восстановления.

При наличии диагноза «острый панкреатит» лекарственная терапия включает:
- обезболивание, помогающее снять мучительную боль, однако пероральный прием спазмолитиков и анальгетиков помогает слабо, лучший результат в купировании боли достигается путем блокады (новокаиновой, эпидуральной анестезии) или внутривенным вливанием Баралгина, Трамадола;
- создание гипотермических условий (ледяные компрессы) на область железы с целью понижения ее ферментативной деятельности, одновременно производят аспирацию содержимого из полости желудка и организуют парентеральное питание;
- внутривенное вливание препаратов для ускорения микроциркуляции — Гемодез;
- назначение дезактиваторов синтезируемых ферментов — Контрикал, Гордокс;
- внутривенное введение растворов с солями натрия и калия для коррекции водного и электролитного дефицита, профилактики обезвоживания;
- назначение медикаментов из группы нейтрализаторов желудочного содержимого — Омез, Пантопразол;
- антибиотикотерапию, назначаемую в профилактических целях и при признаках вторичных бактериальных осложнений; антибиотики выбирают с широким спектром действия и в повышенных дозах, наиболее эффективным считают Ципрофлоксацин;
- дезинтоксикационные меры, направленные на удаление из организма избытка ферментов и продуктов их распада; наиболее эффектным признан форсированный диурез с использованием диуретика Лазикс, способный снять признаки интоксикации за одну процедуру.
Хирургическое лечение проводят при переходе патологии в тяжелую стадию с бактериальными осложнениями и неэффективности медикаментозного лечения. Прочими показаниями к проведению операции являются конкременты в желчных протоках, скопление свободной жидкости в тканях железы, наличие множественных некротических областей, кистозных полостей, абсцессов. Операция включает иссечение очагов мертвой ткани (некрэктомия) или полное удаление поджелудочной. В послеоперационном периоде организуют комплексные профилактические процедуры для недопущения гнойно-септических осложнений.
Диета для больных
Диета при остром панкреатите имеет свои особенности. В первые 5 дней от начала приступа поджелудочной требуется полный покой — назначается «голодная» диета № 0. На первые 24 часа больной обеспечивается парентеральным питанием, на вторые сутки разрешается пить воду, исключительно щелочную. Объем потребляемой воды — не менее 2 л за день.
Спустя 3–5 дней разрешается употреблять протертые каши — рисовую, манную. Диету расширяют постепенно, обогащая рацион овощными супами, постным мясом, белой нежирной рыбой, слабым чаем. Пища должна тщательно измельчаться, подаваться в теплом виде. После нормализации состояния важно соблюдать рекомендации по питанию:
- прием пищи малыми порциями, не больше 300 г за прием;
- прием пищи дробный и частый, до 5 раз за день;
- исключение пищи с содержанием экстрактивных веществ, пряностей, большого количества животных жиров;
- ограничение в суточном потреблении поваренной соли до 6 г;
- основа рациона — вегетарианская пища, включая фрукты (некислые), овощи (без грубой клетчатки), крупы (исключая пшеничную и перловую).
Осложнения
Острый панкреатит входит в число опасных патологий с высокой вероятностью тяжких осложнений. Последствия от нелеченного либо не до конца вылеченного воспаления могут приводить к смерти больного из-за сепсиса, перитонита. Если вовремя не снять приступ болезни, может развиться состояние шока с последующей полиорганной недостаточностью.
После перенесенного приступа в поджелудочной могут образовываться ложные кисты — ограниченные скопления жидкости в паринхематозном слое. Опасность псевдокист — в постепенном разрушительном влиянии на структуру органа и желчевыводящие протоки. На фоне самопроизвольного разрыва кист и истечения жидкости может развиться асцит.
Не менее грозным осложнением является перерождение клеток поджелудочной в раковые, что дает начало опухолевому процессу. Частым негативным последствием оперативного вмешательства является образование панкреатических свищей — патологических сообщений железы с близкорасположенными органами. Есть данные о развитии приступов психических расстройств на фоне острого воспаления поджелудочной.
Превентивные меры
Профилактика острого панкреатита основывается на разумном здоровом питании, отказе от никотина и приема алкоголя. Важно помнить — острый катаральный процесс в поджелудочной может возникнуть не только у лиц, постоянного принимающих спиртное, но и после однократного употребления большого объема жирной еды в сочетании с алкоголем. Поэтому здоровый образ жизни должен войти в привычку — тогда риск возникновения патологии будет минимальным.
Прогноз на выздоровление обусловлен стадией недуга, наличием осложнений и адекватностью лечения. Неосложненные формы при ранней диагностике в 100% случаев имеют благоприятный исход с полным восстановлением железы. Гнойные и некротические формы протекают тяжело, смертность высокая, особенно у лиц пожилого возраста. Отказ от лечения, самолечение и игнорирование врачебных предписаний приводит к рецидивам и хронизации панкреатита.
Источник

Развитием острого панкреатита называется воспалительный процесс в поджелудочной железе, образующийся под воздействием неправильного питания, злоупотребления алкогольной продукцией, развития патологических нарушений в зоне желчного пузыря и желчегонных протоков, наследственного фактора или других негативных воздействий. Данная патология формируется на фоне интенсивной секреции панкреатических ферментов, необходимых в нормальных условиях для обеспечения пищеварительных процессов и расщепления белков и углеводов.
При нарушении функциональности в паренхиматозном органе происходит активное накопление данных ферментативных веществ в самой поджелудочной, а активация их активности ведет к процессу саморазрушения органа. Это может закончиться как тяжелейшим осложнением, так и летальным исходом. В данном материале рассмотрим подробнее, что представляет собой острый панкреатит, причины и симптоматические его проявления, а также методы лечения после приступа панкреатита и то, как проходит реабилитация при остром панкреатите.
Причины появления болезни
Образованию панкреатического нарушения функциональности поджелудочной железы острой формы проявления может предшествовать наличие следующих факторов:
- чрезмерный уровень потребления алкогольсодержащей продукции;
- регулярное употребление жареных и жирных продуктов питания, а также копченостей и соленых блюд;
- большое количество лишних килограммов;
- развитие желчекаменного заболевания, холецистита, гепатита;
- проникновение в организм вирусных инфекций, в виде эпидемического паротита либо гепатита В;
- язвенные поражения 12-типерстной кишки и желудка, а также гастрит и прогрессирующая стадия опухолевидной патологии;
- наличие гиперпаратиреоза;
- инвазия гельминтными представителями;
- аномальное сужение прохода в панкреатических протоках;
- сбой на гормональном уровне;
- тупая травматизация брюшной полости, а также оперативные вмешательства;
- развитие пищевой аллергии тяжелой формы;
- прогрессирование муковисцидоза;
- табакокурение;
- наследственная предрасположенность.

Симптоматика
Существует две формы данного заболевания – это острая и хроническая.
При развитии острой стадии панкреатического заболевания нарушается свободный отток ферментативного сока, который при активации ферментов способствует началу процессов по самоперевариванию железы. Одним из множества симптоматических проявлений этого заболевания является резкая и острая болезненность. Данный симптом имеет опоясывающий характер с локализацией в области верхней части живота с постепенной иррадиацией в зону лопаток, ключицы, нижней челюсти и грудины.
Более того, при острой форме панкреатита, в большинстве случаев, проявляется еще и изнуряющее, мучительное и интенсивное отхождение рвотных масс, возникающее при первом приступе, а также при появлениях панкреатической колики и осложнениях патологии.
Также у пациента наблюдается:
- повышенный уровень пульсации;
- развитие тахикардии;
- появление озноба и лихорадки на фоне развития интоксикационного процесса;
- нарушения гипотензивного характера;
- появление отдышки;
- кислородное голодание.
Визуальный осмотр больного предоставляет возможность выявления вздутия живота, возникающего на фоне нарушения стула и образования метеоризма. При помощи пальпаторного обследования пациент указывает на возникновение болезненных ощущений в области подложечной части живота с левой стороны и в зоне подреберья. При тяжелом патологическом поражении поджелудочной железы могут выявиться признаки развития такого заболевания, как перитонит.
На пятые сутки развития болезни в области эпигастрия методом пальпации может обнаружиться инфильтрат, вызывающий малоболезненные ощущения. Более того, могут появиться на кожных покровах в области поджелудочной железы и боковой стороны живота проявления желто-синюшного оттенка, а также пятна от расходившегося кровоизлияния в области паренхиматозного органа и забрюшинном пространстве. Это свидетельствует о развитии геморрагического панкреатита острой формы течения, который был описан гениальным ученым Греем Тернером. Те же проявления на коже могут образоваться в пупочной области, что называется синдром Кулена.
Прогрессирующая стадия интоксикационного процесса может стать причиной резкого ухудшения общего состояния пациента и привести к обезвоживанию на фоне интенсивной непрекращающейся рвоты. Притом уровень артериального давления резко снижается, что ведет к нарушению сознания. Возможно образование коллапса и шокового состояния на фоне интенсивного болевого синдрома.
При тяжелейшем течении острого воспалительного процесса могут возникать ответные симптоматические проявления системного характера в виде:
- общего нарушения работоспособности всех жизненно-важных систем внутренних органов в человеческом организме;
- появления недостаточности дыхательного акта;
- накопления в полости плевры транссудатных веществ;
- недостаточности сердца, печени и почек;
- нарушения психоэмоционального состояния и отделов ЦНС.
Приступ острого панкреатита является патологией неотложного характера, требующей немедленной госпитализации и проведения необходимых лечебных мероприятий.
Формы острого панкреатита
Развитие столь серьезнейшего патологического процесса в области паренхиматозного органа может протекать и развиваться в следующих формах:
- Форма отека, представленная развитием отечности и уплотнения в поджелудочной железе, но не влекущая за собой структурное нарушение ее дольчатого строения.
- Форма геморрагического поражения, представленная кровоизлиянием в полость данного органа, развитием отечности либо некротического процесса.
- Серозная форма патологии представляет собой деструктивное, некротическое поражение отдельных участков паренхиматозного органа.
- Гнойная форма течения является наиболее опасной из всех имеющихся разновидностей острого панкреатита, которая характеризуется образованием гнойных экссудатов при некротическом поражении поджелудочной, что может стать причиной летального исхода при выходе гнойных масс в полость брюшины.

Поэтапное развитие патологии
Острая форма панкреатического процесса в поджелудочной железе имеет 4 стадии своего развития, каждая из которых отличается по своим симптоматическим проявлениям и интенсивности. Рассмотрим их подробнее:
- Первоначальная стадия развития патологии – ферментативная. Характеризуется появлением отечности железы, возникшей на фоне скопления ферментативного сока. Продолжительность ее не превышает недели. При осложнении патологии, поражение распространяется на рядом расположенные органы. Увеличивается риск развития такой патологии, как перитонит. При отсутствии квалифицированной помощи и медикаментозной терапии, есть возможность смертельного исхода.
- Следующая стадия развития панкреатита – реактивная, протекающая на протяжении последующих 4-х дней с формированием панкреатического инфильтрата.
- Вторая неделя прогрессирующей стадии заболевания характеризуется гнойной стадией, при которой начинают гноиться определенные участки некротического поражения органа.
- Исход – является последней стадией панкреатической патологии, которая может закончиться полным выздоровлением либо переходом в хроническую форму течения с чередованием периодов ремиссии и обострения, что и случается в большинстве случаев.
Разновидности осложнений
Тяжелое течение панкреатического заболевания характеризуется прогрессированием интоксикационных процессов в комбинации с активностью трипсина.
Запомните, что ферментативный компонент трипсин обладает очень интенсивным спектром воздействия на организм человека, аналогичным с воздействием змеиного яда. Он способствует образованию отечности в области головного мозга и развитию недостаточности функциональных способностей почек.
Наибольшей опасностью обладают следующие разновидности осложнений острого панкреатита:
- заражение крови, или сепсис;
- уменьшение диаметра прохода в 12-ти перстной кишке;
- перитонит;
- образование кровотечений;
- возникновение почечной недостаточности;
- кистозное поражение либо образование гематом;
- гиповолемический шок.

После снятия приступа острого воспалительного заболевания в поджелудочной, на ее поверхности может начать развиваться кистозное поражение, а также могут появиться свищи.
Последовательность лечения
Лечение острого панкреатита заключается в полном отказе от употребления алкогольсодержащих напитков, соблюдении диетического рациона питания, заключающегося в употреблении продуктов с низким уровнем концентрации животных жиров. Также необходимо исключение всех медикаментозных препаратов, способных оказать раздражающее воздействие на и без того пораженную железу.
Основная задача лечебных мероприятий заключается в ликвидации болезненности, корректировочных процедур по восстановлению ее функциональности, а также в предупреждении и лечении возможных осложнений.
Для того, чтобы устранить боль, назначаются препараты анельгитирующего спектра действия, и дозировку определяет лишь опытный специалист. Для этих целей чаще всего применяются такие препараты, как:
- Но-Шпа, или отечественный Дротаверин;
- Спазмалгон;
- Мебеверин.
Если консервативные методы лечения не дают должного эффекта, то поднимается вопрос о проведении хирургического вмешательства. Оперативное лечение заболевания способно максимально продлить жизненный цикл пациентов, улучшив качество их жизнедеятельности.
Важно помнить, что при приступе острого панкреатического заболевания ни в коем случае нельзя принимать лекарства ферментативного спектра действия такие, как Фестал или Мезим. Они способны увеличить интенсивность перистальтики кишечника и вызвать развитие диареи, что поспособствует значительному ухудшению состояния больного.
Более того, препараты желчегонного спектра действия, а также различные травы и отвары народных целителей не рекомендуется употреблять, не посоветовавшись с опытным квалифицированным специалистом гастроэнтерологического профиля.
После острого панкреатита лечение пациента должно заключаться в дальнейшем проведении реабилитационных мероприятий.
Реабилитационный период
Реабилитация после острого панкреатита является довольно длительным и кропотливым процессом, в ходе которого необходимо беспрекословное соблюдение всех наставлений лечащего специалиста. Более того, назначаются регулярные процедуры обследования и каждые полгода прохождение лечения в санаторно-курортных условиях. Рекомендуется посещение бальнеологических курортов, где основной достопримечательностью являются гидрокарбонатные воды со средним и малым уровнем минерализации. Среди наиболее популярных курортов такого типа, являются:
- Боржоми;
- Ессентуки;
- Моршин;
- Трускавец.

Проведение физиотерапевтических процедур возможно лишь в период стойкой ремиссии, когда на протяжении длительного периода времени просто отсутствуют какие-либо симптоматические проявления панкреатической патологии.
Весь реабилитационный период подразделяется на три основных этапа, которые рассмотрим немного ниже.
Помимо всего прочего, пациент совместно со своим лечащим врачом составляет меню индивидуального рациона питания со всеми его (пациента) кулинарными предпочтениями.
Устранение панкреатической патологии на первом этапе реабилитации основывается на воздержании от употребления жареных и жирных продуктов питания, а также от сладких и соленых блюд для обеспечения максимального отдыха паренхиматозного органа.
Медикаментозные препараты на протяжении реабилитационного периода могут вводиться как внутримышечным, так и внутривенным путем.
По истечении 2-3 месяцев соблюдения строгого диетического рациона питания, пациенту, в зависимости от состояния его поджелудочной железы, может быть разрешено употребление постных разновидностей мяса и рыбы, свежие фруктовые культуры и пр.
Следующим этапом реабилитационного периода после панкреатического заболевания острой формы течения является соблюдение упрощенного диетического рациона питания, в который уже может включаться внушительное количество белковых продуктов питания и жиров.
Под строгим запретом в реабилитационном периоде находится употребление спиртосодержащих напитков и табакокурение, даже в небольших дозах.
Последним реабилитационным этапом является полный переход на правильное питание с употреблением только здоровых продуктов в комбинации с ежегодным посещением кабинета гастроэнтеролога и прохождения детального обследования.
Запомните, что острый панкреатит может стать причиной затяжного периода нетрудоспособности. А после нормализации общего состояния пациента, трудоустройство должно производиться в те условия, где будут исключены:
- физическое напряжение;
- травматизация зоны живота;
- различные сотрясения тела;
- контактирование с ядовитыми веществами.
Затяжная разновидность острой формы панкреатического заболевания без проведения оперативного своевременного лечения может привести к длительной нетрудоспособности и инвалидности II и III группы.
Профилактические методы
Цель профилактических мероприятий заключается в приостановке прогрессирующей стадии воспалительного процесса, а также в предупреждении образования и развития разнообразных осложнений. Для этого необходимо каждые полгода проходить диспансеризацию. Провести конкретные модификационные изменения в образе жизнедеятельности, а именно:
- сохранять оптимальный уровень активности;
- соблюдать правильный рацион питания;
- отказаться от табакокурения;
- исключить употребление спиртных напитков;
- отдыхать не менее 7 часов в сутки;
- физические нагрузки должны чередоваться с умеренным отдыхом, не стоит изнурять свой организм.
Профилактические мероприятия заключаются также в проведении своевременного устранения патологических нарушений функциональности желудка, 12-типерстной кишки, желчного пузыря и желчевыводящих протоков и, в особенности, желчекаменного заболевания. При течении хронической формы панкреатической патологии проведение данных мероприятий будет способствовать продолжительному периоду ремиссии и предупреждению обострения.
Список литературы
- Минушкин О.Н., Масловский Л.В., Гребенева Л.С. Диагностика и дифференцированное этапное лечение больных хроническим панкреатитом. Методические рекомендации М. 2002 г. стр. 31.
- Полторанов В.В. Курортное лечение хронических заболеваний органов пищеварения Москва: ВЦСПС Профиздат, 1979 г. стр. 304.
- Соколова, Т.В. Соколова. Физиотерапия: Учебник Ростов-на-Дону: Феникс, 2013 г.
- Калинин А.В. Нарушение полостного пищеварения и его медикаментозная коррекция. Клинические перспективы гастроэнтерологии, гепатологии. 2001 г. №3, стр.21–25.
- Коротько Г.Ф. Секреция поджелудочной железы. М.: «ТриадаХ» 2002 г. стр. 223.
- Кучерявый Ю. А., Маев И. В. Болезни поджелудочной железы. В 2 томах (комплект из 2 книг) Медицина, Шико М. 2008 г.
Источник


