Лечение панкреатита поджелудочной железы у женщин
Первый признак панкреатита, с которым нужно немедленно обращаться за скорой медицинской помощью, это интенсивная внезапная боль в верхней части живота под рёбрами. Самолечение при таком серьёзном заболевании приведёт только к ухудшению состояния и развитию тяжёлых осложнений.
Роль поджелудочной железы
Орган, расположенный в брюшной полости позади желудка на уровне верхних поясничных позвонков, выполняет в организме два предназначения:
- Выделяет в тонкий кишечник панкреатический сок с пищеварительными ферментами, где происходит процесс усваивания и всасывания в кровь питательных веществ.
- Вырабатывает гормоны глюкагон и инсулин, которым отведена роль в регуляции обменных процессов.
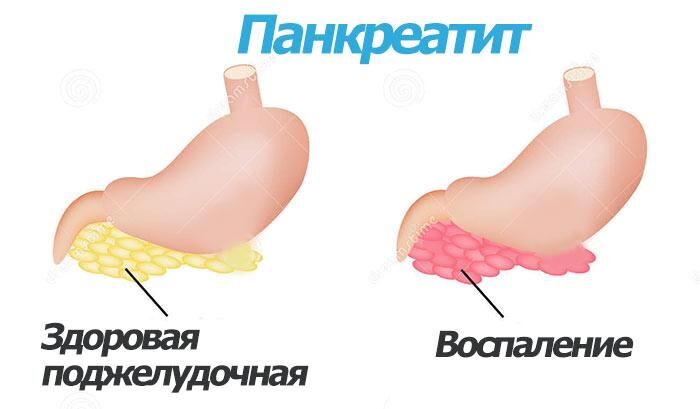
Вредная привычка женщин переедать, питаться жирными продуктами или садиться на диеты с дефицитом белков приводит к воспалению поджелудочной железы, когда пищеварительные ферменты стимулируются раньше, чем попадают в тонкий кишечник. На фото ниже показаны здоровый и больной орган.
Симптомы воспаления поджелудочной железы
Проявления панкреатита похожи на признаки заболеваний ЖКТ или отравления: также беспокоит живот, тошнит и открывается рвота из-за интоксикации организма. Но при этом присутствуют и другие симптомы воспаления поджелудочной железы, которые определяются после исследования крови, стула, кожных покровов и зависят от формы течения заболевания.
Острый панкреатит
Первые признаки воспаления – это возникновение коликов и повторяющая рвота. Потом появляется опоясывающая боль в верхней части живота, которая в течение трёх дней отдаёт в лопатки, а затем приобретает ноющий характер с постепенным снижением интенсивности на протяжении недели. Одновременно отмечаются и такие симптомы:
- Бледность кожных покровов лица, заострённость в чертах.
- Увеличенный живот.
- Запоры и вздутие.
- Зловонный стул с пеной и непереваренными кусочками пищи.
- Учащённый сердечный ритм.
- Лихорадка – повышение температуры тела и мышечная дрожь, ощущение холода.
С этими признаками нужно срочно обращаться за медицинской помощью. Острый приступ панкреатита в тяжёлых случаях приводит к кровотечению в железе, инфекции и формированию кисты. Из-за этих нарушений повреждаются другие жизненно важные органы – почки, сердце и лёгкие.
Хронический панкреатит
Продолжительный воспалительный процесс развивается по двум причинам:
- После пьянства, когда мужчины становятся зависимыми от алкоголя.
- По окончании эпизода острой формы заболевания, если не проводилось правильное лечение, так как квалифицированная помощь при таком течении панкреатита помогает больным людям полностью выздороветь.
Хроническое воспаление охватывает два периода. Первый характеризуется повторяющейся сменой ухудшений с отсутствием болезненных симптомов, а второй – постоянным дискомфортом, похожим на острое течение, также с тошнотой, рвотой и запорами, но с появлением новых признаков:
- Желтоватый тон кожных покровов.
- Диарея и снижение веса.
- Продолжительный болевой синдром в верхней части живота после переедания или приёма жирных продуктов. При этом легче становится в положении сидя или только после нескольких часов или даже дней с момента попадания тяжёлой пищи в желудок.
Хронический панкреатит, продолжающийся годы, приводит к разрушению поджелудочной железы, изменению структуры тканей органа. В результате развиваются:
- Секреторная недостаточность.
- Сахарный диабет.
- Синдром мальабсорбции, который служит источником серьёзных осложнений: анемии, расстройства репродуктивной функции, недостаточности питательных веществ в организме.
Причины воспаления поджелудочной железы
 Панкреатит развивается из-за двух сотен оснований, но чаще встречается у женщин и мужчин с определёнными факторами риска, к которым относятся:
Панкреатит развивается из-за двух сотен оснований, но чаще встречается у женщин и мужчин с определёнными факторами риска, к которым относятся:
- Пьянство.
- Холелитиаз – образование камней в жёлчном пузыре.
Воспаление в поджелудочной железе всегда начинается на фоне других заболеваний ЖКТ – язвы, гастрита, патологий в двенадцатипёрстной кишке. Процесс с трудом диагностируется или поддаётся лечению из-за сложности строения и маленьких размеров органа, который состоит из головки – 32 мм, тела – 21 мм и хвоста – 35 мм.
Эти цифры относятся к показателям, соответствующим норме, отклонения от которой говорит о патологии. Помимо камней в жёлчном пузыре, или пьянства, причинами острой формы заболевания считаются:
- Бесконтрольный приём лекарственных препаратов – стероидов, антибиотиков, статинов, ингибиторов протонной помпы, из-за которых развивается медикаментозный панкреатит. Такой редкой формой воспаления поджелудочной железы может заболеть и взрослый человек, и ребёнок, но чаще эта патология встречается в детском возрасте и у ВИЧ-инфицированных.
- Инфекции – гепатит, паротит, тонзиллит, оспа, сепсис в кишечнике.
- Травмы живота.
- Нарушения обмена веществ.
- Хирургическое вмешательство.
- Аутоиммунные заболевания.
Причины хронической формы панкреатита:
- Алкоголизм.
- Камни в жёлчном пузыре.
- Наследственные патологии поджелудочной железы.
- Кистозный фиброз.
- Высокий уровень триглицеридов в крови.
- Курение.
- Переедание и жирная пища.
Обострение хронической формы панкреатита может также произойти под влиянием продолжительного приёма лекарств, к которым относятся: глюкокортикоидные гормоны, эстрагены, наркотические препараты, Фуросемид, Индометацин. При этом поджелудочная железа обостряется на фоне больной печени или жёлчного пузыря.
Диагностика
 Заключение о том, по какой причине болит поджелудочная железа у женщин, делают после проведения тестов и инструментальных методов:
Заключение о том, по какой причине болит поджелудочная железа у женщин, делают после проведения тестов и инструментальных методов:
- Общий и биохимический анализ крови. О воспалении в органе свидетельствуют высокие уровни амилазы и липазы, повышение количества лейкоцитов, увеличение СОЭ.
- Тест на толерантность к глюкозе.
- Рентгенография, ультразвуковое исследование брюшной полости.
- ЭГДС – гастроскопия. Оценка вовлечения в воспалительный процесс желудка и двенадцатипёрстной кишки.
- Компьютерная томография – для поиска камней в жёлчном пузыре и определения степени поражения поджелудочной железы.
- Копрограмма и анализ мочи, в которой при панкреатите присутствует амилаза.
- Биопсия и функциональные тесты.
- ЭРХПГ и магнитно-резонансная томография.
Лечение воспаления поджелудочной железы
Острый панкреатит представляет опасность для здоровья и жизни, поэтому с приступами боли не занимаются лечением народными средствами в домашних условиях, а человека немедленно направляют в стационар. При этом пациентов с тяжёлым течением патологии переводят в отделение интенсивной терапии, где они находятся под пристальным вниманием врачей.
Лечение воспаления у женщин при остром течении заболевания или хроническом в период рецидива начинают с проведения следующих немедикаментозных мероприятий:
- Постельный режим.
- Лечебный голод.
- Лёд на живот.
- Отжимание железы (кончики пальцев кладут на область подреберья и мягко надавливают до ощущения напряжения брюшной стенки в течение трёх минут).
- Упражнения для улучшения кровообращения и функции поджелудочной железы.
Медикаментозная терапия включает назначение:
- Внутривенных вливаний, которые восполняют потери организмом жидкости и нормализуют кровяное давление.
- Болеутоляющих, мочегонных препаратов.
- Процедур для очищения крови.
- Соматостатина или синтетических аналогов, для угнетения функции поджелудочной железы.
- Антибиотиков широкого спектра действия.
С осложнением сахарный диабет терапия для пациентов назначается эндокринологом.
При деструктивном панкреатите делают операции по удалению мёртвых или повреждённых тканей. Хирургическим методом приходится лечить также пациентов, у которых:
- Обострился интоксикационный синдром.
- Нет улучшений после двух дней консервативной терапии.
- Поставлен диагноз – очаговый инфицированный панкреонекроз.
Препараты для лечения
При хроническом течении воспаления в поджелудочной железе, когда происходит рецидив, проводится терапия:
- Ферментными препаратами, это Вобэнзим с курсом приёма до двух месяцев, Панкреатин, Мезим, Холензим.
- Таблетками Аллохол, но их можно пить только при отсутствии симптомов сильного обострения.
- Болеутоляющими средствами, это Баралгин, Но-шпа, Дюспаталин.
- Минеральной водой (Смирновская, Славянская, Ессентуки №4 и №17).
- Лекарственными травами – одуванчиком, кукурузными рыльцами, расторопшей, корнем лопуха.
При остром течении воспаления в поджелудочной железе назначают следующие препараты для лечения:
- Спазмолитики – Папаверин, Дротаверин, Но-шпа. С их помощью купируется болевой синдром, расслабляется гладкая мускулатура сфинктера Одди и желчевыводящий путей, снижается давление в двенадцатипёрстной кишке и желудке.
- Противовоспалительные препараты – Диклофенак, Декскетопрофен, которые купируют болевой синдром и уменьшают отёк.
- Наркотические анальгетики – Морфин назначают при деструктивном панкреатите.
Лечебная диета
Питанию при воспалительных процессах в поджелудочной железе отводится важная роль. Рацион подбирается таким, который не провоцирует возобновление симптомов болезни после выздоровления. При этом должны всегда выполняться определённые правила приёма пищи:
- Не переедать.
- Кушать часто и маленькими порциями.
- Не употреблять холодные или горячие блюда, а только в тёплом виде.
В момент кризиса, когда появляются болезненные симптомы, в первые 24 часа ничего не едят. Через каждые 15–20 минут пьют по несколько глотков кипячённой или минеральной воды Боржоми и Ессентуки, отвара шиповника, некрепкого зелёного чая, приготовленного из 1 столовой ложки сырья на стакан жидкости.
Диета при воспалении поджелудочной железы, начиная со второго дня после рецидива, состоит из следующего примерного перечня:
- На завтрак можно варить жидкие каши на воде.
- Разрешается пить ягодные компоты, смородиновый и клюквенный морсы, есть сухарики.
- С 3 дня рацион разнообразят отварами из риса или овсянки. Из овощей делают жидкие пюре без масла. Каши из манки, перетёртой гречки или риса готовят как на воде, так и на молоке.
Начиная со второй недели в меню включают:
- Рыбные и мясные суфле или паровые котлеты.
- Омлеты без желтков.
- Запечённые в духовке яблоки и груши.
- Творог и молочнокислые продукты.
- Слизистые крупяные супы.
- Пудинги и пюре из овощей – картофеля, кабачков, тыквы с морковью.
Лечение в домашних условиях диетой подразумевает исключение:
- Алкогольных напитков и пива.
- Приправ и специй.
- Жирной, копчённой и жареной пищи.
- Колбас и консервов.
- Конфет, тортов, пирожных и прочих подобных изделий, шоколада.
- Кислых соков.
- Солёной рыбы.
- Кофе и бананов.
Диетическое питание при воспалении поджелудочной железы продолжается в течение года. В дальнейшем, включая в рацион запрещённые продукты, есть вероятность повторных рецидивов.
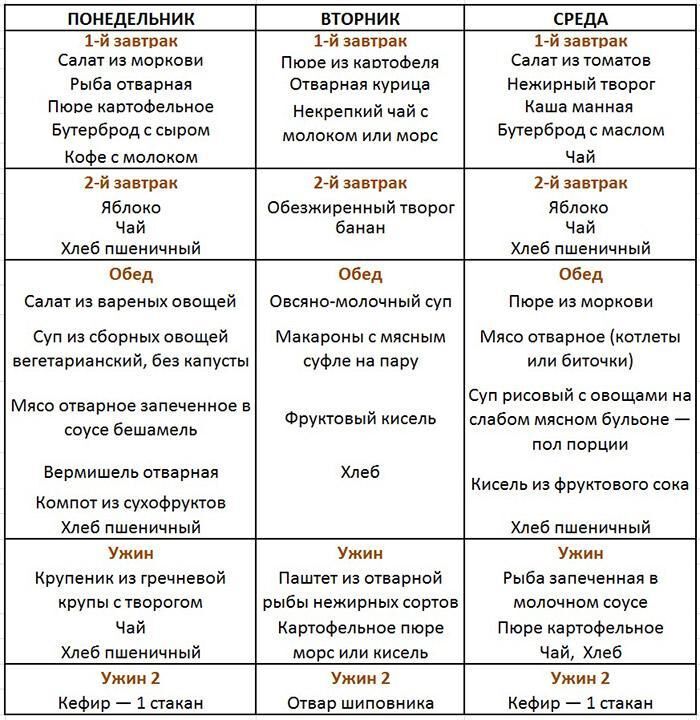
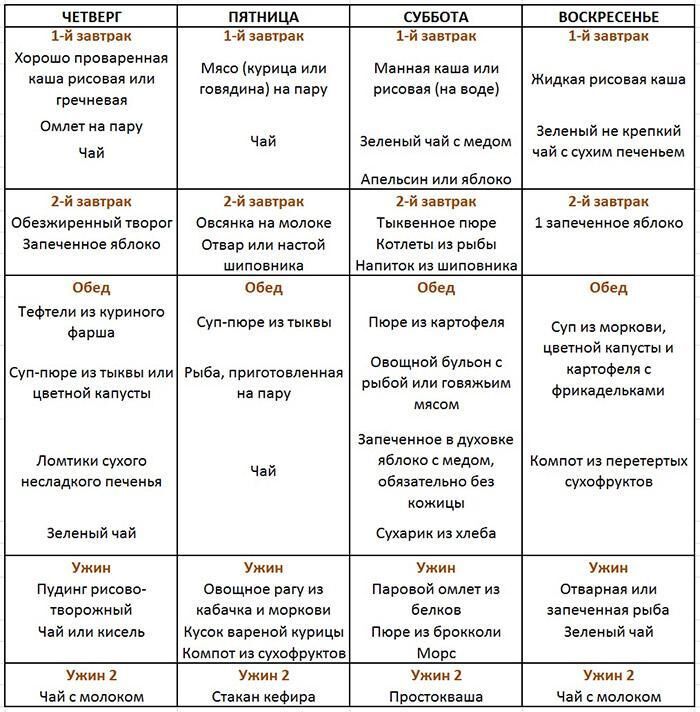
Примерное меню на неделю при панкреатите:
Тест на состояние поджелудочной железы
Как мы выяснили, хронический панкреатит продолжается годами с периодической сменой рецидивов и ремиссий. Пройдите тест, чтобы выяснить в каком состоянии сейчас ваша поджелудочная железа, когда вам можно остаться дома и продолжить лечение народными средствами, а в каких случаях нужно срочно идти к гастроэнтерологу.
1. Какой стул при дефекации?
Плотный.
Редкие поносы и запоры.
Частые поносы и редкие запоры.
Изредка водянистый.
2. Тошнит после еды?
Только после жирной или тяжёлой пищи.
Никогда.
Часто.
Всегда, а иногда и с рвотой.
3. После приёма пищи появляется боль под левым ребром?
Часто.
Почти всегда.
В редких случаях.
Никогда.
4. Когда чувствуете усталость?
Никогда.
Только после физических нагрузок.
Во второй половине дня.
Всегда.
Почему какашки зелёные вы можете найти в нашей статье.
Загрузка…
Источник
Воспаление поджелудочной железы встречается достаточно часто и может носить как острый, так и латентный характер. Симптомы панкреатита у женщин хоть и имеют некоторые особенности, но не слишком отличаются от проявления заболевания у мужчин. Основа эффективного лечения заключается в том, чтобы как можно раньше диагностировать болезнь и обратиться за медицинской помощью, не дожидаясь дальнейшего развития патологии.

Воспаление поджелудочной железы встречается достаточно часто и может носить как острый, так и латентный характер.
Особенности проявления признаков
Панкреатит — заболевание, которое в скрытой форме может расцениваться как простое расстройство пищеварения. Однако острый приступ имеет характерные признаки.
При острой форме
Прежде всего приступ панкреатита характеризуется возникновением острой, жгучей боли в верхней части живота и в левом подреберье. Часто она отдает в левую лопатку или в спину. У женщин нередко боль иррадиирует в левую руку, нижнюю челюсть или шею. Болевые ощущения могут быть настолько сильными, что пострадавшая способна получить облегчение только в положении сидя с наклоном тела вперед. Кроме нестерпимой боли, приступ панкреатита характеризуется сильной тошнотой с последующей неукротимой многократной рвотой.
Если в желудке не осталось пищи, в рвотных массах присутствует желчь.
Чаще всего состояние сопровождается диареей, вздутием живота, повышенным газообразованием и метеоризмом. Учащается пульс, давление может упасть до критического. Если больной вовремя не оказать помощь, за счет рвоты и диареи наступает быстрое обезвоживание, что приводит к кожным изменениям — покровы становятся бледными или синюшными, холодными на ощупь, появляется сильная испарина. Температура повышается до 38°С.
Острое состояние при панкреатите часто сопровождается паникой, нервным возбуждением, в тяжелом состоянии у женщины может случиться потеря сознания на фоне болевого шока.
Приступ не поддается лечению анальгетиками и спазмолитиками, поэтому нужно срочно вызвать бригаду скорой помощи и отправить пострадавшую в больницу.
В хронической стадии
При хроническом течении панкреатит может напоминать о себе периодическими диспептическими расстройствами пищеварения, несильными тупыми или тянущими болями с локализацией в левом подреберье и в области эпигастрия. Заболевание принимает волнообразное течение. Разрыв между обострениями может составлять как короткое, так и продолжительное (до нескольких лет) время.
Признак панкреатита — ощущение переполненности желудка после еды, тошнота, изжога, которая может появляться и на пустой желудок.
Больные часто жалуются на отрыжку, на нерегулярный стул. Запоры могут сменяться поносами вне зависимости от приема пищи.

При панкреатите запоры могут сменяться поносами вне зависимости от приема пищи.
На фоне плохого пищеварения у страдающих панкреатитом отмечается потеря аппетита, снижение массы тела, общее ухудшение самочувствия, анемия.
Нередки нервные расстройства, раздражительность, вспыльчивость.
В большинстве случаев хронический панкреатит без своевременного правильного лечения приводит к нарушению обмена веществ и возникновению сахарного диабета.
При обострении
Хроническое течение может сопровождаться периодическими приступами, особенно после приема алкоголя или употребления нездоровой пищи. У женщин обострение панкреатита нередко наступает в результате несбалансированного питания при различных диетах. Состояние сопровождается симптомами, характерными для острой формы заболевания.
Лечение симптомов панкреатита у женщин
Нужно помнить, что адекватное лечение при панкреатите может определить только врач. Чтобы получить более полную картину заболевания, медицинский работник назначает ряд анализов и аппаратных исследований. Нередко для повышения эффективности лечения требуется консультация узких специалистов: гастроэнтеролога, эндокринолога, хирурга.

Нередко для повышения эффективности лечения требуется консультация узких специалистов: гастроэнтеролога, эндокринолога, хирурга.
Оперативное вмешательство
Чаще всего панкреатит, особенно на начальных стадиях заболевания, лечат консервативными методами, не прибегая к инвазивному вмешательству. Для операции должны быть важные основания, но медики считают, что хирургия — крайняя мера для избавления от патологии.
Лечебная диета
Правильно организованное питание — основа для лечения панкреатита. Если на ранней стадии начать соблюдать строгую диету, то можно предотвратить дальнейшее развитие патологии и избежать длительной медикаментозной терапии.
Больной нужно отказаться от целого ряда продуктов: исключить острую, жирную, жареную пищу, полуфабрикаты, копчености, соусы, соления и маринады.
Необходимо полностью убрать из рациона алкоголь, т. к. он раздражает больные органы.
Важно ограничить количество сладостей, шоколада, газированных напитков.

Больному рекомендуется пить большое количество чистой воды (из расчета 30 мл на 1 кг массы тела).
При панкреатите рекомендуется употреблять в пищу отварные или сваренные на пару или запеченные овощи, каши, протертые и слизистые супы. Рекомендуется пить большое количество чистой воды (из расчета 30 мл на 1 кг массы тела). Лучше не есть слишком горячую или холодную пищу. Режим питания должен быть строгим, порции — небольшими.
Рекомендуем почитать — Тофизопам: лучшее средство от неврозов.
Медикаментозная терапия
Нужно помнить, что самолечение при панкреатите недопустимо. Бесконтрольный прием различных препаратов может привести к непредсказуемым последствиям и ухудшить самочувствие больного.
Лекарства должен назначать врач.
Если необходимо, специалист может направить пострадавшую в стационар, где ей проведут диагностику и назначат капельницы, внутривенные и внутримышечные уколы, таблетки, а также подберут диету. Чаще всего это происходит при обострении заболевания.
Медики предупреждают, что острое состояние в условиях стационара несложно снять за сутки, в то время как дома без медицинской помощи приступ может продолжаться неопределенный период и приносить невыносимые страдания.

Для лечения панкреатита больным врач может назначить спазмолитики. К примеру, препарат Но-шпа.
Для лечения больным назначают:
- анальгетики и спазмолитики — Но-шпу, Атропин, Платифиллин, Аминофиллин;
- ферменты — Креон, Мезим, Фестал, Дигестал, Панцитрат;
- антациды — Маалокс, Альмагель, Фосфалюгель;
- пробиотики — Пробифор, Бифиформ.
При необходимости больным назначают антибиотики. На начальных стадиях заболевания и в период ремиссии пользу могут принести средства народной медицины (отвары и настои целебных трав).
Осложнение воспалительного процесса
При тяжелом течении панкреатита, если не принять адекватные меры, могут возникнуть такие осложнения, которые приведут к тяжелым поражениям внутренних органов, а в отдельных случаях и к летальному исходу:
- панкреатогенный шок — это состояние, при котором резко падает давление и учащается сердечный ритм, а также снижается жизнедеятельность всех систем организма;
- перитонит;
- кровотечение в желудке и других органах пищеварительной системы;
- панкреонекроз;
- геморрагический или крупноочаговый некроз;
- поражение печени и почек;
- отек головного мозга.

При тяжелом течении панкреатита, если не принять адекватные меры, могут возникнуть такие осложнения, которые могут привести к кровотечению в органах пищеварения.
Любое из этих осложнений может привести к необратимым для организма последствиям, если больная своевременно не получит медицинскую помощь.
Профилактика
От заболевания панкреатитом не застрахован никто. Но если соблюдать некоторые правила, можно отсрочить возникновение патологии на долгие годы. Необходимо помнить следующее:
- сбалансированное питание — основа здоровья. Полезные продукты должны преобладать над вредными. Следует ограничить до минимума жирное и жареное, консервы, полуфабрикаты, колбасы. Нужно питаться дробно, небольшими порциями, в установленные часы;
- перед тем как сесть на диету для похудения, рекомендуется посоветоваться с врачами;
- необходимо периодически принимать витамины и витаминные добавки;
- отказаться от вредных привычек, особенно от неумеренного употребления алкоголя. Полностью исключить курение;
- заниматься профилактикой заболеваний желудочно-кишечного тракта и мочеполовой системы.
При возникновении сахарного диабета требуется следить за уровнем сахара в крови и периодически консультироваться с врачом.

Можно отсрочить развитие панкреатита, если отказаться от вредных привычек.
Симптомы панкреатита при беременности
Возникновение панкреатита при беременности могут спровоцировать хронические заболевания желчевыводящих путей, повышение уровня холестерина, изменение вкусовых пристрастий, бесконтрольный прием витаминов. Сложность в диагностике составляет то, что главные факторы — тошноту, рвоту, понос, ухудшение самочувствия — нередко принимают за токсикоз.
Установлению диагноза способствует функциональная диагностика.
Острый приступ может представлять угрозу для плода, поэтому, если беременная почувствовала себя плохо, появились и другие симптомы обострения панкреатита, необходимо сразу же вызвать бригаду скорой помощи.
Прогноз жизни
По статистике, от острой формы панкреатита при отсутствии медицинской помощи умирает 15% больных. При возникновении осложнений, например панкреонекроза, летальными оказываются 70% случаев. При своевременной медицинской помощи в острых случаях и при дальнейшем амбулаторном лечении и правильном питании врачи оценивают шансы на долгую жизнь как высокие.
Хронический панкреатит. Какие симптомы? Как лечить? Что можно и что нельзя есть?
Симптомы панкреатита у женщины
Источник


