Лечение язвы желудка квадротерапия
Комментарии
Сателлитный симпозиум в рамках
VIII Российского Национального Конгресса «Человек и Лекарство»
[ 5 апреля 2001 г ]
Содержание
Т.Л. Лапина
Клиника пропедевтики внутренних болезней, гастроэнтерологии и гепатологии им. В.Х.Василенко ММА им. И.М. Сеченова
Для проведения эрадикационной терапии инфекции Helicobacter pylori врач должен выбрать схему лечения оптимальную для конкретного больного. Часто это оказывается не таким простым, так как важным бывает учитывать целый ряд факторов: необходимо остановиться на каком-то определенном режиме терапии, подобрать конкретные компоненты этой схемы, установить продолжительность лечения, проанализировать клиническую ситуацию, разумно оценить стоимость лекарств, входящих в схему.
Основные принципы эрадикационной терапии инфекции H.pylori известны. Процитируем их по тексту «Рекомендаций по диагностике и лечению инфекции Helicobacter pylori у взрослых при язвенной болезни желудка и двенадцатиперстной кишки» Российской Гастроэнтерологической Ассоциации и Российской группы по изучению H.pylori [1]: Основой лечения является использование комбинированной (трехкомпонентной) терапии:
- способной в контролируемых исследованиях уничтожать бактерию Helicobacter pylori, как минимум, в 80% случаев;
- не вызывающей вынужденной отмены терапии врачом, вследствие побочных эффектов (допустимо менее чем в 5% случаев) или прекращения пациентом приема лекарств по схеме, рекомендованной врачом;
- эффективной при продолжительности курса не более 7-14 дней
Нормативные документы органов, управляющих здравоохранением, или консенсус специалистов призваны оказать помощь практическим врачам. Они опираются на клинический опыт и данные рандомизированных контролируемых исследований. Для объединенной Европы таким нормативным документом стал Доклад Согласительной конференции по диагностике и лечению заболеваний, ассоциированных с инфекцией H.pylori, принятый в городе Маастрихт в 1996 году [2]. В 1997 году были приняты авторитетные Российские рекомендации [1]. Современные подходы к диагностике и лечению инфекции H.pylori, отвечающие требованиям медицины, основанной на доказательствах, отражены в итоговом документе конференции, которая проходила в Маастрихте 21-22 сентября 2000 г. Европейская группа по изучению Helicobacter pylori во второй раз организовала авторитетное совещание для принятия современного руководства по проблеме H.pylori. За 4 года, истекших с момента принятия Первого Маастрихтского соглашения, в этой области знаний достигнут значительный прогресс, что заставило обновить прежние рекомендации.
Второе Маастрихтское соглашение устанавливает на первое место среди показаний к антигеликобактерной терапии язвенную болезнь желудка и язвенную болезнь двенадцатиперстной кишки, не зависимо от фазы заболевания (обострение или ремиссия), включая их осложненные формы. Эрадикационная терапия при язвенной болезни является необходимым лечебным мероприятием, и обоснованность ее использования при этом заболевании базируется на очевидных научных фактах. Второе Маастрихтское соглашение подчеркивает, что при неосложненной язвенной болезни двенадцатиперстной кишки нет необходимости продолжать антисекреторную терапию после проведения курса эрадикационной терапии. Ряд клинических исследований показал, что после удачного эрадикационного курса заживление язвы, действительно, не требует дальнейшего назначения медикаментов. Рекомендуется также проводить диагностику инфекции H.pylori у больных язвенной болезнью, получающих поддерживающую или курсовую терапию антисекреторными средствами, с назначением антибактериального лечения. Проведение эрадикации у этих больных дает существенный экономический эффект, что связано с прекращением длительного приема антисекреторных препаратов.
В качестве показаний для эрадикационной терапии названы также MALT-лимфома, атрофический гастрит, состояние после резекции желудка по поводу рака. Кроме того, антигеликобактерная терапия может быть показана лицам, являющимся ближайшими родственниками больных раком желудка, и проведена по желанию пациента (после подробной консультации с врачом).
Итоговый документ Маастрихтской конференции (2000 г.) впервые предлагает планиривать лечение инфекции H. pylori, предусматривая возможность его неудачи. Поэтому предлагается рассматривать его как единый блок, предусматривающий не только эрадикационную терапию первой линии, но и в случае сохранения H. pylori — второй линии одновременно (см. табл. 1).
Важно отметить, что число возможных схем антигеликобактерной терапии сокращено. Для тройной терапии предлагается всего две пары антибиотиков. Для квадротерапии в качестве антибактериальных агентов предусмотрены только тетрациклин и метронидазол.
Терапия первой линии: Ингибитор протонной помпы (или ранитидин висмут цитрат) в стандартной дозе 2 раза в день + кларитромицин 500 мг 2 раза в день + амоксициллин 1000 мг 2 раза в день или метронидазол 500 мг 2 раза в день.
Тройная терапия назначается как минимум на 7 дней.
В случае отсутствия успеха лечения назначается терапия второй линии: Ингибитор протонной помпы в стандартной дозе 2 раза в день + Висмута субсалицилат/субцитрат 120 мг 4 раза в день + метронидазол 500 мг 3 раза в день + тетрациклин 500 мг 4 раза в день. Квадротерапия назначается как минимум на 7 дней.
Если препараты висмута не могут быть использованы, в качестве второго лечебного курса предлагаются тройные схемы лечения на основе ингибиторов протонной помпы. В случае отсутствия успеха второго курса лечения дальнейшая тактика определяется в каждом конкретном случае.
Последним тезисом Согласительного доклада является следующий: антибиотики, специфически направленные против H.pylori, пробиотики и вакцины могут войти в арсенал антигеликобактерной терапии в будущем, но в настоящее время эти препараты и лечебные подходы находятся в стадии разработки, и практических рекомендаций не существует.
Из рекомендаций Второго Маастрихтского соглашения исключена схема лечения блокатор протонного насоса + амоксициллин + производное нитроимидазола (метронидазол). Эта комбинация является привычной для России, где метронидазол в силу своей низкой стоимости и «традиционного» использования в качестве «репаранта» при язвенной болезни является практически неизменным антигеликобактерным агентом. К сожалению, при наличии штамма H.pylori, резистентного к производным нитроимидазола, эффективность данной схемы лечения значительно снижается, что доказано не только в европейских иссследованиях, но и в России. По результатам рандомизированного контролируемого мультицентрового исследования эрадикация инфекции в группе, получавшей метронидазол 1000 мг, амоксициллин 2000 мг и омепразол 40 мг в сутки на протяжении 7 дней была достигнута в 30% случаев (доверительный интервал для вероятности 95% составил 17%-43%) (В.Т. Ивашкин, П.Я. Григорьев, Ю.В. Васильев и соавт., 2001). Таким образом, можно только присоединиться к мнению европейских коллег, которые исключили эту схему из рекомендаций.
К сожалению, эрадикационная терапия инфекции H.pylori не обладает стопроцентной эффективностью. Не со всеми положениями Второго Маастрихтского соглашения можно однозначно согласиться, и без вдумчивого анализа перенести их в нашу страну.
Так российские врачи часто используют схемы тройной терапии на основе препарата висмута в качестве лечения первой линии. Мультицентровое исследование Российской группы по изучению H.pylori (2000 г.) показало доступность и эффективность такого подхода в нашей стране, в том числе на примере схемы субцитрат коллоидного висмута + амоксициллин + фуразолидон.
Антигеликобактерная терапия должна совершенствоваться, и Второе Маастрихтское соглашение имеет существенное значение для ее оптимизации.
Таблица 1. СХЕМЫ ЭРАДИКАЦИОННОЙ ТЕРАПИИ ИНФЕКЦИИ Helicobacter pylori
по Маастрихтскому соглашению (2000)
Терапия первой линии
Тройная терапия
Лансопразол 30 мг 2 раза в день или
Пантопразол 40 мг 2 раза в день
+ кларитромицин 500 мг 2 раза в день +
амоксициллин 1000 мг 2 раза в день или
+ кларитромицин 500 мг 2 раза в день +
метронидазол 500 мг 2 раза в день
+ кларитромицин 500 мг 2 раза в день +
амоксициллин 1000 мг 2 раза в день или
+ кларитромицин 500 мг 2 раза в день +
метронидазол 500 мг 2 раза в день
Квадротерапия
Лансопразол 30 мг 2 раза в день или
Пантопразол 40 мг 2 раза в день +
Висмута субсалицилат/субцитрат 120 мг 4 раза в день
+ метронидазол 500 мг 3 раза в день
+ тетрациклин 500 мг 4 раза в день
Литература
1. Рекомендации по диагностике Helicobacter pylori у больных язвенной болезнью и методам их лечения. // Российский журнал гастроэнтерологии, гепатологии и колопроктологии. – 1998. — №1. – с.105-107.
2. Current European concepts in the management of Helicobacter pylori infection. The Maastricht Consensus Report. // Gut. – 1997. – Vol. 41. – P.8-13.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
Ежегодно ученые изобретают инновационные методики лечения патологий ЖКТ. Квадротерапия язвенной болезни желудка и двенадцатиперстной кишки, кроме кислотопонижающих препаратов, включает комплекс антибиотиков для угнетения возбудителя — Хеликобактер пилори. Благодаря подобному курсу лечения устраняются не только симптомы, но и фактор, спровоцировавший возникновение патологии.

Что такое квадротерапия?
Это понятие включает применение 4 препаратов с целью лечения хеликобактерной инфекции, которая спровоцировала появление язвенного дефекта в слизистой оболочке желудка. Прием этих медикаментов обеспечивает возможность полноценно питаться, не прибегая к строгим диетам, рекомендуемым при заболеваниях желудочно-кишечного тракта. Удобство периодичности применения позволяет не нарушать ранее установленный ритм жизни.
Применение комбинированных лекарственных средств устраняет полипрагмазию, а употребление пролонгированных форм препаратов позволяет сократить количество суточных приемов.
Вернуться к оглавлению
Показания к проведению квадротерапии
 Действие антибактериальных препаратов направлено на устранение патогенных микроорганизмов.
Действие антибактериальных препаратов направлено на устранение патогенных микроорганизмов.
Употребление этих 4 препаратов показано в таких случаях, как:
- Диагноз «язвенная болезнь желудка или двенадцатиперстной кишки», который был поставлен на основании результатов лабораторных и инструментальных методов исследования.
- Мalt-лимфома желудка.
- Диагноз «атрофический гастрит», установленный с помощью эзофагогастродуоденоскопии (ЭФГДС).
- Период после удаления злокачественной опухоли желудка.
- Гастрокарцинома, обнаруженная ранее у близких родственников пациента.
Вернуться к оглавлению
Как проводится квадротерапия при язвенной болезни?
Длится она не более 2 недель. Схема употребления компонентов квадротерапии, а также нюансы дозировки время от времени обновляются. Обусловлено это новыми данными, поступающими от практикующих специалистов, наблюдающих своих пациентов и учитывающих результаты клинических исследований. Согласно последней схеме, применяют определенные комбинации препаратов и их дозировки.
Вернуться к оглавлению
Любой антацид
К таковым относятся ингибиторы протонной помпы желудка, уменьшающие кислотность благодаря блокировке выделения хлористоводородной кислоты желудочного сока. Употребляют их перорально, полторы недели, дважды в день. Доза подбирается индивидуально и зависит от физиологии желудочно-кишечного тракта пациента. Дозировки антацидов подробнее описаны в таблице:
| Торговое название | Доза, мг |
| «Омепразол» | 20 |
| Lansoprazole | 30 |
| «Пантопразол» | 40 |
| Esomeprazole | 20 |
| «Рабепразол» | 20 |
Вернуться к оглавлению
Висмута субсалицилат
 Препарат стабилизирует повышенную кислотность желудка.
Препарат стабилизирует повышенную кислотность желудка.
Это коллоидное вещество, комплексно снижающее кислотность, угнетающее рост бактерий и оказывающее противовоспалительное влияние на слизистую стенку желудка. Применяется четырежды в день, на протяжении полутора недель. Непосредственно на Хеликобактер пилори висмута субсалицилат воздействует, угнетая активность фермента уреазы, который активно участвует в метаболических процессах бактериальной клетки.
Вернуться к оглавлению
Антибиотики «Метронидазол» и «Тетрациклин»
Это антибактериальное и антипротозойные вещество, относящееся к группе нитроимидазолов. Сюда также принадлежат препараты «Тинидазол» и «Орнидазол». Применяют «Метронидазол» по 0,5 г трижды в день, в течение полутора недель. Механизм воздействия включает влияние на жизнедеятельность Хеликобактер пилори. «Тетрациклин» же относится к одноименному ряду и имеет свойство подавлять образование белков в бактериальной стенке. Эта его бактерицидная особенность обеспечивает литическое влияние на Хеликобактер пилори. Принимают «Тетрациклин» по 0,5 г четырежды в день, на протяжении полутора недель.
Вернуться к оглавлению
Эрадикационная терапия при язвах
Понятие «эрадикация» подразумевает полное уничтожение возбудителя с целью лечения заболевания, которое он спровоцировал. При язве желудка таким патогеном является Хеликобактер пилори. Эрадикационная терапия при язвенной болезни проводится с помощью антибиотиков, к которым бактерия чувствительна. В 80% случаев она имеет успех. Тройная терапия содержит все компоненты для уничтожения возбудителя, кроме препаратов висмута, которые содержатся в квадротерапии.
Вернуться к оглавлению
Противопоказания и побочные эффекты
Кому противопоказана квадротерапия?
 Метод квадротерапии не применяют в период беременности и лактации.
Метод квадротерапии не применяют в период беременности и лактации.
Повышенная чувствительность к любому из 4 компонентов терапии является прямым противопоказанием к применению. А также в группу риска входят:
- больные с органическими поражениями центральной нервной системы;
- беременные, особенно во втором и третьем триместрах;
- женщины в период лактации;
- пациенты с почечной и печеночной недостаточностью.
Вернуться к оглавлению
Побочные реакции
Они развиваются у 10—15% пациентов, что свидетельствует о невысокой токсичности препаратов. Поражаются такие органы и системы:
- Кровеносная и лимфатическая:
- снижение количества лейкоцитов;
- падение уровня тромбоцитов.
 Незначительно снижаются иммунные реакции организма.
Незначительно снижаются иммунные реакции организма.
- Иммунитет:
- развитие реакции повышенной чувствительности.
- Метаболические процессы:
- снижение количества натрия;
- падение показателей магния и кальция.
- Нервная система и органы чувств:
- бессонница;
- головокружение;
- депрессия;
- немотивированное возбуждение;
- головная боль;
- сонливость;
- помутнение зрения;
- нарушение вкуса;
- агрессия;
- спутанность сознания;
- парестезии (нарушения кожной чувствительности).
- Дыхательная система:
- спазм бронхов.
 Возможно нарушение стула.
Возможно нарушение стула.
- Желудочно-кишечный тракт:
- боль в животе;
- запор;
- диарея;
- метеоризм;
- тошнота, сопровождающаяся рвотой;
- ксеростомия (сухость во рту);
- воспаление десен;
- грибковое поражение слизистых.
Вернуться к оглавлению
Более редкие осложнения
На кожных покровах может возникать зуд, высыпания, дерматит, покраснение кожи. Печень и желчный пузырь также страдают. Проявляется это пожелтением дермы, повышением печеночных ферментов в крови, энцефалопатией. В опорно-двигательном аппарате ощущается боль (в суставах и мышцах), вымывание кальция из костей. Выделительная система поражается в виде интерстициального воспаления почек. иногда у женщин начинается гинекомастия.
Источник
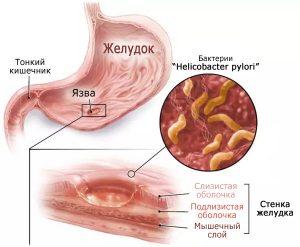
Язвенная болезнь (ЯБ) — хроническое заболевание, основным морфологическим проявлением которого служит рецидивирующая язва желудка или двенадцатиперстной кишки (ДПК), как правило, возникающее на фоне гастрита [1].
В патогенезе ЯБ лежит дисбаланс между факторами агрессии (кислотно-пептический фактор и Helicobacter pylori (НР)) и защиты (слизь желудка и ДПК со всеми входящими в нее компонентами — гликопротеиды, бикарбонаты, иммуноглобулины и др.; высокая репаративная активность слизистой оболочки и адекватное ее кровоснабжение).
Патогенетические механизмы образования язвы могут быть представлены следующим образом [2].
- Резидуально-органический фон и/или психотравмирующие ситуации и/или депрессия->повышенный тонус парасимпатической нервной системы->желудочная гиперсекреция -> формирование язвенного дефекта. Длительное течение ЯБ->депрессия.
- G-клеточная гиперплазия как врожденная особенность пациента->желудочная гиперсекреция-> формирование язвенного дефекта в ДК.
- Колонизация НР в антральном отделе желудка у чувствительного к нему пациента -> развитие G-клеточной гиперплазии -> желудочная гиперсекреция -> желудочная метаплазия в ДПК -> колонизация НР в ДПК > формирование язвенного дефекта в ДПК.
- Колонизация НР в антральном отделе желудка у чувствительного к нему пациента -> желудочная гиперсекреция без G-клеточной гиперплазии -> желудочная метаплазия в ДПК -> колонизация НР в ДПК -> формирование язвенного дефекта в ДПК.
- Показана также возможность язвообразования при нормальной желудочной кислотности. Механизм изучен недостаточно и, видимо, связан со снижением защитных механизмов, например нарушением микроциркуляции кишечной стенки у пациентов с симпатикотонией.
Этиологические факторы ЯБ много раз пересматривались и уточнялись. Так, высказанная в 1910 г. Карлом Шварцом мысль: «Нет кислоты — нет язвы» в 1989 г. модифицировалась в следующую формулировку: «Нет C. pylori — нет язвы» (D.Y. Graham).
В настоящее время HP является ведущим этиологическим фактором ЯБ. Частота хеликобактерассоциированной ЯБ варьируется в зависимости от страны (чем ниже экономический уровень страны, тем чаще встречается хеликобактериоз), от возраста больного (наиболее часто заражаются HP в возрасте 18-23 лет в развитых странах и в возрасте 5-10 лет в экономически неблагополучных странах). Колонизация желудочно-кишечного тракта (ЖКТ) хеликобактером не всегда приводит к развитию патологического процесса (гастрита, дуоденита, ЯБ и т. п.). Ответ организма на HP зависит от состояния иммунитета человека, состава слизи в желудке и ДПК, а также уменьшения количества рецепторов на поверхности желудка, способствующих адгезии микроорганизма и вирулентности штамма HP (способности продуцировать вакуолизирующий токсин (VacA) и цитотоксин-ассоциированный протеин (CagA), которые способствуют быстрой деструкции эпителиальных клеток с разрушением субэпителиальных тканей и экстрацеллюлярного матрикса) [3].
Второй по степени распространенности причиной ЯБ могут служить прием НПВП и стероидная терапия. Встречаются и другие факторы, провоцирующие развитие ЯБ — синдром Золингера-Эллисона, цирроз печени, болезнь Крона и т. д.
Клиническая картина ЯБ зависит от локализации (желудок или ДПК), а также возраста ребенка. Так, по данным С. В. Гольбиц (1997), в возрастной группе от 3 до 14 лет атипичное течение наблюдается в 51,1% случаев, «немое» — в 19,5%, а манифестация заболевания осложнениями — у 3,3% детей [4].
Основная жалоба при ЯБ — боль. Ее интенсивность зависит от многих факторов: возраста, состояния нервной и эндокринной систем, локализации язвенного дефекта, индивидуальной чувствительности больного к боли. Для ЯБ желудка чаще характерны боли, которые возникают непосредственно после еды (ранние боли). Язвы кардиального отдела желудка и пищевода могут сопровождаться псевдокардиальными болями, усиливающимися в положении лежа, дисфагией, болями при прохождении пищи по пищеводу, изжогой. При ЯБ ДПК боль принимает ночной и «голодный» характер, уменьшается при приеме пищи. Появляется так называемый мойнигановский ритм боли (голод-боль-прием пищи-светлый промежуток-голод-боль).
Диспептические расстройства (изжога, отрыжка, рвота, тошнота) у детей встречаются реже, чем у взрослых. С увеличением продолжительности заболевания частота диспептических симптомов возрастает. У части больных снижен аппетит. У больных с ЯБ ДПК нередко отмечается склонность к запорам или неустойчивому стулу.
При длительном, рецидивирующем течении ЯБ, особенно у детей, развиваются астения, эмоциональная лабильность.
Основным диагностическим методом ЯБ является гастродуоденоскопия. При этом определяются локализация язвы (при типичном варианте ЯБ ДПК у детей одиночная язва локализуется на передней или задней стенке ДПК), размер язвенного дефекта, его форма. Дополнительными методами исследования являются рН-метрия, определение вегетативного статуса больного, определение HP. рН-метрия позволяет определить кислотность в желудке и антральном отделе. При проведении суточной рН-метрии можно определить суточный ритм кислотообразования, что позволит назначить кислотоподавляющий препарат в период, когда кислотность наиболее высока.
Для диагностики хеликобактерной инфекции используются инвазивные и неинвазивные методы. К первым относятся:
- эндоскопическое исследование с визуальной оценкой состояния слизистой оболочки желудка и двенадцатиперстной кишки;
- морфологический метод — определение микроорганизмов в препарате слизистой оболочки при специальных окрасках (по Гимзе, толлуидиновым синим, по Генте, Вартину-Старри);
- бактериологический метод — определение штамма микроорганизма, выявление его чувствительности к применяемым препаратам;
- выявление HP в слизистой оболочке желудка и ДПК методом полимеразной цепной реакции.
Неинвазивные методы:
- обнаружение специфических антихеликобактерных антител классов А и G в крови больного (иммуноферментный анализ, экспресс-тесты на основе реакции преципитации или иммуноцитохимиии с использованием капиллярной крови больных) и других биологических средах (кал);
- дыхательные тесты с регистрацией продуктов жизнедеятельности HP (углекислый газ, аммиак) в выдыхаемом воздухе;
- выявление HP в анализах кала, слюны, зубном налете методом полимеразной цепной реакции.
У больных с гастроэнтерологическими жалобами, диспепсией, болями в животе должны проводиться минимум два неинвазивных диагностических теста для определения HP [5].
Терапия ЯБ направлена на устранение факторов агрессии и основывается на следующих принципах:
- подавление желудочной секреции и/или нейтрализация ее в просвете желудка;
- антихеликобактерная терапия;
- коррекция психоневрологического статуса больного;
- стимуляция репаративных процессов в слизистой оболочке желудка и ДПК.
Применять при лечении ЯБ препараты, снижающие кислотность желудка, начали очень давно. Одними из первых для этой цели стали использовать М-холинолитики. Атропин блокировал мускариновые рецепторы, купируя действие ваготонии. Однако атропин является неселективным М-холинолитиком, вызывающим серьезные побочные эффекты. Для решения этой проблемы был разработан препарат пиренцепин (гастроцепин), являющийся селективным антагонистом М1-холинорецепторов. Он избирательно тормозит секрецию кислоты и пепсина, находящуюся под контролем блуждающего нерва, подавляя у человека желудочную секрецию. В отличие от атропина пиренцепин не вызывает гипергастринемию, снижает концентрацию гастрина в крови во время гастральной фазы пищеварения, индуцированной растяжением дна желудка или пептоном [6].
Следующей группой препаратов, купирующих гиперацидность, являются Н2-блокаторы. Первые антигистаминные средства появились в 1950-х гг., однако долгое время они не оказывали влияния на желудочную секрецию. В 1966 г. A. S. F. Ash и H. O. Schild из Лондонского университетского колледжа заявили, что «в настоящее время не обнаружено специфических антагонистов стимулирующего действия гистамина на желудочную секрецию». Этими же учеными введен термин «Н1», принятый для обозначения рецепторов, в отношении которых эффективны антигистаминные препараты того времени, чтобы отличить от рецепторов, через которые осуществляется действие гистамина на желудочную секрецию. Лишь в 1972 г. James Black, фармаколог, работавший в фирме Smith Kline and French в Welwyn Garden City (Англия), протестировав около 700 химических соединений, объявил, что соединение буримамид, содержащее имидазольное кольцо в боковой цепи, действует на рецепторы желудка, не влияя на Н1-рецепторы. Эти рецепторы, позже обнаруженные не только в желудке, были названы Н2-рецепторами. Буримамид ингибировал как пентагастрин, так и гистаминстимулированную желудочную секрецию, что позволило определить гистамин в качестве конечного звена в цепи передачи стимулирующих импульсов на париетальную клетку. За идентификацию Н2-рецепторов и дальнейшую разработку лекарственных средств их блокирующих James Black в 1988 г. был удостоен Нобелевской премии [7].
Первые Н2-блокаторы (циметидин) обладали выраженными побочными эффектами: диарея, головная боль, транзиторные артралгии и миалгии, кроме того — нейтропения и нарушение полового развития у мальчиков. В связи с этим в настоящее время препараты 1-го поколения Н2-блокаторов в детской практике не применяются.
Препараты последующих поколений (ранитидин, фамотидин) указанными побочными эффектами не обладают. В целом частота побочных воздействий при их применении не превышает 1%. При этом активность фамотидина в 20-60 раз превышает активность циметидина и в 3-20 раз — активность ранитидина. По сравнению с ранитидином, фамотидин более эффективно повышает рН и снижает объем желудочного содержимого [8]. Следует отметить, что применение Н2-блокаторов у пациентов с язвенной болезнью ДПК при исходном нормальном уровне гастрина может приводить к гипергастринемии. При отмене Н2-блокаторов возникает эффект рикошета, вследствие чего отмена производится постепенно, желательно под контролем суточной рН-метрии. Несмотря на выраженный антисекреторный эффект, Н2-блокаторы не полностью блокируют синтез соляной кислоты, так как воздействуют только на часть механизма, участвующего в синтезе кислоты. При этом снижается секреция, вызванная гистамином, и отсутствует влияние на такие стимуляторы секреции, как гастрин и ацетилхолин.
Проводимые далее работы позволили разработать препарат, влияющий непосредственно на ключевой механизм секреции соляной кислоты — Н+/К+-АТФазу [9, 10]. В настоящее время в гастроэнтерологической практике широко применяются ингибиторы протонной помпы, которые эффективнее Н2-блокаторов в 2-10 раз. Первым препаратом, ингибирующем протонный насос, был омепразол. В настоящее время широко применяются такие препараты, как омепразол (лосек, омез), ланзопразол, пантопразол, рабепразол (париет) и эзомепразол (нексиум).
Ингибиторы протоновой помпы (ИПП) в канальцах париетальных клеток превращаются в тетрациклический сульфенамид, связываются с цистеиновыми группами протоновой помпы, что приводит к ингибированию фермента и угнетению секреции кислоты. Восстановление секреции после применения всех ингибиторов протонового насоса происходит за счет синтеза нового фермента и восстановления дисульфидных связей, при применении пантопразола — только за счет синтеза нового белка фермента. Для тогo чтобы париетальная клетка синтезировала новый белок фермента, требуется около 18 ч. При пероральном введении ингибиторы протонного насоса должны быть защищены от воздействия кислоты желудка, так как они неустойчивы в кислой среде. Поэтому капсулы, содержащие ИПП, покрыты оболочкой, растворяющейся в щелочной среде. Минуя желудок, они быстро всасываются в кишечнике в щелочной среде и перераспределяются между органами и тканями. Производные сульфенамида взаимодействуют с Н+/К+-АТФазой с различной скоростью, которая коррелирует со скоростью их превращения в сульфенамид и зависит от рН: рабепразол > омепразол = лансопразол > пантопразол. При рН равной 5,0 пантопразол наиболее химически стабилен и слабее всего активируется, тогда как рабепразол наименее стабилен и обладает наибольшей эффективностью [11]. При рН равной 4,0 все ингибиторы протоновой помпы активны, однако рабепразол будет наиболее эффективным. При рН=3,0 ингибирование обеспечивается всеми лекарствами, хотя пантопразол будет менее эффективным, чем четыре остальных. Метаболизм ИПП происходит главным образом в печени при участии CYP 2C19 и CYP 3A4, изоферментов цитохрома Р450. Образующиеся метаболиты неактивны и выводятся из организма. Исключение составляет рабепразол, метаболизм которого проходит без участия изоферментов CYP 2C19 и CYP 3A4, с чем связана, по-видимому, постоянная величина его биодоступности после первого применения. Клиренс омепразола и эзомепразола значительно ниже, чем у других ИПП. С этим связано нарастание биодоступности омепразола и его стереоизомера эзомепразола и повышение его терапевтической эффективности [12]. Полиморфизм гена, кодирующего изоформу 2С19, определяет различную скорость метаболизма ингибиторов протонного насоса у пациентов [13]. Подбор препарата рекомендуется проводить под контролем суточной рН-метрии. Назначаются ИПП 2 раза в день непосредственно перед приемом пищи.
Эрадикацию HP проводят всем больным ЯБ. Под эрадикацией понимается полное уничтожение микроорганизмов, определяемое через 6 нед после проведенного лечения.
В настоящее время используются схемы по национальным и региональным рекомендациям, созданным на основе Маастрихтского консенсуса.
Существует несколько схем, рекомендуемых для применения на территории России:
- 3-компонентная схема лечения инфекции НР с включением в нее коллоидного субцитрата висмута (де-нол) в комбинации с двумя антибиотиками (кларитромицином и амоксициллином) либо с одним антибиотиком и нифурателем (макмирор) или фуразолидоном;
- 3-компонентная схема лечения инфекции НР с использованием антисекреторных препаратов (блокаторы протонного насоса или Н2-гистаминоблокаторы) в сочетании с двумя антибиотиками (кларитромицином и амоксициллином) либо с одним антибиотиком и нифурателем (макмирор) или фуразолидоном;
- Квадротерапия включает в себя субцитрат висмута, ИПП (или Н2-блокатор) и два антибиотика (кларитромицин и амоксициллин) либо один антибиотик и нифуратель (макмирор) или фуразолидон. Квадротерапия рекомендуется при неэффективности тройной схемы, при резистентных к антибиотикам штаммам хеликобактера.
Лечение назначается на 7 дней. Ввиду возможности возникновения побочных эффектов, связанных с развитием дисбиотических изменений в кишечнике, в схему терапии включают пробиотики. Препаратами выбора являются комплексные пробиотические средства, такие как бифиформ, линекс. Последний содержит антибиотикоустойчивые штаммы трех видов микроорганизмов (Bifidobacterium infantis, Lactobacillus acidophilius, Streptococcus faecium), что позволяет заселять кишечник на разных уровнях.
После окончания лечения по эрадикационной схеме решают вопрос о выборе поддерживающей терапии. При множественных, повторных язвах или выраженном снижении защитных сил (например, при длительном приеме стероидов) продолжают прием де-нола до 21 дня. Также показана более длительная терапия ИПП. При сопутствующей гастроэзофагальной рефлюксной болезни, при ЯБ на фоне приема НПВП, стероидных препаратов длительность антисекреторной терапии составляет 6-8 нед и более.
Антацидные препараты при ЯБ мало влияют на уровень рН в желудке и назначаются как обволакивающие средства. В связи с этим выбирают средства, имеющие гелевую основу, — фосфалюгель, альмагель нео. Принимают препараты 3 раза в день через 1 ч после еды и 1 раз на ночь.
Вместо антацидов можно применять препарат смекта. Диоктаэдрический смектит обладает обволакивающей и высокой сорбирующей способностью (сорбирует бактерии, HP желчные кислоты), улучшает реологические свойства слизи, повышая ее вязкость, увеличивая резистентность слизистой оболочки к воздействию пепсина, соляной кислоты. Кроме того, диоктаэдрический смектит обладает цитомукопротективным эффектом. Смекта проникает в слизистый (муциновый) слой кишечника, взаимодействует с гликокаликсом, увеличивает образование защитного желеобразного слоя и улучшает его качество. Длительность терапии может варьировать от 4 нед (при неотягощенной впервые выявленной одиночной хеликобактерассоциированной язве) до необходимости постоянного приема (при проведении стероидной терапии).
При нарушении моторики верхних отделов ЖКТ, при неадекватной работе сфинктеров назначают прокинетики. Домперидон (мотилиум) и метоклопрамид (церукал) вызывают блокаду центральных и периферических допаминовых рецепторов, что предотвращает расслабление гладкой мускулатуры желудка и верхних отделов кишечника, в норме вызываемое допамином, и тем самым повышает тонус сфинктеров пищевода желудка и верхних отделов кишечника, ускоряя их опорожнение за счет усиления холинергических влияний. Применение метоклопрамида в педиатрической практике крайне нежелательно, так как этот препарат обладает серьезными побочными эффектами. Единственной ситуацией, когда метоклопрамид оказывается незаменимым, является экстренное купирование рвоты, в связи с тем что другие прокинетики не выпускаются в инъекционных формах. Согласно результатам исследований, цизаприд, являясь холиномиметиком, может обусловить развитие синдрома удлиненного интервала Q-T и, как следствие, развитие аритмии. При этом вторичный синдром удлиненного интервала Q-T развивается вследствие дефекта изофермента 3А4 системы цитохрома Р 450. Поэтому больным, страдающим выраженным гастроэзофагеальным рефлюксом, имеющим в семейном анамнезе случаи сердечной аритмии, а также принимающим другие препараты, метаболизирующиеся через систему цитохрома Р 450, препарат назначать не рекомендуется или его прием должен осуществляться под контролем электрокардиограммы.
Препараты назначаются за 30-60 мин до еды, как показали исследования, длительность курса должна составлять минимум 1 мес [14].
Коррекция психоневрологического статуса является обязательным компонентом терапии ЯБ. Для этого проводят кардиоинтервалографию с определением вегетативного статуса, обязательна консультац


