Лечение язвы желудка и дуоденальной язвы
В нашей стране принят термин «язвенная болезнь желудка и 12-перстной кишки». Однако в подростковом возрасте локализация язвы в желудке практически не встречается, поэтому используется термин «дуоденальная язва».
Дуоденальная язва – это хроническое рецидивирующее заболевание, характеризующееся формированием язвы в двенадцатиперстной кишке вследствие расстройства механизмов нервной и гуморальной регуляции гастродуоденальной системы.
Этиология. Основное значение имеет отягощенная наследственность, которая реализуется через следующие факторы:
§ лейкоцитарные антигены гистосовместимости, некоторые из них часто встречаются у больных;
§ группа крови 0 (I), Rh (+);
§ общее количество и реактивность обкладочных клеток, определяющих продукцию соляной кислоты;
§ количество и реактивность главных клеток, продуцирующих пепсиноген;
§ количество и реактивность добавочных клеток (слизь);
§ характер кровоснабжения слизистой оболочки;
§ наличие Helicobacter pylori – бактерии, которая поддерживает, а возможно, вызывает обострение болезни. Она локализуется в подслизистом слое препилорического отдела, поражает слизистую оболочку, изменяя ее эпителий, устойчива к соляной кислоте. Ее токсины блокируют торможение секреции соляной кислоты.
При наличии отягощенной наследственности развитию заболевания способствуют патогенные типы воспитания – эмоциональное отвержение родителями и отношение как к кумиру семьи. Часто дуоденальная язва развивается на фоне хроническонго дуоденита.
Такие факторы, как нерегулярный прием пищи, т.н. «нервные переживания», отклонения от здорового образа жизни, нерациональная диета, курение, злоупотребление алкоголем считаются вызывающими обострения болезни.
Таким образом, язва формируется в результате нарушения равновесия между факторами защиты и факторами агрессии.
К факторам агрессии относят: высокое кислотообразование, его непрерывность, включая ночное время, высокую протеолитическую активность желудочного сока, ускоренное опорожнение желудка, сниженную резистентность слизистой оболочки 12-перстной кишки.
Клиника.
Жалобы больных:
§ Боль – продолжительная, длится часами, часто носит грызущий характер, интенсивность ее индивидуальна. Боли может не быть, тогда ее эквивалентом служит изжога, тошнота. Боль исчезает после еды и теплого питья, приема щелочей или кровотечения. Локализация боли: чаще в эпигастрии по средней линии или в так называемой гастродуоденальной зоне, иногда в правом подреберье. Боли ритмичны, возникают через 1,5 – 2 часа после еды, т.е. на высоте пищеварения («поздние»), при длительных перерывах между приемами пищи (голодные, ночные и натощак). Обострения чаще возникают весной и осенью. Характер боли меняется при сопутствующих поражениях других отделов пищеварительной системы.
§ Диспепсические жалобы – тошнота и рвота как результат гипертонуса блуждающего нерва. Рвота приносит облегчение, устраняет боль и легко закрепляется в виде синдрома «привычной рвоты». Аппетит сохранен или повышен.
Особенности дуоденальной язвы у подростков.
Заболевание нередко начинается в подростковом возрасте. Клинические проявления заболевания у детей атипичны, в начальном периоде преобладают астенические жалобы. Кроме того, подростки меньше обращают внимание на свою болезнь, им редко проводится рентгенологическое и эндоскопическое обследование, что способствует поздней диагностике заболевания. Характерно быстрое вовлечение в патологический процесс других органов пищеварения (желчные пути, поджелудочная железа, толстая кишка), у девушек нарушается овариально-менструальная функция.
М.В.Лукашева (1976) выделяет латентную и острую формы.
При латентной форме отмечается смазанное начало, боли аритмичны, не связаны с приемом пищи; мучительная тошнота и обильная рвота возникают в любое время суток. Характерны изжога, икота, отрыжка воздухом и гиперсаливация. Аппетит снижен, имеется дефицит массы тела. Резко выражены утомляемость, возбудимость и раздражительность.
Острая форма начала болезни проявляется после нервно-эмоциональных стрессов или при становлении менструального цикла у девушек. Боли ритмичны, связаны с приемом пищи, часто ночные с типичной локализацией. Имеется изжога, рвота на высоте болей, запоры.
Подъем заболеваемости совпадает с пубертатным периодом. После наступления половой зрелости частота заболеваемости в несколько раз выше у юношей, чем у девушек.
Диагностика.
Выявление отягощенной наследственности.
Определение типа акцентуации характера (эмоционально-лабильный и лабильно-истероидный), психологических особенностей со склонностью к фиксации тревоги.
Инструментальные методы – фиброгастродуоденоскопия, которая выявляет изменения слизистой оболочки желудка и двенадцатиперстной кишки.
Рентгенография желудка и 12-перстной кишки используется как вспомогательный метод диагностики.
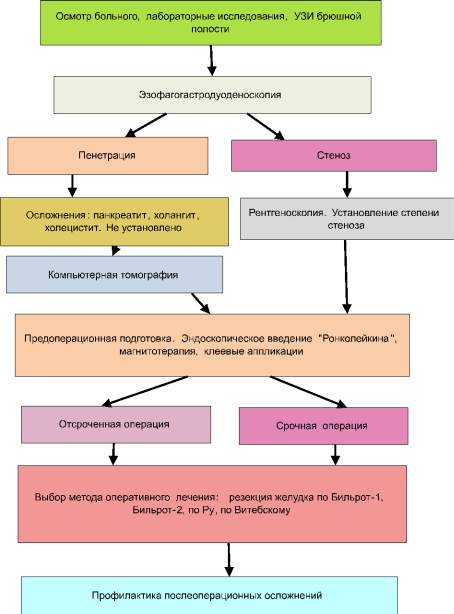
Осложнения. Кровотечение, перфорация, пенетрация, стеноз.
Лечение.
1. Постельный режим при обострении, способствует снижению тонуса и моторики желудка, уменьшению боли и быстрому заживлению язвы;
2. Создание физического и психического покоя;
3. Питание – традиционно назначается диета №1, но последнее время от ее применения отказываются. Рекомендуется регулярный 4-5 кратный прием пищи при термическом, механическом и химическом щажении ЖКТ. Пища обогащается белками, жирами, витаминами и железом.
4. Стационарное лечение для подростков обязательно, в отношении взрослых возможна схема прерывистого стационарного лечения.
5. Психотерапия.
6. Медикаментозное лечение предусматривает минимум препаратов, направленных на снижение агрессивных свойств желудочного сока, подавление Н. pylori, устранение нарушений моторики, избыточного кислото- и ферментообразования, защиту слизистой оболочки, стимуляцию восстановительных процессов:
§ Невсасывающиеся антациды, которые нейтрализуют HCl, оказывают обволакивающее действие (содержат трисиликат магния или гидроокись алюминия) – алмагель по 1 ст. ложке 4 раза в день через 1 час после еды; альфогель, анацид, гелюсил, маалокс.
§ Обволакивающие антациды – сукралфат, вентер, андапсин, улькогант. Эти препараты создают защитную пленку на слизистой оболочке и адсорбируют пепсин, HCl и желчные кислоты.
§ Периферические М-холиноблокаторы – гастроцепин (гастрозем) подавляет секрецию HCl и выработку пепсиногена, замедляет эвакуацию из желудка, назначается по 50-75 мг внутрь 2 раза в день.
§ Блокаторы Н2-рецепторов – снижают секрецию соляной кислоты и пепсиногена, повышают секрецию слизи, нормализуют моторику желудка и 12-перстной кишки, способствуя ускорению заживления язвы.
На рынке имеются Н2 –блокаторы пяти поколений:
1-е поколение – циметидин (гистодил) – применять не следует;
2-е поколение – ранитидин (ранисан, зантак), в 4-5 раз сильнее циметидина, не поражает печень и гонады;
3-е поколение – фамотидин (гастростдин, квамател).Побочные явления очень редки;
4-е и 5-е поколение – низатидин и роксатидин.
§ Блокатор протонного насоса – омепразол (лосек, омепрол, омез).
Блокирует синтез соляной кислоты.
§ Уничтожение H. Pylori – Де-Нол (трибимол, вентрисол).
Этот препарат подавляет H. Pylori, защищает слизистую в области язвенного дефекта, адсорбирует пепсин и соляную кислоту, ускоряет заживление язвы. Применяется по 1-2 таблетки или по 1-2 чайные ложки 3 раза в день за 30 минут до еды, а также на ночь.
С этой же целью используется бисмофальк.
Антибактериальная терапия проводится также:
v полусинтетическими пенициллинами –ампициллин, ампиокс по 0,5г 4 раза в день 10-14 дней. Более эффективен амоксициллин и его более стойкое производное аугментин.
v Препаратами эритромицинового ряда – кларитромицином.
Применяются комбинации препаратов: метронидазол, Де-Нол, тетрациклин или амоксициллин; омепразол, Де-Нол, аугментин.
§ Репаранты – даларгин,- способствует регенерации слизистой оболочки.
К репарантам нового поколения относятся простагландиныЕ2 и I –энпростил, мизопростол, сайтотек, риопростил.
После курса лечения необходима вторичная профилактика, особенно больным с высоким риском рецидивов и осложнений: злостным курильщикам, при длительном язвенном анамнезе, при гиперацидном состоянии.
Хирургическое лечение необходимо при осложнениях или их угрозе. Неосложненная язва лечится консервативно.
Местное лечение – лазеротерапия, УФЛ, обкалывание гепарином или лидазой.
Диспансерное наблюдение предусматривает регулярный осмотр гастроэнтеролога, консультация хирурга, ЛОР-врача по показаниям, контроль за массой тела, физическим и половым развитием, ФГДС не реже 1 раза в год.
Щадящая диета на 1 месяц после обострения, затем свободная при 4-5 кратном приеме пищи. Запрещены прием алкоголя и курение. Санация очагов инфекции. Противорецидивное лечение.
Занятия физической культурой в спец. группе не ранее, чем через год после окончания лечения, то есть при стойкой ремиссии.
Школьники освобождаются от выпускных экзаменов.
Источник
Но, прежде чем начать, ставим лайки и подписываемся на канал. Спасибо!
Что такое язвенная болезнь желудка и двенадцатиперстной кишки лечение, симптомы и причины патологии? Этим вопросом задаются многие, кто сталкивается с проявлениями заболевания или же слышат от врача этот диагноз. Заболевание является опасным, поэтому при первых тревожных сигналах организма следует обратиться к врачу.
Что это такое?
Язвенная болезнь (ЯБ) 12 перстной кишки (дуоденальная язва) и желудка — заболевание ЖКТ хронического течения, которая характеризуется формированием стойкого дефекта на слизистой органа с вовлечением всех тканей, в том числе и мышечных.
Как правило, болезнь проявляет себя ноющей болью в области эпигастрия, сильного чувства голода на фоне незначительной тошноты утром после пробуждения. Однако, многие пациенты не обращают внимания на подобные сигналы организма и обращаются за врачебной помощью уже на поздних стадиях развития болезни, что усложняет лечение.
Заболеванию подвержены лица любого возраста и пола, но чаще всего встречается у взрослых мужчин в возрасте 30-45 лет (женщины болеют значительно реже).
Язва желудка – болезнь рецидивирующая, то есть без профилактических мероприятий после лечения, зарубцевавшаяся ткань может вновь быть поражена.
Причины возникновения
Среди причин изъязвления слизистой желудка и двенадцатиперстной кишки выделяют следующие:
- инфицирование бактерией Хеликобактер пилори, которая стимулирует выброс гастрина и выделяет цитокины — вещества, повреждающие клетки слизистой.
- злоупотребление алкоголем и табакокурение;
- воздействие на слизистую различными кислотами (химический ожог);
- термический ожог;
- использование некоторых лекарственных препаратов (нестероидных противовоспалительных);
- стрессы и эмоциональные потрясения, при которых наблюдается усиленное выделение желудочного сока, разъедающего стенки желудка;
- генетическая наследственность;
- нерациональное питание, а именно чрезмерное употребление жирных и острых продуктов, пренебрежение режимом питания (отсутствие завтрака), переедание или длительное недоедание.
Спровоцировать развитие язвы также может гастрит.
Язва: симптомы
Основным симптомом язвы желудка является так называемая «голодная боль». Человек испытывает болезненные ощущения в животе, преимущественно в эпигастриальной области, через 30-60 минут после приема пищи. Болевой синдром проявляется и по ночам, от чего пациент вынужден принимать пищу в ночное время, нарушая тем самым режим питания и, как следствие, усугубляя проблему.
К другим проявлениям заболевания относят:
- тошноту;
- тяжесть в желудке после еды;
- ощущение распирания в животе;
- ощущение переполненности в желудке даже при употреблении небольшого количества еды;
- рвота, иногда с примесью крови;
- расстройство аппетита;
- резкое снижение массы тела;
- диарею (понос);
- запор;
- изжогу.
Важно: кроме боли, другие симптоми могут длительное время не проявляться
Как диагностируют язву
Важно: диагностировать и определить тактику лечения патологии может только врач!
Диагностика язвенной болезни включает в себя ряд исследований:
- ЭФГДС — гастроскопическое исследование органов желудочно-кишечного тракта с помощью специального оборудования. Данный метод позволяет оценить состояние слизистой пищеварительных органов, определить локализацию язвы, ее размер и глубину.
- Бактериальный посев, позволяющий выявить наличие патогенного микроорганизма Хеликобактер пилори.
- Рентгенография с контрастом — позволяет определить размер и форму органов, выявить дефекты на слизистых.
- рН-метрия — исследование, направленное на определение состояния кислотообразующей функции.
- Клинический анализ крови, в ходе которого выявляется анемия (характерный признак при тяжелой форме патологии), снижение концентрации в крови эритроцитов и повышенную СОЭ.
- Исследование кала на наличие крови — выявляет скрытые кровотечения.
Лечение
Прежде чем лечить язву необходимо обратиться за консультацией врача. Тактика и курс лечения язвенной болезни определяется специалистом, исходя из симптоматики патологии, длительностью течения и рядом других факторов. Если открылась язва в желудке или 12перстной кишке должна быть комбинированной и включать в себя:
- использование медикаментов;
- диетическое питание;
- физиотерапевтические методы.
Лечат открытую язву также средствами народной медицины, но только по разрешению лечащего врача.
Лечение язвы медикаментами
В лечении болезни используют лекарственные препараты различных групп.
- Антисекреторные — лекарственные препараты, оказывающие угнетающее воздействие на секреторные функции желудка. Угнетение секреции способствует снижению агрессивного воздействия на стенки органов желудочным соском. В данную группу препаратов включены ингибиторы протонной помпы, холинолитики и блокаторы Н2-гистаминных рецепторов.
- Висмутосодержащие средства, угнетающие жизнедеятельность патогенной микрофлоры, в том числе бактерии Хеликобактер пилори. Также препараты с висмутом способствуют созданию на слизистых пленки, которая защищает ее от влияния агрессивных воздействий желудочного сока.
- Антибиотики, которые угнетают жизнедеятельность бактерий.
- Прокинетики, улучшающие моторные функции ДПК и снижающие признаки диспепсических расстройств.
- Антацидные средства, нейтрализующие агрессивное влияние соляной кислоты на слизистую и обладающие вяжущим и адсорбирующим воздействием. Антациды следует принимать для симптоматического лечения язвенной болезни.
- Гастропротекторные средства, применение которых направлено на создание защитного слоя на слизистой от ферментного воздействия.
- Анальгетики и спазмолитики, устраняющие болевой синдром.
- Витаминные препараты.
Немедикаментозное лечение язвы
Диета при язве желудка и двенадцатиперстной кишки
При лечении язвенной болезни пациентам рекомендовано придерживаться щадящего диетического питания.
Диета направлена на устранение механического, термического и химического раздражения слизистой. Рекомендовано 5-6 кратное суточное питание маленькими порциями. Температура пищи составляет 35-370С.
Разрешено употребление:
- овощных пюре (из отварных овощей);
- слизистые супы и киши;
- нежирный мясной/рыбный бульон;
- макаронные изделия;
- рис, греча;
- блюда из рыбного и мясного фарша, приготовленные на пару;
- арбуза, бананов.
Запрещено употребление:
- жареных блюд;
- острых продуктов, специй;
- жирных бульонов на основе мяса/рыбы;
- консервированных и маринованных продуктов;
- дрожжевого теста;
- газированных напитков, черного чая, кофе;
- овощей и фруктов с высоким содержанием клетчатки;
- цельного молока.
Кроме того, не рекомендуется использовать жевательную резинку, так как ее жевание вызывает усиление желудочной секреции.
Лечение методами народной медицины
Важно: лечение язвенной болезни желудка и ДК народными средствами должно обязательно сочетаться с медикаментозной терапией и быть обговорено с лечащим врачом.
- Лекарство из корня аира болотного
1 ст. л. измельченного сухого сырья залить 500 мл холодной воды, довести до кипения и варить на слабом огне 10 минут. Принимать ежедневно по 150 мл каждые 8 часов.
- Отвар из цветков акации
Свежие или сухие цветки (1 ст. л.) залить 500 мл кипятка и настаивать на водяной бане 5-7 минут. Процедить и пить по 20 мл 2-4 раза в сутки.
- Отвар из горца птичьего (спорыша)
3 ст. л. сухой травы залить 250 мл кипятка и томить на водяной бане 10-15 минут. Товар процедить и принимать по 50-10 мл за 20-30 минут до приема пищи.
Физиотерапия
Физиолечение направлено на усиление эффекта медикаментозной терапии. При обострении болезни лечащим врачом могут быть рекомендованы следующие методы:
- микроволновая терапия, электрофорез, ультразвук — способствуют угнетению секреторных функций желудка, снижают интенсивность болевого синдрома;
- амплипульстерапия — воздействие синусоидальными модулированными токами, которые способствуют снижению воспаления, обезболиванию, улучшению кровообращения в пищеварительной системе;
- тепло терапия — использование согревающих компрессов, которые помогают снизить болезненность и улучшают кровообращение в слизистых.
Лечебная гимнастика
Занятия ЛФК позволяют нормализовать двигательные и секреторные функции 12-пёрстной кишки, улучшить кровообращение. Кроме того, гимнастика способствует профилактике застоя содержимого ЖКТ.
Важно: когда обостряется ядп гимнастику проводить не следует
Оперативное лечение язвы
Оперативное вмешательство проводится в крайних случаях. Хирургическое лечение назначают при отсутствии эффекта от консервативной терапии.
Обязательное оперативное вмешательство проводится при желудочном кровотечении и прободении язвы. В ходе операции хирург удаляет пораженный участок желудка или отдела тонкого кишечника.
Интересно: при язвенной болезни, вызванной Хеликобактер пилори, оперативное лечение не приносит положительного результата. Оставшиеся в организме бактерии продолжают паразитировать стенки слизистой, приводя к образованию дефектов на других ее участках.
Видео — Язвенная болезнь желудка и 12 перстной кишки
Чем опасна язва?
При отсутствии лечения язвы луковицы 12-перстной кишки, она может пройти сама, однако это вовсе не означает, что заболевание отступило. Одним из осложнений нелеченой язвы считается рубцовая деформация, при которой наблюдается видоизменение и нарушение функций органа.
Не своевременное лечение или пренебрежение советами лечащего врача могут привести к развитию очень опасных осложнений.
- Кровотечение из желудка
Может открыться при разрыве сосудов в области язвенного образования. При этом больной ощущает усиление болевого синдрома, начинается кровавая рвота, каловые массы приобретают черный цвет (дегтеобразный стул), резко снижается кровяное давление.
- Пенетрация язвы
Разрастание язвы на близлежащие органы. Чаще всего при пенетрации наблюдается поражение желчного пузыря, печени и поджелудочной железы. Изъявление этих органов приводят к развитию других патологий.
- Прободение (перфорация) язвы
Наиболее страшное осложнение, при котором образуется сквозной дефект на слизистой и приводит к вытеканию содержимого ДПК и желудка в брюшину, вследствие чего стремительно развивается перитонит. Основным признаком перфорации язвы является появление острой боли в животе, резкое ухудшение самочувствия человека. При отсутствии экстренной помощи прободная язва приводит к гибели пациента.
Профилактика язвы желудка и 12 перстной кишки
Профилактика развития язвы включает:
- соблюдение норм гигиены;
- правильное питание;
- снижение стресса и психоэмоциональных нагрузок;
- отказ от вредных привычек.
Соблюдение всех правила профилактики язвенной болезни позволяет предотвратить не только развитие болезни, но и ее рецидивы. Важно помнить, что при первых проявлениях болезни необходимо обратиться к врачу. Чем раньше начнется комплексное лечение, тем больше шансов на полное выздоровление.
Источник