Лапароскопия диагностика острого панкреатита

Лапароскопия при панкреатите применялась ограниченно, но в настоящее время используется при многих хирургических патологиях, в том числе — при заболеваниях органов пищеварительной системы.
Сам термин означает суть этого метода: «лапаро» с древнегреческого переводится как живот, «скопия» — осмотр, который производится с помощью специального аппарата с окуляром — лапароскопа. Он вводится в брюшную полость через небольшое (1,0—1,5 см) рассечение в его передней мышечной стенке. Помимо самого лапароскопа, через аналогичное второе отверстие вводится манипулятор — инструмент, при помощи которого хирург производит некоторые операции.
Что такое лапароскопия поджелудочной железы?
Лапароскопия — хирургическая малоинвазивная лечебно-диагностическая процедура. Это информативный способ первичной диагностики сложных патологий, которые не были точно диагностированы другими, более доступными способами. В определенных ситуациях используется в качестве малоинвазивной лечебной манипуляции.
Метод характеризуется малой травматичностью и высокой селективностью.
Преимущества диагностической и лечебной лапароскопии
Поскольку все хирургические операции на органах брюшной полости чрезвычайно травматичны, рискованны и влекут за собой много негативных последствий, лапароскопия существенно облегчила этот процесс. Она имеет значительные преимущества перед классической лапаротомией, когда доступ в брюшную полость производится путем срединного разреза передней брюшной стенки от эпигастрия до симфиза:
- высокая точность визуализации всех пространств и органов;
- более точная диагностика;
- снижение травматизации брюшной стенки (длина разреза обычно — 25–30 см, в некоторых случаях − больше);
- снижение травматизации органов брюшной полости — при разрезе для лучшего обзора органы смещают и тем самым нарушают их анатомическое расположение и травмируют;
- значительное уменьшение сроков реабилитации и сокращение пребывания в больнице;
- отсутствие рубца после процедуры.
Показания и противопоказания к операции
Как лечебный метод, лапароскопия применяется при такой патологии, как хронический панкреатит. С помощью ее использования обнаруживаются:
- киста;
- камень;
- новообразование (рак в начальной стадии разной локализации).
Проведение лапароскопии при панкреонекрозе сводится к выявлению и иссечению отмирающих тканей органа.
Обнаружение опухоли или кисты требует при резекции онкологической настороженности.
При лапароскопии острого панкреатита приходится выводить часть железы из забрюшинного пространства в брюшную полость. Диагностика проводится по косвенным признакам, поскольку сама железа в силу своего топографического расположения за брюшиной непосредственному осмотру недоступна.
Лапароскопия с целью диагностики
Диагностическая лапароскопия выполняется нечасто: например, если при проведении УЗИ не удается обнаружить участок некроза или опухоли.
Показания к использованию лапароскопии с целью диагностики:
- желтуха как признак гепатита или обтурационного процесса общего желчного протока опухолью или камнем — ее необходимо дифференцировать как острый признак или сопровождающую воспаление хронического характера (калькулезный холецистит);
- перитонит для уточнения этиологии;
- определение масштаба и характера поражения ПЖ (поджелудочной железы);
- установление формы подтвержденного панкреонекроза.
Лапароскопия, как метод лечения
С помощью лечебной лапароскопии можно:
- убрать гнойное содержимое из брюшной полости при перитоните панкреатогенной этиологии;
- вскрыть и очистить зоны деструкции вокруг ПЖ и в тканях самого органа.
Показания к лечебной лапароскопии:
- острый панкреатит;
- панкреонекроз, подвергшийся инфицированию с развитием абсцесса;
- перитонит, развившийся под воздействием ферментов (абактериальный);
- наличие полиорганной недостаточности после проведения интенсивной консервативной терапии на протяжении 3 суток (это указывает на обширный некроз тканей ПЖ и забрюшинной клетчатки);
- более 50% некроза тканей ПЖ, выявленного при обследовании на КТ-ангиографии;
- диагностированное другими методами распространение панкреонекроза в забрюшинное пространство, что может привести к летальному исходу.

Но согласно опубликованным результатам недавних исследований, существует мнение, что:
- при остром панкреатите (ОП) и панкреонекрозе (ПН) лапароскопия противопоказана – это связано с особенностями ее выполнения и осложнениями, отягощающими течение ОП и ПН;
- диагностировать ПН можно современными неинвазивными методами: УЗИ органов брюшной полости и ЗП (забрюшинного пространства);
- результат от лечебной лапароскопии (ЛЛ) не выше полученного эффекта от проведенного лучевого или хирургического лечения;
- возможность санации брюшной полости при перитоните или забрюшинной флегмоне успешно решается без ЛЛ.
Противопоказания к манипуляции
Отказ в лапароскопии может быть лишь в случае, если у пациента выявлены:
- ожирение;
- патология свертывающей системы крови;
- проявления психических расстройств.
Вышеперечисленное учитывается при плановой лапароскопии. В ургентных случаях процедура должна выполняться во всех необходимых ситуациях, за исключением:
- клинической смерти;
- агонии;
- осознанного отказа больного от проведения манипуляции.
Методы диагностики для назначения лапароскопии
Перед назначением лечебной лапароскопии необходимо провести ряд обследований, несмотря на то, что сам метод не считается опасным, и осложнений после его проведения не наблюдается. К обязательным диагностическим методам для решения вопроса о назначении лапароскопии относятся:
- клинический и биохимический анализы крови;
- коагулограмма – комплексный анализ показателей свертываемости крови;
- токсикологический анализ крови и мочи (если предполагается отравление алкоголем, токсическими веществами, лекарственными препаратами);
- УЗИ органов брюшной полости и забрюшинного пространства;
- КТ;
- при необходимости – тесты на онкомаркеры.

После изучения результатов решается вопрос о целесообразности лапароскопического лечения. Функциональные исследования нужны для выбора безопасного доступа к патологическому очагу.
Все предварительные исследования нужны для оценки возможных рисков:
- кровотечения;
- перфорация соседних органов.
Предоперационная подготовка для выполнения операции
Накануне манипуляции не рекомендуется ужин, утром проводится очистительная клизма.
Процедура безболезненная, поскольку перед ее проведением проводят обезболивание. Предварительно проводят медикаментозную подготовку перед наркозом инъекцией наркотического анальгетика. В операционную больной доставляется на каталке.
После интубации трахеи подают эндотрахеальный наркоз. Для профилактики тромбофлебита к ногам крепятся датчики прерывистой компрессии. Кожу живота обрабатывают спиртом и йодом, предварительно обложив место вокруг предполагаемого вмешательства стерильным бельем.
Как проводится операция?
Суть лапароскопии — хирургическое вмешательство с применением манипуляторов через малые проколы.
Техника проведения процедуры несложная: для введения зонда и других инструментов делают 3–4 небольших разреза (0,5–1,0 см) в передней брюшной стенке. Для создания рабочего пространства создается пневмоперитариумом — живот наполняют углекислым газом. Далее производятся необходимые действия:
- удаление некротизированных участков поджелудочной железы;
- абдоминизация.
Затем лапароскоп и вспомогательные аппараты удаляют, накладываются швы на места разрезов, закрывают их асептической повязкой.
Для предупреждения послеоперационной инфекции пациенту вводится еще в операционной максимальная доза антибиотика.
Если в ходе лапароскопического вмешательства выясняется, что устранить патологию этим методом нельзя, не прерывая операцию, производят открытую лапаротомию.
Послеоперационный уход за больным
После хирургической манипуляции пациент находится в отделении реанимации до стабилизации состояния. Через сутки больного переводят в палату общей хирургии, где он наблюдается до выписки и получает перевязки. Первые два дня соблюдается постельный режим, строгая диета, питье до 1,5 л в день.
Реабилитационный период и диета
Применение лапароскопии укорачивает реабилитационный период на 40%: пациента выписывают на 3–4 день после хирургической манипуляции. При проведении операции путем классической лапаротомии пребывание в стационаре составляет 5–7 дней.
Ограничение физической активности назначается только первые 2 дня. По истечении этого срока разрешается любая деятельность, кроме тяжелого физического труда, связанного с напряжением мышц передней брюшной стенки.
В восстановительном периоде непосредственно после операции пациенту назначается диетическое питание в пределах стола № 5П:
- дробное питание (5–6 раз в день) маленькими порциями;
- пища механически и термически щадящая (пюреобразной консистенции и теплая);
- ограничение жирного, жареного, острого, копченого.
В остальном — при составлении меню и приготовлении блюд:
- используют списки разрешенных, допустимых и запрещенных продуктов;
- калорийность рациона рассчитывают по специальной таблице;
- объем порций и суточное количество необходимой жидкости назначает врач;
- индивидуально прописываются спазмолитики и ферментные препараты (дозировка, кратность приема и сроки лечения).
Лапароскопия — современная методика, ставшая альтернативой открытым травматичным хирургическим вмешательствам. Она получила хороший отзыв специалистов и широко применяется в клиниках с необходимым оснащением. Цена на хирургическое вмешательство методом лапароскопии начинается от 15 000 рублей. Стоимость варьирует: она определяется квалификацией хирурга, объемом и сложностью предстоящей операции, уровнем лечебного учреждения, где она проводится. Способ постоянно совершенствуется. В перспективе планируется сделать более доступным проведение манипуляции с использованием роботов. Риск инвазивности полностью оправдывается высокой информативностью исследования и хорошим результатом лечения.
Список литературы
- Романов, В. А. Эндоскопический атлас. Учебное пособие 3-е издание М. Миклош, 2007 г.
- Брехов Е.И., Миронов А.С. Современные технологии в диагностике и лечении панкреонекроза. В материалах юбилейной конференции, посвященной 10-летию деятельности Общества эндоскопических хирургов России «Обеспечение безопасности эндохирургических операций». Эндоскопическая хирургия 2006 г. № 1 стр. 24.
- В.Ф., Куликовский Оперативная эндоскопия при хроническом панкреатите. М.: LAP Lambert Academic Publishing, 2012 г.
- Брехов Е.И., Миронов А.С., Павленко И.А. Использование эндоскопических технологий и методик экстракорпоральной детоксикации в лечении панкреонекроза, осложненного перитонитом. В материалах IX Всероссийского съезда по эндоскопической хирургии. Эндоскопическая хирургия 2006 г. № 2 стр. 22–23.
- Синев Ю. В., Бодухин М. В., Щербюк А. Н., Голубев А. С. Метод эндоскопической медикаментозной денервации желудка в лечении острого панкреатита. Хирургия № 1 1992 г. стр. 58–62.
Источник
Лапароскопия при остром панкреатите занимает особое место в ряду диагностических эндоскопических процедур.
Внедрение лапароскопии в широкую клиническую практику стало одним из революционных прорывов хирургии XX века. Провести визуальный осмотр органов брюшной полости без использования широких «лапаротомных» разрезов было мечтой многих поколений хирургов. Русский гинеколог Д. О. Отт (1901) впервые использовал «перитонеоскопию» через переднюю стенку влагалища для осмотра органов малого таза. В течение всего ХХ в. техника лапароскопии совершенствовалась: менялись инструменты для доступа, освещения, визуализации, предлагались новые технические приемы и тактические подходы. История метода неразрывно связана с именами G. Kelling, H. Ch. Jacobaeus, R. Zollikofer, R. Palmer, J.Veress, H. Kalk, J. C. Ruddock, K. Semm и многих других. Постепенно лапароскопия перестала быть уделом избранных энтузиастов и прочно заняла место в арсенале хирурга как надежный метод диагностики в сложных клинических ситуациях, которыми изобилует, прежде всего, экстренная абдоминальная хирургия. Развитие оптики и электроники позволило вывести изображение с окуляра лапароскопа, к которому был привязан врач (из-за чего на начальных этапах лапароскопическую хирургию презрительно называли «хирургией замочной скважины»), на широкий экран монитора. Это сделало обзор гораздо более удобным и информативным, позволило активно участвовать в процессе ассистентам и консультантам, а также сохранять изображение на носителях (первоначально пленочных, затем — цифровых). Множество технических решений (создание лапароскопов с «косой» оптикой, разработка новых инструментов) позволило лапароскопии (которую правильнее называть уже видеолапароскопией) стать надежным помощником хирурга в диагностике и лечении многих заболеваний.
Диагностика острого панкреатита всегда была одним из наиболее сложных разделов хирургии «острого живота». Особенности анатомии поджелудочной железы, ее кровоснабжения, иннервации, функции, тесная анатомо-физиологическая связь с близлежащими органами (печень, желчные пути, желудок и ДПК) зачастую определяют неспецифичность клинической картины. Имеющиеся в распоряжении лабораторные показатели также далеко не всегда обладают высокой чувствительностью и специфичностью. Методы неинвазивной визуализации (УЗИ, КТ, МРТ) стали широко доступны только в последние 20-30 лет, а во многих российских учреждениях здравоохранения и до сих пор использование современных лучевых методик остается лишь мечтой. Кроме того, на результаты визуализации поджелудочной железы при проведении УЗИ значительно влияют парез кишечника и квалификация специалиста. Проведение КТ и МРТ требует относительно много времени, на ранних стадиях бывает малоинформативно, требует значительных финансовых затрат. Введение контраста при КТ теоретически может способствовать развитию некроза в поврежденных, но еще жизнеспособных тканях железы. Таким образом, ранняя диагностика панкреатита представляет значительные трудности. Между тем, именно начало панкреатотропной терапии в ранние сроки (первые 6-12 ч), по данным многих авторов, сулит наибольшие перспективы в снижении смертности. Кроме того, зачастую приходится проводить дифференциальную диагностику острого панкреатита с заболеваниями, требующими неотложной операции. Гипердиагностика острого аппендицита, перфоративной язвы. при наличии у пациента острого отечного панкреатита приводит к напрасной лапаротомии, совсем не безразличной для пациента. В таких ситуациях лапароскопия является надежным методом диагностики. Высокая диагностическая информативность видеолапароскопии ставит ее в ряд традиционных методов диагностики острого панкреатита и перитонита неясной этиологии.
Не вызывает сомнений высокая диагностическая эффективность экстренной лапароскопии при остром панкреатите, которая позволяет визуализировать изменения, произошедшие в брюшной полости. Наряду с диагностической целью в последние годы лапароскопию все шире применяют для выполнения лечебных мероприятий: наружного дренирования желчного пузыря, дренирования сальниковой сумки, катетеризации круглой связки печени, дренирования брюшной полости. Лечебнодиагностическая лапароскопия, проведенная в 1-2-е сутки, позволяет в 50 % случаев отказаться от лапаротомии при панкреонекрозе. Появление лапароскопической хирургии ведет к переоценке традиционных алгоритмов лечения острого панкреатита. Высокая диагностическая и лечебная ценность лапароскопии при остром панкреатите подтверждена и во многих других работах.
Таким образом, по мнению большинства авторов, лечебно-диагностическая лапароскопия проводится при остром панкреатите по следующим показаниям:
- неясная клиническая картина, невозможность, используя другие (менее инвазивные) диагностические мероприятия, исключить другие заболевания, требующие неотложного вмешательства;
- необходимость проведения мероприятий, направленных на лечение острого панкреатита и доступных для лапароскопического выполнения.
Операция показана всем больным с этим заболеванием и осложнениями (секвестрация поджелудочной железы и некроз парапанкреатической клетчатки, перитонит, гнойные осложнения). По их мнению, видеолапароскопия на диагностическом этапе позволяет решить следующие задачи:
- осуществить собственно диагностику острого панкреатита;
- провести дифференциальный диагноз;
- осуществить топическую диагностику поражения поджелудочной железы;
- оценить состояние клетчаточных пространств;
- оценить состояние билиарного дерева и наличие желчной гипертензии;
- оценить состояние брюшной полости и характер патологических изменений в ней;
- прогнозировать возможное развитие патологического процесса и его исход.
Этими же авторами наиболее конкретно сформулированы противопоказания в видеолапароскопии:
- тяжелое состояние больных с расстройством витальных функций;
- наличие множества предшествующих операций (традиционных) на верхнем этаже брюшной полости;
- наличие инфильтрата, занимающего более половины брюшной полости.
Как видно, пп. 2-3 относятся к случаям, связанным с техническими трудностями проведения видеолапароскопического вмешательства из-за массивного спаечного и инфильтративного процесса.
Лапароскопическая диагностика базируется на выявлении прямых и косвенных признаков. Выявление прямых признаков острого панкреатита возможно при визуализации изменений поджелудочной железы при панкреатоскопии. Отечный панкреатит проявляется увеличением поджелудочной железы и «прозрачным» пропитыванием парапанкреатической клетчатки. Жировой некроз определяется в виде бляшек стеатонекроза различной величины на фоне серозного пропитывания капсулы поджелудочной железы. Геморрагический некроз (мелкоочаговый) определяется в виде единичных, до 1 см, черных очагов на фоне темно-вишневого цвета железы. При крупноочаговом геморрагическом некрозе визуализируются черные очаги диаметром более 2 см с тенденцией к слиянию. Характерна картина смешанного панкреонекроза: сочетание серых, черных, багровых участков на фоне бурого окрашивания поджелудочной железы.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник
Сегодня лапароскопия является одним из самых популярных методов проведения хирургического вмешательства на внутренних органах. Она дает возможность снизить травматизм и риски развития осложнений. Лапароскопию также широко используют в качестве метода диагностики и лечения ряда заболеваний.
Если раньше ее применяли только для выявления рака поджелудочной, то сегодня активно используют с целью удаления отмерших тканей железы, дренажа псевдокист, удаления новообразований на органе.
Что означает лапароскопия поджелудочной железы
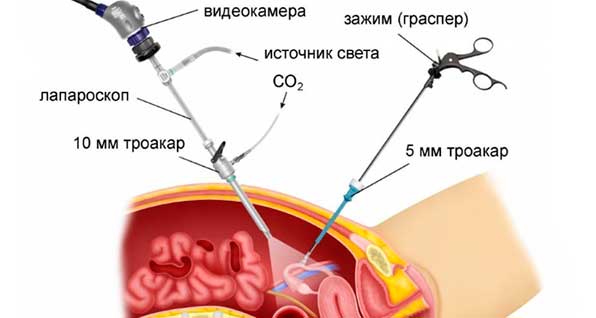
Лапароскопией называется хирургическая малоинвазивная лечебно-диагностическая процедура, которая проводится при помощи специального инструмента – лапароскопа. Он представляет собой телескопическую трубку с набором линз и двумя каналами. Через один подают свет, а через другой на монитор передается видеоизображение с целью полного контроля проводимой манипуляции.
Лапароскоп и хирургические инструменты вводятся в брюшную полость через маленькие отверстия (не более 1,5 см), что дает возможность провести процедуру с наименьшим травматизмом и уменьшить риски развития осложнений после манипуляции.
Как лечебный и диагностический метод
Раньше лапароскопия использовалась только для выявления рака поджелудочной железы. С развитием технологий возможности применения этого метода для диагностики и лечения недугов паренхиматозного органа значительно расширились. В качестве диагностического метода она используется не часто, только в случаях, если при помощи УЗИ и МРТ не удалось выявить область некроза тканей, опухолевого поражения, если результаты исследований разнятся.
Следует отметить, что ввиду особенностей расположения поджелудочной, ее тесной связи с рядом находящимися органами, ранняя диагностика панкреатита очень затруднена. Лапароскопия является высокоинформативным методом диагностики при непонятной клинической картине, неэффективности других, менее инвазивных, методов и невозможности исключить другие болезни, которые требуют срочного вмешательства.
Как правило, показаниями для использования такого метода диагностики являются:
- Желтуха как симптом гепатита либо поражения желчных протоков опухолью, камнями.
- Уточнение природы перитонита.
- Необходимость определить масштаб, тяжесть и характер заболевания поджелудочной.
- Определение формы панкреонекроза.
Такая диагностика позволяет обследовать не только поджелудочную, но и желчные, поджелудочные протоки, желчный пузырь, а также желудок, кишечник, брюшную полость.
Так как они находятся рядом, существует большая вероятность их сопутствующего поражения или отдачи боли в другую область, что может послужить постановлению ложного диагноза.
Лапароскопия является одним из самых популярных и часто используемых методов лечения многих поражений поджелудочной. С ее помощью проводится:
- изъятие гнойных скоплений из области брюшной полости при перитоните;
- вскрытие, очистка областей разрушения, разложения вокруг железы и в тканях самого органа;
- устранение факторов сдавливания в области желчных и поджелудочных протоков;
- дренирование кист, при котором создаются условия для оттока их содержимого в пищеварительный тракт, благодаря чему киста «спадает»;
- пункция кисты, налаживание оттока жидкостных образований в поджелудочной и ее протоках под наблюдением УЗИ, КТ.
Первые два действия в медицине еще называют санацией поджелудочной, брюшной области, устранение сдавливания – декомпрессией.
Острый панкреатит может привести к развитию ложных кист. Ложные кисты могут рассасываться, однако если их размер больше пяти сантиметров и они не рассасываются на протяжении шести недель, проводится дренирование. Лапароскопия ложной и истинной кисты поджелудочной железы является очень эффективной процедурой в лечении этого недуга.
Как хирургическое вмешательство
Посредством этого метода возможно проведение следующих хирургических вмешательств:
| Состояние | Особенности |
| При обострении воспаления ПЖ | Лапароскопия при остром панкреатите проводится с целью удаления отмерших тканей поджелудочной железы. Она необходима для купирования процессов инфицирования, интоксикации организма, которые могут привести к развитию панкреатического эндотоксивного шока (без экстренной помощи в 50% случаев заканчивается летальным исходом). |
| Удаление камней в желчном протоке | Необходимо извлечь образования, которые закупоривают устье желчного протока, поджелудочный проток, просвет двенадцатиперстной кишки. |
| Пилорус-сохраняющая панкреатодуоденальная резекция | Операция предполагает удаление головки поджелудочной и сохранение двенадцатиперстной кишки. Желудок сохраняется до области, находящейся после пилоруса. Такое вмешательство проводится при раковом поражении головки железы, а также при длительном хроническом панкреатите, когда излечиться от недуга медикаментозным способом нет возможности либо орган оброс рубцовой тканью, которая затрудняет отток панкреатических ферментов. |
| Левосторонняя резекция поджелудочной | В процессе этой процедуры может удаляться хвост, тело поджелудочной либо две эти части одновременно. Осуществляется при опухолевом поражении, а также при длительном хроническом панкреатите. |
| При раке | Лапароскопия эффективна при раке поджелудочной железы в тех случаях, когда существует возможность при помощи лапароскопа получить доступ до опухоли и хороший обзор оперируемой части тела. |
Если опухоль поражает рядом расположенные ткани, может понадобиться удаление части желудка, кишечника, а также желчного пузыря, селезенки. При удалении частей органов для нормализации прохода пищи, жидкостей и секретов по пищеварительному тракту врачи делают искусственные петли для соединения органов.
В каких случаях назначается ее проведение?
Лапароскопия поджелудочной железы проводится при:
- Некрозе тканей поджелудочной, сопровождающемся развитием инфекций и абсцесса.
- Ферментном перитоните.
- Полиорганной недостаточности, которая развилась и сохраняется на протяжении трех дней после осуществления консервативной терапии, так как это явный симптом отмирания тканей железы и забрюшинной зоны.
- На КТ или МРТ обнаружено 50-ти процентное отмирание тканей железы.
- Распространении некроза на забрюшинную область.
- Образовании кист.
- Обрастании железы рубцовой тканью для восстановления оттока пищеварительных ферментов при длительном хроническом панкреатите.
- Образовании камней, закупоривающих желчный, поджелудочный проток и просвет двенадцатиперстной кишки.
- Опухолевых образованиях.
- Периампулярном раке.
- Асците головки поджелудочной.
Перед принятием решения о выборе лапароскопии как метода лечения или хирургического вмешательства необходимо оценить возможность и эффективность ее проведения в конкретном случае, убедиться в отсутствии противопоказаний.
Противопоказания лапароскопии
Лапароскопия при панкреатите не проводится в таких случаях:
- Недостаточная техническая оснащенность, невозможность создать максимальный доступ к пораженной части органа и обзор оперируемой области.
- Спаечные соединения в верхней области живота, сальника.
- Ожирение.
- Нарушение свертываемости крови.
- Возможность проведения очищения брюшной полости другим, менее инвазивным, способом.
При раке ПЖ в случае отсутствия доступа к пораженным участкам органа более эффективным методом считается лапаротомия – обычная операция с разрезом брюшной полости.
Также следует обратить внимание, что, в отличие от многих других видов раковых заболеваний, при онкологии поджелудочной пункцию рекомендуется не делать, так как ввиду особенностей ее расположения существует большой риск открытия кровотечения, травмирования соседних органов, образования свища. По этой причине хирурги стараются создать оптимальный доступ к органу и удалить опухолевое образование.
Негативные последствия
Перед принятием решения о проведении лапароскопии следует убедиться, что другими, менее инвазивными методами, решить поставленную задачу нет возможности.
Так как процедура хоть и малотравматична, но может повлечь развитие некоторых осложнений, особенно если она была выполнена некачественно.
К возможным осложнениям после проведения манипуляции относятся:
- Травмы кровеносных сосудов, кишечника.
- Переохлаждение от сухих газов, которые вводятся для раздувания живота.
- Ожоги от электродов.
- Развитие инфекций.
В лапароскопии очень важно найти профессионального опытного врача, так как от этого на половину зависит успех манипуляции.
Преимущества и недостатки методики
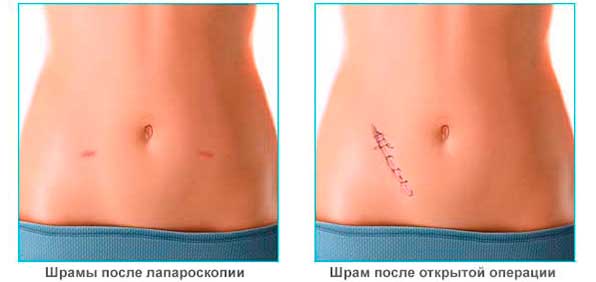
Благодаря тому, что при лапароскопии осуществляются небольшие разрезы, сами приборы небольшие в диаметре и оснащены линзами, которые позволяют получить высококачественное изображение, она имеет много достоинств перед обычной операцией, предполагающей большой разрез брюшной полости.
К таким преимуществам можно отнести:
- меньшая травматичность брюшной стенки и внутренних органов;
- лучшая визуализация оперируемой области;
- небольшой период пребывания в больнице;
- реабилитация проходит быстрее и менее болезненно;
- после процедуры остаются небольшие, аккуратные рубцы, которые заживают значительно быстрее, нежели следы больших разрезов;
- меньшая травматичность снижает риски развития послеоперационных осложнений.
В то же время, этот метод имеет и некоторые недостатки:
- по причине использования оптики искажается восприятие глубины введения лапароскопа — чтобы рассчитать нужную глубину и правильно ввести прибор нужен профессионализм;
- прибор не такой гибкий и изворотливый, как руки врача, такая неповоротливость уменьшает диапазон проведения процедуры;
- сложно вычислить силу давления инструментов на ткани, так как нет тактильных ощущений, для этого опять же требуется опытность и профессионализм;
- нет возможности вычислить некоторые характеристики органов (например, плотность опухоли);
- в процессе проведения процедуры врач видит только конкретный оперируемый участок и не может рассмотреть брюшную область в целом (по этой причине можно пропустить наличие опухолевых образований в пространстве, которое находится за пределами визуализированного участка).
Схема проведения лапароскопической операции на ПЖ
Для того чтобы выяснить, что лапароскопия возможна и не опасна в конкретном случае, пациент должен пройти некоторые исследования. Назначается:
- Клинический, биохимический анализ крови, анализ на ее свертываемость.
- Токсикологический анализ мочи и крови.
- УЗИ брюшного и забрюшного пространства.
- В особых случаях – КТ и анализы на онкомаркеры.
- Необходимо пройти флюорографию, кардиограмму, сдать анализ на ВИЧ и гепатит.
Если операция ургентная, проводят анализы крови, мочи, показателей свертываемости, определяют группу и резус крови. При позитивном решении назначается лапароскопическая операция.
Подготовительный этап
Непосредственная подготовка к операции предполагает голодание на протяжении восьми часов перед проведением манипуляции. Если операция назначена на утро, кушать не рекомендуется после 18.00 вечера предыдущего дня, чтобы организм успел переварить всю еду. Отсутствие еды в пищеводе снижает риск развития инфекции брюшной полости, появление рвоты во время введения анестезии.
В день манипуляции за час до процедуры больному при необходимости также делают очистительную клизму или дают медикаментозные средства для очистки кишечника.
Перед проведением процедуры больной должен снять украшения, линзы, зубные протезы.
Непосредственно перед операцией пациенту вводятся препараты, которые облегчают вхождение в наркоз, препятствуют развитию страха, уменьшают секрецию желез и риски развития аллергических реакций. Наркоз, обычно, вводят внутривенно и через пути дыхания.
Ход операции
Операцию проводят по следующему алгоритму:
- Введение в брюшную область углекислого газа для создания свободного пространства, которое обеспечит визуализацию оперируемой области, свободное перемещение инструментов. Газ накапливается при помощи иглы, которую вводят через созданное отверстие в пупке.
- Через небольшие надрезы на животе вводят полые трубки, которые прокладывают путь для хирургических инструментов, используемых в процессе проведения операции. Как правило, вводят три трубки: одна для лапароскопа (ее вводят в ранее осуществленный пупочный надрез), две остальные – для введения дополнительных инструментов.
- Вводится лапароскоп, на котором закреплен световод и видеокамера.
- Осматривается брюшная полость на предмет наличия существующих поражений, степени их разрастания, наличия спаек и воспалительных очагов.
- Осуществляются запланированные лечебные действия (декомпрессия, дренаж, санация) либо удаление тканей, опухолей, спаек или камней.
- Забирается материал для гистологического и биологического обследования.
- Наружу выводится гнойное содержимое (при его наличии).
- Осматривается брюшная полость на предмет того, что все неотложные процедуры выполнены.
- Удаляются хирургические инструменты.
- Удаляется газ.
- На осуществленные разрезы (как правило, их всего три) накладываются швы.
Если швы косметические – они рассосутся сами, если обычные – на 10 день после манипуляции их снимают.
Реабилитация

В процессе реабилитации очень важно не допустить инфицирования швов, разрастания на их месте соединительной ткани, придерживаться щадящего режима питания. Самыми важными пунктами реабилитации являются:
| Фактор | Рекомендации |
| Диета | В первый день после операции рекомендуется отказаться от еды, можно пить только небольшое количество негазированной щелочной воды. На следующий день в зависимости от состояния пациента и тяжести операции может использоваться искусственное питание специальными смесями или осуществляется переход на щадящее питание согласно пятого диетического стола. |
| Уход за швами | После снятия нитей на протяжении двух недель швы рекомендуется обрабатывать зеленкой/йодом, чтобы не допустить инфицирование, и периодически менять повязки. Купаться, как правило, можно на третий день после снятия швов. Через месяц после операции для лучшего заживания рубцов при отсутствии признаков воспаления их можно обрабатывать специальными мазями. |
| Нагрузки | Две-три недели после операции предполагают ограничение физических нагрузок. |
| Половая жизнь | При положительной динамике восстановления половую жизнь можно начинать через две недели после проведения операции. |
Следование этим п?