Лабораторные исследования при язве желудка
Осложнения заболеваний можно предупредить. Своевременная диагностика язвы желудка поможет избежать таких тяжелых состояний, как перфорация желудочной стенки и пенетрация дефекта слизистой в соседние органы брюшной полости. Медиками применяются объективные, лабораторные и инструментальные методы обследования при язвенной болезни. В комплексе они дают широкую и точную картину патологии, а также помогают назначить адекватное и грамотное лечение.
Показания к диагностике
- Болевые ощущения в эпигастральной области, которые распространяются на грудную клетку и спину.
- Боль, которая возникает после еды — при язвенном дефекте, и натощак («голодные боли») — при язве 12-перстной кишки.
- Диспептические явления, такие как отрыжка кислым содержимым, тошнотворное ощущение, оканчивающееся рвотой. Последняя приносит облегчение пациенту.
- Стремительное похудение без объективных причин.
Вернуться к оглавлению
Что включают диагностические процедуры?
Сбор анамнеза
Первично пациент с язвенной болезнью желудка или двенадцатиперстной кишки попадает к доктору общей практики. Врач опрашивает больного на предмет присутствия болевых ощущений, их характера, периодичности и локализации. Пациент рассказывает про диспептические проявления (изжога, отрыжка, тошнота). Больной может жаловаться на обнаружение в рвотных массах и испражнениях примесей крови, изменение их цвета вплоть до черного.
К этой симптоматике, вследствие кровопотери, часто присоединяется нарушение общего состояния: слабость, тахикардия, головокружение и постоянная жажда.
Вернуться к оглавлению
Первичный осмотр
 Предварительный диагноз ставится только при осмотре и сборе анамнеза.
Предварительный диагноз ставится только при осмотре и сборе анамнеза.
Клиническая картина свидетельствует о беспокойном поведении, апатичности, сонливости или, наоборот, возбужденном состоянии. При поверхностной и глубокой пальпации живота отмечается мышечный дефанс — напряжение брюшной стенки вследствие обострения болевых ощущений при механическом воздействии пальцами доктора, изменение выражение лица пациента (гримаса боли). Может быть повышение ЧСС. Порой диагностика язвенной болезни проводится с помощью ректального обследования, когда пальцем определяют наличие крови в прямой кишке.
Вернуться к оглавлению
Лабораторное диагностирование
Методы исследования включают:
- Общий анализ крови — определение количества гемоглобина, гематокрита, красных кровяных телец.
- ОАМ.
- Биохимию крови. Показывает уровень белка с фракциями, аланинаминотрансферазы, аспартатаминотрансферазы, других ферментов, билирубина, мочевины, креатинина, холестерина.
- Анализ на определение группы крови и резус-фактора. Измеряют свертываемость.
- Исследование каловых масс.
- Уреазный тест.
Вернуться к оглавлению
Анализ крови
 Результаты зависят от периода, осложнений.
Результаты зависят от периода, осложнений.
В этом лабораторном исследовании доктора прежде всего интересуют показатели красного кровяного ростка. Язва желудка проявляется изменениями:
- Повышается количество эритроцитов и гемоглобина, если вследствие кровотечения организм в аварийном режиме начинает продуцировать большее количество этих клеток и молекул. Понижается оно, когда при наступлении стадии декомпенсации костный мозг не справляется с кровопотерей через язву, не успевая заместить ее новыми клеточными структурами.
- Наблюдается рост лейкоцитов по причине протекания воспалительного процесса желудочно-кишечного тракта.
- Повышается скорость оседания эритроцитов.
Вернуться к оглавлению
Общий анализ мочи
Результат этого лабораторного исследования не является показательным, поскольку при заболеваниях ЖКТ в мочевом осадке может выявляться незначительное повышение лейкоцитов. Но в целом при язвенном дефекте слизистой оболочки желудка и 12-перстной кишки моча будет без изменений. Присутствие в ней крови или песка свидетельствует о сопутствующих заболеваниях.
Вернуться к оглавлению
Анализы кала
Кровянистые выделения в испражнениях, которые не может заметить человеческий глаз, определяют с помощью реакции Грегерсена. Это быстрый тест с использованием бензидина, который сигнализирует о присутствии в кале скрытой крови. Для более точных результатов до получения испражнений не рекомендуется делать клизму или принимать слабительные препараты. А также существуют определенные предостережения относительно диеты пациента в этот период.
Вернуться к оглавлению
Определение бактерии Хеликобактер в желудке
 Очень коварная и вредоносная бактерия для жкт.
Очень коварная и вредоносная бактерия для жкт.
С этой целью используют уреазный тест. Пациенты выдыхают в специальный аппарат, который анализирует газовый состав воздуха. Повышение уровня аммиака в выдыхаемой смеси свидетельствует о присутствии бактерии Хеликобактер пилори. При выполнении теста часто оказываются ложноположительные результаты, поэтому считать его объективным не следует. Требуется подтверждение диагноза с помощью других лабораторных и инструментальных методик.
Вернуться к оглавлению
Измерение желудочной секреции
Водородный показатель (рН) желудка измеряется на протяжении суток. Проводится он с помощью введения в организм специфических химических веществ, стимулирующих желудочную секрецию. Аппаратура регистрирует повышение уровня соляной кислоты при размещении язв в пилорическом отделе желудка или в 12-перстной кишке (ДПК). Секреция нормальная или сниженная выявляется при поражении тела и субкардиальной желудочной поверхности.
Вернуться к оглавлению
Инструментальная диагностика
Проводятся УЗИ передней брюшной стенки, рентгенография и электрокардиография. Золотым стандартом для установки диагноза «ЯБЖ и ДПК» является ФГДС (эзофагогастродуоденоскопия) со взятием биоптата слизистых оболочек ЖКТ. Клеточный материал отвозится в лабораторию, где определяется, есть ли дисплазия (перерождение клеток), и устанавливается степень угрозы перехода язвенного дефекта в карциному.
Вернуться к оглавлению
ФГДС, как наиболее информативный метод
Эзофагогастродуоденоскопия помогает подтвердить присутствие язвы, а также определить ее локализацию в желудке и ДПК, глубину дефекта, его форму и размеры. При взятии биопсии слизистой стенки и дальнейшем ее микроскопическом исследовании доктора могут установить риск перехода язвы в злокачественную опухоль желудка или ДПК. Этот диагностический прием является золотым стандартом для определения диагноза язвенной болезни.
Вернуться к оглавлению
Обзорная рентгенография
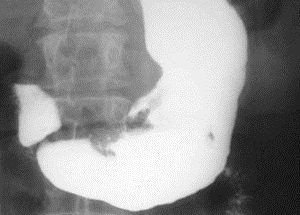 Очень информативный метод диагностики.
Очень информативный метод диагностики.
Поскольку рентген имеет определенное негативное влияние на организм и существует много альтернативных инструментальных методик, он применяется редко. С помощью рентгенографии определяется степень сужения пилорического отдела при язвах, успевших зарубцеваться, а также конвергенция складок желудка. На снимке видны симптомы ниши и песочных часов. А также рентген помогает дифференцировать язвенный дефект с интерстициальной формой раковой опухоли.
Вернуться к оглавлению
Дифференциальный анализ
Современные методы диагностики язвенной болезни помогают дифференцировать ее с синдромом Меллори-Вейса (при эндоскопии наблюдаются разрывы слизистой пищевода) и геморрагическим гастритом, при котором отсутствует язвенный дефект, отечность и гиперемия слизистых. Дифференциальный диагноз проводят с кровотечениями из варикозно расширенных вен пищевода и желудка, а также с 4 стадией рака ЖКТ на этапе распада.
Источник
 Диагностика язвы желудка направлена на выявление заболевания и определение его возможной причины. Это позволяет подобрать лечение и рекомендации для пациента, которые будут наиболее эффективными. Ниже описаны основные лабораторные и инструментальные методы, которые используются для диагностики язвенной болезни.
Диагностика язвы желудка направлена на выявление заболевания и определение его возможной причины. Это позволяет подобрать лечение и рекомендации для пациента, которые будут наиболее эффективными. Ниже описаны основные лабораторные и инструментальные методы, которые используются для диагностики язвенной болезни.
План обследования при язве желудка
Как диагностировать язву желудка? Оптимальная диагностическая схема при подозрении на язвенную болезнь должна быть следующей:
- сбор анамнеза пациента и изучение его привычек;
- физикальное обследования, осмотр и пальпация живота;
-
 общие анализы крови (с лейкоцитарной формулой) и мочи;
общие анализы крови (с лейкоцитарной формулой) и мочи; - анализ кала на скрытую кровь;
- биохимический анализ крови;
- рентгеноскопия с контрастированием (в последние годы все реже);
- ультразвуковое обследование (для дифференциальной диагностики);
- фиброгастродуоденоскопия верхних отделов пищеварительной системы;
- анализ на хеликобактерную инфекцию;
- биопсия образца ткани из дна язвы.
Показания для консультации других специалистов
Занимается амбулаторным или стационарным лечением язвенной болезни терапевт или семейный врач. Но при возникновении определенных ситуаций, назначают консультацию других узких специалистов.
Это:
- гематолога – при развитии рефрактерных или тяжелых анемий, связанных с кровоизлиянием или дефицитом витамина В12;
- хирурга – при подозрении на перфорацию желудка (перитонит), пенетрирующую язву в соседние органы (печень, поджелудочную железу, брюшину, селезенку), наличии признаков активного кровоизлияния, деформацию просвета;
- реаниматолога – если при активном кровотечении возникает геморрагический шок;
- онколога – при обнаружении при цитологическом исследовании признаков малигнизированной язвы;

Методы диагностики заболевания
Лабораторная диагностика
В общем анализе крови при язве желудка изменяются следующие показатели: повышается СОЭ (скорости оседания эритроцитов), растет число лейкоцитов (за счет нейтрофилов). Если у пациента были эпизоды кровоизлияний из язвы, то часто наблюдается снижение числа эритроцитов и гемоглобина. При обширных поражениях слизистой оболочки возможно развитие В12-дефицитной анемии. Верифицировать причину анемии можно по следующим показателям:
- цветной показатель;
- сывороточное железо;
- трансферин;
- средний объем эритроцита (MCV);
- показатель среднего содержания гемоглобина в эритроцитах (MCHC);
- масса гемоглобина в одном эритроците (MCH);
- концентрация кобаламина.
Также исследуют кал на наличие крови, что может свидетельствовать о развитии осложнений язвенной болезни.
Инструментальная диагностика
Рентген органов брюшной полости постепенно отошел на второй план. Его вытеснили эндоскопические методы и компьютерная томография. Однако, в отдельных ситуациях использование рентгенограммы позволяет обнаружить перфорацию (наличие воздуха под куполом диафрагмы), или значительную деформацию желудка.

Основой инструментального исследования язвенной болезни является проведение фиброгастродуоденоскопии. Этот эндоскопический метод дает наиболее полную информацию о локализации дефектов слизистой оболочки. Также врач может обнаружить признаки активного или прошедшего кровоизлияния. Одновременно можно выявить отклонение от нормы показателей кислотности в различных отделах верхней части пищеварительного тракта.
Врач-эндоскопист измеряет размеры и описывает местонахождение язвы. Часто берется образец из дна дефекта и его стенок для цитологического исследования. Его проводят в специализированных лабораториях, где изучают образец на клеточном уровне. Это позволяет обнаружить признаки добро- и злокачественных образований.
Выявление хеликобактерной инфекции
Диагностика хеликобактера при язвенной болезни желудка обязательно включает гистологическое исследование, которое проводится при ФГДС. С помощью специальной окраски акридиновым оранжевым или толуидиновым синим можно выявить участки колонизирования слизистой оболочки. Специфичность и чувствительность метода приближается к 95%.
Кроме инвазивных методов существуют и другие. Особую популярность получил дыхательный уреазный тест. Для его проведения выпускаются тест-системы, которые можно купить в обычных аптеках. Суть методики базируется на особенности метаболизма бактерии – продукции фермента уреазы, который усиленно расщепляет мочевину на углекислый газ и аммиак. Именно продукты метаболизма, меченные изотопом Карбона, и выделяются с дыханием, где их улавливает чувствительная тест-система.

Еще один способ диагностики хеликобактерной инфекции – выявление антигенов возбудителя в кале. Методика также характеризуется высокой чувствительностью, но очень важно для корректности результата правильно собрать материал. Также на него может влиять прием антисекреторных (ингибиторов протонной помпы и антагонистов гистаминовых рецепторов) препаратов и антацидов. Поэтому советуется его назначать после окончания лечения для проверки эффективности терапии.
Иногда проводят исследование крови на наличие специфических иммуноглобулинов типа G к H.Pylori. Они появляются через несколько недель после начала инфицирования и сохраняются как минимум в течение нескольких лет. Это маркер перенесенного заболевания, и им редко пользуются для первичной диагностики.
Рост стойкости H.Pylori к антибиотикам повысил значение бактериологического исследования. Для его проведения во время эндоскопии делают забор материала из поверхности слизистой оболочки желудка, который потом отправляется в специализированную лабораторию, где он культивируется в живительной среде.

С помощью ПЦР (полимеразной цепной реакции) можно установить точный генотип бактерии. Одновременно исследуется чувствительность возбудителя к различным антибиотикам, которые используются при эрадикации. Это дает возможность подобрать наиболее эффективные антибактериальные средства для конкретного пациента.
Полезное видео
Из какого комплекса процедур состоит диагностика язвы озвучено в этом видео.
Морфологическая диагностика язвы желудка
Биопсия язвы желудка сейчас в развитых странах является обязательной составляющей диагностической программы для постановки окончательного диагноза. Важность методики в том, что она позволяет определить изменения слизистой оболочки на клеточном уровне. Это дает возможность выявить атрофический или гипертрофический тип воспаления желудка.
Дополнительно морфологическое исследование позволяет дифференцировать эрозию от язвы (по глубине поражения). Но наибольшая ценность методики в том, что она позволяет диагностировать раннее развитие злокачественного процесса, когда еще нет клинической симптоматики. В развитых странах благодаря этому исследованию значительно улучшились показатели лечения рака желудка.
Проводится непосредственно во время гастроскопии и включается в себя забор гистологического материала со дна и стенок дефекта слизистой оболочки для установления его этиологии.

Дифференциальная диагностика язвенной болезни
Дифференциальную диагностику желудочной язвы необходимо проводить со следующими патологиями:
- гастроэзофагальным рефлюксом;
- воспалением слизистой оболочки желудка или двенадцатиперстного кишечника (гастритом или дуоденитом);
- раком желудка;
- острым панкреатитом;
- острым аппендицитом (особенно с его первой стадией, когда боль часто локализируется в эпигастрии);
- хронической ишемической болезнью кишечника;
- функциональными расстройствами пищеварительного тракта;
- острым холециститом или холангитом;
- желчнокаменной болезнью.
Диагностика эффективности эрадикационной терапии
Согласно современным международным стандартам (Киотскому протоколу) длительность эрадикационной терапии при изъявлении составляет 10-14 дней. После этого необходимо ориентироваться на следующие критерии:
- У молодых пациентов, которые в прошлом не болели на язвенную болезнь или гастрит, достаточно, чтобы исчезли клинические симптомы патологии.
- Повторное проведение фиброгастродуоденоскопии рекомендуется только в тех случаях, когда после проведенных курсов адекватного лечения, сохраняется выраженная симптоматика диспепсии.
- Для контроля эффективности рутинно желательно использовать дыхательный уреазный тест или анализ кала на наличие антигенов H.Pylori.
- Если несколько этапов эрадикационной терапии не дают положительного результата, то нужно провести бактериологическое исследование с изучением чувствительности к антибиотикам.
Источник
Обнаружив признаки проявления язвенной болезни желудка или двенадцатиперстной кишки у пациента, врач-гастроэнтеролог назначает проведение диагностического обследования. Какие конкретно инструментальные методы и лабораторные анализы при язве используют, а также каков будет их результат, зависит от индивидуальных особенностей организма, стадии болезни и наличия осложнений.
Этапы диагностирования язвенной болезни
Определение клинической картины заболевания подразумевает комплексный подход к применению диагностических мероприятий. Основным источником получения информации о язвенной болезни желудка и двенадцатиперстной кишки являются инструментальные методы, которые применяют совместно с биохимическими, гистологическими и прочими методами.
Диагноз может быть подтвержден после обследования:
- Консультация гастроэнтеролога.
Первый этап позволяет произвести осмотр и пальпацию живота, а также выявить характер болевого синдрома (период обострений, локализацию, иррадиацию, зависимость от приема пищи) и степень выраженности диспепсических расстройств (тошнота, рвота, изжога, перемены аппетита, кишечные дисфункции). Возможна постановка первоначального диагноза, определение локализации и выявление особенностей протекания язвенной болезни. На начальном этапе обычно выстраивается тактика дальнейшего обследования и расписывается предварительная схема лечения.
 ЭГДС наиболее информативный метод диагностики язвенной болезни желудки
ЭГДС наиболее информативный метод диагностики язвенной болезни желудки
- Эзофагогастродуоденоскопия (ЭГДС) – самый информативный и надежный метод диагностирования язвенной болезни. Позволяет определить количество и локализацию дефектов, стадию развития и особенности патологического процесса. Единственный недостаток этого метода – сложность или невозможность проведения обследования при сильном стенозе органов ЖКТ.
- Рентгенография с применением контрастного вещества. Метод используется для выявления углублений в стенках органа, степени изъязвления этих участков и возможного деформирования органов пищеварительного тракта. С помощью рентгенологического исследования также можно отследить гиперсекрецию, появление гастроспазма и изменение перистальтики. Эффективность данного метода достигает 85%.
- Клинический анализ крови – обязательная процедура. Позволяет определить качественный и количественный состав показателей биологической жидкости, а также зафиксировать их отклонение от нормы. Это дает четкое представление о характере протекания заболевания. Кроме прочего, анализ крови при язве желудка и 12 перстной кишки может отразить информацию о появлении малигнизации (злокачественной формы новообразования).
- Анализ кала при язве. Исследование испражнений проводится с целью выявления скрытой крови в каловых массах, что говорит об открытии кровотечения в отделах пищеварительной системы.
- Внутрижелудочная pH-метрия и тест Gastroccult – исследование содержимого желудка. Первый метод позволяет оценить работу кислотообразующей функции желудка, второй направлен на выявление скрытой крови.
- Анализ на выявление инфицирования Helicobacter pylori (может быть использован материал – кровь, кал, слюна, содержимое желудка и биопсия, а также возможно проведение дыхательных тестов).
- Исследование биопсии тканей. Позволяет выявить озлокачествление клеток тканей ЖКТ.
Для оценки работы моторной функции кишечника могут быть назначены дополнительные методы: УЗИ, обследование на электрогастрографе, радиоизотопная гастросцинтиграфия, баллонографический метод и фоноэнтерография.
Клинический анализ крови при язвенной болезни
 Анализ крови
Анализ крови
Анализ крови при язве желудка и двенадцатиперстной кишки достаточно информативен и способен многое «рассказать» о работе внутренних органов человека и развитии заболевания. Тщательной подготовки он не требует, достаточно накануне диагностики избегать эмоциональных напряжений и соблюдать несложные рекомендации:
- в течение суток перед сдачей анализа не употреблять в пищу жирные блюда и алкоголь;
- в день проведения анализа следует исключить чай, кофе, сок, жвачку, а также курение (хотя бы за час). Разрешается пить воду.
Забор крови производят из вены или пальца утром натощак (минимум через 12 часов после приема пищи).
Как правило, больному язвой назначают общий и биохимический анализ крови. Общий анализ крови при язве желудка и 12 перстной кишки отразит изменения по показателям гемоглобина, эритроцитов, СОЭ, лейкоцитов и тромбоцитов. Биохимический покажет отклонения общего белка, ферментов, липидов, углеводов, пигментов, низкомолекулярных азотистых веществ, неорганических веществ и витаминов.
Гемоглобин
Это белок с атомом железа, отвечающий за организацию метаболизма и газообмена в организме. Присоединяет и переносит кислород из легких во все ткани и органы в обмен на углекислый газ. В норме показатель гемоглобина у взрослого человека:
- мужчина: 130-170 г/л;
- женщина: 120-150 г/л.
Снижение уровня гемоглобина может указывать на наличие осложнений:
- деформация привратникового отдела желудка (стеноз);
- прободение язвы и открытие кровотечения;
- анемия;
- малигнизация.
Повышение уровня гемоглобина в крови может свидетельствовать о локализации заболевания в пилорическом отделе желудка или в двенадцатиперстной кишке.
Эритроциты
Красные кровяные тельца – самые многочисленные клетки крови, содержат внутри себя гемоглобин и выполняют такие же функции. Пределы нормы:
- мужчина: 4,0-5,0·1012/л;
- женщина: 3,5-4,7·1012/л.
Низкий показатель эритроцитов может говорить об анемии на фоне кровопотери, а также о злокачественном характере процесса.
Завышенный показатель характеризует пилорическую локализацию язвы или язву 12 перстной кишки.
Скорость оседания эритроцитов (СОЭ)
Определяет скорость разделения крови на плазму и эритроциты, свидетельствует о наличии воспалительного процесса в организме. Норма:
- мужчина: 3-10 мм/ч;
- женщина: 5-15 мм/ч.
Повышение СОЭ сопровождает:
- пенетрацию в другие органы и ткани;
- стеноз;
- злокачественное образование.
Низкий показатель характерен для прободения язвы с открытым кровотечением.
Лейкоциты и лейкоцитарная формула
Лейкоциты – белые клетки крови, отвечающие за иммунитет. Выделяют несколько видов, которые выполняют разные функции. Лейкоцитарная формула – процентное соотношение видов лейкоцитов к общему объему белых кровяных клеток. В норме показатель лейкоцитов составляет 4,0-9,0×109/л.
Нормальная лейкоцитарная формула:
- нейтрофилы: сегментоядерные 47-72% и палочкоядерные 1- 6%;
- лимфоциты: 19-37%;
- моноциты: 3-11%;
- эозинофилы: 0,5-5%;
- базофилы: 0-1%.
Увеличение количества лейкоцитов может указывать на прободение язвы, появление гнойников и малигнизацию.
Увеличение процентного соотношения эозинофилов и моноцитов говорит о присутствии возбудителя-паразита.
При отсутствии осложнений течения болезни могут повышаться лимфоциты, без изменения общего количества лейкоцитов.
Тромбоциты
Безъядерные клетки, участвующие в свертывании крови при повреждениях стенки сосудов. Нормальный показатель в пределах 180-320·109/л.
Отклонение от нормы в сторону увеличения говорит о недавнем кровотечении или о злокачественной форме заболевания.
Мочевина
Остаток распавшихся белков. Норма в крови взрослого здорового человека 2,5-8,3 ммоль/литр.
Повышение показателя говорит о нарушении выделительной функции. Обычно выявляется перитонит или олигурия.
Билирубин
Пигмент – компонент желчи в организме, образованный после распада белка-гемоглобина. Норма в крови 8,5-20,55 мкмоль/литр.
Гамма глобулин
Фракция иммуноглобулинов в крови с противовоспалительными, противобактериальными и противораковыми антителами. Нормальное значение – 10,5-26,4%.
АЛТ
Фермент печени, выброс которого происходит при разрушении органа. Норма содержания в крови 7-41 МЕ/л.
Показатели билирубина, гамма глобулина и АЛТ будут повышены при прободении язвы, а также при пенетрации ее в печень и поджелудочную железу.
Биопсия при язвенной болезни
 Исследование материала биопсии при язвенной болезни желудка
Исследование материала биопсии при язвенной болезни желудка
Основной целью эндоскопического исследования с отделением биопсии тканей слизистой оболочки желудка является исключение или подтверждение появления злокачественного образования на поврежденных участках органа. Точность данного метода довольно высока – порядка 97%.
Обычно взятие материала для исследования осуществляют совместно с проведением ЭГДС, для этого используют гастроскоп со щипцами или специальные электромагнитные втягивающие приборы.
Гастроэнтеролог может дать направление на биопсию при:
- очаговом гастрите;
- подозрении на образование полипов;
- подозрении на злокачественную форму образования.
Чтобы не допустить появление злокачественной формы язвенной болезни желудка и двенадцатиперстной кишки важно проходить своевременное обследование при появлении первых симптомов нарушения работы желудочно-кишечного тракта, а также не пропускать профилактические осмотры.
Источник


