Лабораторные исследования язвы желудка
Осложнения заболеваний можно предупредить. Своевременная диагностика язвы желудка поможет избежать таких тяжелых состояний, как перфорация желудочной стенки и пенетрация дефекта слизистой в соседние органы брюшной полости. Медиками применяются объективные, лабораторные и инструментальные методы обследования при язвенной болезни. В комплексе они дают широкую и точную картину патологии, а также помогают назначить адекватное и грамотное лечение.
Показания к диагностике
- Болевые ощущения в эпигастральной области, которые распространяются на грудную клетку и спину.
- Боль, которая возникает после еды — при язвенном дефекте, и натощак («голодные боли») — при язве 12-перстной кишки.
- Диспептические явления, такие как отрыжка кислым содержимым, тошнотворное ощущение, оканчивающееся рвотой. Последняя приносит облегчение пациенту.
- Стремительное похудение без объективных причин.
Вернуться к оглавлению
Что включают диагностические процедуры?
Сбор анамнеза
Первично пациент с язвенной болезнью желудка или двенадцатиперстной кишки попадает к доктору общей практики. Врач опрашивает больного на предмет присутствия болевых ощущений, их характера, периодичности и локализации. Пациент рассказывает про диспептические проявления (изжога, отрыжка, тошнота). Больной может жаловаться на обнаружение в рвотных массах и испражнениях примесей крови, изменение их цвета вплоть до черного.
К этой симптоматике, вследствие кровопотери, часто присоединяется нарушение общего состояния: слабость, тахикардия, головокружение и постоянная жажда.
Вернуться к оглавлению
Первичный осмотр
 Предварительный диагноз ставится только при осмотре и сборе анамнеза.
Предварительный диагноз ставится только при осмотре и сборе анамнеза.
Клиническая картина свидетельствует о беспокойном поведении, апатичности, сонливости или, наоборот, возбужденном состоянии. При поверхностной и глубокой пальпации живота отмечается мышечный дефанс — напряжение брюшной стенки вследствие обострения болевых ощущений при механическом воздействии пальцами доктора, изменение выражение лица пациента (гримаса боли). Может быть повышение ЧСС. Порой диагностика язвенной болезни проводится с помощью ректального обследования, когда пальцем определяют наличие крови в прямой кишке.
Вернуться к оглавлению
Лабораторное диагностирование
Методы исследования включают:
- Общий анализ крови — определение количества гемоглобина, гематокрита, красных кровяных телец.
- ОАМ.
- Биохимию крови. Показывает уровень белка с фракциями, аланинаминотрансферазы, аспартатаминотрансферазы, других ферментов, билирубина, мочевины, креатинина, холестерина.
- Анализ на определение группы крови и резус-фактора. Измеряют свертываемость.
- Исследование каловых масс.
- Уреазный тест.
Вернуться к оглавлению
Анализ крови
 Результаты зависят от периода, осложнений.
Результаты зависят от периода, осложнений.
В этом лабораторном исследовании доктора прежде всего интересуют показатели красного кровяного ростка. Язва желудка проявляется изменениями:
- Повышается количество эритроцитов и гемоглобина, если вследствие кровотечения организм в аварийном режиме начинает продуцировать большее количество этих клеток и молекул. Понижается оно, когда при наступлении стадии декомпенсации костный мозг не справляется с кровопотерей через язву, не успевая заместить ее новыми клеточными структурами.
- Наблюдается рост лейкоцитов по причине протекания воспалительного процесса желудочно-кишечного тракта.
- Повышается скорость оседания эритроцитов.
Вернуться к оглавлению
Общий анализ мочи
Результат этого лабораторного исследования не является показательным, поскольку при заболеваниях ЖКТ в мочевом осадке может выявляться незначительное повышение лейкоцитов. Но в целом при язвенном дефекте слизистой оболочки желудка и 12-перстной кишки моча будет без изменений. Присутствие в ней крови или песка свидетельствует о сопутствующих заболеваниях.
Вернуться к оглавлению
Анализы кала
Кровянистые выделения в испражнениях, которые не может заметить человеческий глаз, определяют с помощью реакции Грегерсена. Это быстрый тест с использованием бензидина, который сигнализирует о присутствии в кале скрытой крови. Для более точных результатов до получения испражнений не рекомендуется делать клизму или принимать слабительные препараты. А также существуют определенные предостережения относительно диеты пациента в этот период.
Вернуться к оглавлению
Определение бактерии Хеликобактер в желудке
 Очень коварная и вредоносная бактерия для жкт.
Очень коварная и вредоносная бактерия для жкт.
С этой целью используют уреазный тест. Пациенты выдыхают в специальный аппарат, который анализирует газовый состав воздуха. Повышение уровня аммиака в выдыхаемой смеси свидетельствует о присутствии бактерии Хеликобактер пилори. При выполнении теста часто оказываются ложноположительные результаты, поэтому считать его объективным не следует. Требуется подтверждение диагноза с помощью других лабораторных и инструментальных методик.
Вернуться к оглавлению
Измерение желудочной секреции
Водородный показатель (рН) желудка измеряется на протяжении суток. Проводится он с помощью введения в организм специфических химических веществ, стимулирующих желудочную секрецию. Аппаратура регистрирует повышение уровня соляной кислоты при размещении язв в пилорическом отделе желудка или в 12-перстной кишке (ДПК). Секреция нормальная или сниженная выявляется при поражении тела и субкардиальной желудочной поверхности.
Вернуться к оглавлению
Инструментальная диагностика
Проводятся УЗИ передней брюшной стенки, рентгенография и электрокардиография. Золотым стандартом для установки диагноза «ЯБЖ и ДПК» является ФГДС (эзофагогастродуоденоскопия) со взятием биоптата слизистых оболочек ЖКТ. Клеточный материал отвозится в лабораторию, где определяется, есть ли дисплазия (перерождение клеток), и устанавливается степень угрозы перехода язвенного дефекта в карциному.
Вернуться к оглавлению
ФГДС, как наиболее информативный метод
Эзофагогастродуоденоскопия помогает подтвердить присутствие язвы, а также определить ее локализацию в желудке и ДПК, глубину дефекта, его форму и размеры. При взятии биопсии слизистой стенки и дальнейшем ее микроскопическом исследовании доктора могут установить риск перехода язвы в злокачественную опухоль желудка или ДПК. Этот диагностический прием является золотым стандартом для определения диагноза язвенной болезни.
Вернуться к оглавлению
Обзорная рентгенография
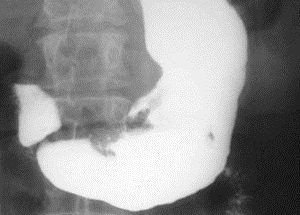 Очень информативный метод диагностики.
Очень информативный метод диагностики.
Поскольку рентген имеет определенное негативное влияние на организм и существует много альтернативных инструментальных методик, он применяется редко. С помощью рентгенографии определяется степень сужения пилорического отдела при язвах, успевших зарубцеваться, а также конвергенция складок желудка. На снимке видны симптомы ниши и песочных часов. А также рентген помогает дифференцировать язвенный дефект с интерстициальной формой раковой опухоли.
Вернуться к оглавлению
Дифференциальный анализ
Современные методы диагностики язвенной болезни помогают дифференцировать ее с синдромом Меллори-Вейса (при эндоскопии наблюдаются разрывы слизистой пищевода) и геморрагическим гастритом, при котором отсутствует язвенный дефект, отечность и гиперемия слизистых. Дифференциальный диагноз проводят с кровотечениями из варикозно расширенных вен пищевода и желудка, а также с 4 стадией рака ЖКТ на этапе распада.
Источник
1.
Общий анализ крови: наблюдается тенденция
к увеличению количества эритроцитов,
гемоглобина, к замедлению СОЭ.
2.
Исследование секреторной функции
желудка выявляет повышение секретообразующей
функции, особенно при дуоденальной
язве.
3.
Эндоскопическое исследование: наличие
язвенного дефекта округлой или овальной
формы с четкими гиперемированными
границами.
4.
При рентгеноскопии желудка с использованием
контрастного вещества прямым признаком
язвы является обнаружение ниши —
ограниченного выступа на контуре желудка
или 12-перстной кишки. К косвенным
признакам относятся: конвертенция
складок в месте локализации язвы,
задержка бариевой взвеси в месте язвы,
задержка или ускорение пассажа бария
сульфата из желудка, дуоденогастральный
рефлюкс, симптом » указующего пальца
» Де Кервена — циркулярное втяжение
мышц желудка на противоположной стороне
от язвы.
5.
Анализ кала на скрытую кровь (реакция
Грегерсена) применяется для диагностики
скрытого кровотечения из язвенного
дефекта.
11. Назовите основные осложнения язвенной болезни.
К
осложнениям язвенной болезни относятся:
кровотечение, перфорация, пенетрация,
рубцово-язвенная деформация, стеноз,
малигнизация.
12. Клиническая картина синдрома желудочного кровотечения и дифференциальная диагностика с пищеводным и кишечным кровотечением.
Язвенная
болезнь осложняется кровотечением
приблизительно у каждого десятого
больного. Причем язвы 12-перстной кишки
кровоточат в 4-5 раз чаще, чем язвы
желудка.
Явные
кровотечения из язвы характеризуются
тремя основными синдромами: кровавой
рвотой, дегтеобразным стулом и симптомами
острой кровопотери.
Кровавая
рвота —
наиболее характерна для кровотечения
из язвы желудка и значительно реже
наблюдается при язве 12-перстной кишки.
В последнем случае она обусловлена
забросом содержимого 12-перстной кишки
в желудок.
Желудочное
содержимое при кровавой рвоте имеет
вид кофейной гущи, что обусловлено
превращением гемоглобина под влиянием
соляной кислоты в солянокислый гематин.
При
профузных кровотечениях в рвотных
массах обнаруживается неизмененная
кровь.
Дегтеобразный
стул (мелена) наблюдается при потере
крови более 80-100 мл. Мелена характеризуется
жидкой или кашицеобразной консистенцией
кала и его черным цветом. Под влиянием
кишечной флоры происходит образование
из гемоглобина излившейся крови
сернистого железа, имеющего черный
цвет.
Выраженность
общих симптомов острой кровопотери
зависит от ее величины и скорости. Чем
быстрее происходит кровотечение и
массивнее кровопотеря, тем более выражены
общие нарушения, к которым относятся:
обморочное состояние, жажда, сухость
во рту, головокружение, гипотония,
тахикардия, слабый пульс, одышка.
Кровопотеря
более 50 % объема циркулирующей крови
вызывает развитие геморрагического
шока.
К
лабораторно-инструментальным методам
диагностики острого язвенного кровотечения
относятся:
1.
Общий анализ крови — в первые часы при
кровопотере может наблюдаться умеренное
снижение гемоглобина и количества
эритроцитов. Через 1-2 дня после остановки
кровотечения развивается нормо- или
гипохромная анемия.
2. ЭКГ — отмечается
синусовая тахикардия, иногда экстрасистолия.
3.
Гастродуоденоскопия. При подозрении
на язвенное кровотечение, а тем более
при его наличии обязательно проводится
ургентная ФГДС с диагностической и
лечебной целью.
4.
Анализ кала на скрытую кровь(при подозрении
на латентное кровотечение).
Синдром желудочного
кровотечения необходимо дифференцировать
с синдромами пищеводного и кишечного
кровотечений.
Причиной пищеводного
кровотечения наиболее часто является
разрыв варикозно расширенных вен
пищевода при синдроме портальной
гипертензии. Рвотные массы при этом
содержат темно-красную неизмененную
кровь, так как не происходит ее
взаимодействие с соляной кислотой. При
расположении источника кровотечения
в 12-перстной кишке или нижележащих
отделах кишечника кровавая рвота может
вообще отсутствовать.
Окраска каловых
масс имеет важное дифференциально-диагностическое
значение для определения места
расположения источника кровотечения.
Дегтеобразный стул характерен для
геморрагий из верхних отделов ЖКТ. Кал
темно-вишневого цвета бывает при
умеренном кровотечении из дистального
отдела тонкой или правой половины
толстой кишок. Примесь алой крови в
каловых массах указывает, что источник
кровотечения расположен в дистальном
отделе толстой кишки.
Источник
Комплексный анализ для диагностики и контроля лечения H. pylori-ассоциированного гастрита и язвы желудка.
Синонимы русские
Анализы для диагностики гастрита и язвенной болезни желудка, серологическое обследование H.pylori, РТ-ПЦР H. pylori, гастрин, пепсиногены 1 и 2.
Синонимы английские
Workup of Gastritis and Gastric Ulcer, H. pylori serology, Gastrin, Pepsinogen I and II, H. pylori PCR.
Какой биоматериал можно использовать для исследования?
Кал.
Общая информация об исследовании
Симптомы, обусловленные гастритом или язвенной болезнью желудка (диспепсия), являются частой причиной обращения пациентов к гастроэнтерологу. Несмотря на то что гастрит и язвенная болезнь желудка могут быть вызваны самыми разными повреждающими факторами (НПВС, алкоголь, табак, ишемия), самой частой причиной этих заболеваний является инфекция Helicobacter pylori (H. pylori). H. pylori – это грамотрицательная спиралевидная палочка, способная колонизировать слизистую оболочку желудка, провоцировать и поддерживать воспалительный процесс. Геликобактериоз может быть выявлен практически во всех случаях хронического гастрита и в 50-70 % случаев язвенной болезни желудка. Лабораторные исследования, в том числе идентификация H. pylori, существенно помогают в диагностике гастрита и язвенной болезни желудка.
Для идентификации H. pylori могут быть использованы различные методы и их комбинация. Серологические исследования позволяют выявить в крови специфические иммуноглобулины, направленные против H. pylori. Инфицирование H. pylori сопровождается развитием местного и системного иммунного ответа. Вслед за транзиторным увеличением титра иммуноглобулинов класса М (IgM) следует продолжительное и значительное нарастание IgG, а также IgA-антител в сыворотке крови. IgG обнаруживаются в 95-100 % случаев инфицирования H. pylori, а IgA в 68-80 %. В последнее время клиницисты реже используют серологические тесты в качестве основного метода диагностики геликобактериоза, а предпочитают комбинировать их с новыми, более точными методами.
Одним из таких методов является полимеразная цепная реакция в реальном времени (РТ-ПЦР). РТ-ПЦР – это метод молекулярной диагностики, позволяющий выявлять в биологическом материале фрагменты генетического материала (ДНК) возбудителя инфекции. РТ-ПЦР характеризуется большей чувствительностью, чем серологические тесты. Комбинация же двух методов идентификации H. pylori позволяет достичь практически 100 % чувствительности. Такая высокая чувствительность означает, что получение отрицательного результата исследования позволяет исключить H. pylori как причину воспалительных изменений. Это имеет принципиальное значение при дифференциальной диагностике НПВС-ассоциированных, стрессовых и ишемических гастритов и язв.
В отличие от других анализов на H. pylori (например, дыхательного уреазного теста или анализа кала на антиген), точность серологических тестов и метода РТ-ПЦР не зависит от приема ингибиторов протонной помпы (например, пантопразола). Однако и эти тесты имеют некоторые ограничения. Так, анализ образца ткани или аспирата с очень низкой бактериальной нагрузкой (например, полученного на фоне приема некоторых антибиотиков) может характеризоваться ложноотрицательным результатом РТ-ПЦР. Результаты серологических тестов, в свою очередь, зависят от особенностей иммунного ответа пациента. Иммунный ответ пожилых людей, пациентов с ВИЧ-инфекцией и людей, принимающих цитостатические препараты (например, глюкокортикостероиды), характеризуется пониженной выработкой специфических антител (любых, в том числе к H. pylori). Эти особенности следует учитывать при интерпретации результата анализа.
Хроническое воспаление, вызванное H. pylori, в некоторых случаях сопровождается нарушением синтеза специфических белков пищеварительного тракта (пепсиногена I, II и гастрина).
Пепсиноген является неактивным предшественником фермента пепсина. Доказано, что концентрация пепсиногена в крови отражает функциональные и морфологические изменения слизистой оболочки желудка, такие как воспаление, атрофия, мета- и неоплазия. Пепсиноген существует в двух биохимически и иммунологически различных вариантах – пепсиноген I и II. Секреция пепсиногена I осуществляется только в клетках желез тела желудка. Секреция пепсиногена II происходит в клетках желез тела, кардиального и пилорического отделов желудка, а также в бруннеровых железах двенадцатиперстной кишки. В норме небольшое количество пепсиногена I и II поступает в кровь и может быть измерено.
Гастрин – это гормон, вырабатываемый G-клетками антрального отдела желудка и клетками островков Лангерганса поджелудочной железы. Гастрин необходим для процесса пищеварения: он стимулирует выработку соляной кислоты обкладочными клетками желудка. В норме гастрин вырабатывается в ответ на пищевой стимул — защелачивание среды желудка, стимуляцию блуждающего нерва, растяжение антрального отдела желудка и поступление в желудок белков и аминокислот. Последующее повышение кислотности желудка ингибирует секрецию гастрина. К другим функциям этого гормона относятся увеличение моторики пищеварительного тракта и стимуляция синтеза пепсина. Некоторое количество гастрина всасывается в кровь и может быть измерено.
При заболеваниях желудка уровень гастрина, пепсиногена I и II изменяется, что может быть использовано для диагностики этих заболеваний.
H. pylori чаще колонизирует антральный отдел желудка, при этом возникает антральный гастрит. При антральном H. pylori-ассоциированном гастрите нарушается нормальный ритм секреции гастрина и возникает гипергастринемия. Гипергастринемия приводит к повышению активности и пролиферации главных и обкладочных клеток желудка, что сопровождается усилением секреции пепсиногена I и II и соляной кислоты. Поэтому для H. pylori-ассоциированного антрального гастрита характерно стойкое повышение концентрации гастрина и пепсиногена I и II, что может быть использовано для диагностики этого заболевания.
У меньшей части пациентов развивается H. pylori-ассоциированный гастрит с преимущественным поражением тела желудка. Воспалительная реакция сопровождается угнетением и постепенной потерей главных и обкладочных клеток слизистой оболочки, что морфологически проявляется атрофическим гастритом. Атрофия слизистой тела желудка сопровождается снижением концентрации пепсиногена I и соляной кислоты. При отсутствии отрицательной обратной связи со стороны соляной кислоты гастрин вырабатывается в больших количествах. В отличие от Н. pylori—ассоциированного антрального гастрита, гипергастринемия при атрофическом гастрите является не причиной болезни, а компенсаторным ответом. Избыток гастрина стимулирует выработку пепсиногена II клетками кардиального и пилорического отделов желудка, поэтому его концентрация, в отличие от пепсиногена I, не уменьшается, а наоборот, нарастает в результате гипергастринемии. Таким образом, для атрофического гастрита тела желудка характерны повышение концентрации гастрина и разнонаправленные изменения концентраций пепсиногена I и II. При атрофическом пангастрите, поражающем как тело, так и антральный отдел желудка, наблюдается снижение всех трех специфических белков пищеварительного тракта (пепсиногена I и II и гастрина).
При эффективной терапии гастрита, вне зависимости от его типа, и заживлении слизистой оболочки желудка наблюдается нормализация уровня пепсиногена I, II и гастрина. По этой причине исследования гастрина и пепсиногена I и II могут быть использованы для оценки эффективности лечения.
Примерно у 10-15 % пациентов с H. pylori-ассоциированным гастритом возникает язва желудка. Чаще язва располагается в антральном отделе (60 %) и на малой кривизне желудка в месте перехода тела желудка в антральный отдел (25 %). Поэтому чаще при язве наблюдают изменения гастрина, пепсиногена I и II, характерные для антрального гастрита (повышение концентрации всех трех белков).
Следует отметить, что ни один из перечисленных компонентов этого комплексного анализа не позволяет провести дифференциальную диагностику между гастритом и язвенной болезнью желудка. Также ни один из перечисленных тестов не позволяет дифференцировать активную, текущую инфекцию от инфекции в анамнезе. Поэтому этот комплексный анализ не предназначен для оценки эффективности эрадикационной терапии.
В большинстве случаев при подозрении на гастрит этот комплексный лабораторный анализ позволяет получить всю необходимую информацию. Немного по-другому ситуация обстоит с подозрением на язву желудка, так как в этом случае обязательным исследованием является гистологическая оценка биоптата для исключения рака желудка. В любом случае результаты исследования оцениваются с учетом дополнительных анамнестических, клинических и инструментальных данных.
Для чего используется исследование?
- Для диагностики и контроля лечения H. pylori-ассоциированного гастрита или язвы желудка.
Когда назначается исследование?
- При обследовании пациента с признаками диспепсии: дискомфорт или боли в эпигастральной области, тошнота, рвота, быстрая насыщаемость, чувство тяжести в желудке, нарушения аппетита.
Что означают результаты?
Референсные значения
Для каждого показателя, входящего в состав комплекса:
- [07-027] Helicobacter pylori, IgA (количественно)
- [07-028] Helicobacter pylori, IgG (количественно)
- [08-071] Гастрин
- [08-097] Пепсиноген I
- [08-099] Пепсиноген II
- [09-053] Helicobacter pylori, ДНК [реал-тайм ПЦР]
Важные замечания
- Анализ не предназначен для дифференциальной диагностики между гастритом и язвенной болезнью желудка;
- анализ не предназначен для оценки эффективности эрадикационной терапии H. pylori, но может быть использован для контроля заживления слизистой оболочки желудка при лечении гастрита и язвенной болезни желудка;
- результаты исследования оценивают с учетом дополнительных анамнестических, клинических и инструментальных данных.
Также рекомендуется
[07-127] Helicobacter pylori, антиген
[09-053] Helicobacter pylori, ДНК [реал-тайм ПЦР] (кал)
[12-015] Гистологическое исследование биоптатов органов и тканей (за исключением печени, почек, предстательной железы, лимфатических узлов)
Кто назначает исследование?
Гастроэнтеролог, терапевт, врач общей практики.
Литература
- McPhee S.J., Papadakis M. CURRENT Medical Diagnosis and Treatment / S. J. McPhee, M. Papadakis; 49 ed. — McGraw-Hill Medical, 2009.
- Athanasios Makristathis, Alexander M. Hirschl, Philippe Lehours, Francis Mégraud,. Diagnosis of Helicobacter pylori Infection. Helicobacter. Volume 9, Issue Supplement s1, pages 7–14, August 2004.
- Chernecky C. C. Laboratory Tests and Diagnostic Procedures / С.С. Chernecky, В.J. Berger; 5th ed. — Saunder Elsevier, 2008.
Источник


