Кто чаще болеет хроническим панкреатитом
Хронический панкреатит — воспалительное заболевание поджелудочной железы. Удивительно, но о поджелудочной железе было известно ещё в III веке до нашей эры, и понимание её функции тоже было, разумеется, про продукцию инсулина и про сам инсулин тогда совсем не догадывались. Но чётко знали: нужна железа для хорошего пищеварения. И сегодня при доступности высокотехнологичных методик обследования поджелудочная железа не открыла всех своих тайн: размером небольшая и лежит глубоко — запросто не подступиться и не увидеть воочию.
Так изменилась наша жизнь, что за последние три десятилетия хронический панкреатит стал встречаться вдвое чаще. Почти на десятилетие сдвинулось начало заболевания, и диагностируют его в цветущем возрасте с 35 до 50 лет, а раньше начинали болеть только после 50 лет. И женщин в когорте больных стало на треть больше. Тем не менее, окончательно определиться с частотой заболевания не удалось, статистика называет от одного до 25 человек на 100 тысяч населения.
В развитых странах болеет около 10 человек, в Европе — 25, а в России — от 27 до 50 всё из тех же 100 тысяч населения. В единой Европе очень разная заболеваемость: в Финляндии преимущественно страдают острым панкреатитом, во Франции — хронический совсем не редкость, да и по провинциям разброс велик, где-то мало больных, а в южных регионах, наоборот, слишком много. Почему такой разброс? Всё определяется причинами, приводящими к панкреатиту.
В чём причина хронического панкреатита?
Подозрения в отношении плохого питания, способного вызвать панкреатит, пока безосновательны, доказательств этого нет. А вот что действительно способствует повреждению поджелудочной железы, так это алкоголь. Не обязательно должен быть хронический алкоголизм или бытовое пьянство, достаточно полтора десятилетия ежедневно употреблять по 60 мл этилового спирта, то есть 150 мл водки или коньяка или пол-литра вина. У алкоголиков панкреатит почти обязателен, правда, часть их погибает от острого токсического панкреатита, но и хронический имеется у восьми из десятка. У всех остальных, нормально выпивающих людей, употребление алкоголя может накладываться на подпорченную наследственность, потенцироваться курением и в результате возникает хроническое воспаление поджелудочной железы.
Курение тоже важнейший фактор риска даже у абсолютных трезвенников, если курить долго и по пачке сигарет в день. У курящих панкреатиты отмечаются в два раза чаще, потому что снижается уровень антиоксидантов, защищающих клетки от губительного действия свободных радикалов, параллельно загустевает панкреатический сок, который закупоривает протоки и повышает в них давление. Высокое давление панкреатического сока в протоках, нарушающее заведенный ритм его продукции, плюс огромная концентрация ферментов — лучший повод для воспаления.
Наследственность передаёт потомству два гена предрасположенности, причём у россиян в 5 раз чаще встречается одна нехорошая мутация гена PSTI, не исключено, что именно из-за этого наши люди вдвое чаще болеют панкреатитом, чем мировое население. Есть и форма наследственного панкреатита, проявляющаяся в несовершеннолетнем возрасте, очень тяжело протекающая и быстро прогрессирующая. Но этот вариант заболевания бывает очень нечасто.
Помогает инициации хронического панкреатита повреждение протоков поджелудочной железы при травмах во время манипуляций, или повреждении их при отхождении камней. Протоки сдавливаются кистами или опухолевыми образованиями, и тогда повышение в них давления запускает почти аналогичный курению механизм воспаления.
Аутоиммунная реакция, когда на собственные органы и ткани нападают собственные иммунные защитники, тоже может вовлечь ткань поджелудочной железы и изолированно, и при аутоиммунных заболеваниях. При некоторых заболеваниях желчевыводящих путей, почечной недостаточности, инфекциях тоже вероятно и возможно развитие ХП.
Почему панкреатита опасаются?
Клинические проявления хронического панкреатита появляются через пять лет от начала процесса, течение его отличается от острого панкреатита — клинические симптомы мягче и не столь агрессивно течение, нет общей неотвратимости скорого и болезненного конца жизни. Но и хроническая болезнь поджелудочной железы характеризуется серьёзным воспалением органа с постепенной гибелью ткани или замещением её рубцовой. И с каждым обострением всё большая часть железы атрофируется, выключаясь из активной жизни.
Рубцы нарушают нормальный отток обильно вырабатывающихся секретов, меленькие протоки раздуваются, образуя кисты. Внутри разнокалиберных кист в густом растворе ферментов плавают омертвевшие ткани железы. При присоединении инфекции в кистах образуется гной. При большой длительности процесса в железе почти не остаётся железистой ткани — сплошной рубец.
Во время обострений качество жизни портится, и не только качество, в первое десятилетие болезни пятая часть пациентов погибает, потому что железа хоть и маленькая, но очень важная для организма, вырабатывает ферменты, которые, вырвавшись во время воспаления из клеток и кист, сами её и переваривают. А через 20 лет недосчитывается уже половина пациентов, погибающих от осложнений и инициированных болезнью острых процессов: тромбозов сосудов, язв слизистой, гепатита и аденокарциномы поджелудочной железы.
Боль при панкреатите
Два главных признака хронического панкреатита: боль в животе и нарушение продукции ферментов.
Боль отмечается у 9 из десяти больных. Боль часто сопутствует развитию заболевания, но через полтора десятилетия болезни может совсем исчезнуть. Точно объяснить причину возникновения боли не могут, как не могут дать стройной и единообразной теории развития ХП. Скорее всего, это сочетанное действие на нервные окончания воспаления, отёка, нарушения проходимости протоков, ишемии железы. Боль не имеет типичной локализации, чаще опоясывающая, но может быть локальной в верхнем или среднем отделе живота, и даже в спине выше поясницы. Может быть в подложечной области и в левом подреберье. И что интересно, со временем боль способна мигрировать в другое место, поменяв типичную для конкретного пациента «область боли».
С течением воспалительного процесса и снижением функциональной активности железы к ХП присоединяется энтерит, обусловленный нарушением жизнедеятельности нормальной бактериальной флоры кишки, и боль из верхних отделов живота смещается в околопупочную область. Получается, что железа меньше болит из-за замещения её фиброзной — рубцовой тканью, но начинают болеть другие органы — всё крепко связано одной желудочно-кишечной «цепью». У злоупотребляющих алкоголем вместо железы начинает болеть печень. Меняется не только характер болей, но и их сила. Если вначале процесса у половины пациентов боли очень выражены, то чем дальше, тем меньше болит. Характер боли претерпевает изменения, отходя от режущих и жгучих, в сторону спастических и тянущих.
Боли, как правило, возникают во время еды, потому что железа «напрягается» для производства сока. Эти боли вынуждают пациентов отказываться от еды, поэтому больной панкреатитом редко бывает толстым, всё больше истощённым.
Недостаток секреции
Внешнесекреторная недостаточность — угасание производства панкреатического сока. Она проявляется пищеварительными нарушениями с «жирным» стулом — стеаторея. Объём стула больше стандартных 200 грамм, кашицеобразный или водянистый, почти что диарея. Поверхность фекалий блестящая, такой стул называют «жирным». Панкреатического сока не достаётся на нормальную обработку пищевых жиров, они не всасываются, а человек от этого худеет, хоть аппетит недостаточностью не страдает. Всё это может сопровождаться тошнотой, метеоризмом, чувством быстрого насыщения небольшой порцией еды.
У четверти пациентов в поздних стадиях ХП развивается инкреторная недостаточность — снижение продукции инсулина. Инсулина может вырабатываться нормальное количество, но продукция железой гормона глюкагона сильно снижена, из-за этого возникает гипергликемия, когда резко повышается содержание сахара крови с дрожью, профузными потами и даже потерей сознания. Может развиться другой вариант инсулиновой неадекватности — панкреатический диабет. Этот вариант диабета течёт агрессивно, как сахарный диабет I типа у детей.
У трети пациентов во время обострения ХП повышается уровень билирубина, поскольку увеличенная головка поджелудочной железы сдавливает желчевыводящий проток, блокируя желчь в печени, может быть даже механическая желтуха.
Стадии панкреатита
Стадирование панкреатита очень важно, поскольку определяет терапевтическую стратегию.
- Первая стадия никак не проявляется, пациент ничего не подозревает, поэтому её и называют «преклиническая». На этом этапе панкреатит обнаруживается случайно при обследовании по другому поводу, когда, к примеру, при КТ выявляют изменения ткани железы.
- Появление симптомов заболевания обозначают как вторую стадию, при ней уже возникают обострения с выраженными проявлениями, между приступами — почти нормальная жизнь почти здорового человека. Постепенно тяжесть обострений уменьшается, но симптомы бывают уже и между приступами, поэтому ощущение здоровья совсем нет, а есть ощущение постоянного дискомфорта. В среднем эта стадия течёт около 5 лет.
- При третьей стадии хронического панкреатита уже проявляется панкреатическая недостаточность, клинические признаки не исчезают, они постоянны.
- Четвёртая стадия протекает почти без боли, острых приступов не бывает, но с яркими признаками недостаточной функции поджелудочной железы.
Диагностика
Очень непростое дело, но когда при рентгенографии брюшной полости в проекции поджелудочной железы видны камни, то это считается достаточным для выставления диагноза. А вот УЗИ для обнаружения хронического панкреатита не применяется из-за никакой информативности, железа не видна совсем.
Помогает поставить диагноз и следить за изменениями поджелудочной железы КТ, а вот МРТ много хуже по качеству.
Совпадает по чувствительности с КТ и эндосонография — комбинация эндоскопии с УЗИ, плюс сразу же можно взять пункцию из железы. При неопределённости инструментального обследования могут выполняться функциональные тесты, которые косвенно оценивают рабочие возможности органа при поздних стадиях, когда расцвела секреторная недостаточность, но их информативность оставляет желать лучшего.
Лечение хронического панкреатита
Обязательный отказ от алкоголя и курения, поскольку это факторы-инициаторы повреждения железы — это первое и главное, что должен сделать для себя больной хроническим панкреатитом. Не всегда отказ от вредных привычек способен остановить прогрессирование панкреатита, но в противном случае ухудшение гарантировано. Во всяком случае, частота и продолжительность обострений без алкоголя и табака меняется в лучшую сторону.
В терапию включена диета с пониженным содержанием жиров, чтобы не напрягать железу на выработку панкреатического сока. При недостаточности ферментов питание дробное, может быть до 10 приёмов пищи, с высоким содержанием белков. При недостаточном весе показано присоединение специальных легко осваивающихся лечебных смесей.
Для купирования болей в животе используют нестероидные противовоспалительные препараты. Иногда при высокой интенсивности болевого синдрома невозможно обойтись без рецептурных анальгетиков и даже наркотических препаратов.
Ни один ферментный препарат в виде таблеток, которые так любят употреблять россияне по рекомендации телерекламы, не исследовался на эффективность при панкреатите, а вот микросферы и микротаблетки доказали свою полезность, в высоких дозах они способны уменьшать интенсивность боли.
Лечение хронического панкреатита нацелено на уменьшение проявлений заболевания, но панацеи нет, потому что причина его неясна. Очень велика роль профессионализма лечащего врача и соучастие в процессе пациента, намеренного себе помочь хотя бы строгим соблюдением диеты.
Наши врачи готовы принять вас ежедневно. Позвоните и запишитесь на консультацию: +7 (495) 125-30-32.
Источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Хронический панкреатит это весьма распространенное заболевание пищеварительной системы человека. Заболеваемость хроническим панкреатитом составляет несколько десятков случаев на 100 тысяч населения, а за последние годы отмечается стремительный рост количества больных с этой патологией.
Что такое хронический панкреатит? Как можно избежать этой болезни или облегчить ее течение? Каковы причины этой болезни и каких осложнений стоит опасаться больному с хроническим панкреатитом? Ответ на эти и другие вопросы вы найдете в этой статье.
Что такое хронический панкреатит и как часто он встречается?
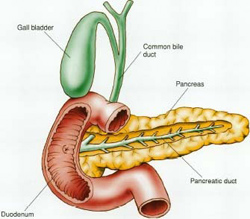
Хронический панкреатит это хроническое воспалительное заболевание поджелудочной железы, характеризующееся разрушением активной ткани железы, закупоркой ее протоков и постепенным нарушением ее способности вырабатывать ферменты, необходимые для пищеварения и гормоны, необходимые для поддержания физиологического уровня глюкозы в крови.
Хронический панкреатит обычно развивается и протекает на протяжении нескольких лет или нескольких десятков лет (в зависимости от возраста больного и причин болезни).
Длительный воспалительный процесс и продолжающееся воздействие патогенного фактора на ткани железы приводит к гибели большей части активных клеток, на месте которых разрастается неактивная, с функциональной точки зрения, соединительная ткань.
Средняя заболеваемость хроническим панкреатитом в странах Европы составляет около 25 случаев на 100 тысяч населения. В России и странах СНГ это показатель выше и может достигать 50 случаев на 100 тысяч населения. Нужно заметить, что согласно статистическим данным, в последние годы заболеваемость хроническим панкреатитом увеличилась вдвое. Хроническим панкреатитом болеют и взрослые и молодежь.
В чем отличие хронического панкреатита от острого?
Между острым и хроническим панкреатитом есть существенные различия: острый панкреатит носит характер неотложного состояния, с сильно выраженными симптомами. Чаще всего больные с острым панкреатитом попадают в отделения скорой помощи.
Хронический панкреатит, напротив, протекает длительное время и характеризуется сменой периодов обострения и затихания болезни. Очень часто симптомы болезни выражены незначительно или вообще отсутствуют. Сам по себе хронический панкреатит не угрожает жизни больного, однако его осложнения могут быть весьма опасными. Больные с хроническим панкреатитом наблюдаются у врача гастроэнтеролога или у семейного врача.
Несмотря на приведенные различия между обоими типами панкреатита есть и определенные сходства: оба заболевания носят воспалительный характер, то есть для них характерно воспаление тканей поджелудочной железы. Часто хронический панкреатит развивается после перенесенного приступа острого панкреатита, однако и острый панкреатит может развиться как осложнение хронического, то есть одна форма болезни может переходить в другую.
Каковы причины возникновения хронического панкреатита?
Хронический панкреатит это полиэтиологическое заболевание, то есть болезнь, в развитии которой участвуют множество факторов.
На данный момент основными факторами, способствующими развитию панкреатита, считаются:
• Алкоголь – поражает ткани поджелудочной железы, проникая в них через кровь либо по протоку поджелудочной железы прямо из кишечника. Алкоголизм считается основным фактором развития хронического панкреатита в более чем 40% этого заболевания. Организм женщин чувствительнее к действию алкоголя, чем организм мужчин, и потому у женщин хронический панкреатит на фоне злоупотребления алкоголем развивается раньше, чем у мужчин. Клинические исследования показывают, что изменения в поджелудочной железе развиваются уже на 3 год регулярного употребления алкоголя (более 100 г крепких напитков в день либо их эквивалент).
• Заболевания гепатобилиарной системы и двенадцатиперстной кишки – это вторая по распространенности причина хронического панкреатита. Хорошо известен тот факт, что поджелудочная железа находится в тесной анатомо-физиологической связи с желчным пузырем, двенадцатиперстной кишкой, желудком, поэтому заболевание любого из этих органов оказывает негативное влияние как на пищеварительную систему в целом, так и на поджелудочную железу в частности. Одной из частых причин развития хронического панкреатита у людей у которых можно исключить злоупотребление алкоголем является желчекаменная болезнь, сопровождающаяся нарушение оттока желчи и проникновением ее в ткани поджелудочной железы. Часто хронический панкреатит сопутствует язвенной болезни желудка. Показано, что при язвенной болезни повышается кислотность пищевого комка, поступающего в двенадцатиперстную кишку куда открывается проток поджелудочной железы. Низкий pH приводит к спазму (сужению) выводного протока, что в свою очередь нарушает отток пищеварительного сока, который накапливается в канальцах поджелудочной железы, постепенно разрушая ее ткани.
• Неправильное питание – бесспорный фактор риска развития хронического панкреатита. Известно, что употребление жирной, острой, соленой пищи оказывает раздражающее действие на желудок, двенадцатиперстную кишку поджелудочную железу и приводит к увеличению выработки кислоты и пищеварительных ферментов, способных спровоцировать приступ острого панкреатита. Стоит отметить, что в период праздников, по уже упомянутой причине наблюдается своеобразный «взрыв» заболеваемости острым панкреатитом и обострения хронического панкреатита.
• Инфекции способны спровоцировать хронический панкреатит в любом возрасте, в том числе и у детей. Опасность заболеть хроническим панкреатитом у больных гепатитом В, свинкой, у зараженных вирусом Эпштейна-Барра. Хронические инфекционные заболевания желчевыводящих путей (хронический холецистит, холангит) также способны спровоцировать хронический панкреатит.
• Врожденный хронический панкреатит наблюдается у детей страдающих муковисцидозом.
Профилактика хронического панкреатита
Меры профилактики хронического панкреатита сводятся к избеганию факторов риска, провоцирующих болезнь. Например, важной профилактической мерой хронического панкреатита является отказ от алкоголя и курения. Показано, что отказ от вредных привычек значительно повышает шансы больных на выздоровление и уменьшает частоту возникновения рецидивов болезни.
Правильный режим питания, употребление «здоровой пищи» способствуют нормализации работы пищеварительного тракта и являются важной профилактической мерой хронического панкреатита у детей и подростков. У взрослых правильный режим питания сокращает количество эпизодов обострения болезни.
У больных с заболеваниями печени и желчного пузыря, язвенной болезнью желудка и двенадцатиперстной кишки профилактика хронического панкреатита осуществляется за счет терапии основного заболевания.
Осложнения хронического панкреатита
Сам по себе хронический панкреатит не является смертельно опасным заболеванием и не требует экстренного лечения, однако осложнения этой болезни могут быть опасными и тяжелыми.
Приступ острого панкреатита – это самое грозное осложнение хронического панкреатита, возникающее при усилении действия одного из факторов провоцирующих хронический панкреатит (например, обильное застолье и употребление большого количества спиртного). Приступ острого панкреатита начинается с возникновения острых болей в животе «опоясывающих» больного, нарушения общего состояния, учащения пульса, падения артериального давления. Больные с острым панкреатитом требуют скороу медицинской помощи, так как приступ острого панкреатита считается одним из наиболее опасных состояний в хирургии.
Киста поджелудочной железы – это одно из частых осложнений хронического панкреатита. Обычно кисты поджелудочной железы представляют собой полости со стенками из соединительной ткани, заполненные пищеварительным соком и ферментами поджелудочной железы. Образование кисты происходит вследствие закупорки выводных протоков железы, что приводит к накапливанию пищеварительного сока в постепенно расширяющейся полости. Как правило, кисты ничем себя не проявляют, однако в случае разрыва или инфицирования кисты возникают симптомы характерные для острого панкреатита.
Рак поджелудочной железы – это одно из осложнений длительно текущего хронического панкреатита. Чаще всего рак поджелудочной железы развивается у людей перешагнувших 70-ти летнюю черту с давней историей хронического панкреатита. У таких пациентов хронический воспалительный процесс в поджелудочной железе приводит к нарушению механизмов регуляции деления и взросления клеток, что является одним из основных условий зарождения злокачественной опухоли.
Сахарный диабет – осложняет течение хронического панкреатита примерно у каждого 20 больного с этой патологией. Развитие диабета у больных хроническим панкреатитом объясняется разрушением воспалительным процессом эндокринных клеток синтезирующих инсулин, поэтому диабет носит инсулинозависимый характер.
Экзокринная недостаточность поджелудочной железы — это самое частое, но наименее опасное осложнение поджелудочной железы. Экзокринная недостаточность поджелудочной железы характеризуется снижением выработки пищеварительных ферментов и расстройством процессов пищеварения. В отсутствии ферментов пища, поступающая в кишечник, не расщепляется и не всасывается. Появление в кишечнике большого количества непереваренных питательных веществ приводит к бурному развитию микрофлоры, вырабатывающей газ. Одним из постоянных симптомов ферментной недостаточности поджелудочной железы является метеоризм. Не менее часто наблюдаются хроническая диарея, стеаторея (выделение непереваренных жиров).
Ферментная недостаточность поджелудочной железы приводит к истощению больного, развитию у него гиповитаминозов, так как из-за нарушения процесса пищеварения в кишечнике больного усваивается только малая часть питательных веществ.
Хронический панкреатит требует обязательной диагностики и лечения. Одним из основных направлений профилактики и лечения хронического панкреатита является устранение факторов провоцирующих заболевание.
Библиография:
1. Багненко С.Ф. Хронический панкреатит : Рук.для врачей, СПб.и др. : Питер, 2000
2. Маев И.В. Хронический панкреатит, М. : Медицина, 2005
Перед применением необходимо проконсультироваться со специалистом.
Источник

