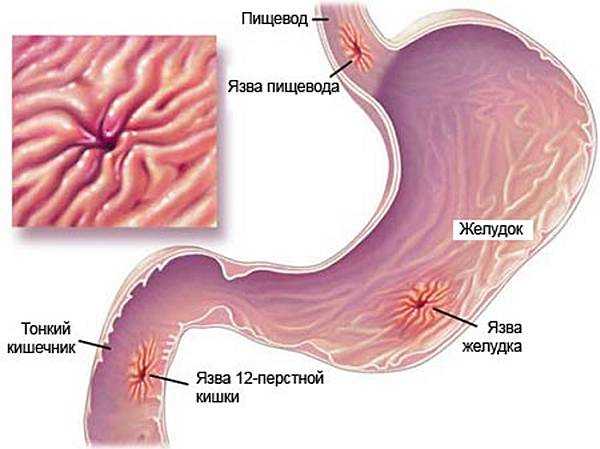
Кровоточащая язва желудка и двенадцатиперстной кишки классификация
Язвенная
болезнь — это группа, заболеваний
желудочно-кишечного тракта, характеризующихся
образованием участков деструкции
слизистой оболочки под действием соляной
кислоты и пепсина, т.е. болезнь заключается
в образовании язвы в той или иной области
желудка или двенадцатиперстной кишки.
Кровотечение
— одно из частых осложнений язвенной
болезни желудка и двенадцатиперстной
кишки, оно встречается у 10-15% больных.
Кровотечение язвенной природы составляет
от 45-55% от всех желудочно-кишечных
кровотечений, у мужчин возникает чаще,
чем у женщин, без особых различий в
зависимости от возраста
Клиника
Характер жалоб
позволяет судить локализации язвенного
процесса в том или ином отделе или
двенадцатиперстной кишки. Основными
жалобами оных являются боли, изжога,
рвота, тошнота, отрыжка, черный стул.
Боли — это главная
жалоба больных язвенной болезни, и
основным диагностическим признаком
наблюдается у 92% больных боли бывают
различной интенсивности (тупые, режущие,
жгучие) и локализуются в эпигастральной
области, в правом и левом подреберье,
при язве в двенадцатиперстной кишки
боли больше справа. Для язвенных болезней
характерно периодичность, сезонность
и ритмичность.
Различают:
ранние боли — в
течение 1 часа после еды, характерна для
язвы желудка;
поздние спустя
1,5-4 часа после приема ночные пищи,
характерна для язвы голодные
двенадцатиперстной кишки.
Боли обусловлены
моторными нарушениями, гиперсекрецией
желудочного сока и воспалительными
изменениями слизистой двенадцатиперстной
кишки. Боли усиливаются при приеме
острой плохо обработанной пищи. Иррадиация
болей зависит от локализации язвы и
наличия осложнений язвенного процесса.
Изжога довольно
частый и ранний признак язвенной болезни,
обусловлен нарушением секреторной и
моторной деятельности желудка, наблюдается
у 49,5% больных.
Рвота часто
возникает на высоте язвенных болей и
может быть ранней и поздней, обусловлено
раздражением воспаленной слизистой
оболочки желудка желудочным соком и
имеет рефлекторный характер. Часто
рвота приносит заметное облегчение,
хотя и временное. При осложнении язвенной
болезни кровотечением является рвота
«кофейной гущей».
Рвота встречается
у 64% больных.
Тогинота встречается
у 47,5% больных и обычно предшествует
рвоте.
Отрыжка бывает
кислой, пустой и пищей встречается у
24% больных.
Стул язва
двенадцатиперстной кишки приводит к
запорам, испражнение нередко напоминают
овечий кал («горошками»), иногда
темно-черного цвета, что обусловлено
кровоточивостью язвы. При язве желудка
запоры отсутствуют.
Язвы двенадцатиперстной
кишки в 85% случаев располагаются в
луковице на расстоянии 2см от привратника,
10% — 5см, 5% — более 5см от привратника.
Внелуковичные язвы встречаются в 5 —
20% случаев.
Диагностика
язвенной болезни луковицы ДПК осложненная
кровотечениями
При поступлении
больного:
1.
Анализы крови и мочи
2.
Уропепсин в моче
3.
ОЦК
4.
Гематокрит
5.
Протромбиновый индекс
6.
Резус-фактор
7.
ЭКГ
8.
ФГДС
9.
УЗИ
Объективные
методы исследования:
1.
Рентгенологическое исследование органов
грудной клетки, пищевода, желудка.
2.
Ангиография (по Сельдингеру) селективная,
суперселективная.
При продолжающемся
кровотечении:
Радионуклеидное
исследование, введение в кровь
сывороточного альбумина
Степень тяжести
кровотечения (Горбашко А.И., 1982)
Показатели | Степень | ||
легкая | средняя | тяжелая | |
Количество | >3,5*10/л | 3,5*10/л-2,5*10/л | <2,5*10/л |
Гемоглобин | >100 | 83-100 | <83 |
Пульс, | До | 80-100 | Более |
АД | 110 | 100-90 | Менее |
Гематокрит | Более | 0,25-0,30 | Менее |
Гематокритное | >30 | 25-30 | <25 |
Дефицит | До | 20-30% | 30% |
Важное значение
для установки правильного диагноза Я
Б л ДПК являются методы исследования:
рентгенологическое, эндоскопическое,
а остальные методы исследования имеют
меньшее значение и часто выполняются
лишь по специальным показаниям.
Лечение больных
с Я Б л ДПК, осложненной кровотечениями:
А.Консервативное 1.
препараты из группы блокаторов Н2-
рецепторов гистамина и ингибиторов
протонной помпы (квамател, фамотидин.)
и т..д. Вводят парентерально в дозе 40-80
мг 3-4 раза в сутки внутривенно капелъно
на протяжении 3-4 дней с последующим
переходом на прием внутрь в дозе 40 мг в
сутки, для профилактики рецидива
кровотечения. Для предотвращения
развития эрозивно-язвенных поражений
слизистой оболочки желудочно-кишечного
тракта получают по 60 мг препарата
парентерально в течении 1 сут. перед
операцией и 40 мг в течении 2 сут. после
нее. Повторная эндоскопия проводится
через 3-7 дней. Препараты из группы
Н2-блокаторов предотвращают лизирование
тромба, создают благоприятный фон для
заживления язвы и, таким образом,
уменьшают вероятность повторных
кровотечений. Механизм протективного
действия применяемых препаратов
заключается в предотвращении «пикового»
выброса соляной кислоты, что может стать
разрешающим фактором в развитии
эрозивно-язвенных поражений желудка,
представляющих угрозу кровотечения.
В. Хирургическое
лечение
Если нет повышенного
риска:
а. Селективная
проксимальная ваготомия + пилоропластика
и прошивание кровоточащего сосуда.
б. Стволовая
ваготомия + пилоропластика + прошивание
кровоточащего сосуда
в. Стволовая
ваготомия + Билърот-1
При повышенном
риске:
а. Стволовая
ваготомия + пилоропластика + прошивание
кровоточащего сосуда
б. Стволовая
ваготомия + Бильрот -1
1. Ушивание язвы:
Ушивание дефекта
производится практически при всех видах
оперативных вмешательств, если это
возможно технически. Обычно используется
двухрядный шов. При размозжении стенки
ДПК необходимо иссечь края дефекта.
Ушивание производится в поперечном
направлении. Для профилактики развития
несостоятельности швов проводят
декомпрессию ДПК путем интубации ее
просвета с помощью зонда, введенного
трансназально. В качестве метода
декомпрессии, а также при деформациях
и стенозировании просвета кишки,
возникших вследствие вшивания дефекта,
предлагается наложение гастроэнтероанастомоза.
Чтобы укрепить линию швов на стенке
ДПК, подшивают прядь сальника, петлю
тонкой кишки, лоскут брюшины,
консервированную твердую мозговую
оболочку или серозно-мышечный лоскут
из тонкой кишки, используют защиту
синтетическим материалом, шовно-клеевой
метод.
2. Пилоропластика
по Джадду-Танаку
Метод используют
при расположении перфоративной язвы
на передней стенке луковицы ДПК и угрозе
развития стеноза, после простого
вшивания Этапы
операции:
1. Иссечение язвы
передней стенки ДПК овальным разрезом
2. Вшивание
образовавшейся раны двумя рядами швов
в поперечном направлении
3. Проведение в
подслизистой основе желудка пряди
большого сальника на сосудистой ножке
к месту швов слизистой оболочки.
Пластические свойства большого сальника
помогают надежному заживлению язвы без
последующего рецидива.
3. Стволовая
ваготомия
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Желудочно-кишечное кровотечение (ЖКК) — частое осложнение язвенной болезни желудка (К25.0) и/или двенадцатиперстной кишки (К26.0), хронического заболевания с циклическим рецидивирующим течением, склонного к прогрессированию, не имеющего чётко очерченной этиологии в отличие от симптоматических язв.
Эпидемиология
Наиболее частая причина острых кровотечений из верхнего отдела желудочно-кишечного тракта — язвенная болезнь желудка и двенадцатиперстной кишки, на её долю приходится около 45% кровотечений. За последнее десятилетие количество больных с язвенными гастродуоденальными кровотечениями возросло в 1,5 раза. В европейских странах число больных с кровотечением из язвы двенадцатиперстной кишки составляет 115 на 1 000 000 взрослого населения в год, а из желудочной язвы — 87 на 1 000 000. Среди этих пациентов велика доля больных пожилого и старческого возраста с выраженной сопутствующей и возрастной патологией (старше 60 лет более 1/3 больных). У мужчин язвенные гастродуоденальные кровотечения возникают в 2,5-3 раза чаще, чем у женщин.
Увеличение количества неотложных операций при кровоточащих язвах обусловлено резким снижением числа плановых операций по поводу язвенной болезни. Стабильным остаётся уровень общей летальности (около 10%), при возникновении рецидива кровотечения частота неблагоприятных исходов лечения резко возрастает, общая летальность достигает 15, а послеоперационная — 40%.
Профилактика
Предотвратить развитие язвенных гастродуоденальных кровотечений можно путём настойчивого противорецидивного лечения больных язвенной болезнью и обязательного использования медикаментозной профилактики (блокаторы Н2-рецепторов и ингибиторы Н+-, К+-АТФазы) у пациентов с высоким риском возникновения острых язв (обширные ожоги, сепсис, любые виды шока).
Классификация кровотечений из верхнего отдела желудочно-кишечного тракта
Этиология
- Язвенной природы:
— язвенная болезнь желудка;
— язвенная болезнь двенадцатиперстной кишки.
- Неязвенной природы:
— синдром Маллори-Вейсса;
— варикозное расширение вен пищевода и желудка;
— острые эрозивные поражения желудка и двенадцатиперстной кишки (вторичные изъязвления лекарственного или стрессового происхождения).
Особенности источника язвенного кровотечения
- Язва желудка {по Джонсону (Johnson)}:
— медиогастральная (тело желудка);
— сочетанная с дуоденальной язвой;
— препилорическая или пилорического канала.
- Язва двенадцатиперстной кишки.
- Сочетание с другими осложнениями язвенной болезни (перфорация, стеноз, пенетрация).
- Рецидивная язва после операций на желудке.
Степени тяжести кровопотери
- Лёгкая.
- Средняя.
- Тяжёлая.
Характеристика источника кровотечения по данным эндоскопии и эхосонографии
- Продолжающееся.
- Остановившееся:
— высокая угроза рецидива;
— низкая угроза рецидива.
Этиология и патогенез
В последнее время были уточнены механизмы кислотной продукции. Однако классическая формула язвенной болезни «нет кислоты — нет язвы» не утратила своей актуальности. Расшифровка работы париетальной клетки, регуляция секреции кислоты позволили создать новые классы лекарственных препаратов, действующих на молекулярном уровне.
Клинические исследования показали прямую зависимость между заживлением язвы и способностью лекарственных препаратов подавлять кислотность. Язвенная болезнь — заболевание мультифакторного генеза, однако в настоящее время в патогенезе болезни, особенно при её дуоденальной форме, особое значение придают инфекционному агенту Helicobacter pylori. Эпидемиологические данные, полученные в разных странах, свидетельствуют о том, что практически 100% дуоденальных язв и 80% желудочных связаны с персистированием H. pylori.
В патогенезе кровоточащих «вторичных» (симптоматических) язв имеют значение стрессорные факторы. Вследствие стимуляции функции гипофиза и коры надпочечников в организме происходят гормональные сдвиги, приводящие к повышению желудочной секреции, изменениям микроциркуляции в слизистой оболочке желудка и двенадцатиперстной кишки и к нарушениям её барьерной функции. Известны кровотечения из острых дуоденальных язв при обширных ожогах (язвы Курлинга) и кровотечения из желудочных и дуоденальных язв при поражениях мозга и после внутричерепных оперативных вмешательств (язвы Кушинга). Однако массивные гастродуоденальные кровотечения из симптоматических язв могут возникнуть и при других заболеваниях органов сердечнососудистой и дыхательной систем, печени, при тяжёлой интоксикации (например, при перитоните), травме, в связи с массивной кровопотерей и после травматичных оперативных вмешательств. Существенную роль в генезе кровотечения из симптоматических язв играет приём «ульцерогенных» лекарственных препаратов (глюкокортикоиды, антикоагулянты, нестероидные противовоспалительные препараты и т.д.).
Клиническая патофизиология и патоморфология
Реакция больного на кровопотерю зависит, во-первых, от интенсивности самого кровотечения (объёма потерянной крови и времени, за которое это произошло). С другой стороны, имеют значение исходное состояние пациента и реакция на кровопотерю основных систем организма.
Существенным фактором для понимания патофизиологических основ этих процессов и планирования инфузионно-трансфузионного лечения послужило учение о диссеминированном внутрисосудистом свёртывании (ДВС) как универсальном механизме реализации синдрома массивной кровопотери и пусковом механизме синдрома полиорганной недостаточности. Следует подчеркнуть, что гиперкоагуляционная фаза ДВС-синдрома и микроциркуляторные нарушения, ведущие к ухудшению обеспеченности тканей кислородом и питательными веществами, возникают у каждого пациента с клинически значимым ЖКК. Существовавшие у пациента до ЖКК функциональные либо органические расстройства со стороны сердечно-сосудистой, дыхательной, выделительной систем (так называемые возрастные, сопутствующие заболевания) лишь усугубляют тяжесть состояния больного, требуют соответствующей коррекции, их необходимо учитывать при принятии решения об оперативном лечении либо при подготовке к нему.
Считают, что быстрая кровопотеря (около 500 мл) может привести к коллапсу, причём проявления гемодинамических нарушений будут более выраженными у пожилых больных с исходной сердечно-сосудистой недостаточностью. Приблизительно этот же объём излившейся в просвет пищеварительного тракта крови необходим для появления характерных признаков внутрипросветного кровотечения — рвоты кровью (hematemesis) и дёгтеобразного чёрного стула (melena).
Наиболее выраженные симптомы возникают при острых массивных кровотечениях, когда на протяжении короткого времени, измеряемого минутами или часами, больной теряет более 1500 мл крови, или около 25% ОЦК. В таких случаях клиническая картина соответствует геморрагическому (гиповолемическому) шоку; из прямой кишки отмечают выделение малоизменённой красной крови (hematochezia).
Известно, что у больного, находящегося в положении лёжа (на каталке, в постели), вначале можно не выявить выраженных изменений артериального давления (это так называемая компенсированная гиповолемия), в то время как феномен ортостатической гипотензии более точно отражает объём кровопотери. Периферический спазм артерий, проявляющийся бледностью кожных покровов, а также венозный спазм поддерживают относительно более высокий уровень центрального кровообращения.
Продолжение кровотечения и неадекватное восполнение теряемой больным крови в итоге могут привести к развитию геморрагического шока. На этой стадии, даже если процесс удалось прервать до наступления необратимых изменений, у больного могут развиться синдром острой полиорганной недостаточности и гипокоагуляционная фаза ДВС-синдрома.
Наиболее часто массивные, угрожающие жизни кровотечения возникают из каллёзных язв малой кривизны желудка и заднемедиального отдела луковицы двенадцатиперстной кишки, что связано с особенностями кровоснабжения этих областей. Источником кровотечения при язвенной болезни могут быть как аррозированные сосуды различного диаметра (от мелких сосудов до крупных ветвей левой желудочной и желудочно-двенадцатиперстной артерий), находящиеся в дне язвы, так и сами края язвенного кратера, диффузно кровоточащие вследствие воспалительных и деструктивных изменений в стенке органа. Это необходимо принимать во внимание при выборе лечебной тактики (при определении показаний к операции и прогнозировании риска рецидива остановившегося кровотечения).
Рецидивные пептические язвы после резекции желудка обычно расположены на тощей кишке в области гастроэнтеронастомоза, а после органосохраняющей операции — в двенадцатиперстной кишке, реже — в самом желудке. Особым упорством отличаются кровотечения при рецидивных язвах, в патогенезе которых имеет значение гипергастринемия (неоправданно экономное иссечение органа при резекции желудка, оставление участка антрального отдела желудка; до операции необходима диагностика синдрома Золлингера-Эллисона).
Ю.М. Панцырев, А.И. Михалёв
Источник
Кровотечения
бывают скрытыми и явными (умеренными и
массивными) Источники кровотечения
артерии, вены, капилляры.
Степени
тяжести кровотечения (по В. И. Стручкову,
Э. В. Луцевичу:
Степень
1 — кровотечение, вызывающее незначительные
изменения гемодинамики. Общее состояние
удовлетворительное. Пульс несколько
учащен, артериальное давление нормальное.
Дефицит ОЦК не более 5% от должного.
Гемоглобин выше 100 г/л (10г%). Капилляроскопия:
розовый фон, 3—4 капиллярные петли с
быстрым гомогенным кровотоком.
Степень
II — выраженное кровотечение. Общее
состояние средней тяжести, вялость,
головокружение, обморочное состояние.
Бледность кожных покровов. Значительное
учащение пульса. Снижение артериального
давления до 90 мм рт. ст. Больной с
однократной необильной рвотой или
дегтеобразным стулом. Дефицит ОЦК 15% от
должного, гемоглобина 80 г/л (8%).
Капилляроскопия: бледный фон, уменьшение
количества капилляров. Кровоток быстрый,
гомогенность его нарушена.
Степень
III — общее состояние тяжелое. Кожные
покровы бледные, покрыты холодным потом.
Слизистые оболочки бледные. Больной
зевает, испытывает жажду. Пульс частый,
нитевидный. Артериальное давление
снижено до 60 мм рт. ст. Дефицит ОЦК 30% от
должного, гемоглобина 50 г/л (5г%).
Капилляроскопия: фон бледный, на нем
1-2 петли с трудно различимой артериальной
и венозной частями. Частая рвота,
дегтеобразный стул. Кровотечение
сопровождается обморочным состоянием.
Степень
IV — обильное кровотечение с длительной
потерей сознания. Общее состояние крайне
тяжелое, граничит с агональным.
Исчезновение пульса и артериального
давления. Дефицит ОЦК больше 30% от
должного. Капилляроскопия: фон серый,
открытые петли капилляров не видны.
После проведенного эндоскопического
исследования при отсутствии показаний
к экстренной операции продолжают
консервативное лечение и наблюдение
за больным.
Клиника
—
общие признаки анемизации: слабость,
головокружение, сердцебиение, обморок.
—
Позже возникает кровавая рвота при
переполнении желудка кровью, а затем
мелена. Характер рвотных масс при
локализации источника кровотечения в
желудке: кровь алого цвета и сгустки
темно-вишневого цвета, жидкость цвета
кофейной гущи.
Кровавая
рвота может отсутствовать при небольшом
кровотечении из желудка, когда кровь
успевает эвакуироваться из желудка.
Кровавая рвота может наблюдаться и при
локализации источника кровотечения в
двенадцатиперстной кишке вследствие
заброса дуоденального содержимого в
желудок.
Многократная
рвота с присоединением впоследствии
обильного жидкого дегтсобразного стула
наблюдается при массивном кровотечении.
Рвота,
повторяющаяся через короткие промежутки
времени, показатель продолжающегося
кровотечения. Длительные промежутки
между рвотой — признак возобновления
кровотечения.
При
обильном кровотечении кровь способствует
быстрому раскрытию привратника, ускорению
перистальтики кишечника и непроизвольному
акту дефекации кровью- или каловыми
массами с примесью малоизмененной
крови.
—
перед возникновением кровотечения
нередко отмечают усиление боли в
эпигастральной области, а с момента
начала кровотечения -уменьшение или
исчезновение боли. Кровь уменьшает или
устраняет боль пептического характера
в связи с тем, что, являясь буфером,
связывает соляную кислоту.
—
Данные физикального исследования.
Больной испуган, беспокоен. Кожные
покровы бледные и цианотичные, влажные
холодные. Пульс учащен. Артериальное
давление может быть нормальным,
пониженным, низким.
Шоковый
индекс (отношение
пульса к систолическому артериальному
давлению) больше 0,5 — показатель снижения
объема циркулирующей крови. При дефиците
ОЦК до 30% шоковый индекс повышен до 1
(частота пульса и систолическое давление
около 100), шоковый индекс, равный 2,0,
соответствует дефициту объема
циркулирующей крови до 70%.
Дыхание
учащено. При значительной кровопотере
больной испытывает жажду (признак
клеточной дегидратации), отмечает
сухость слизистых оболочек полости
рта. Напряжение мышц брюшной стенки
может быть при пенетрации язвы за пределы
органа. Диурез снижен.
При
тяжелой постгеморрагической анемии и
продолжающемся кровотечении исследование
больного должно проводиться при
одновременном переливании крови и
других гемостатических средств
(эпсилон-аминокапроновой кислоты,
фибриногена и др.). Немедленно провести
следующие мероприятия:
1)
катетеризацию подключичной вены,
проведение восполнения дефицита объема
циркулирующей крови, измерение
центрального венозного давления: 2)
зондирование желудка, промывание желудка
холодной водой;
3)
экстренную эзофагогастродуоденоскопию;
4)
кислородотерапию
5)
аутотрансфузию (бинтование ног);
6)
кардиотерапию;
7)
определение степени кровопотери;
8)
постоянную катетеризацию мочевого
пузыря.
При
выраженной артериальной гипотонии
основная задача первой помощи -восполнение
ОЦК.
Трансфузионную
терапию начинают с внутривенного
введения кровезаменителей (препаратов
декстрана, крахмала, желатины, поливиниловых
соединений). Переливание крови производят
после определения группы крови и
резус-фактора.
Зондирование
желудка и промывание его холодной водой
(3—4 л) производят с диагностической и
гемостатической целью. Введение зонда
в желудок позволяет диагностировать
кровотечение из верхнего отдела
пищеварительного тракта и определить
количество крови, находившейся в желудке.
Промывание желудка до получения чистой
воды создает необходимые условия для
тщательного осмотра всех его отделов
во время эндоскопического исследования.
Следующим
диагностическим мероприятием является
экстренная эзофагогастродуоденоско-пия
или рентгенологическое исследование.
Эзофагогастродуоденоскопия -могут быть
проведены местные лечебные мероприятия,
направленные на остановку кровотечения
(диатермокоагуляция или лазерная
коагуляция источника кровотечения,
воздействие гемостатическими и
сосудосуживающими препаратами, применение
пленкообразующих аэрозольных препаратов
и биологического клея). Источники
кровотечения, выявляемые во время
эндоскопии при пептической язве,
различны. Арозия стенки крупного сосуда
в дне язвы обычно сопровождается обильным
кровотечением. Образующиеся свежие
тромбы не обеспечивают надежного
гемостаза. Повторность кровотечения в
этих случаях обусловлена тем, что в
каллезной язве стенки арозированного
сосуда воспалительно изменены, уплотнены,
малоэластичны, окружены рубцовой тканью
и поэтому не спадаются. На образующиеся
свежие тромбы оказывает переваривающее
действие желудочный сок. При арозии
крупного сосуда в дне каллезной язвы
консервативные мероприятия не могут
обеспечить стойкий гемостатический
эффект. Кровотечение из поврежденных
капилляров и венозных сосудов
грануляционной ткани, окружающей язву,
редко бывает массивным. Консервативное
лечение обычно дает гемостатический
эффект. Диффузное кровотечение из
слизистой оболочки желудка,
двенадцатиперстной кишки при
геморрагическом гастродуодените,
сочетающемся с кровоточащей или с
хронической язвой, может быть умеренным
или обильным. Оно может явиться показанием
к экстренной операции в случае
неэффективности консервативного
лечения. Острые язвы иногда сопровождаются
обильным кровотечением.
Причиной
внезапного кровотечения может быть
продольный разрыв слизистой оболочки
кардиоэзофагеальной зоны (синдром
Меллори — Вейса). Появлению кровотечения
предшествует обильная рвота, чаще после
приема алкоголя. Объективная оценка
тяжести состояния больного и величины
кровопотери возможны при учете клинических
данных в сочетании с показателями ОЦК
и его компонентов, в частности глобулярного
объема.
Проведение
мероприятий заключается в следующем:
1) интравенозное восполнение дефицита
циркулирующей крови (плазма, альбумин,
кровь, растворы кристаллоидов); 2)
кислородотерапия; 3) постоянное
зондирование желудка; 4) кардиотерапия;
5)аутотрансфузия (бинтование ног); 6)
подавление желудочной секреции (блокаторы
Н2-рецепторов гистамина), антациды; 7)
низкое положение головы; 8) очистительные
клизмы для удаления излившейся крови
из кишечника; 9) предупреждение потери
тепла (но не согревание грелками); 10)
катетеризация мочевого пузыря.
Показания
к гемотрансфузии, ее объем и скорость
введения определяют в зависимости от
степени гиповолемии, сроков, прошедших
после начала кровотечения. Следует
переливать одногруппную кровь. На каждые
400—500 мл введенной донорской крови надо
вводить 10 мл 10% раствора хлорида кальция
для нситра лизации цитрата натрия. При
массивных гемотрансфузиях возможно
токсическое действие нитратной крови.
При вливании крови от нескольких доноров
возможны иммунные конфликты и развитие
синдрома гомологичной крови с летальным
исходом. Кровопотери в пределах 10% ОЦК
не требуют возмещения кровью и
кровезаменителями. При потере ОЦК (20%)
и гематокрите 30% достаточно введения
препаратов крови (плазма, альбумин и
др.). Кровопотери до 1500 мл (25—35% ОЦК)
возмещают эрит роцитной массой (половину
объема) и вводят двойной объем
кровезаменителей (коллоидные и
кристаллоидные растворы).
Массивные
кровопотери (около 40% ОЦК) представляют
большую опасность для жизни больного:
используют цельную кровь, после
восполнения—глобулярного объема и
плазменного объема крови в ближайшие
24 ч возмещают дефицит внеклеточной
жидкости изотоническим раствором
глюкозы, хлорида натрия и лактасола
(для уменьшения метаболического ацидоза).
Трансфузионная терапия должна проводиться
с учетом изменений ОЦК и его компонентов
в различные периоды после кровотечения.
В первые 2 сут наблюдается гиповолемия
в результате дефицита ОЦК и объема
циркулирующей плазмы. Показано переливание
цельной крови и кровезаменителей. На 3
5-е сутки наблюдается олигоцитемическая
нормо- или гиповолемия, поэтому
целесообразно переливать эритроцитную
массу. После 5-х суток показано переливание
эритроцитной массы, цельной крови.
Коррекция волемических нарушений должна
проводиться под контролем измерения
центрального венозного давления (ЦВД).
Средства
консервативной терапии:
местное
физическое воздействие (промывание
желудка холодной водой, введение в
желудок вазоконстрикторов, эндоскопические
методы остановки кровотечения), быстрое
восполнение дефицита ОЦК с сохранением
коллоидно-осмотического давления,
допустимого уровня кислородной емкости,
восполнение реологических и коагулирующих
свойств крови, препараты, снижающие
секрецию соляной кислоты, прием антацидов.
Для
предотвращения лизиса тромба желудочным
соком вводят питательные смеси
(охлажденное молоко, сливки, белковые
препараты, смесь Бурже) через постоянный
желудочный зонд, который служит и для
контроля за рецидивом кровотечения.
Показания
к неотложному хирургическому вмешательству:
бесперспективность или безуспешность
консервативного лечения (кровотечение
не удается остановить или после остановки
имеется угроза его рецидива); массивность
к ровопотери; локализация язвы в опасных
зонах с обильным кровоснабжением;
неблагоприятные эндоскопические
признаки (глубокая язва с обнаженными
или тромбированными сосудами) ; пожилой
возраст больного.
Методы
операций
При
язве двенадцатиперстной кишки: прошивание
кровоточащего сосуда (или иссечение
язвы передней стенки) в сочетании с
пилоропластикой и ваготомией.
При
сочетанных язвах двенадцатиперстной
кишки и желудка — ваготомия с
пилороантрумэктомией.
При
язве желудка: 1) резекция желудка с
удалением кровоточащей язвы у больных
с относительно небольшой степенью
операционного риска;
2)
у пожилых больных с высокой степенью
операционного риска — иссечение язвы
в сочетании с пилоропластикой и ваготомией
или через гастротомическое отверстие
прошивание кровоточащего сосуда в
высоко расположенной язве в сочетании
с ваготомией и пилоропластикой.
В
тяжелой клинической ситуации при
операциях на высоте кровотечения могут
быть использованы щадящие операции,
направленные на спасение жизни больного:
гастротомия с прошиванием кровоточащего
сосуда, клиновидное иссечение язвы.
Тяжелобольным
при чрезмерном риске операции производят
эмболизацию кровоточащего сосуда во
время ангиографии. Если гемостатическая
терапия эффективна, кровотечение не
возобновилось, больных при наличии
показаний к хирургическому лечению
язвенной болезни оперируют в плановом
порядке после предоперационной подготовки
в течение 10—12 дней. Больным с коротким
анамнезом язвенной болезни или без
него, с кровотечением I—II степени, после
остановки кровотечения показана
консервативная терапия.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
20.05.20158.32 Mб11klin_farma_tom1.pdf
Источник

/imgs/2016/12/05/01/812510/0605e29f9180b548abe191a9bbd90e1ab343a116.jpg)