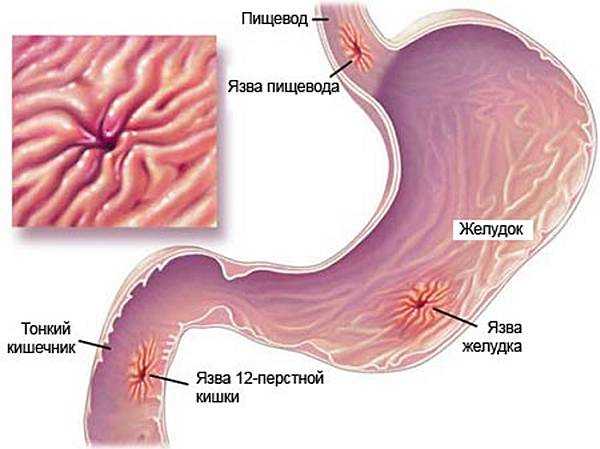
Кровоточащая язва желудка дифференциальная диагностика
Врач, заподозривший кровотечение, должен ответить на следующие вопросы.
- Есть ли желудочно-кишечное кровотечение?
- Что стало его источником?
- Продолжается ли кровотечение?
- Каковы темпы кровотечения?
- Какова тяжесть кровопотери?
Симптоматика
Клинические проявления острых, особенно массивных гастродуоденальных кровотечений достаточно ярки и складываются из общих симптомов, характерных для кровопотери (резкая слабость, головокружение, потеря сознания), и проявлений, характерных для кровотечения в просвет ЖКТ (гематомезис, мелена или гематохезия). У значительной доли больных кровотечение возникает на фоне обострения язвенной болезни или в анамнезе удаётся отметить типичные признаки этого заболевания с характерным «язвенным» болевым синдромом и сезонностью обострений. У части больных можно встретить указания на неэффективность проведённого ранее хирургического лечения, когда вновь появившийся болевой синдром следует связать, прежде всего, с образованием пептической язвы. Кровавая рвота и дегтеобразный стул — примерно одинаково частые признаки кровотечения язвенной этиологии, хотя при локализации язвы в двенадцатиперстной кишке чаще выявляют изолированную мелену.
Данные физикального обследования
Данные физикального обследования позволяют судить о степени тяжести кровотечения и предположительно о его источнике. Спутанное сознание, резкая бледность кожных покровов, частый пульс слабого наполнения и напряжения, снижение АД и пульсового давления, наличие в желудке большого количества крови и сгустков, а при ректальном исследовании — чёрного жидкого либо с примесью крови содержимого — признаки острого массивного кровотечения. Фактически в таких случаях речь идёт о геморрагическом шоке (дефицит глобулярного объёма крови, как правило, более 30%). При лёгкой и средней степенях тяжести желудочно-кишечных кровотечений (уменьшение объёма циркулирующих эритроцитов крови менее чем на 30%) клинические проявления менее выражены. Общее состояние больных, как правило, остаётся удовлетворительным либо средней тяжести, гемодинамические показатели в пределах нормы или изменяются умеренно, нет большого объёма крови в желудке. Рвота и мелена редко бывают многократными.
Инструментальные методы
На сегодняшний день ведущим методом диагностики источника типа, характера кровотечения и прогноза его рецидива, безусловно, остаётся неотложная фиброэзофагогастродуоденоскопия (ФЭГДС). Она играет чрезвычайно важную роль в определении лечебной тактики.
Основные показания к выполнению неотложного эндоскопического исследования верхних отделов пищеварительного тракта — наличие у больного признаков острого желудочно-кишечного кровотечения либо подозрение на него и необходимость проведения гемостаза через эндоскоп. Эффективность исследования тем выше, чем раньше его проводят — в идеале в течение первого часа (максимум 2 ч) с момента поступления в стационар. ФЭГДС позволяет обнаружить сочетанные осложнения заболевания — пилородуоденальный стеноз и пенетрацию язвы.
Показанием к повторной (динамической) ФЭГДС считают необходимость активного мониторинга источника кровотечения в связи с сохраняющимся риском его рецидива (активная контрольная ФЭГДС), рецидив кровотечения, развившийся в стационаре у больного предельного операционно-анестезиологического риска с язвенным кровотечением.
Подготовка к исследованию верхних отделов пищеварительного тракта заключается в возможно более полном опорожнении их просвета, отмывании от крови и сгустков слизистой оболочки пищевода, желудка и двенадцатиперстной кишки. Считают, что в большинстве случаев решить эту задачу можно путём промывания желудка «ледяной» водой через толстый желудочный зонд. Большой внутренний диаметр зонда позволяет эвакуировать крупные сгустки, а локальная гипотермия — достичь уменьшения интенсивности кровотечения или его полной остановки.
Анестезиологическое обеспечение экстренных эндоскопических вмешательств варьирует в широких пределах. Значительную часть исследований можно выполнить под местной анестезией зева с использованием премедикации. При беспокойном поведении больного, затрудняющем адекватный осмотр или выполнение гемостаза, применяют седативные средства внутривенно, а также внутривенный или (при нестабильном состоянии пациента) эндотрахеальный наркоз.
Рентгенологическое исследование верхних отделов пищеварительного тракта как метод экстренной диагностики желудочно-кишечных кровотечений отошло на второй план. В основном его применяют после остановки кровотечения в качестве метода получения дополнительной информации об анатомическом состоянии и моторно-эвакуаторной функции ЖКТ. Вместе с тем при отсутствии условий для выполнения эндоскопического исследования и большом практическом навыке врача рентгенологический метод позволяет обнаружить язву в 80-85% случаев.
Ангиографический метод диагностики кровотечений всё ещё имеет достаточно ограниченное использование. Его применяют в специализированных учреждениях, обладающих необходимым оборудованием. Хорошо разработанная техника катетеризации сосудов по Сельдингеру сделала возможным проведение селективной или даже суперселективной визуализации чревного ствола, верхней брыжеечной артерии и их ветвей, а также венозных стволов. Ограниченность метода применительно к условиям неотложной хирургии объясняется не только его технической сложностью, но и сравнительно небольшой информативностью: хорошее контрастирование экстравазатов из источника кровотечения возможно только при артериальном кровотечении достаточно большой интенсивности.
Показания к селективной ангиографии могут возникнуть в случаях повторных рецидивирующих кровотечений, когда источник геморрагии не установлен ни эндоскопическим, ни рентгенологическим методом исследования. Разумеется, диагностическую ангиографию выполняют как первый этап лечебного эндоваскулярного вмешательства, направленного на селективную инфузию сосудосуживающих препаратов, эмболизацию кровоточащей артерии или вены либо наложение трансъюгулярного интрапечёночного портосистемного соустья при портальной гипертензии и массивном кровотечении из варикозно расширенных вен пищевода.
Накопленный опыт применения ангиографической диагностики эзофагогастродуоденальных кровотечений свидетельствует о том, что она может быть хорошим подспорьем в определении таких редких заболеваний, приводящих к кровотечению, как разрывы аневризм сосудов, сосудисто-кишечные фистулы, гемобилии, синдром портальной гипертензии.
Лабораторные методы
Экстренный анализ крови предоставляет ценную диагностическую информацию. Падение концентрации гемоглобина, уменьшение количества эритроцитов, снижение гематокрита, лейкоцитоз, несомненно, ориентируют в отношении тяжести кровопотери. Между тем, в первые часы от начала острого кровотечения все эти показатели могут меняться несущественно и, следовательно, имеют относительное значение. Истинная выраженность анемии становится ясной лишь по прошествии суток и более, когда уже разовьётся компенсаторная гемодилюция за счёт внесосудистой жидкости, необходимой организму для восстановления внутрисосудистого объёма крови.
Исследование ОЦК и его компонентов позволяет более точно определять объём кровопотери. Среди существующих методов наибольшее распространение получили красочный метод с краской Т-1824 (эванс синий) и изотопный метод с использованием меченых эритроцитов. Для условий неотложной хирургии приемлемы простые методы с использованием номограмм, например определение глобулярного объёма по данным гематокрита и концентрации гемоглобина. Наибольшее значение при остром кровотечении имеет снижение глобулярного объёма, так как восстановление его дефицита происходит медленно, в то время как снижение других показателей (объём циркулирующей плазмы и ОЦК) относительно быстро нивелируется.
Дифференциальная диагностика
У многих больных кровотечение возникает на фоне обострения язвенной болезни или в анамнезе удаётся отметить типичные признаки этого заболевания с характерным «язвенным» болевым синдромом и сезонностью обострений. В части случаев можно встретить указания на неэффективность проведённого ранее хирургического лечения, когда вновь появившийся болевой синдром следует связать, прежде всего, с образованием пептической язвы.
Кровотечение из разрывов слизистой оболочки области пище- водно-желудочного перехода {синдром Мэллори—Вейса) следует заподозрить, если у больных молодого возраста, злоупотребляющих алкоголем, многократные приступы рвоты заканчиваются появлением алой крови в рвотных массах. У пожилых больных необходимо выявить или исключить факторы, предрасполагающие к разрывам пищеводно-желудочного перехода (тяжёлые заболевания сердечно-сосудистой системы и лёгких, грыжи пищеводного отверстия диафрагмы).
Наличие неопределённых «желудочных» жалоб, похудание и нарушение общего состояния больного (так называемый синдром малых признаков) заставляют заподозрить опухоль желудка как причину кровотечения. Рвотные массы в этих случаях чаще имеют характер «кофейной гущи».
Для кровотечения из варикозно расширенных вен пищевода характерна многократная рвота тёмной кровью. Дегтеобразный стул появляется обычно через 1—2 сут. Из перенесённых заболеваний важно отметить болезни печени и желчевыводящих путей (в первую очередь цирроз печени), а также тяжёлые повторные приступы острого панкреатита. Из клинической практики известно, что эти больные нередко страдают алкоголизмом.
Данные анамнеза необходимо скрупулёзно уточнить, чтобы не пропустить очень важных факторов, способных обусловить острое желудочно-кишечное кровотечение. Необходимо выяснить наличие тяжёлых терапевтических заболеваний с выраженными гемодинамическими нарушениями (инфаркт миокарда, нарушение мозгового кровообращения и др.), системных заболеваний (болезни крови, уремия и др.), возможное лечение медикаментами, обладающими ульцерогенным эффектом.
Дифференциальный диагноз в части случаев проводят с кровотечением из верхних дыхательных путей, носоглотки и лёгких, когда заглатываемая больным кровь может симулировать кровотечение из пищеварительного тракта. Тщательно собранный анамнез и осмотр больного позволяют заподозрить лёгочное кровотечение: характерен ярко-красный цвет пенистой крови, выделяемой обычно при кашле или отдельными плевками. Следует также помнить, что чёрная окраска кала возможна после приёма некоторых медикаментов (препаратов железа, викалина, карболена и др.).
Савельев В.С.
Хирургические болезни
Источник
Язвенная
болезнь — это группа, заболеваний
желудочно-кишечного тракта, характеризующихся
образованием участков деструкции
слизистой оболочки под действием соляной
кислоты и пепсина, т.е. болезнь заключается
в образовании язвы в той или иной области
желудка или двенадцатиперстной кишки.
Кровотечение
— одно из частых осложнений язвенной
болезни желудка и двенадцатиперстной
кишки, оно встречается у 10-15% больных.
Кровотечение язвенной природы составляет
от 45-55% от всех желудочно-кишечных
кровотечений, у мужчин возникает чаще,
чем у женщин, без особых различий в
зависимости от возраста
Клиника
Характер жалоб
позволяет судить локализации язвенного
процесса в том или ином отделе или
двенадцатиперстной кишки. Основными
жалобами оных являются боли, изжога,
рвота, тошнота, отрыжка, черный стул.
Боли — это главная
жалоба больных язвенной болезни, и
основным диагностическим признаком
наблюдается у 92% больных боли бывают
различной интенсивности (тупые, режущие,
жгучие) и локализуются в эпигастральной
области, в правом и левом подреберье,
при язве в двенадцатиперстной кишки
боли больше справа. Для язвенных болезней
характерно периодичность, сезонность
и ритмичность.
Различают:
ранние боли — в
течение 1 часа после еды, характерна для
язвы желудка;
поздние спустя
1,5-4 часа после приема ночные пищи,
характерна для язвы голодные
двенадцатиперстной кишки.
Боли обусловлены
моторными нарушениями, гиперсекрецией
желудочного сока и воспалительными
изменениями слизистой двенадцатиперстной
кишки. Боли усиливаются при приеме
острой плохо обработанной пищи. Иррадиация
болей зависит от локализации язвы и
наличия осложнений язвенного процесса.
Изжога довольно
частый и ранний признак язвенной болезни,
обусловлен нарушением секреторной и
моторной деятельности желудка, наблюдается
у 49,5% больных.
Рвота часто
возникает на высоте язвенных болей и
может быть ранней и поздней, обусловлено
раздражением воспаленной слизистой
оболочки желудка желудочным соком и
имеет рефлекторный характер. Часто
рвота приносит заметное облегчение,
хотя и временное. При осложнении язвенной
болезни кровотечением является рвота
«кофейной гущей».
Рвота встречается
у 64% больных.
Тогинота встречается
у 47,5% больных и обычно предшествует
рвоте.
Отрыжка бывает
кислой, пустой и пищей встречается у
24% больных.
Стул язва
двенадцатиперстной кишки приводит к
запорам, испражнение нередко напоминают
овечий кал («горошками»), иногда
темно-черного цвета, что обусловлено
кровоточивостью язвы. При язве желудка
запоры отсутствуют.
Язвы двенадцатиперстной
кишки в 85% случаев располагаются в
луковице на расстоянии 2см от привратника,
10% — 5см, 5% — более 5см от привратника.
Внелуковичные язвы встречаются в 5 —
20% случаев.
Диагностика
язвенной болезни луковицы ДПК осложненная
кровотечениями
При поступлении
больного:
1.
Анализы крови и мочи
2.
Уропепсин в моче
3.
ОЦК
4.
Гематокрит
5.
Протромбиновый индекс
6.
Резус-фактор
7.
ЭКГ
8.
ФГДС
9.
УЗИ
Объективные
методы исследования:
1.
Рентгенологическое исследование органов
грудной клетки, пищевода, желудка.
2.
Ангиография (по Сельдингеру) селективная,
суперселективная.
При продолжающемся
кровотечении:
Радионуклеидное
исследование, введение в кровь
сывороточного альбумина
Степень тяжести
кровотечения (Горбашко А.И., 1982)
Показатели | Степень | ||
легкая | средняя | тяжелая | |
Количество | >3,5*10/л | 3,5*10/л-2,5*10/л | <2,5*10/л |
Гемоглобин | >100 | 83-100 | <83 |
Пульс, | До | 80-100 | Более |
АД | 110 | 100-90 | Менее |
Гематокрит | Более | 0,25-0,30 | Менее |
Гематокритное | >30 | 25-30 | <25 |
Дефицит | До | 20-30% | 30% |
Важное значение
для установки правильного диагноза Я
Б л ДПК являются методы исследования:
рентгенологическое, эндоскопическое,
а остальные методы исследования имеют
меньшее значение и часто выполняются
лишь по специальным показаниям.
Лечение больных
с Я Б л ДПК, осложненной кровотечениями:
А.Консервативное 1.
препараты из группы блокаторов Н2-
рецепторов гистамина и ингибиторов
протонной помпы (квамател, фамотидин.)
и т..д. Вводят парентерально в дозе 40-80
мг 3-4 раза в сутки внутривенно капелъно
на протяжении 3-4 дней с последующим
переходом на прием внутрь в дозе 40 мг в
сутки, для профилактики рецидива
кровотечения. Для предотвращения
развития эрозивно-язвенных поражений
слизистой оболочки желудочно-кишечного
тракта получают по 60 мг препарата
парентерально в течении 1 сут. перед
операцией и 40 мг в течении 2 сут. после
нее. Повторная эндоскопия проводится
через 3-7 дней. Препараты из группы
Н2-блокаторов предотвращают лизирование
тромба, создают благоприятный фон для
заживления язвы и, таким образом,
уменьшают вероятность повторных
кровотечений. Механизм протективного
действия применяемых препаратов
заключается в предотвращении «пикового»
выброса соляной кислоты, что может стать
разрешающим фактором в развитии
эрозивно-язвенных поражений желудка,
представляющих угрозу кровотечения.
В. Хирургическое
лечение
Если нет повышенного
риска:
а. Селективная
проксимальная ваготомия + пилоропластика
и прошивание кровоточащего сосуда.
б. Стволовая
ваготомия + пилоропластика + прошивание
кровоточащего сосуда
в. Стволовая
ваготомия + Билърот-1
При повышенном
риске:
а. Стволовая
ваготомия + пилоропластика + прошивание
кровоточащего сосуда
б. Стволовая
ваготомия + Бильрот -1
1. Ушивание язвы:
Ушивание дефекта
производится практически при всех видах
оперативных вмешательств, если это
возможно технически. Обычно используется
двухрядный шов. При размозжении стенки
ДПК необходимо иссечь края дефекта.
Ушивание производится в поперечном
направлении. Для профилактики развития
несостоятельности швов проводят
декомпрессию ДПК путем интубации ее
просвета с помощью зонда, введенного
трансназально. В качестве метода
декомпрессии, а также при деформациях
и стенозировании просвета кишки,
возникших вследствие вшивания дефекта,
предлагается наложение гастроэнтероанастомоза.
Чтобы укрепить линию швов на стенке
ДПК, подшивают прядь сальника, петлю
тонкой кишки, лоскут брюшины,
консервированную твердую мозговую
оболочку или серозно-мышечный лоскут
из тонкой кишки, используют защиту
синтетическим материалом, шовно-клеевой
метод.
2. Пилоропластика
по Джадду-Танаку
Метод используют
при расположении перфоративной язвы
на передней стенке луковицы ДПК и угрозе
развития стеноза, после простого
вшивания Этапы
операции:
1. Иссечение язвы
передней стенки ДПК овальным разрезом
2. Вшивание
образовавшейся раны двумя рядами швов
в поперечном направлении
3. Проведение в
подслизистой основе желудка пряди
большого сальника на сосудистой ножке
к месту швов слизистой оболочки.
Пластические свойства большого сальника
помогают надежному заживлению язвы без
последующего рецидива.
3. Стволовая
ваготомия
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Дифференциальный
диагноз,
многообразие клинических
проявлений язвенной
болезни,
анатомо-топографические соотношения
органов пищеварения, общность нервной
регуляции, функциональные их связи
создают закономерные предпосылки для
возникновения сходных клинических
симптомокомплексов при заболевании
различных органов брюшной полости и
определенных трудностях при
дифференциальной диагностике.
В
практической деятельности язвенную
болезнь чаще приходится дифференцировать
от других заболеваний желудка и
двенадцатиперстной кишки, желчных
путей и поджелудочной железы.
Хронический
гастрит
Хронический
гастрит в
отличие от язвенной
болезни характеризуется
большей выраженностью диспептических
явлений. Часто наблюдаются чувство
тяжести в верхнем отделе живота и
ощущение быстрого насыщения после
приема даже небольшого количества
пищи, изжога, отрыжка кислым содержимым,
расстройства стула. Отмечаются
монотонность течения, короткие периоды
обострения с менее выраженным болевым
синдромом, чем при язвенной
болезни.
Свойственно отсутствие сезонной
периодичности и нарастания болей в
течение заболевания. Общее состояние
больных особенно не нарушается.
Однако исключить гастрит, руководствуясь
только жалобами больного, невозможно.
Необходимы повторные рентгенологические
и эндоскопические исследования, при
которых, кроме отсутствия ниши,
выявляются характерная ригидность
складок слизистой оболочки желудка,
изменение рельефа его.
Хронический
гастроэнтерит
Хронический
гастроэнтерит, так
же как и язвенная
болезнь,
может проявляться болями в эпигастральной
области после еды. Но эти боли сопровождаются
урчанием кишечника, а выраженная
болезненность при пальпации
определяется в околопупочной области
и ниже. В кале определяется большое
количество продуктов неполного
переваривания пищи (мышечных волокон,
нейтрального жира, крахмала). Из
рентгенологических признаков важны
изменения слизистой желудка, быстрая
эвакуация контраста из тонкой кишки,
раннее заполнение (через 2—3 часа) слепой
кишки.
Дуоденит
и пилородуоденит
Дуоденит
и пилородуоденит нередко
весьма напоминают клинику язвенной
болезни.
В отличие от последней для них характерно:
1)
выраженность постоянных голодных и
ночных болей, купирующихся приемом
пищи, и поздних диспептических явлений;
2)
интермиттирующее течение с короткими
периодами обострении, сменяющихся
короткими ремиссиями. При рентгенологическом
исследовании признаки язвы отсутствуют,
определяются гипертрофированные и
атипично переплетающиеся складки
слизистой оболочки с зернистым рельефом.
Повторные исследования, гастродуоденоскопия
позволяют поставить правильный диагноз.
Язвенную
болезнь нередко приходится дифференцировать
от перидуоденитов
не язвенной этиологии. Обычно
они являются следствием язвы
двенадцатиперстной кишки, проявляясь
пилорическим синдромом с клиникой
язвенной болезни. После заживления язвы
при остающемся перидуодените интенсивность
болей уменьшается, они становятся
постоянными, исчезает сезонность
явлении. Не язвенные перидуодениты
могут быть вызваны холециститом,
дивертикулом двенадцатиперстной
кишки, осложненным воспалением или
изъязвлением, хроническим аппендицитом.
В отличие от язвенной болезни такие
перидуодениты проявляются постоянными
болями в подложечной области и правом
подреберье, усиливающимися после приема
пищи и иррадиирующими в спину. Наблюдаются
также отрыжка, тошнота, чувство
тяжести в эпигастрии. В диагностике их
большую помощь оказывает рентгенологическое
исследование, при котором обнаруживаются
деформация луковицы, двенадцатиперстной
кишки, быстрая опорожняемость ее,
отсутствие прямых рентгенологических
признаков язвенной болезни.
Рак
желудка
Рак
желудка, особенно
в начальной стадии, может проявляться
разнообразием клинических симптомов
и напоминать клинику язвенной болезни.
При локализации опухоли в пилорическом
отделе могут наблюдаться интенсивные
боли, сохраняется желудочная секреция.
Особенно трудна дифференциальная
диагностика язвенно-инфильтративной
и первично-язвенной форм рака, которые
могут сопровождаться типичными признаками
язвенной болезни. В некоторых случаях
и язва желудка по клиническому течению
может напоминать рак желудка, например
при длительно существующей каллезной
язве с постоянными болями, снижением
желудочной секреции и образованием
большого воспалительного инфильтрата,
определяемого при пальпации живота.
Для рака желудка наиболее характерными
признаками являются: короткий анамнез,
более пожилой возраст больных, жалобы
на общую слабость, быструю утомляемость,
постоянные ноющие боли, малозависящие
от приема пищи. У многих выявляются
анемия, увеличенная СОЭ, стойкие
скрытые кровотечения. Для
язвенно-инфильтративных форм характерны
стойкость клинических симптомов и
отсутствие эффекта от применяемого
лечения. При рентгеноскопии, кроме ниши,
выявляются инфильтрация и
ригидность стенки желудка, обрыв складок
слизистой, отсутствие перистальтики в
пораженной зоне, окружающей нишу.
Решающее значение в дифференциальной
диагностике рака и язвы желудка имеют
изучение динамики заболевания,
рентгенологическое, цитологическое
исследования и гастроскопия с
прицельной биопсией.
Желчнокаменная
болезнь и хронический холецистит
Желчнокаменная
болезнь и хронический холецистит нередко
могут имитировать язвенную болезнь,
проявляясь болями в верхнем отделе
живота и диспептическими расстройствами.
Отличительными признаками является
то, что заболевания желчных путец чаще
встречается у женщин, у лиц с
гипертонической конституцией и
ожирением. У них отсутствуют
периодичность обострения и суточный
ритм болей. Возникновение болей после
еды связано в основном с характером
пищи (жирная пища, мясо, яйца, острые
блюда, маринады, грибы). Появляются боли
в разные сроки после еды и отличаются
полиморфизмом — разной интенсивностью
и продолжительностью. Часто они носят
схваткообразный характер по типу
приступов (колик) и более интенсивны,
чем при язвенной болезни. Локализуются
боли в правом Подреберье и иррадиируют
в правое плечо и лопатку. Периодически
может появляться, желтуха.
При
хроническом холецистите продолжительность
обострении короче, обычно определяется
днями, в то время как при язвенной болезни
— неделями, месяцами, с постепенным
уменьшением их интенсивности.
Из
объективных признаков отмечаются
увеличение печени, пальпаторная и
перкуторная болезненность в правом
подреберье и холедохо-панкреатической
зоне. Выявляются положительные симптомы
Ортнера, Мерфи, френикус-симптом. При
обострении холецистита наблюдаются
лихорадка, патологические изменения
желчи, в крови некоторое увеличение
билирубина, в моче — уробилина. Часто
отмечается снижение желудочной
секреции.
Вопрос
окончательной диагностики решается
рентгенологическим и эндоскопическим
исследованиями желудка, двенадцатиперстной
кишки и желчных путей, которые помогают
выявить также наблюдаемый у части
больных сопутствующий язвенной болезни
хронический холецистит.
В таких
случаях последний приходится
дифференцировать от дискинезии желчных
путей, которая нередко сопровождает
язвенную болезнь двенадцатиперстной
кишки. В отличие от холецистита при
дискинезии не наблюдается изменений
во всех порциях желчи при дуоденальном
зондировании. При холангиографии
отмечаются нарушения моторики
желчного пузыря, протоков и сфинктера
Одди. С затиханием обострения язвенной
болезни исчезают или уменьшаются
клинические проявления дискинезии
желчных путей.
Хронический
панкреатит
Хронический
панкреатит по
своему течению может напоминать язвенную
болезнь. При нем, так же как и при язвенной
болезни, наблюдаются боли в верхнем
отделе живота после еды на высоте
пищеварения. Однако возникают они
чаще после жирной пищи, носят неопределенный
характер, в случае образования камней
в панкреатических протоках становятся
схваткообразными. Боли, как правило,
локализуются слева от средней линии в
верхнем отделе живота, часто бывают
опоясывающими, иррадиируют в левое
плечо и лопатку. При сравнительной
или глубокой пальпации выявляется
болезненность слева от средней линии.
У части больных наблюдается увеличение
количества диастазы в моче, иногда
глюкозурия. Диагноз
хронического панкреатита при отсутствии
рентгенологических и эндоскопических признаков
язвенной болезни подтверждается
панкреатографией, сканированием
поджелудочной железы, ангиографией.
Хронический
аппендицит
Хронический,
аппендицит в
некоторых случаях может иметь некоторое
сходство с язвенной болезнью. Это связано
с тем, что и при хроническом аппендиците
нередко наблюдаются боли в подложечной
области после приема пищи, которые
объясняются наличием рефлекторного
спазма привратника или перидуоденита,
развившегося в результате распространения
инфекции по лимфатическим путям из
илеоцекальной области. В отличие от
язвенной болезни при хроническом
аппендиците в анамнезе отмечают наличие
приступа острого аппендицита, периодичность
обострении с кратковременными болевыми
явлениями, усиление их при ходьбе и
физическом напряжении. При пальпации
и перкуссии определяется зона выраженной
болезненности на ограниченном участке
илеоцекальной области. В трудных для
диагностики случаях помогает
рентгенологическое исследование
гастродуоденальной системы и илеоцекального
угла.
Дивертикулы
желудка и двенадцатиперстной кишки
Дивертикулы
желудка и двенадцатиперстной кишки часто
протекают бессимптомно. При достижении
больших размеров дивертикула
появляются боли и чувство тяжести в
эпигастральной области, рвота. При
осложнении его воспалением или
изъязвлением клиническая картина
может быть весьма сходной с таковой при
язвенной болезни. Наблюдаются боли
после приема пищи, периодичность
обострении. Диагностика в этих случаях
бывает трудной и решающим здесь являются
рентгенологическое исследование и
гастродуоденоскопия.
Язвенную
болезнь необходимо дифференцировать
с симптоматическими язвами, патогенез
которых связан с определёнными фоновыми
заболеваниями или конкретными
этиологическими факторами, например,
с приёмом НПВС.
Симптоматические,
особенно лекарственные, язвы чаще всего
развиваются остро, проявляясь иногда
желудочно-кишечным кровотечением или
перфорацией. Клиническая картина
обострения этих язв стёрта, отсутствует
сезонность и периодичность заболевания.
Гастродуоденальные
язвы при синдроме Золлингера-Эллисона
отличаются крайне тяжёлым течением,
множественной локализацией, упорной
диареей. При обследовании таких больных
выявляется резко повышенный уровень
желудочной секреции (особенно базальной),
содержание гастрина в сыворотке крови
в 3-4 раза превышает норму. В диагностике
синдрома Золлингера-Эллисона важное
значение имеют провокационные тесты
(с секретином, глюкагоном), ультразвуковое
исследование поджелудочной железы.
Для
гастродуоденальных язв у больных
гиперпаратиреозом, помимо тяжёлого
течения с частыми рецидивами и склонностью
к кровотечению и перфорации, характерны
признаки повышенной функции паращитовидных
желёз: мышечная слабость, боли в костях,
чувство жажды, полиурия. Диагноз ставится
на основании изучения содержания кальция
и фосфора в сыворотке крови, наличия
гипертиреоидной остеодистрофии,
характерных признаков поражения почек
и неврологических расстройств.
Туберкулез
желудка
Туберкулез
желудка — одна
из редких локализаций туберкулезного
процесса. Патологические изменения
могут проявляться в виде солитарных
или миллиарных туберкул, диффузной
гиперпластической формы, а чаще (до 80
%) в виде плоских поверхностных либо
небольших глубоких кратерообразных
язв. Локализуются такие язвы чаще в
пилорическом и антральном отделах,
нередко вызывают сужение привратника
или деформацию желудка. Клинически
заболевание проявляется болями в
подложечной области, но менее выраженными,
чем при язве желудка. Наблюдаются поносы,
снижение желудочной секреции. У
больных нередки туберкулезные поражения
легких и других органов. Отсутствие
характерных клинических симптомов,
нетипичность рентгенологической картины
вызывают нередко большие трудности
в диагностике заболевания и только
гистологическое исследование биоптатов
или операционного материала позволяет
поставить правильный диагноз.
Лимфогранулематоз
желудка
Лимфогранулематоз
желудка относится
к редким заболеваниям Поражение желудка
чаще наблюдается при системном заболевании
и редко как изолированная форма.
Лимфогранулематозные образования
в стенке желудка характеризуются
формированием опухолевидных узлов,
выстоящих в просвет желудка, либо
поверхностных или глубоких изъязвлений.
Клиническая картина изолированного
поражения весьма сходна с клиникой рака
или каллезной язвы. Язвенные формы
проявляются болями в эпигастрии, скрытыми
или профузными кровотечениями. Из общих
симптомов наблюдаются повышение
температуры, слабость, похудание,
потливость и кожный зуд. В крови выявляются
лейкопения с нейтрофилезом, эозинофилией
и лимфопенией. В связи с редкостью
изолированного лимфогранулематоза
желудка, своеобразием клиники и
морфологических изменений в стенке
желудка, сходных с язвой желудка,
диагностика представляет исключительные
трудности. Диагноз ставится при
микроскопическом исследовании
биоптатов, взятых при фиброгастроскопии
либо из резецированного желудка.
Дуоденостаз
Дуоденостаз — это
нарушение моторно-эвакуаторнои функции
двенадцатиперстной кишки. Может
развиваться при заболеваниях желчных
путей и поджелудочной железы, перидуоденитах
или являться самостоятельным заболеванием
неврогенного происхождения, Проявляется
он периодическими приступами болей в
подложечной области, напоминающими
боли при язвенной болезни. Отличительными
особенностями его являются: возникновение
изолированного вздутия в правом
подреберье во время приступа болей,
рвота желудочным содержимым с примесью
значительного количества желчи.
Диагноз
устанавливают рентгенологическим
исследованием, при котором выявляются
застой в двенадцатиперстной кишке и
расширение ее, стенозирующая
перистальтика и антиперистальтика,
ретроградный застои бария в желудке
и замедленное опорожнение его.
Диафрагмальные
грыжи
При диафрагмальных
грыжах, так
же как и при язвенной болезни, больные
жалуются на боли в эпигастральной
области во время или после приема пищи,
ночные боли, чувство тяжести в эпигастрии
и диспептические расстройства. В
некоторых случаях наблюдаются явные
или скрытые пищеводно-желудочные
кровотечения. Жалобы эти связаны с
развитием язвенного эзофагита,
локализованного гастрита.
В
отличие от язвенной болезни при
диафрагмальных грыжах боли локализуются
высоко в эпигастрии, в области мечевидного
отростка и за грудиной. Не отмечается
строгой периодичности их, различна
интенсивность и продолжительность.
Боли часто иррадиируют вверх и кзади —
в спину, в левое плечо. Характерно
ощущение жжения за грудиной или вдоль
пищевода во время или после еды. Решающее
значение в дифференциальной диагностике
этих заболеваний имеет целенаправленное
рентгенологическое исследование
органов грудной клетки и гастродуоденальной
системы.
Грыжа
белой линии живота
Грыжа
белой линии живота в
некоторых случаях может вызывать
резкие боли в подложечной области и
диспептические расстройства, как и
язвенная болезнь. У других больных
эпигастральная грыжа может сопутствовать
язвенной болезни и основное заболевание
при этом не диагностируется. Дифференциальная
диагностика этих двух заболеваний при
внимательном осмотре больного не
вызывает затруднений, однако наличие
эпигастральной грыжи обязывает врача
провести рентгенологическое исследование
желудка и двенадцатиперстной кишки,
дабы не допустить диагностической и
тактической ошибок при решении вопроса
об операции.
Дискинезия
кишечника
При дискинезиях
кишечника клинические
проявления могут быть сходными с клиникой
язвенной болезни. Больные жалуются на
боли в подложечной области или другой
локализации, диспептические расстройства.
Отличительными признаками дискинезий,
осложненных колитом, являются:
длительные запоры в анамнезе, периодическая
смена запоров “ложными” поносами,
чувство неполного опорожнения
кишечника. Часто боли не зависят от
характера принятой пищи, отмечается
облегчение состояния после стула и
отхождения газов. При объективном
исследовании определяется болезненность
по ходу ободочной кишки, чаще поперечной,
нисходящей и сигмовидной.
При
рентгенологическом исследовании
отмечается выраженный спазм этих отделов
ободочной кишки или тотальный колоспазм.
Дискинезия кишечника, колит могут
сопутствовать язвенной болезни, но
отсутствие признаков язвенной болезни
при рентгеноскопий или фиброгастродуоденоскопии
говорит в пользу дискинезий.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник