Консервативное лечение язвы желудка и двенадцатиперстной кишки
Различают два вида лечения язвенной болезни: консервативное и хирургическое. Первое проводят при неосложненной язвенной болезни, второе — при подозрении на кровотечение, пенетрацию, прободение или малигнизацию. Все больные с впервые выявленной язвенной болезнью или ее обострением подлежат стационарному лечению.
Консервативное лечение язвы желудка и двенадцатиперстной кишки
Консервативная терапия включает базисную и индивидуальную. Базисная терапия предусматривает ограничение двигательной активности, назначение диеты, антацидных, седативных веществ, препаратов, нормализующих секреторную, моторную функции желудка и двенадцатиперстной кишки, а также стимулирующих репаративные процессы. Индивидуальное лечение зависит от особенностей течения заболевания.
Противоязвенная терапия включает лечебное питание, медикаментозное и физиолечение.
Лечебное питание при язве желудка и двенадцатиперстной кишки
Больному в период обострения назначают постельный режим; в первую неделю — диету № 1а, в течение второй недели — диету № 16, начиная с третьей недели и на протяжении всего курса лечения — диету № 1. Питание дробное (5-6 раз в сутки). При резком обострении заболевания пища состоит из молока, яиц, слизистых супов из круп, ограничивается количество соли.
Затем постепенно добавляют сухари, блюда из мяса, рыбы, приготовленные на пару. В дальнейшем разрешают черствый белый хлеб, творог, сметану, вареное мясо и рыбу, обезжиренные мясные и рыбные супы, картофельное и морковное пюре и др. Пища должна содержать достаточное количество витаминов, микроэлементов. Из рациона исключаются жареные блюда, сырые овощи, газированные напитки типа «Кока-кола», алкоголь, кофе.
Медикаментозное лечение язвы желудка и двенадцатиперстной кишки
Основу медикаментозного лечения составляют средства, которые снижают кислотность желудочного сока, нормализуют нарушенную моторику желудочно-кишечного тракта.
Широкое применение при лечении язвенной болезни нашли антациды, нейтрализующие высокую кислотность.
Антациды разделяются на две группы: растворимые и нерастворимые. К первой группе относятся пищевая сода, жженая магнезия, кальция карбонат. Эти препараты обладают высокой и быстрой, но короткой (не более 30 мин), нейтрализующей активностью, не дают побочных явлений.
Антациды второй группы действуют последовательно, не всасываются кишечной стенкой, обладают долгими адсорбирующими свойствами. К ним относятся магния трисиликат, алюминия гидроокись, висмут. Все антациды назначаются за 30 мин до еды или через 1-1,5 ч после еды.
Альмагель — комбинированный препарат, содержащий алюминия гидроокись, магния окись и сорбит. Он представляет собой вязкую белую жидкость. Препарат обладает антацидными, адсорбирующими и обволакивающими свойствами. Альмагель А включает в себя еще и анестезин. Назначают эти препараты по 1-2 чайной ложки 4 раза в день за 30 мин до еды.
Фосфалюгель — комбинированный антацидный препарат, содержит гель алюминия фосфата, гель пектина и агар-агара, обладает значительной адсорбирующей активностью к бактериям, вирусам, экзогенным и эндогенным токсинам. Выпускается в пакетах, содержащих 1 дозу вещества, и применяется 2-3 раза в день за 30 мин до еды и на ночь.
Альмагель, альмагель А, фосфалюгель применяют при язве желудка и двенадцатиперстной кишки, гиперсекреторном гастрите, эзофагите и других заболеваниях.
Денол — органическая соль висмута, создает на поверхности язвы сильную белкововисмутовую пленку и обладает одновременным антацидным, бактерицидным, стимулирующим действием. Сукральфат (улькоганг) — алюминиевая соль дисахарида, не всасывающийся антацид, по воздействию аналогичен денолу.
Викилин (викаир) — антацидный препарат.
Большое распространение в лечении язвенной болезни получили холинолитики, которые ограничивают поступление нервных импульсов от нервных центров к желудку и наоборот. На практике в основном применяют 4 группы этих препаратов:
- холинолитики центрального и периферического действия;
- ганглиоблокаторы;
- холинолитические вещества периферического действия;
- центральные холинолитики.
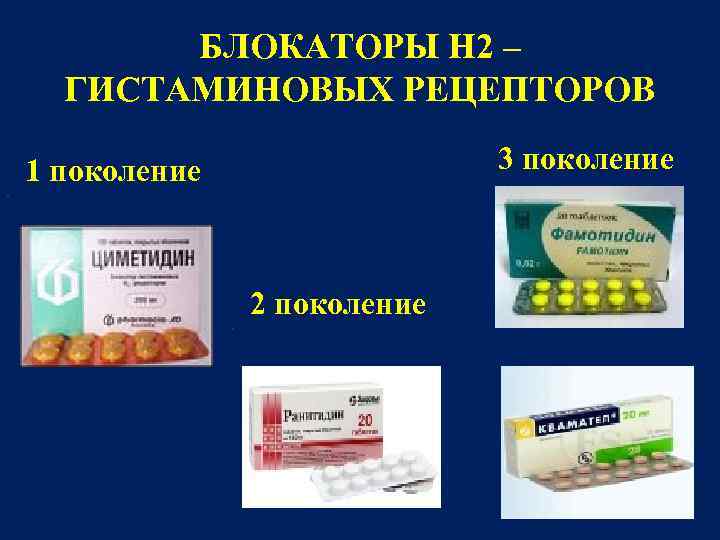
С успехом применяется циметидин (тагомед, гистидил) — блокатор гистаминовых Н3-рецепторов. Препарат быстро подавляет секрецию соляной кислоты в желудке, способствует эпителизации язвы.
В последнее время широко применяются в лечении язвенной болезни представители II-III поколений блокаторов Н-рецепторов гистамина, которые оказывают сильное тормозящее влияние на секрецию соляной кислоты.
Гастроцепин — селектический М-холиноблокатор — подавляет секрецию соляной кислоты и пепсина. Эффективен при язве желудка и двенадцатиперстной кишки.
Для нормализации моторики желудка назначают внутрь церукал, папаверин, но-шпу, галидор. Эффективны неспецифические средства: витамины, анаболические гормоны. Назначают также успокаивающие средства, транквилизаторы, препараты, нормализующие сон.
Дополнительные методы лечения язвенной болезни
В комплексном лечении язвенной болезни большое место занимает физиотерапия (парафиновые аппликации, диатермия, электрофорез кальция); гидротерапия (ванны, душ)и др.
Если, несмотря на активное лечение, язва в течение 1 месяца не рубцуется, то с помощью эндоскопа проводят обкалывание ее края солкосерилом, гепарином, химотрипсином.
Развитие осложнений требует проведения специальных мероприятий.
После периода обострения показано санаторно-курортное лечение с применением слабощелочных минеральных вод, грязелечения, диеты, аутотренинга и др.
Фeдюкoвич H.И.
Читайте также в этом разделе:
- Диагностика язвенной болезни
- Профилактика язвенной болезни
- Вся информация по этому вопросу
Сегодня 23.01.2020
с 10:00 до 19:00 на звонки
отвечает врач.
Источник
Лечения
язвы желудка и двенадцатиперстной кишки
является комплексным, строго индивидуальным
и проводится в условиях стационара.
Терапия заболевания включает [1, с. 166]:
— постельный
режим в течение 3-х недель;
— дробное
и частое, 4-6 раз в сутки, питание;
— диету,
подразумевающую химически и механически
щадящее полноценное питание;
— медикаментозную
терапию, направленную на заживление
язвы желудка и двенадцатиперстной кишки
и включающую:
— антибактериальные
препараты против кампилобактерий;
— препараты,
снижающие секрецию желудочного сока;
— антацидные
средства для снижения кислотности
желудочного сока;
— санаторно-курортное
лечение в спокойном периоде заболевания,
терапия минеральными водами.
После
лечения, для того чтобы убедиться в
заживлении язвы, в обязательном порядке
проводится контрольно-рентгенографическое
и ФГДС исследование.
Хирургическому
лечению и удалению части пораженного
органа подлежат больные со старыми,
плотными, незаживающими язвами желудка
и двенадцатиперстной кишки, а также
язвами осложненными кровотечением,
прободными и пенетрирующими.
При
отсутствии эффекта от консервативной
терапии часто проводится операция, суть
которой состоит в пересечении вегетативных
нервных волокон, ответственных за
регуляцию секреции желудочного сока.
Схема
лечения [2, с. 173]:
Ингибитор
протонного насоса (омепразол 20 мг,
рабепразол 20 мг) или ранитидин-висмут-цитрат
в стандартной дозировке + кларитромицин500
мг + амоксициллин 1000 мг или метронидазол
500 мг; все ЛС принимают 2 раза в день в
течение 7 дней.
Сочетание
кларитромицина с амоксициллином
предпочтительнее, чем кларитромицина
с метронидазолом, так как может
способствовать достижению лучшего
результата при назначении терапии
второй линии. Кларитромицин по 500 мг 2
раза в день оказался эффективнее приёма
лекарственных средств (ЛС) в дозе 250 мг
2 раза в день.
Показано,
что эффективность ранитидин-висмут-цитрата
и ингибиторов протонного насоса
одинакова.
Заключение
В
соответствии с темой данной работы,
поставленной целью и задачами, установлено,
что этиология и патогенез язвенной
болезни изучены недостаточно. Наиболее
частыми этиологическими факторами,
приводящими к развитию язвенной болезни
и возникновению ее рецидивов, являются:
нейропсихическая травма, физическое
перенапряжение, нарушение режима
питания, погрешности в диете, вредные
привычки и т.д.
К
предрасполагающим факторам относятся
возраст и пол, наследственность,
заболевания ряда внутренних органов и
нервной системы (посттравматическая
энцефалопатия, вегетоневрозы и др.).
Отмечено, что при локализации язвы в
двенадцатиперстной кишке прослеживается
связь с 1(0) группой крови. Этиологические
факторы язвенной болезни, как правило,
действуют не изолированно, а в тесной
взаимосвязи друг с другом. Наследственная
отягощенность во многих случаях является
фоном, на котором реализуются
неблагоприятные действия других
этиологических факторов.
В
настоящее время самой распространенной
точкой зрения на патогенез язвенной
болезни признается нарушение взаимодействия
между факторами кислотно-пептической
агрессии желудочного сока и защитными
возможностями слизистой оболочки
желудка и двенадцатиперстной кишки.
К
факторам кислотно-пептической агрессии
относят гиперпродукцию соляной кислоты
и пепсина, гиперплазию фундальной
слизистой, повышение тонуса блуждающего
нерва, гиперпродукцию гастрина,
ацетилхолина, гиперреактивность
обкладочных клеток, травматизацию
гастродуоденальной слизистой, дисмоторику
(усиление моторной активности желудка
с ускоренной эвакуацией из него кислотного
содержимого, цитолитическое действие
желчных кислот и лизолецитина при
дуоденогастральном рефлюксе).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Язва желудка. Это серьезно. Не менее, а точнее более грозно звучат осложнения язвы желудка: раковая опухоль или перфорация (или прободение). Что делать, чтобы вовремя распознать язву и не допустить осложнений? Расскажет терапевт Евгения Анатольевна Кузнецова.
Язва желудка – это прежде всего хроническое заболевание, у которого существуют периоды обострения и ремиссии, основным признаком которого является образование дефекта (язвы) в стенке желудка. Не всегда образование дефекта может быть только в желудке, бывает, что язва желудка сочетается с язвой в двенадцатиперстной кишке. В патологический процесс часто вовлекаются и другие органы и системы пищеварения, что может привести к опасным осложнениям, а иногда и к смерти больного.
В России принято объединять язвенную болезнь желудка и двенадцатиперстной кишки, это связано со схожестью механизмов возникновения.
Главный механизм этой болезни заключается в нарушении равновесия между защитными и агрессивными факторами слизистой желудка и двенадцатиперстной кишки. Далее мы эти факторы разберем.
На данном изображении мы видим эндоскопическую картину язвы антрального отдела желудка, фотография получена во время эндоскопического исследования.
Рис. 1
Защитные факторы, стоящие на страже здоровья желудка, это, во-первых, слизь, которая вырабатывается клетками слизистой желудка. Необходимое равновесии поддерживает также нормальное кровообращение. Клетки слизистой желудка и двенадцатиперстной кишки в норме регенирируются очень быстро. Именно эта активная регенерация и защищает слизистую оболочку от поврежений.
Какие же факторы являются агрессивными для слизистой желудка? На первом месте, безусловно, соляная кислота. Она вырабатывается клетками желудка для переваривания поступающей пищи. Желчные кислоты также являются «агрессорами». они вырабатываются печенью, далее попадают в двенадцатиперстную кишку. Также может происходить заброс содержимого двенадцатиперстной кишки с этими самыми желчными кислотами в желудок.
Инфицирование бактерией Helicobacterpylori (Hp) также может явиться причиной возникновения язвы желудка и двенадцатиперстной кишки.
Но инфицирование далеко не всегда приводит к заболеванию язвой желудка и двенадцатиперстной кишки (а также гастритом), часто бывает бессимптомное носительство Hp. Причиной того, что заболевают не все носители Hp могут быть: состояние общего и местного иммунитета, а также неспецифические факторы защиты слизистой желудка, такие как секреция бикарбонатов, защитной слизи.
Существуют так называемые факторы риска, которые могут способствовать возникновению заболевания. Факторами риска могут стать:
- Наличие у пациента гастрита с повышенной кислотностью желудочного сока или гастродуоденита
- Длительный стресс
- Прием некоторых лекарственных препаратов, например, нестероидных противовоспалительных («в народе» т.н. обезболивающие)
- Курение, употребление алкоголя
- Употребление крепкого чая, кофе, острой пищи
- Генетическая предрасположенность
Но есть и редкие причины, которые могут привести к язвенной болезни желудка и двенадцатиперстной кишки, к ним относят: опухоли желудка и двенадцатиперстной кишки, сахарный диабет,болезнь Крона, инородное тело в желудке, туберкулез, сифилис, ВИЧ-инфекция.
Симптомы язвы желудка и двенадцатиперстной кишки
Какие же симптомы беспокоят пациента при язвенной болезни? Давайте рассмотрим клиническую картину заболевания.
Необходимо отметить, что симптомы появляются во время обострения язвы желудка и двенадцатиперстной кишки, вне обострения чаще всего пациентов ничего не беспокоит. В период обострения в первую очередь появляется боль в верхней части живота, которая отдает в зависимости от локализации язвенного дефекта в левую половину грудной клетки, лопатку, грудной и поясничный отделы позвоночника, левое и правое подреберье, различные отделы живота.
Около 75% пациентов я язвенной болезнью жалуются на боль, 1/3 пациентов испытывает интенсивные боли, а 2/3 – боли незначительной интенсивности.
Боль часто связана с приемом пищи, а время возникновения боли зависит от локализации дефекта. При локализации язвы в верхнем отделе желудка (иначе называемым кардиальным) боль возникает через 1-1,5 часа после еды
(см. рис. 2)
Рис. 2
При язве в нижнем отделе (пилорическом) и язве луковицы двенадцатиперстной кишки боль возникает через 2 – 3 часа после еды, а также пациента могут беспокоить «голодные» боли, которые возникают «натощак» и проходят после приема пищи, и ночные боли (см. рис. 3).
Рис. 3
Кроме болей пациента беспокоят изжога, отрыжка кислым, тошнота, рвота на высоте болей, приносящая облегчение, склонность к запорам. Для болезни характерны осенние-весенние обострения.
Язва может привести к таким грозным осложнениям как:
- желудочное кровотечение, при котором рвота кровавая или становится похожа на кофейную гущу, а также стул приобретает черный дегтеобразный цвет. Человек бледнеет, появляется холодный пот и другие признаки коллапса.
- перфорация (прободение) язвенного дефекта (Рис. 4). при прободении больной испытывает т.н. «кинжальную» боль, присоединяется рвота.
- раковое перерождение — боли постоянны, аппетит пропадает, больного тошнит,он отвращается от мяса, присутствуют потери веса.
Рис. 4
При первых же симптомах, указывающих на возможную язву желудка и/или двенадцатиперстной кишки, необходимо срочное обращение к врачу. А также, если у пациента диагностирован гастрит или гастродуоденит, то стоит своевременно лечить данные заболевания, а также соблюдать диету, необходимую для данных заболеваний.
Диагностика язвенной болезни желудка и двенадцатиперстной кишки
Диагностику пациента с язвенной болезнью необходимо начать со сбора жалоб и истории заболевания, а также необходимо провести физикальное обследования (метод обследования врачом пациента с помощью органов чувств) и дополнительные методы исследования.
Клинический анализ крови часто остается без изменений, но редко наблюдаются понижение гемоглобина, что свидетельствует о явном или скрытом кровотечении, при осложненных формах язвенной болезни могут повышаться лейкоциты и СОЭ.
Проводят также анализ кала на скрытую кровь, он положительный при кровотечении из язвенного дефекта.
Самый важный и информативный из дополнительных методов исследования является гастродуоденоскопия (эндоскопическое исследование желудка и двенадцатиперстной кишки), при данном исследовании в желудок вводится специальный зонд (эндоскоп), с помощью которого врачу удается обнаружить язвенный дефект, установить его глубину, определить локализацию, взять биопсию (забор тканей из измененного участка с диагностической целью).
Также проводят рентгенологическое исследование желудка для выявления язвенной ниши (это язвенный дефект слизистой, в который заходит бариевая взвесь, используемая при рентгенологическом исследовании) (см. рис. 5)
Рис. 5
Внутрижелудочная pH-метрия имеет важное диагностическое значение, т.к. позволяет определить показатели желудочной секреции в зависимости от локализации язвы.
И наконец, анализы крови на Helicobacterpylori.
Следует отметить, что может быть бессимптомное носительство Helicobacterрylorі. Только если положительные анализы на Hp сочетаются с клиникой язвенной болезни (или гастрита), а также данными эндоскопического исследования, то Hp требует эрадикации.
Для того, чтобы опрежелить заражение организма Helicobacterрylorі используется метод ПЦР диагностики или же полимеразной цепной реакции. Метод заключается в том, что в забранном материале (биоптате) слизистой желудка и ДПК определяют участки ДНК Helicobacterрylorі .
Метод ИФА диагностики, расшифровывающийся как иммуноферментный анализ крови, также призван помочь с диагностикой. В крови определяют антитела IgA, IgM и IgG (иммуноглобулинов) к Helicobacterрylorі. Если выявляются IgA и IgМ, можно сказать о раннем инфицировании — больной заразился несколько дней назад. Если же есть антитела IgG, то говорят о позднем инфицировании — уже спустя месяц после заражения.
Также хотелось бы сказать о широко используемом дыхательном уреазном тесте на Helicobacterрylorі. Helicobacterрylorі в процессе жизнедеятельности вырабатывает фермент уреазу. Специальный прибор помогает сравнить то, какого уровня газовый состав в исходном состоянии, в нормальном варианте, а также при высокой уреазной активности.
Лечение язвы желудка и двенадцатиперстной кишки
Особое место в лечении язвенной болезни занимает диета.
- Пациентам с язвенной болезнью нужно употреблять отварное мясо, отварную рыбу, супы из протертых круп (геркулес, рис), пищу приготовленную на пару
- Меньше употреблять продукты, способствующие метеоризму – капусту, бобовые, молоко
- Для больных язвенной болезнью необходимо исключить жареные блюда, наваристые мясные и рыбные бульоны, не переедать, есть по 5 – 6 раз в сутки
- Не употреблять продукты, способствующие изжоге: крепкий чай, кофе, шоколад, газированные напитки, алкоголь, лук чеснок, сливочное масло
Лечение направлено на устранение причины, подавление симптомов язвенной болезни и регенерацию в период восстановления.
В период обострения больному необходим постельный режим на 1 — 3 недели, поскольку при таком режиме снижается двигательная активность желудка. Кроме того, язва нередко возникает на фоне стресса, а постельный режим, говоря простым языком, успокаивает нервную систему.
Препараты для лечения язвы желудка назначает компетентный врач. Существуют определенные схемы лечения. Каждому больному требуется индивидуальный подход, поскольку причины язвы у каждого больного разнятся. Внимание, самолечение язвенной болезни не эффективно и опасно.
Применяются местные антациды, снижающие кислотность желудка, вяжущие и обволакивающие препараты, повышающие устойчивость слизистой желудка к агрессивным факторам. Из антацидов предпочтение отдается таким препаратам, как Гевискон и Ренни, которые содержат карботаты в отличие от Альмагеля и Маалокса, содержащих алюминий.
Также для лечения язвенной болезни используют препараты, снижающие кислотность желудочного сока – ингибиторы протонной помпы.
Они делятся на пять поколений.
- Омепразол (Омез)
- Лансопразол (Ланзап),
- Пантопразол (Нольпаза, Зипантол)
- Рабепразол (Париет)
- Эзомепразол (Нексиум)
Блокаторы H2-гистаминовых рецепторов также применяются при язвенной болезни. Вопреки их схожести по звучанию с антигистаминными препаратами, от аллергии они не лечат, а снижают выработку желудочного сока. Это, к примеру, препараты на основе Ранитидина (сам ранитидин сейчас редко используют, он считается устаревшим): Зантак; Ранитал; Гистак; Ново-Ранитидин. Но при этом предпочтение отдается ингибиторам протонной помпы.
Для лечения язвенной болезни, ассоциированной с Helicobacterрylorі, используют антибиотики, чувствительные к данной бактерии.
Через месяц после эрадикации хеликобактерпилори необходимо сдать повторный анализ крови и при необходимости решать вопрос повторной эрадикации, учитывая жалобы пациента.
Для устранения моторных нарушений желудочно-кишечного тракта, которые проявляются симптомами тошноты и рвоты, используют такие препараты как Метоклопрамид (Церукал) и Домперидон (Мотилиум). Однако, препарат Церукал не рекомендуется использовать самостоятельно, т.к. необходимо исключить рвоту инфекционного генеза.
Также широко используется препарат Де-нол, обладающий гастропротективным, противоязвенным и антибактериальным действием. Этот препарат на поверхности желудка и двенадцатиперстной кишки образует защитную пленку, а также он повышает устойчивость слизистой желудка и двенадцатиперстной кишки к воздействию агрессивных факторов, эффективен в отношении Нр и обладает вяжущим действием. В отношении Нр используется только в комплексе с антибиотиками. Данный препарат также назначается только врачом.
В период восстановления назначают регенерирующие препараты, например, метилурацил.
Диспансерное наблюдение пациентов с язвенной болезнью желудка и двенадцатиперстной кишки
Больные с язвенной болезнью желудка и ДПК обследуются 2 – 3 раза в год, когда обострения случаются часто. Также таких больных регулярно осматривает терапевт или гастроэнтеролог — не меньше 4 раз в год. При стойкой ремиссии, когда симптомы заболевания не проявляются, необходимо 1 раз в год обследоваться и проходить осмотр специалиста.
Будьте здоровы!
Терапевт Е.А. Кузнецова
Источник