Клиновидное иссечение язвы желудка
4 — термокоагуляция кровоточащего сосуда с помощью фиброгастроскопа
5 — консервативное лечение
46. Для язвенной болезни двенадцатиперстной кишки характерны:
Всегда низкие показатели рH
2 — всегда высокие показатели рH
Короткое содовое время
4 — содовое время в норме
5 — содовое время удлинено
47. Для язвы желудка характерно, что:
Показатели рH — в пределах нормы
2 — показатели рH — низкие
3 — показатели рH — высокие
Содовое время в норме
5 — содовое время укорочено
48. К беззондовым методам исследования кислотообразования относятся:
Радиокапсула
2 — рH-метрия
Применение ионообменных смол, насыщенных красителями
Определение уропепсиногена в моче
5 — фракционное взятие желудочного сока по Веретянову-Hовикову-Мясоедову
Тема N 2: РАК ЖЕЛУДКА
1. К отдаленным метастазам pака желудка относятся все пеpечисленные, кpоме:
1 — метастазов в легкое
2 — метастазов Кpукенбеpга
3 — метастаза Виpхова
4 — метастаза Шницлеpа
Метастазов в желудочно-поджелудочную связку
2. У больного опухоль антрального отдела желудка осложнилась желудочно-кишечным кровотечением. Тактика и объем оперативного вмешательства:
1 — консервативное лечение
Срочная операция — субтотальная резекция желудка
3 — электротермокоагуляция опухоли с помощью фиброгастроскопа
4 — перевязка сосудов желудка на протяжении
5 — гастротомия с последующим прошиванием кровоточащего сосуда
3. «Малые признаки» рака желудка включают в себя:
1 — похудание, рвоту, отвращение к еде
Слабость, снижение трудоспособности, недомогание, быструю утомляемость, снижение аппетита, незначительные боли в эпигастрии
3 — тошноту, рвоту, запоры, значительную потерю веса
4. Эндофитный рак желудка растет преимущественно:
Инфильтpует стенки желудка
2 — в просвет желудка
3 — к наружи от желудочной стенки
5. Метастазирование рака желудка пpеимущественно происходит по:
1 — кровеносным сосудам
Лимфатическим сосудам
3 — кровеносным и лимфатическим сосудам
6. При раке антрального отдела и нижней половины тела желудка должна
выполняться:
1 — резекция 2/3 желудка
2 — гастрэктомия
Субтотальная резекция
4 — гастрэктомия
7. Субтотальная резекция желудка по поводу рака предусматривает:
1 — резекцию желудка с оставлением дна
Резекцию желудка с удалением всей малой кpивизны и обоих сальников
3 — резекцию желудка с удалением большого сальника
4 — проксимальную резекцию
8. При локализации рака в проксимальной части желудка показана:
1 — субтотальная резекция желудка
2 — резекция 2/3 желудка
Гастрэктомия с удалением сальников
9. Двенадцатиперстная кишка при выполнении операций по поводу рака желудка пересекается:
1 — непосредственно под пилорическим жомом
Отступя 1,5 — 2,0 см от пилорического жома
3 — отступя 4,0 см от пилорического жома
10. При неудалимой опухоли дистальной половины желудка, осложненной стенозом показано выполнение:
1 — гастростомии по Витцелю
2 — заднего позадиободочного гастроэнтероанастомоза
3 — переднего позадиободочного гастроэнтероанастомоза
4 — заднего впередиободочного гастроэнтероанастомоза
Переднего впередиободочного гастроэнтероанастомоза
11. Опухоль Маделунга представляет собой:
1 — липому шеи в капсуле
Липому шеи с ростом без капсулы
3 — невриному шеи
4 — метастазы рака желудка в шейные лимфоузлы
5 — боковую кисту шеи
Тема N 3: ДИВЕРТИКУЛЕЗ
1. У больного с дивертикулезом левой половины ободочной кишки развилось профузное кровотечение. Ваша тактика:
1 — удаление кровоточащего дивертикула
Левосторонняя гемиколэктомия
3 — сигмотомия, перевязка кровоточащего сосуда
4 — электрокоагуляция кровоточащего сосуда
5 — эндоскопическая пломбировка кровоточащего сосуда
2. У больного при рентгеноскопии желудка в кардиальном отделе выявлена дополнительная тень с горизонтальным уровнем жидкости. Hазовите наиболее вероятное заболевание:
1 — язва кардиального отдела желудка
Дивертикул желудка
3 — рак желудка
4 — полип желудка
5 — инородное тело
3. Какое осложнение дивертикулов желудочно-кишечного тракта встречается чаще?
1 — перфорация
2 — малигнизация
3 — кровотечение
Острый дивертикулит
5 — хронический дивертикулит
4. У больного 70 лет, страдающего запорами возникло профузное кровотечении из заднего прохода мало измененной кровью со сгустками. Hазовите наиболее вероятную причину кровотечения:
1 — кровоточащий геморрой
2 — рак толстой кишки
Дивертикулез
4 — полипоз желудка
5 — рак желудка
5. Hаиболее часто встречаются:
1 — дивертикулы пищевода
2 — дивертикулы желудка
3 — дивертикулы двенадцатиперстной кишки
Дивертикулы ободочной кишки
5 — дивертикулы тонкой кишки
6. У ребенка 7 лет из прямой кишки выделяется кровь со сгустками типа малинового желе. Hазовите наиболее вероятную причину кровотечения:
1 — язвенный колит
2 — геморрой
3 — полипоз
Дивертикул Меккеля
5 — инвагинация
7. У больного после болевого приступа появились иктеричность склер, повышение температуры. Причинами заболевания могут быть все, кpоме:
1 — холедохолитиаз
2 — дивертикул нисходящей части двенадцатиперстной кишки
3 — индуpативный панкpеатит
Источник
Этапы и техника ушивания перфоративной (прободной) язвы
а) Показания для ушивания прободной язвы:
— Абсолютные показания: подтвержденная прободная язва.
— Альтернативные операции: радикальное лечение язвенной болезни путем резекции желудка, особенно при при язвах желудка. Лапароскопическая операция.
б) Предоперационная подготовка:
— Предоперационные исследования: обзорная рентгенография органов брюшной полости, возможна эндоскопия.
— Подготовка пациента: назогастральный зонд, переливание жидкости и электролитов при перитоните, антибактериальная терапия.
в) Специфические риски, информированное согласие пациента:
— Необходимость сопутствующего лечения язвенной болезни (иначе риск рецидива может возрасти до 60%)
— Злокачественный процесс, сочетающийся с язвой желудка в 8% случаев
— Несостоятельность швов
— Повреждение желчного протока
— Внутрибрюшной абсцесс
— Нарушение эвакуации из желудка
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Доступ при ушивании прободной язвы. Верхнесрединная лапаротомия.
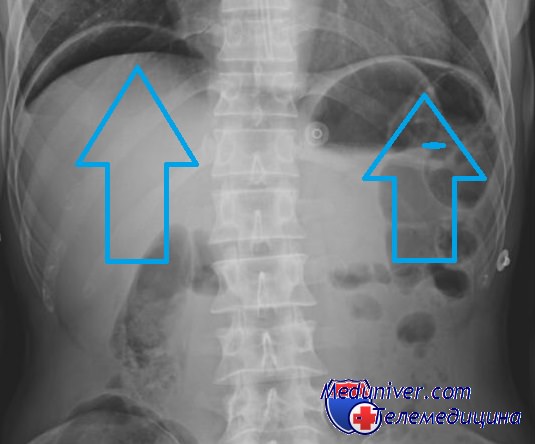
Рентгенография при перфорации полого органа — воздух под куполами диафрагмы
ж) Этапы ушивания прободной язвы:
— Иссечение язвы
— Ушивание язвы
— Перитонизация сальником
— Мобилизация двенадцатиперстной кишки (маневр Кохера)
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Местоположение привратника соответствует границе между желудком и двенадцатиперстной кишкой, определяется в виде пальпируемого мышечного валика, здесь же видна поперечная вена.
— Наиболее часто прободение происходит в передней стенке постпилорической части двенадцатиперстной кишки.
— При недостаточном доступе к двенадцатиперстной кишке можно применить маневр Кохера.
— Предупреждение: помните о том, что в 8% случаев прободная язва желудка вызвана злокачественной опухолью: выполните биопсию и по возможности пошлите материал на гистологическое исследование.
— Если при лапаротомии не удается выявить язвенный дефект, исследуйте заднюю стенку желудка.
и) Меры при специфических осложнениях. При обширных (ампутирующих) язвах обычно требуется дистальная резекция желудка с реконструкцией по Бильроту I.
к) Послеоперационный уход после ушивания прободной язвы:
— Медицинский уход: удалите назогастральный зонд через 2-3 дня, если нет значительного заброса содержимого желудка. Назначьте антибиотики на 5 дней, если возможно, в соответствии с результатами посева. Назначьте антагонист Н2-рецепторов. Выполните эндоскопический контроль через 4-6 недель.
— Возобновление питания: маленькие глотки жидкости после удаления назогастрального зонда, затем питание жидкой пищей; твердая пища разрешается после первого стула.
— Функция кишечника: клизмы с 3-го дня, если нет самостоятельного стула.
— Активизация: сразу же.
— Физиотерапия: дыхательные упражнения.
— Период нетрудоспособности: 2-4 недели.
л) Оперативная техника ушивания прободной язвы:
— Иссечение язвы
— Ушивание язвы
— Перитонизация сальником
— Мобилизация двенадцатиперстной кишки (маневр Кохера)
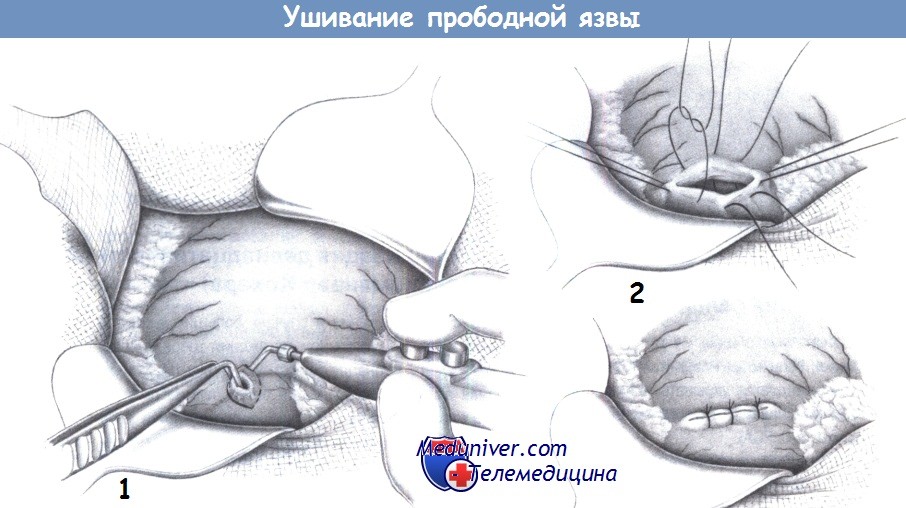
1. Иссечение язвы. Прободные язвы двенадцатиперстной кишки и небольшие препилорические язвы без признаков злокачественности можно ушивать без иссечения. Язвы желудка или язвы, подозрительные с точки зрения злокачественности, необходимо полностью иссекать. Если есть сомнение, может быть выполнено клиновидное иссечение.
Иссечение необходимо для установки патологоанатомического диагноза, а также для подготовки к пилоропластике при интрапилорической локализации. Выполняется иссечение скальпелем или диатермией, и должно учитывать возможность ушивания. При интрапилорических язвах следует выполнять частичную пилоропластику, включающую продольное иссечение и поперечное ушивание.
2. Ушивание язвы. Ушивание язвы выполняется глубокими отдельными швами (2-0 PGA) между двумя швами-держалками. Расстояние между швами и отступ от краев дефекта должен составлять 0,6-0,8 см. Обычно достаточно трех или четырех отдельных швов.
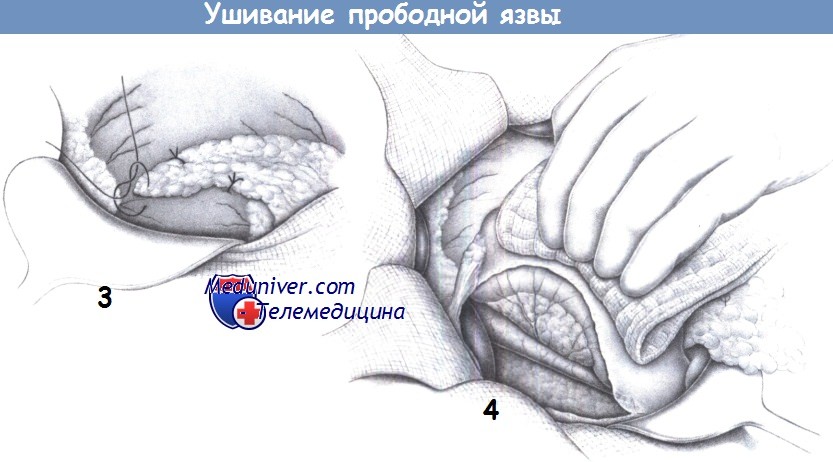
3. Перитонизация сальником. Если ткань, захватываемая в швы, не дает им достаточной поддержки, а также, если швы находятся под натяжением в хрупкой ткани, рекомендуется укрывать линию швов прядью сальника, которая фиксируется к передней стенке желудка отдельными швами (2-0 PGA).
4. Мобилизация двенадцатиперстной кишки (маневр Кохера). Чтобы снять натяжение в случаях больших дефектов передней стенки и при значительном натяжении швов рекомендуется мобилизовать двенадцатиперстную кишку по Кохеру. Если прободная язва распространяется более чем на половину окружности кишки (то есть, в случае «ампутирующей язвы»), то после резекции антрального отдела и привратника рекомендуется гастродуоденостомия по Бильроту I.
5. Видео урок ушивания перфоративной (прободной) язвы вы найдете здесь.
— Также рекомендуем «Этапы и техника ушивания кровоточащей язвы»
Оглавление темы «Техника операций в хирургии»:
- Этапы и техника хиатопластики Лорта-Жакоба при грыже пищеводного отверстия диафрагмы
- Этапы, техника фундопликации по Ниссену-Розетти и Тупе
- Этапы и техника лапароскопической фундопликации
- Этапы и техника кардиомиотомии Готтштейна-Геллера при ахалазии
- Этапы и техника чрескожной эндоскопической гастростомии
- Этапы и техника гастростомии по Витцелю
- Этапы и техника ушивания перфоративной (прободной) язвы
- Этапы и техника ушивания кровоточащей язвы
- Этапы и техника гастроеюностомии
- Этапы и техника пилоропластики по Гейнеке-Микуличу, Финнею, Джабулею
Источник
Главная
Хирургия
Иссечение язв желудка и двенадцатиперстной кишки
Иссечение язв желудка и двенадцатиперстной кишки как самостоятельное вмешательство производится при кровотечении и перфорации у больных, находящихся в очень тяжелом состоянии, когда радикальная операция представляется хирургу неосуществимой. В этих случаях на первый план выступает техника выполнения вмешательства, кажущегося на первый взгляд простой манипуляцией. Что касается иссечения язвы двенадцатиперстной кишки, располагающейся на передней стенке, то оно действительно чаще всего не представляет сложностей, его только следует производить окаймляющими разрезами вдоль оси кишки и завершить операцию пилоропластикой по Гейнеке-Микуличу или в случае наличия еще и стеноза — по Финнею однорядным швом [69, 195, 202]. Такое завершение операции диктуется следующими обстоятельствами. По данным литературы, перфорация гастродуоденальных язв сочетается одновременно с кровотечением в 2,7-10 % случаев по отношению к общему числу перфоративных язв [153]. Операционная летальность при этом достигает 48 %. Среди наших 1027 больных с перфоративными язвами двенадцатиперстной кишки и желудка перфорация сочеталась с язвенным кровотечением у 59 (5,7 %) больных, при этом общая послеоперационная летальность составила 28,8 % [136, 253].
Среди причин летальных исходов в этих случаях было не только исходное тяжелое состояние больных, но и рецидив кровотечения в первые дни после простого ушивания перфоративной язвы. Источником кровотечения при эндоскопическом исследовании или релапаротомии были либо вторая «зеркальная» язва, которую невозможно увидеть при простом ушивании перфоративной язвы без широкого вскрытия просвета двенадцатиперстной кишки, либо аррозированный кровеносный сосуд в крае перфорировавшей язвы, не попавший при ушивании в шов. Дело в том, что при перфоративной язве перфорационное отверстие очень часто бывает значительно меньших размеров, чем сама язва, и в отдаленном от перфоративного отверстия участке может находиться аррозированный сосуд. При иссечении язвы и широком обнажении просвета двенадцатиперстной кишки для последующей пилоропластики просмотр указанных источников кровотечения практически исключается, в том числе залуковичных язв. Перфоративная язва, в крае которой имеется кровоточащий сосуд, иссекается в пределах здоровых тканей, а «зеркальная» кровоточащая язва прошивается Z- или 8-образным швом. Не случайно, что после ваготомии с пилоропластикой летальность составила 6,1 %, после простого ушивания перфоративной язвы — 53,8 %, после ограниченного иссечения только краев перфоративной язвы и ее ушивания — 71,4 %, а после операции Оппеля-Поликарпова — 66,7 % [137,253].
Второй аргумент в пользу широкого иссечения кровоточащей и перфоративной язвы двенадцатиперстной кишки состоит в следующем. После простого ушивания, как это делается в широкой практике, очень часто с течением времени развивается стеноз двенадцатиперстной кишки [294], что является частой причиной повторного хирургического лечения. По данным нашей клиники, после ушивания перфоративной язвы двенадцатиперстной кишки в 15 % случаев показанием для повторного хирургического вмешательства в отдаленном периоде был развившийся рубцово-язвенный стеноз двенадцатиперстной кишки, а среди больных в возрасте моложе 20 лет — в 16,7 % случаев [202].
Известно, что в повседневной хирургической практике перфоративная язва ушивается двухрядным швом, а некоторые хирурги подкрепляют еще шов прядью сальника, что способствует развитию рубцового стеноза двенадцатиперстной кишки. Мы в своей практике как при ушивании перфоративной язвы после ее иссечения, так и при формировании пилоропластики, в том числе при реактивной и токсической фазах перитонита, применяем однорядный шов через все слои стенки двенадцатиперстной кишки. При этом по состоянию на 1992 г. среди 205 больных, подвергшихся ваготомии в сочетании с дренирующими операциями на желудке по поводу перфоративной дуоденальной язвы, повторно перфорации язвы или несостоятельности однорядного шва пилоропластики не наблюдалось ни разу [132].
По состоянию на 1996 г. [69] ушивание перфоративной язвы двенадцатиперстной кишки выполнено у 413 больных, из них двухрядным швом у 292. Несостоятельность швов в этом случае наступила у 11 (3,8 %). Ушивание перфоративной язвы однорядным швом было сделано у 121 больного, несостоятельность швов была у 1 (0,8 %) пациента. Ваготомия с пилоропластикой выполнена у 235 больных, из них пилоропластика двухрядным швом сформирована у 126, из которых у 2 (1,5 %) развилась несостоятельность швов; однорядный шов применен у 109 больных, несостоятельности швов пилоропластики не наблюдалось. Важно еще подчеркнуть, что в раннем послеоперационном периоде после ваготомии с пилоропластикой, выполненной двухрядным швом, нарушение эвакуации из желудка наблюдалось у 6,3 % больных средней и у 1,6 % больных тяжелой степеней. Наложение однорядного шва пилоропластики осложнилось гастростазом только легкой степени у 8,2 % больных, что позволило нам со 2-х суток отказаться от зондирования желудка.
Наконец, необходимо остановиться еще на одном моменте в пользу широкого иссечения кровоточащей и перфоративной язв двенадцатиперстной кишки с последующей пилоропластикой. Нами установлено, что при язве двенадцатиперстной кишки одна только пилоропластика снижает продукцию свободной соляной кислоты на 20 % и в этом случае у больных, оперированных по поводу перфоративной дуоденальной язвы таким способом, можно будет в последующем рассчитывать на полное выздоровление чаще, чем после простого ушивания перфорационного отверстия. Сходные данные приводят и другие авторы [259].
Иссечение язвы желудка, как уже говорилось, производится как вынужденная мера при кровотечении у больных, находящихся в очень тяжелом состоянии. Однако некоторые хирурги иссечение язвы сочетают с ваготомией и дренирующей желудок операцией [115].
Большинство же хирургов (и мы в их числе) крайне отрицательно относятся к лечению желудочных язв 1-го типа и субкардиальных язв ваготомией с пилоропла-стикой. Главным сдерживающим моментом в таких случаях является высокая частота озлокачествления этих язв, достигающая 18-31 % [34, 70, 276, 371]. В большинстве случаев язвы желудка иссекаются клиновидно, и дефект в стенке желудка ушивается в поперечном направлении. Однако такая методика применима при небольших размерах язвы малой кривизны желудка. В случае гигантских язв с большим воспалительным инфильтратом вокруг при таком иссечении желудок приобретает улиткообразную форму со смещением выходного отдела кверху, что в последующем нарушает эвакуацию его содержимого. Поэтому иногда в таких случаях приходится дополнительно накладывать гастроеюноанастомоз на длинной петле с брауновским соустьем, и тогда вмешательство становится не менее травматичным и затяжным, чем резекция желудка. При крупных язвах желудка их целесообразно иссекать по ходу малой кривизны желудка и дефект ушивать продольно, избегая деформации желудка в виде песочных часов. Мы в своей практике прежде чем иссечь язву, располагающуюся в верхней 1/3 желудка, перевязываем желудочную артерию в желудочно-панкреатической связке.
При иссечении язвы желудка очень важна методика зашивания образовавшегося дефекта. В этих случаях наиболее выгодно ушивание непрерывным швом подслизистого и слизистого слоев стенки желудка, а затем узловыми швами следует зашить серозно-мышечный слой. В отдельных случаях иссечение язвы малой кривизны завершается гастроеюноанастомозом на длинной петле с использованием для него образовавшегося после иссечения язвы дефекта в стенке желудка.
A. Kypыгинa, Ю. Cтoйкo, C. Бaгнeнкo
Иссечение язв желудка и двенадцатиперстной кишки и другие материалы по хирургической гастроэнтерологии.
Читайте также в этом разделе:
- Осложнения желудочно-кишечных анастомозов
- Хирургическое лечение гастродуоденальных язв
- Вся информация по этому вопросу
Сегодня 15.01.2020
с 10:00 до 19:00 на звонки
отвечает врач.
Источник

