Клиника острого панкреатита хирургия
Панкреатит — группа заболеваний и синдромов, при которых наблюдается воспаление поджелудочной железы.
При воспалении поджелудочной железы ферменты, выделяемые железой, не выбрасываются в двенадцатиперстную кишку, а активизируются в самой железе и начинают разрушать её (самопереваривание).
Ферменты и токсины, которые при этом выделяются, часто сбрасываются в кровоток и могут серьёзно повредить другие органы, такие, как мозг, лёгкие, сердце, почки и печень.
Острый панкреатит — очень серьёзное состояние организма, которое требует незамедлительного лечения. Первой помощью при остром панкреатите является наложение льда на область поджелудочной железы, этим можно замедлить развитие острого процесса. Острый панкреатит требует лечения в стационаре.
Этиология
Согласно современным статистическим данным:
50 % больных деструктивным панкреатитом или панкреонекрозом — это лица, злоупотребляющие алкоголем.
20 % это лица, у которых панкреатит развился как осложнение желчно-каменной болезни.
Также причинами панкреатита могут быть: отравления, травмы, вирусные заболевания, инфекционные заболевания, включая Helicobacter pylori, грибковые поражения, паразитические заболевания: описторхоз, трематода и др. Осложнения после операции и эндоскопические манипуляции (статистически около 5 %).
Клинические проявления
Среди типичных признаков острого панкреатита: интенсивная боль в эпигастрии, боль внезапная, сильная, постоянная в верхней половине живота. Иррадиация в левую половину туловища. Рвота — неукротимая, с примесью желчи и не приносящая облегчения. Часто развивается вздутие живота. Как правило, из-за интоксикации и рвоты наступает нарушение водно-электролитного баланса, обезвоживание, которое играет важную роль в патогенезе заболевания. Могут появляться геморрагические синюшные пятна на левой боковой стенке живота, иногда с желтоватым оттенком (симптом Грея Тернера). Возможно возникновение пятен у пупка (симптом Куллена).
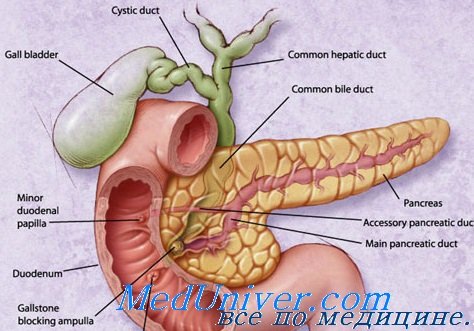
При увеличении головки поджелудочной железы — возможна механическая желтуха (нарушение оттока желчи, приводящее к накоплению желчных пигментов в крови и тканях организма), сопровождающаяся желтизной кожи, окраской мочи в тёмный цвет и осветлением кала.
Тяжесть состояния больных острым панкреатитом в основном обусловлена тяжелой эндогенной интоксикацией. Основную роль в этом играют активированные ферменты поджелудочной железы, среди которых ведущее место отводилось трипсину. При изучении влияния трипсина, было замечено сходство в действии с ядами различных видов змей. Реакция трипсина очень напоминала действие антигена при анафилактическом шоке.
Диагностика
Помимо стандартных методов физикального обследования, безусловно необходимых для постановки предварительного диагноза, для диагностики используются лабораторные и инструментальные методики.
Лабораторная и инструментальная диагностика
Биохимические тесты
Для диагностики производятся индикаторные (амилаза, трансаминазы) и патогенетические (липаза, трипсин) биохимические тесты.
Активность амилазы в моче и крови при остром панкреатите резко повышается.
УЗИ
При ультразвуковом исследовании обнаруживают снижение эхогенности паренхимы железы и появление отсутствующего в норме просвета сальниковой сумки за счёт скопления в ней выпота в виде эхопрозрачной полосы между задней стенкой желудка и передней поверхностью железы.
Рентгенография
Рентгеновское исследование брюшной полости обычно малоинформативно, однако иногда позволяет выявить как косвенные признаки воспалительного процесса в поджелудочной железе (симптом «сторожевой петли»), так и возможную сочетанную патологию (тени конкрементов в желчном пузыре и т.д.).
Компьютерная томография (КТ)
КТ имеет преимущество перед ультразвуковым исследованием, так как обеспечивает лучшую специфическую визуализацию ткани поджелудочной железы и ретроперитонеальных образований.
Магнитно-резонансная томография (МРТ)
МРТ позволяет оценить уровень тканевого метаболизма, наличие ишемии, некроз панкреатоцитов. Это важно при оценке течения заболевания до развития тяжёлых состояний и осложнений.
Лапароскопия
Лапароскопия позволяет уточнить форму и вид заболевания, диагностировать панкреатогенный перитонит, парапанкреатический инфильтрат, деструктивный холецистит (как сопутствующее заболевание) и найти показания к лапаротомии. При лапароскопии могут быть выявлены достоверные и косвенные признаки острого панкреатита.
К косвенным признакам отёчного панкреатита относятся: отёк малого сальника и печёночно-двенадцатиперстной связки, выбухание желудка кпереди, умеренная гиперемия висцеральной брюшины верхних отделов брюшной полости, небольшой серозный выпот в правом подпечёночном пространстве. Достоверным признаком жирового панкреонекроза являются очаги жирового некроза на париетальной и висцеральной брюшине, малом и большом сальнике.
Основным эндоскопическим симптомом геморрагического панкреонекроза является геморрагическая имбибиция большого сальника и брыжейки поперечной ободочной кишки, и наличие в брюшной полости выпота с геморрагическим оттенком.
Лечение
Консервативное лечение
При остром панкреатите необходим строгий голод.
Терапия должна подбираться строго индивидуально, в зависимости от патогенетических факторов, той или иной стадии и формы деструктивного панкреатита.
Проводится декомпрессия желудка путём установки назогастрального зонда.
Применение соматостатина и его аналогов оказывают хороший эффект как на процесс самого заболевания, так и на его исход. Эти препараты снижают панкреатическую секрецию, устраняют необходимость аналгезирующей терапии, снижают частоту осложнений и летальность.
Инфузия соматостатина улучшает индекс клубочковой фильтрации и повышает почечный кровоток, что важно для профилактики осложнений со стороны почек при деструктивных формах острого панкреатита.
В последнее время при комплексном лечении острого панкреатита широко применяются различные методы экстракорпоральной детоксикации (с использованием комплекса Prisma).
Хирургическое лечение
Тактика хирургического вмешательства определяется в первую очередь глубиной анатомических изменений в самой поджелудочной железе.
Лапароскопию следует рассматривать как основной метод хирургического лечения. Применение лапароскопии позволяет избежать необоснованных лапаротомий, обеспечить адекватное дренирование и эффективное лечение и обосновать показания к лапаротомии.
Оперативное вмешательство не всегда устраняет возможность развития гнойных осложнений. В связи с этим порой возникает необходимость в повторных операциях, что увеличивает послеоперационную летальность.
Источник
Клиника острого панкреатита. Признаки
Клиническое течение острого панкреатита (панкреонекроза) у больных пожилого и старческого возраста имеет особенности в зависимости от стадии заболевания. Как правило, отмечается четкая связь с погрешностями в диете.
Более чем в половине случаев при сборе анамнеза удается установить наличие признаков ферментативной недостаточности поджелудочной железы различной выраженности. Почти в трети наблюдений больные отмечают периодически возникающие приступы болей в правом подреберье, связанные с калькулезным поражением билиарного тракта, по поводу которого ранее проводилось лечение.
У пожилых и стариков, как и у лиц более молодого возраста, течение заболевания характеризуется фазностью процесса (стадией токсемии, ремиссии и гнойных осложнений).
Стадия токсемии острого панкреатита. Интерстициальный панкреатит (отечная форма) проявляется, как правило, симптоматикой токсемии. При панкреонекрозе прослеживаются стадии токсемии, ремиссии (постнекротического инфильтрата), гнойных осложнений. Фаза токсемии на фоне лечения продолжается обычно 5—7 суток и зависит от тяжести и объема поражения ПЖ. Однако у соматически отягощенных пациентов, у лиц преклонного возраста раньше, чем у более молодых, отмечается осложненное течение с формированием инфицированных очагов в сальниковой сумке и забрюшинной клетчатке.
Болевой синдром характеризуется острым началом с постепенным усилением. У пожилых и стариков почти в трети случаев приступ не носит интенсивного характера, что связано с ареактивностью пациентов. Боль локализуется преимущественно в эпигастрии с иррадиацией в поясничную область, в левое плечо, грудную клетку, за грудину, между лопаток. При этом возможно беспокойное положение больного, но может быть и полная неподвижность.
Постоянный признак острого панкреатита — неукротимая рвота, усиливающаяся после каждого глотка воды и не приносящая облегчения, приводящая к обезвоживанию (сухости кожных покровов, заострению черт лица).
Почти у каждого двадцатого больного при панкреонекрозе на ранних стадиях заболевания отмечается гипертермия.
У 9 из 10 случаев при панкреонекрозе течение заболевания на ранних стадиях сопровождается ферментативным асептическим перитонитом за счет экссудата с высоким содержанием амилазы в брюшной полости. В 85% наблюдений положителен симптом Щеткина— Блюмберга. Однако у больных пожилого и старческого возраста при физикальном обследовании перитонеальные симптомы, как правило, сомнительные.
Гнойный перитонит развивается как осложнение инфицированного панкреонекроза. Первично выявляется рост ассоциации микроорганизмов. У данной категории больных наиболее выражены признаки эндогенной интоксикации.
У больных панкреонекрозом преклонного возраста отмечаются выраженные гемодинамические расстройства, чаще проявляющиеся артериальной и венозной гипотензией. Венозная гипертензия обнаруживается при развитии легочных осложнений либо у лиц пожилого возраста с высокими темпами инфузионной терапии, что может привести к отеку легких. Нарушения периферического кровообращения проявляются в виде цианотических пятен на брюшной стенке (симптом Грюнвальда), лице (симптом Мондора), акроцианозом. В поздние сроки заболевания цианоз может смениться яркой гиперемией кожных покровов, особенно на лице («кининовое лицо»).
При панкреонекрозе уже на ранних стадиях заболевания обнаруживаются изменения на ЭКГ (синусовая тахикардия, экстрасистолия, мерцательная аритмия, нарушение проводимости, перегрузка правых отделов сердца).
Уже в первые часы от момента заболевания почти у каждого четвертого больного пожилого и старческого возраста с панкреонекрозом выявляются признаки дыхательной недостаточности. Ухудшение состояния происходит на фоне экспираторной одышки (число дыхательных движений с углубленным вдохом и затрудненным выдохом достигает 40 в минуту), отмечаются отек легких, реактивный гидроторакс, тромбоэмболия легочной артерии и снижение экскурсии диафрагмы, обусловленное парезом желудочно-кишечного тракта. Эти проявления наиболее выражены у пациентов с исходной патологией сердечно-легочной системы.
При панкреонекрозе изменения в почках более выражены при тяжелой геморрагической форме заболевания, сопровождаются олигурией и азотемией. У соматически отягощенных пациентов данные проявления считаются прогностически неблагоприятными.
Уже с первых суток заболевания у трети больных преклонного возраста появляются признаки печеночной недостаточности. Подтверждением этого факта служат гипербилирубинемия, повышение трансаминаз, щелочной фосфатазы, фибриногена.
На фоне панкреатогенной интоксикации у больных развивается энцефалопатия: от эйфории до коматозного состояния. Это связано не только с признаками алкогольной интоксикации (алкогольным делирием), проявляющейся галлюцинациями и психомоторным возбуждением, но и с отеком и инфарктом мозга, кровоизлияниями.
Стадия ремиссии наступает, как правило, на 2—3 неделе от момента заболевания. Постнекротический инфильтрат возникает почти у половины больных, чаще встречается при жировой форме заболевания.
Причем у больных пожилого и старческого возраста, несмотря на все меры профилактики, гнойные осложнения развиваются чаще, чем у лиц более молодого возраста. В данной группе больных подобное течение процесса считается прогностически неблагоприятным.
Формирование инфицированных жидкостных скоплений в сальниковой сумке и забрюшинной клетчатке сопровождается признаками интоксикации — тошнотой, рвотой, гипертермией, диабетическим кетоацидозом. Однако у пациентов преклонного возраста манифистирующие проявления могут отсутствовать.
Гнойные очаги и секвестры становятся находкой при дообследовании с помощью высокоинформативных исследований (УЗИ и компьютерной томографии).
Распространение воспаления на забрюшинную клетчатку может приводить к отеку поясничных областей, что выявляется пальпаторно.
У соматически отягощенных больных пожилого и старческого возраста отмечается снижение аппетита, потеря массы тела, истощение.
Вовлечение в гнойный процесс забрюшинной клетчатки ведет к прогрессированию признаков динамической кишечной непроходимости, а некроз стенки кишки сопровождается образованием кишечных свищей. Кульминацией гнойных осложнений следует считать развитие сепсиса с образованием метастатических гнойных очагов. Подобное течение заболевания, как правило, приводит к фатальным последствиям.
При инфицированном панкреонекрозе у больных преклонного возраста характерны желудочно-кишечное (в просвет желудочно-кишечного тракта, свободную брюшную полость и забрюшинную клетчатку) и наружное (в послеоперационную рану) кровотечения, источниками которых служат острые и хронические язвы желудка и ДПК, аррозии сосудов. Это сопровождается клиническими признаками острой кровопотери. Наружные кровотечения носят в большинстве случаев профузный характер. Рецидивы кровотечения сопровождаются катастрофическими нарушениями гемодинамики. Часто хирург не успевает оказать помощь больному.
Прогноз при профузных кровотечениях всегда серьезный.
— Также рекомендуем «Лабораторная диагностика острого панкреатита. Анализы»
Оглавление темы «Гепаторенальный синдром. Панкреатит»:
- Трансплантация печени при гепатоцеллюлярном раке. Принципы
- Трансплантация печени лицам старше пятидесяти лет. Особенности
- Хирургический гепаторенальный синдром. Прогнозирование
- Классификация гепатопротекторов. Коррекция коагулопатических нарушений
- Коррекция почечной дисфункции при гепаторенальном синдроме. Лекарства
- Коррекция белково-энергетической недостаточности при гепаторенальном синдроме. Принципы
- Принципы лечения деструктивного панкреатита. Лекарства
- Консервативное лечение острого панкреатита. Лекарства
- Клиника острого панкреатита. Признаки
- Лабораторная диагностика острого панкреатита. Анализы
Источник

Острый панкреатит – тяжелое клиническое состояние, характеризующееся возникновением воспаления поджелудочной железы с разрушением ее структуры. Повреждение происходит из-за чрезмерного выброса протеолитических ферментов с последующим присоединением бактериальной инфекции. Состояние представляет реальную угрозу для здоровья и жизни человека, поэтому требует неотложной медицинской помощи.
Специалисты Центра хирургии «СМ-Клиника» проводят комплексное экстренное лечение больных с соответствующим диагнозом. Мы с успехом применяем как оперативные, так и консервативные методики для достижения оптимального результата.
Осложнения заболевания
Опасность заболевания обусловлена высоким риском развития осложнений. На фоне аутолиза («самопереваривания») страдает функция органа. Распространение бактериальной инфекции чревато вовлечением в процесс других внутренних структур с резким ухудшением самочувствия человека и возможным летальным исходом.
Осложнениями острого панкреатита могут быть следующие патологические состояния:
- некроз паренхимы железы;
- формирование локальных абсцессов;
- механическая желтуха, реактивный гепатит.
Тяжелое течение патологии может стать причиной полиорганной недостаточности с «отказом» других внутренних органов (печень, сердце, почки).
Симптомы острого панкреатита
Клинические признаки, возникающие при остром воспалении поджелудочной железы, весьма характерны:
- «опоясывающая» интенсивная боль;
- многократные эпизоды рвоты на фоне тошноты;
- лихорадка;
- желтуха, возникающая из-за нарушения оттока желчи;
- появление темно-фиолетовых пятен на шее, щеках, передней стенке живота;
- диарея, вздутие живота.
Выраженность симптомов варьирует в зависимости от особенностей каждого клинического случая.
Что вам следует сделать
Приступ острого панкреатита – заболевание, требующее экстренного лечения. Патология часто появляется на фоне приема обильного количества жирной пищи в сочетании с крепким алкоголем. Важно знать, как себя вести в случае возникновения характерных признаков и не затягивать с обращением к врачу.

Обратиться к врачу в клинике
+7 (495) 292-59-87
Наш оператор запишет на приём к специалисту на ближайшее время.
или

Вызвать врача на дом
Если у вас нет возможности приехать в клинику, рекомендуем вызвать врача на дом. Доктор проведет осмотр на дому и оценит ваше текущее состояние.
или

Вызвать скорую помощь
Если ваше состояние вызывает у вас серьезные опасения — вызывайте скорую. Врачи окажут экстренную помощь и произведут госпитализацию в клинику.
Круглосуточный телефон: +7 (495) 292-59-87
Диагностика
Экстренная диагностика острого панкреатита начинается уже в первые минуты знакомства специалистов Центра хирургии «СМ-Клиника» с пациентом. Однако о соответствующем состоянии с уверенностью можно говорить только после результатов дополнительных обследований:
- УЗИ поджелудочной железы;
- рентгенография органов живота;
- КТ живота;
- лапароскопия.
Для комплексной оценки состояния пациента используется общий анализ крови и ее «биохимия», ионограмма, консультации смежных специалистов.
Лечение
Адекватное лечение острого панкреатита возможно только под контролем врачей в специализированных стационарах. При подозрении на соответствующий диагноз больной требует неотложной госпитализации. Экстренная доставка пациентов с подозрением на острое воспаление поджелудочной железы в Центр хирургии «СМ-Клиника» осуществляется в самые короткие сроки.
С момента поступления в стационар больному обеспечивает «голод, холод и покой». Это помогает снизить функциональную активность воспаленной железы, что необходимо для выздоровления.
При неэффективности консервативной терапии и прогрессировании заболевания проводится оперативное лечение патологии. Основные виды вмешательств, применяемых в Центре «СМ-Клиника» при остром воспалении поджелудочной железы:
- дренирование с выполнением перитонеального лаважа-диализа для ликвидации агрессивной протеолитической жидкости из брюшной полости;
- удаление (резекция) части поджелудочной железы в случае развития ее некроза;
- операция Лоусона («множественной стомы»). Суть вмешательства заключается в одновременном образовании нескольких стом (гастро-, холецисто-) и параллельном дренировании области поджелудочной железы.
Хирургическое лечение обязательно сопровождается этиопатогенетической и симптоматической терапией, направленной на улучшение самочувствия пациента. Выбор оперативного вмешательства в Центре хирургии «СМ-Клиника» в каждом случае подбирается индивидуально в зависимости от особенностей клинического случая.
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Преимущества обращения в Центр хирургии «СМ-Клиника»
Медицинская помощь в любое время суток
При резком ухудшении самочувствия наши пациенты могут вызвать бригаду врачей на дом, которая при наличии показаний экстренно госпитализирует больного в стационар для проведения полноценного лечения.
Опытные врач
Каждый из наших хирургов работает в практическом здравоохранении более 10 лет. Большой опыт и высокий профессионализм в проведении операций любой сложности позволяет врачам Центра хирургии «СМ-Клиника» успешно помогать пациентам с острым панкреатитом и другой патологией ЖКТ.
Специализированное отделение
Отделение общей хирургии Центра «СМ-Клиника» оснащено высококачественным современным оборудованием по образцу ведущих клиник Запада. Это увеличивает качество предоставляемой помощи и минимизирует риски для пациента.
Лечение без потери времени
При поступлении пациентов с подозрением на острый панкреатит мы не теряем лишние минуты на заполнение вспомогательных документов. Больной сразу же обследуется в полном объеме, а врачи подбирают оптимальный вариант лечения (консервативного или хирургического) в зависимости от тяжести состояния.
Комфортные палаты
Администрация Центра хирургии «СМ-Клиника» заботится об уюте своих больных. Лечение и восстановление пациентов проходит в комфортабельных палатах. Всегда внимательный персонал создает условия для скорейшего выздоровления каждого больного.
Хотите, мы Вам перезвоним?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Врачи
376
оперирующих специалиста работает в нашем центре
Цены
Внимание! Уважаемые пациенты, обращаем ваше внимание, что с 1 января 2020 г. у нас происходит повышение цен.
Актуальные цены уточняйте, пожалуйста, в контакт-центре или регистратуре клиник.
| Наименование услуги | цена (руб.) |
|---|---|
| Консультация хирурга по поводу операции (бесплатно по акции)* | |
| Консультация хирурга | 1 950 руб. |
| Дистальная резекция поджелудочной железы (в зависимости от категории сложности) | от 80 000 руб. |
Источник