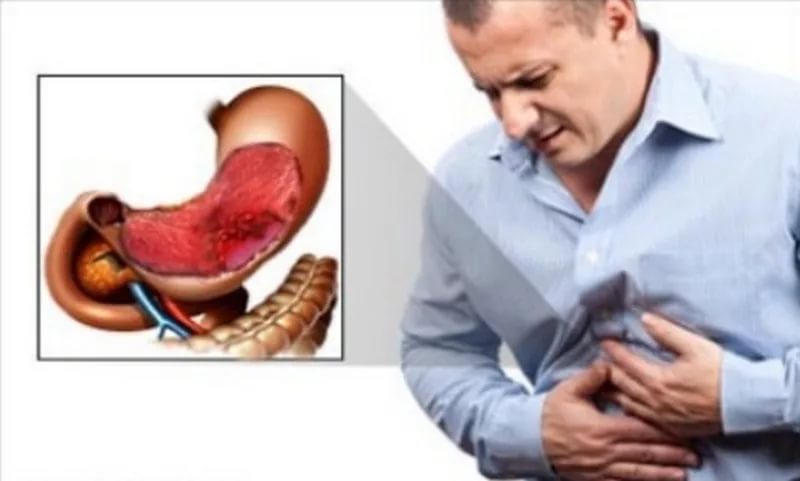
Клиника язвы желудка дпк
Язвенная болезнь — хроническое рецидивирующее заболевание, с циклическим течением, склонное к прогрессированию и развитию осложнений, основным признаком которого является образование дефекта (язвы) в стенке желудка или двенадцатиперстной кишки.
Язвенная болезнь встречается часто, особенно в крупных городах. Язвенная болезнь двенадцатиперстной кишки встречается в 4 раза чаще, чем желудка. Преобладание дуоденальных язв наиболее характерно для лиц молодого возраста и особенно для мужчин. У женщин заболеваемость язвенной болезнью возрастает после наступления менопаузы. Наиболее подвержены возникновению язвы люди, работа которых связана с нервно-психическим напряжением, особенно в сочетании с нерегулярным питанием (практически все работающие люди).
Данные мировой статистики свидетельствуют, что язвенная болезнь является одним из наиболее часто встречающихся заболеваний внутренних органов (6—10% взрослого населения), но в развитых странах в последние годы отмечается снижение заболеваемости и уменьшение частоты тяжелых осложнений. В значительной мере это обусловлено улучшением диагностики и повышением эффективности консервативного лечения. Тем не менее, заболеваемость язвенной болезнью остается высокой. Ежегодно под диспансерным наблюдением находится более 1 млн. больных язвенной болезнью, каждый второй лечится стационарно, свыше трети пользуются листом временной нетрудоспособности повторно.
Причины возникновения язвенной болезни
Причины возникновения язвенной болезни (ЯБ) окончательно не выяснены. В возникновении заболевания играют роль многие факторы, в т.ч. нарушения режима и характера питания (систематическое употребление острой и грубой пищи, торопливая еда и еда всухомятку, большие перерывы между приемами пищи), курение, злоупотребление алкогольными напитками, крепким кофе, психоэмоциональные перегрузки (недостаточные отдых и сон, ненормированный рабочий день, стрессовые ситуации), физическое перенапряжение. Важное место отводится наследственным и конституциональным факторам. Частота наследственной отягощенности у больных язвенной болезнью составляет 5,5% — 50%. Спровоцировать развитие язвенной болезни может длительный прием лекарственных препаратов, неблагоприятно воздействующих на слизистую оболочку желудка и двенадцатиперстной кишки (аспирин, глюкокортикоидов, резерпина, кофеина и др.).
В последние время одной из важнейших причин возникновения язвенной болезни считают наличие в желудке бактерии H. Pylori, которая была открыта в 1984 г . австралийскими учеными,которые впоследствии получили Нобелевскую премию в области медицины. Установление связи между этой бактерией и развитием язвенной болезни многие относят к наиболее выдающимся событиям прошедшего века в медицине. H. рylori обнаруживается в желудке более чем 90% пациентов с язвенной болезнью двенадцатиперстной кишки, и несколько реже – язвенной болезнью желудка. Этот микроорганизм способен вызывать воспалительный процесс в стенке желудка, облегчая тем самым воздействие агрессивного содержимого на его слизистую оболочку.
Учитывая отсутствия у некоторых инфицированных H. рylori пациентов язвенной болезни обсуждается возможность участия в ее возникновении генетических факторов.
Однако, по мнению некоторых ведущих гастроэнтерологов не все так однозначно. Так в условиях эксперимента можно воспроизвести гастрит, инфицируя животных H. Рylori, но не язву. С возрастом частота инфицирования H. Рylori возрастает, а частота развитья язв снижается. Остается неясным тот факт, что язва двенадцатиперстной кишки встречается чаще, хотя H. Рylori в значительно больших количествах содержится в желудке.
Наличие вопросов, сколько бы их ни было, вовсе не означает неэффективность разработанных схем лечения, которые, естественно, базируются на уже доказанных фактах: эпидемиологические данные свидетельствуют, что 100% язв ДПК и более 80% язв желудка связаны с персистированием НР; накопленный за последние годы опыт лечения язвенной болезни комбинациями антихеликобактерных средств показал, что при уничтожении (эрадикации) НР в слизистой оболочке желудка прекращается рецедивирование язвенной болезни. Опыт пятилетнего наблюдения показал, что рецидивы ЯБ наступают у 5—10% пролеченных больных (как правило, вследствие реинфекции НР), а в контрольной группе больных, не получавших антихеликобактерную терапию, язва рецидивирует в течение 2 лет в 100% случаев. Уникальный опыт получен при лечении пациентов с осложненным течением болезни. Если антихеликобактерная терапия приводила к эрадикации НР, то ни обострения язвенной болезни, ни кровотечения не повторялись в течение всего периода наблюдения (2 года). В то же время у больных, не получавших такого лечения, кровотечения рецидивировали, несмотря на проводимое традиционное противоязвенное лечение.
Таким образом, не следует забывать, что ЯБ является многофакторным заболеванием. В основе язвенной болезни лежит нарушение равновесия между агрессивными свойствами желудочного содержимого и защитными возможностями слизистой оболочки желудка и двенадцатиперстной кишки.
Клиника язвенной болезни
Клинические проявления язвенной болезни многообразны. Они во многом зависят от локализации и величины изъязвления, сопутствующих гастрита и дуоденита, пола, возраста и личностных особенностей пациента, времени года и др.
Основной клинический синдром — боль, которая при типичном проявлении болезни имеет четкую связь с приемом пищи. Различают ранние, поздние и «голодные» боли. Ранняя боль появляется через 1/2—1 ч после еды, нарастает по интенсивности, длится 1/2—2 ч и стихает по мере эвакуации содержимого из желудка. Поздняя боль появляется через 1—2 ч после еды (на вы соте пищеварения в желудке), а «голодные» боли — через значительно больший промежуток времени (6—7 ч), то есть в межпищеварительном периоде, и после приема пищи прекращаются или ослабевают. Близка к «голодной» боли ночная боль. Характерный признак язвенной болезни исчезновение или заметное уменьшение боли после еды и приема антацидов (рени, гастал) и спазмолитических препаратов, а также стихание болевого синдрома в течение первой недели адекватной противоязвенной терапии. Другое важное клиническое проявление язвенной болезни — синдром желудочной диспепсии (изжога, отрыжка, тошнота, рвота, тяжесть в эпигастрии и др.). Особенно часто встречается изжога, которая может чередоваться с болью, предшествовать ей и в течение ряда лет быть единственным симптомом заболевания. Рвота наблюдается относительно редко, в основном на высоте болевого синдрома, и облегчает на время состояние больного. Поэтому некоторые больные искусственно вызывают ее.
Язвенной болезни свойственна цикличность течения. Фаза обострения, продолжающаяся до 6—8 нед, сменяется периодом ремиссии. В это время больные чувствуют себя практически здоровыми. Обострение при типичном течении заболевания обычно имеет сезонный характер (весеннее или осеннее время года).
Описанная клиническая картина с большой долей вероятности позволяет предположить наличие язвенной болезни у больного.
ЯБ у женщин молодого возраста обычно протекает более легко, с маловыраженным болевым синдромом, хотя и сохраняются типичные черты болезни. В подростковом и юношеском возрасте в большинстве случаев наблюдается латентное (скрытое) или атипичное течение с выраженными нейровегетативными сдвигами и реже бывает болевая форма язвенная болезнь. У лиц пожилого и старческого возраста течение ЯБ может быть типичным, если болезнь изначально возникла в молодом и среднем возрасте. Язвенная болезнь, развивающаяся у лиц пожилого и старческого возраста, протекает с преобладанием диспептических явлений, изъязвления локализуются в слизистой оболочке желудка и почти всегда больших размеров.
В случае, если описанная клиническая картина с годами меняется (появляются новые жалобы), то необходимо думать о развитии осложнений язвенной болезни. Так в случае, если полностью исчезает сезонность болей, появляется похудание, можно предположить злокачественное перерождение язвы. Необходимо так же отметить существование так называемых немых язв, то есть ни как не проявляющих себя клинически.
Осложнения язвенной болезни
Кровотечение может возникнуть как у пациентов с язвой желудка, так и двенадцатиперстной кишки. Иногда кровотечение является единственным проявлением язвенной болезни. Если у пациента имеет место хроническое неинтенсивное кровотечение, то у пациента со временем появиться слабость, быстрая утомляемость, одышка и учащенное сердцебиение, которые усиливаются при физической нагрузке. Внешне пациент будет бледным и эта бледность будет распространяться и на слизистые оболочки (ротовая полость, конъюнктива глаза и т.д.). Клинический анализ крови позволит окончательно подтвердить наличие анемии (недостаточное количество эритроцитов в периферической крови). Кровотечение из язвы может быть и острым, а потому смертельно опасным осложнением. В таком случае вышеозначенные симптомы и признаки появятся внезапно и будут нарастать. При этом у пациента может наблюдаться выделение жидкого черного кала (медицинский термин «мелена»), либо рвота содержимым желудка, по внешнему виду напоминающему кофейную гущу (соляная кислота вызывает разрушение, или гемолиз попавших в желудок эритроцитов, что и обуславливает характерный внешний вид рвотных масс).
Перфорация, или прободение язвы. Если язвенную болезнь не лечить то, язва может стать более глубокой и вызвать разрушение стенки желудка или двенадцатиперстной кишки с попаданием пищи, желудочного/кишечного содержимого в брюшную полость. В это время возникает резкая («кинжальная») боль в животе. Перфорация является жизненно опасным осложнением язвенной болезни и требует срочной госпитализации в хирургическое отделение и оперативного лечения. Несколько реже язва может «открыться» не в брюшную полость, а в рядом располагающийся орган, например, поджелудочную железу или сальник. Этот процесс носит название пенетрация (прикрытая перфорация). Это осложнение также требует хирургической помощи.
Сужение выходящего отдела желудка или просвета двенадцатиперстной кишки — Поскольку язва заживает через механизмы воспаления с образованием рубцовой (соединительной) ткани – часто повторяющиеся язвы вызывают деформацию и сужение выходящего отдела желудка или просвета двенадцатиперстной кишки. В результате процесс попадания пищи из желудка в кишечник затрудняется, а иногда становиться вовсе невозможным. Характерно появление во второй половине дня, ночью тошноты и рвоты. В рвотных массах содержится пища, съеденная более 2-3 часов назад. Рвота приносит облегчение. Из-за нарушения поступления питательных веществ в кишечник, со временем у пациента начинает снижаться масса тела.
Малигнизация(озлакочествление) — чаще характерна для язв желудки, может сопровождаться изменением симптоматики, например утратой периодичности и сезонности обострений и связи болей с приемом пищи, потерей аппетита, нарастанием истощения, появлением анемии.
Диагностика язвенной болезни
Ведущую роль в диагностике ЯБ и ее осложнений играет эндоскопическое исследование. Оно позволяет подтвердить или отвергнуть диагноз ЯБ, точно определить локализацию, форму, глубину и размеры язвенного дефекта, оценить состояние дна и краев язвы, уточнить сопутствующие изменения слизистой оболочки, а также нарушения моторной функции желудка и двенадцатиперстной кишки, обеспечивает возможность контроля за динамикой процесса.
Принципы лечения язвенной болезни
До недавнего времени считалась обязательной госпитализация. В стационаре пациентам назначался строгий постельный режим на 2 нед, с 3—4-й недели разрешалось вставать на 2—3 ч в течение суток.
В настоящее время большинство гастроэнтерологов считают такой подход не обоснованным ни с медицинской, ни с экономической точки зрения. По данным зарубежных исследователей, госпитализация не повышает эффективности противоязвенной терапии, а больные с неосложненной пептической язвой не нуждаются в постельном режиме и должны лечиться амбулаторно, не прекращая при этом трудовой деятельности. Подобный подход объясняет тот факт, что в США показатели госпитализации больных с пептическими язвами в целом по стране снизились на 25—31 %.
Диета при язвенной болезни — остается важным компонентом лечения язвенной болезни. Однако взгляды на лечебное питание при этом заболевании за последние годы претерпели существенные изменения.
Основная идея диетотерапии заключалась в том, что определенный набор продуктов, способ кулинарной обработки пищи и режим питания могут ускорять заживление язвы. Для достижения этих целей было предложено большое количество диет, основанных на принципах химического, механического и термического щажения желудочно-кишечного тракта и учащения ритма приема пиши. Непременным условием всех диет является соблюдение режима питания — 5—6 раз в день.
В настоящее время большинством ученых берется под сомнение необходимость специального лечебного питания для больных с пептическими язвами и рекомендуется только избегать приема пищи на ночь. Основанием для такого заключения послужило отсутствие какого-либо влияния диетотерапии на сроки заживления язв при строго контролируемых исследованиях. В то же время было показано, что частый прием пищи мало влияет на среднесуточную продукцию соляной кислоты и что молоко, чаще всего рекомендуемое больным язвенной болезнью, не оказывает достаточного нейтрализующего действия, а, наоборот, вызывает сильную стимуляцию секреции соляной кислоты. Кроме того, следует учитывать психологический ущерб от всякого рода запретов в еде и современные возможности с помощью фармакологических средств блокировать кислотообразование, стимулированное приемом пищи.
Фармакотерапия – лечение направлено на подавление кислотности желудочного сока, эрадикацию (уничтожение) Helicobacter pylori, защиту слизистой желудка. В настоящее время стандартным считается тройная схема лечения язвенной болезни ( 1994 г . Американская ассоциация гастроэнтерологов рекомендовала использовать антихеликобактерную терапию при ЯБ; 1996 г . было принято в Маастрихте на заседании Европейской группы по изучению НР). В схему входит препарат снижающий секрецию и два антибиотика действующие на Helicobacter pylori.
Примерные схемы лечения язвенной болезни:
Однонедельная тройная терапия с использованием ингибиторов протоновой помпы (ИПП) в стандартной дозе 2 раза в день (например, омепразол 20 мг или пантопразол 40 мг, ланзопразол 30 мг) вместе с метронидазолом 400 мг 3 раза в день (тинидазолом 500 мг 2 раза в день) плюс кларитромицин 500 мг или амоксициллин 1000 мг 2 раза в день либо амоксициллин 500 мг 3 раза в день с метронидазолом 400 мг 3 раза в день.
Однонедельная квадратерапия, позволяющая добиться эрадикации штаммов НР, устойчивых к действию известных антибактериальных веществ (ИПП в стандартной дозе с препаратом висмута 120 мг 4 раза в день плюс тетрациклин 500 мг 4 раза в день, плюс метронидазол 250 мг 4 раза в день или тинидазол 500 мг 2 раза в день).
Схемы с использованием в качестве антисекреторного препарата блокаторов Н2-гистаминовых рецепторов признаны менее эффективными и применяются реже.
ранитидин 300 мг в сутки или фамотидин 40 мг в сутки плюс амоксициллин 2000 мг в сутки плюс метронидазол (тинидазол) 1000 мг в день в течение 7—14 дней;
ранитидин — цитрат висмута (РВЦ) 400 мг 2 раза в день в комбинации с тетрациклином 250 мг 4 раза в день плюс метронидазол 250 мг 4 раза в день в течение 14 дней;
В лечении ЯБ используются и препараты других групп — Антацидные препараты (маалокс, фосфолюгель, альмагель и др.) могут быть использованы в период окончания лечения блокаторами секреции для предотвращения феномена «рикошета», для профилактики язвообразования в период лечения препаратами с ульцерогенным действием, при нетяжелом течении ЯБ для профилактики обострений, особенно у пожилых и старых больных при невысоком уровне желудочной секреции. Магалфил может быть использован у больных с рефлюксом желчи в желудок, так как он обладает высокой связывающей способностью желчных кислот.
Место хирургического лечения язвенной болезни
Успехи консервативного лечения современными блокаторами секреции в сочетании с эрадикационным лечением оставили за хирургами лишь осложненные формы заболевания. При этом в ведущих мировых клиниках акцент делается на малоинвазивную хирургию. В частности известным Российским хирургом профессором Владимиром Ивановичем Оноприевым были разработаны и внедрены ряд реконструктивно-пластических операции на двенадцатиперстной кишке и желудке. Благодаря тщательной микрохирургической технике оперирования, сохраняется анатомическое и функциональное строение желудка и ДПК. За разработку этих операций Владимир Иванович Оноприев был удостоен Государственной премии и награжден Орденом За заслуги перед Отечеством. В Краснодаре данные операции выполняют ученики Владимира Ивановича Оноприева. К сожалению, во многих клиниках продолжают выполнять калечащую операцию резекцию желудка, нередко приводящую к инвалидности пациента.
При неосложненном течении заболевания вопрос о хирургическом лечении ставится лишь в случаях полной невосприимчивости течения ЯБ к современным препаратам. Но и в этих случаях желательно проведение суперселективной ваготомии (пересечение секреторных веточек блуждающего нерва).
Автор к.м.н. Сиюхов Руслан Шумафович
Для получения более полной информации или очной консультации с автором можно связаться по тел.+79284177828 или по электронной почте ( medbaza23@mail.ru )
Источник
Причины развития
 С точки зрения современных представлений гастроэнтерологии, язвенная болезнь желудка в большинстве случаев имеет инфекционную природу. В конце двадцатого века американским ученым Уоррену и Маршаллу была вручена Нобелевская премия за открытие роли микроорганизма Helicobacter Pylori в развитии гастрита и язвы желудка.
С точки зрения современных представлений гастроэнтерологии, язвенная болезнь желудка в большинстве случаев имеет инфекционную природу. В конце двадцатого века американским ученым Уоррену и Маршаллу была вручена Нобелевская премия за открытие роли микроорганизма Helicobacter Pylori в развитии гастрита и язвы желудка.
Эти бактерии, внедряясь в защитный слой слизи, покрывающий внутреннюю поверхность желудка, разрушают его, делая стенку желудка незащищенной от кислоты, входящей в состав желудочного сока с развитием гастрита и язвенной болезни.
В желудочном содержимом большинства больных, страдающих от язвенной болезни желудка и ДПК, был выявлен этот микроорганизм. Однако, в ряде случаев имеются основания полагать, что язвенная болезнь желудка может быть следствием не только геликобактерной инфекции, но и быть спровоцирована стрессом (острые стрессовые язвы) или приемом нестероидных противовоспалительных средств (гастропатия).
Симптомы и признаки язвы желудка
Язва желудка зачастую имеет схожие с гастритом симптомы. Прежде всего, это болевые ощущения в эпигастральной области и желудка, особенно голодные и ночные боли, ощущение тяжести, чувство переполнения желудка или жжение, нередко тошнота и рвота. Часто наблюдается изжога и отрыжка кислого содержимого желудка.
Иногда заболевание протекает почти бессимптомно. Так бывает в тех случаях, когда у больного достаточно высокий болевой порог. Часто в таких случаях человек не получает необходимого лечения, у него развивается осложнение, которое проявляется внезапно в форме таких симптомов, как кровотечение или резкая, непереносимая боль при прободении.
Эзофагогастродуоденоскопия является основным методом диагностики язвенной болезни желудка и 12-ти перстной кишки. Иногда (при невозможности выполнить гастроскопию) прибегают к рентгенологическому исследованию с барием. Кроме того боли в животе требуют выполнения ультразвукового исследования брюшной полости для исключения калькулезного холецистита, панкреатита. Лабораторные исследования включают общий анализ крови, СОЭ, исследование ферментов крови.
Диагностика геликобактерной инфекции проводится во время гастроскопии (хелпил-тест, быстрый уреазный тест) и подтверждается обнаружением микроорганизмов при выполнении гистологического исследования биопсийного материала.
Лечение язвы желудка и двенадцатиперстной кишки в GMS Clinic
Проводимое лечение язвы желудка и двенадцатиперстной кишки направлено на устранение причин, вызвавших ее образование (эрадикационная терапия – устранение H/pylori), на снижение раздражающего действия соляной кислоты (антацидные средства), ингибиторы протонной помпы (предупреждающие высокое образование HCL), а также препараты направленные на заживление язвы (сукральфат).
Диета при язвенной болезни желудка
 Больные должны соблюдать достаточно строгую диету. В стадии обострения язвенной болезни и во время лечения необходимо полностью исключить из рациона алкогольные напитки, крепкий кофе и чай, жареные, копченые и острые блюда, свежий хлеб, особенно белый. Следует максимально ограничить, а если возможно – и прекратить курение. Питаться нужно умеренно, небольшими порциями, включая в рацион вареную, нежирную пищу, богатую волокнами. Не следует есть и пить слишком горячие или слишком холодные блюда и напитки.
Больные должны соблюдать достаточно строгую диету. В стадии обострения язвенной болезни и во время лечения необходимо полностью исключить из рациона алкогольные напитки, крепкий кофе и чай, жареные, копченые и острые блюда, свежий хлеб, особенно белый. Следует максимально ограничить, а если возможно – и прекратить курение. Питаться нужно умеренно, небольшими порциями, включая в рацион вареную, нежирную пищу, богатую волокнами. Не следует есть и пить слишком горячие или слишком холодные блюда и напитки.
Профилактика
Поскольку зачастую язвенная болезнь развивается как следствие или на фоне неправильного образа жизни, для профилактики этой болезни следует упорядочить жизнь, постараться сделать её менее стрессовой, исключить ситуации, приводящие к сильным негативным эмоциям. Также следует обратить пристальное внимание на режим питания и на рацион: не все вкусное – полезно!
Предупреждение язвенной болезни – это своевременное обращение к врачу с появлением симптомов диспепсии :голодные и ночные боли в животе, тяжесть в животе, чувство быстрого переполнения, тошнота, рвота.
При появлении данных симптомов обращайтесь в Клинику гастроэнтерологии при GMS Clinic, и мы обеспечим Вам современное эффективное лечение.
Источник