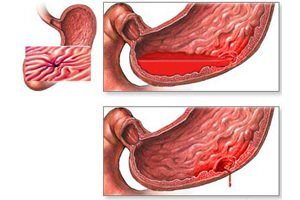
Клинический симптом перфоративной язвы желудка
Прободная язва желудка – сквозное повреждение стенки желудка, возникающее на месте острой либо хронической язвы. Данное состояние относится к симптомокомплексу «острого живота». Клинически проявляется интенсивной болью в животе, доскообразным напряжением передней брюшной стенки, лихорадкой, тахикардией, рвотой. Поставить правильный диагноз помогут эзофагогастродуоденоскопия, УЗИ и КТ органов брюшной полости, обзорная рентгенография органов брюшной полости, диагностическая лапароскопия. Лечение преимущественно хирургическое, дополняется антисекреторной, дезинтоксикационной и антихеликобактерной терапией.
Общие сведения
Прободная язва желудка формируется в основном у лиц трудоспособного и пожилого возраста. К счастью, данное осложнение встречается достаточно редко – не более двух случаев на 10000 населения. Несмотря улучшение диагностики и усовершенствование антихеликобактерной терапии, частота перфораций при язвенной болезни с годами увеличивается. Среди всех осложнений язвенной болезни желудка перфоративная язва занимает не менее 15%, а в целом это состояние развивается у каждого десятого пациента с язвенным анамнезом. Среди больных с перфорацией желудка язвенного генеза мужчин в десять раз больше, чем женщин. Прободение желудка является одной из основных причин смертности при язвенной болезни. Исследования в области гастроэнтерологии показывают, что прободение язвы желудка развивается в три раза чаще, чем перфорация язвы ДПК. Ретроспективный анализ историй болезни указывает на то, что около 70% прободных язв являются «немыми», т. е. до перфорации никак клинически не проявляются.
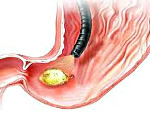
Прободная язва желудка
Причины
К факторам риска данного состояния принадлежат наличие острой или хронической язвы желудка, верифицированную хеликобактерную инфекцию (у 60-70% пациентов). К более редким причинам формирования прободной язвы желудка относят нарушение деятельности желез внутренней секреции, атеросклероз, недостаточность кровообращения, тяжелые дыхательные расстройства с развитием ишемии внутренних органов.
Прободная язва желудка протекает в три стадии. Начальная стадия длится до 6 часов после прободения; в этой фазе кислый сок из желудка попадает в брюшную полость, вызывая сильное химическое повреждение брюшины, проявляющееся внезапной интенсивной болью в животе. Вторая фаза (6-12 часов после прободения) характеризуется интенсивной продукцией экссудата, который разбавляет соляную кислоту, что приводит к уменьшению боли в животе. В третьей фазе (от 12 часов до суток после прободения) развивается гнойный перитонит, формируются межкишечные абсцессы.
Прободные язвы желудка классифицируют по:
- этиологии (прободение хронической или острой язвы);
- расположению (на кривизне желудка, в антруме, кардии либо пилорусе, теле желудка);
- клинической форме (классическая – прорыв в свободную брюшную полость; нетипичная – в сальник, клетчатку забрюшинного пространства, отграниченную спайками полость; комбинация с желудочным кровотечением);
- стадии перитонита (химического, бактериального, разлитого гнойного).
Симптомы прободной язвы желудка
Прободной язве желудка присущи несколько признаков: язвенная болезнь желудка в анамнезе, внезапная интенсивная боль в животе, доскообразное напряжение брюшной стенки, значительная болезненность при пальпации живота. При опросе примерно каждый пятый пациент отмечает усиление болей в желудке за несколько дней до перфорации. Иррадиация боли зависит от положения прободной язвы желудка: в руку (плечо и лопатку) справа при пилородуоденальной язве, слева – при расположении дефекта в области дна и тела желудка. При прорыве язвы задней стенки желудка соляная кислота изливается в клетчатку забрюшинного пространства или сумку сальника, поэтому болевой синдром практически не выражен.
При осмотре обращает на себя внимание вынужденное положение с приведенными к животу коленями, страдальческое выражение лица, усиление боли при движениях. Поперечные борозды на прямых мышцах живота становятся более выраженными, происходит втягивание живота на вдохе (парадоксальное дыхание). Артериальная гипотония сопровождается брадикардией, одышкой. В первые часы заболевания отмечается выраженная болезненность при пальпации в эпигастральной области, которая в последующем распространяется на всю переднюю брюшную стенку. Симптомы раздражения брюшины резко положительные.
Диагностика
Всем пациентам с подозрением на прободную язву желудка показана ургентная консультация гастроэнтеролога и хирурга. Цель всех инструментальных исследований и консультаций (в том числе и врача-эндоскописта) – выявление свободной жидкости и газа в брюшной полости, язвенного дефекта и перфоративного отверстия.
Обзорная рентгенография органов брюшной полости в вертикальном и боковом положении позволяет выявить свободный газ в брюшной полости, серповидно расположенный над печенью или под боковой стенкой живота. Данное исследование информативно в 80% случаев. Для более точной диагностики используют КТ органов брюшной полости (98% информативности) – позволяет обнаружить не только свободную жидкость и газ, но и утолщение желудочной и дуоденальных связок, непосредственно саму прободную язву желудка.
Во время проведения УЗИ органов брюшной полости рекомендуется визуализировать не только газ и жидкость в брюшной полости, но и гипертрофированный участок желудочной стенки в области прободной язвы желудка. Ультразвуковое исследование является одним из самых точных и доступных методов выявления прикрытых перфораций.
Эзофагогастродуоденоскопия дает возможность установить диагноз прободной язвы желудка у девяти пациентов из десяти. Проведение ЭГДС особо показано больным с подозрением на прободную язву желудка, у которых не выявляется пневмоперитонеум (свободный газ в брюшной полости) во время рентгенографии – нагнетание воздуха в желудок во время исследования приводит к выходу газа в брюшную полость и положительным результатам повторного рентгенологического исследования. ЭГДС позволяет визуализировать двойные перфорации, кровотечение из язвенного дефекта, множественные изъязвления, малигнизацию язвы желудка. Также фиброгастроскопия помогает определить оптимальную тактику хирургического вмешательства.
Диагностическая лапароскопия является самым чувствительным методом обнаружения прободной язвы желудка, газа и выпота в свободной брюшной полости. Данное исследование показано всем пациентам с сомнительными выводами уже проведенных обследований (рентгенографии, УЗИ, ЭГДС, КТ органов брюшной полости). Дифференцировать прободную язву желудка необходимо с острым аппендицитом, холециститом, панкреатитом, аневризмой брюшной аорты, инфарктом миокарда.
Лечение прободной язвы желудка
Целью терапии прободной язвы желудка является не только спасение жизни пациента и устранение дефекта в стенке желудка, но и лечение язвенной болезни желудка, разлитого перитонита. В практике гастроэнтеролога и хирурга встречаются случаи консервативного ведения прободной язвы желудка. Консервативное лечение используется только в двух случаях: при декомпенсированной соматической патологии и категорическом отказе больного от операции. Условия для проведения консервативного лечения: менее двенадцати часов от перфорации, возраст не более 70 лет, отсутствие напряженного пневмоперитонеума, стабильная гемодинамика. В комплекс консервативного лечения включают обезболивание, введение антибиотиков и антисекреторных препаратов, антихеликобактерную и дезинтоксикационную терапию.
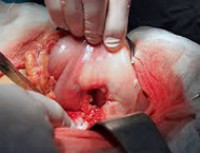
В оперативном лечении прободной язвы желудка выделяют три основных подхода: закрытие перфорации, иссечение язвы желудка, резекция желудка. У большей части пациентов осуществляется закрытие перфорации путем его тампонады, прикрытия сальником или ушивания. Показания к закрытию прободной язвы желудка: бессимптомная перфорация, длительность заболевания более 12 часов, наличие признаков перитонита, крайне тяжелое состояние пациента. Начало лечения позже, чем через сутки от перфорации, в три раза увеличивает летальность. Улучшить результаты операции по закрытию перфорации позволяет антихеликобактерная и антисекреторная терапия в послеоперационном периоде.
Иссечение прободной язвы желудка производится только у каждого десятого больного. Данная операция показана при наличии стеноза желудка, кровотечения, язвы с каллезными краями, больших размеров перфорации, при подозрении на малигнизацию язвы (иссечение нужно для проведения патоморфологического исследования).
Резекция желудка может производиться у пациентов с прободной язвой при невозможности осуществления более простой операции и проведения послеоперационной антихеликобактерной и антисекреторной терапии. Обычно такие показания возникают при осложненном течении язвенной болезни (калезная, пенетрирующая и пептическая язва; множественные язвы), подозрении на злокачественный процесс, повторной перфорации язвы желудка, огромных размерах перфоративного отверстия (более 2 см).
Примерно у 10% пациентов применяются малоинвазивные методики хирургического вмешательства: лапароскопическое и эндоскопическое лечение язвы желудка. Использование лапароскопических операций позволяет достоверно снизить частоту послеоперационных осложнений и летальности. Различные методики операций могут комбинироваться между собой (например, лапароскопические с эндоскопическими) и с ваготомией (селективная проксимальная ваготомия, стволовая ваготомия, эндоскопическая ваготомия).
Если во время операции ваготомия не проводилась, в послеоперационном периоде назначается противоязвенная терапия (ингибиторы протонной помпы и блокаторы Н2-гистаминовых рецепторов, антихеликобактерные препараты).
Прогноз и профилактика
Прогноз при прободной язве желудка зависит от многих факторов. Риск летального исхода значительно повышается при возрасте пациента старше 65 лет, тяжелой сопутствующей патологии (онкозаболевания, СПИД, цирротическая трансформация печени), больших размерах перфоративного отверстия, длительном анамнезе прободной язвы желудка до операции. 70% летальных исходов при язвенной болезни желудка обусловлены прободной язвой желудка. Единственным методом профилактики данного состояния является своевременное выявление и лечение язвенной болезни желудка.
Источник
Перфорация, или прободение, язвы желудка и 12-перстной кишки — это прорыв язвы в свободную брюшную полость с поступлением в нее желудочно-дуоденального содержимого. В 75% случаев перфоративная язва располагается в двенадцатиперстной кишке, чаще наблюдается у мужчин в возрасте 20 – 40 лет с кратким язвенным анамнезом (до 3 лет). Иногда перфорация язвы может произойти у людей, которые никогда ранее жалоб на боли в эпигастрии не предъявляли и о наличии у них язвы не знали. В молодом возрасте преобладает перфорация язв двенадцатиперстной кишки, а в среднем и пожилом – язв желудочной локализации. Перфорация язв чаще отмечается осенью и весной.
Классификация. По локализации:а) язвы желудка: малой кривизны (кардиальные, антральные, препилорические, пилорические), передней стенки (антральные, препилорические, пилорические), задней стенки (антральные, препилорические, пилорические); б) язвы двенадцатиперстной кишки: передней стенки, задней стенки.
По течению:а) прободение в свободную брюшную полость, б) прободение прикрытое, в) прободение атипичное.
Выделяют 3 фазы клинического течения перфоративной язвы: 1) фазу шока, 2) фазу «мнимого благополучия», и 3) фазу распространенного перитонита.
Этиология и патогенез.
Основным фактором, ведущим к развитию прободения, является обострение язвенной болезни, когда усиливаются процессы воспаления и деструкции в язве, она углубляется вплоть до образования отверстия в стенке органа. Через это отверстие в брюшную полость попадает содержимое желудка и двенадцатиперстной кишки – желудочный сок, воздух (газовый пузырь желудка), съеденная пища. Соляная кислота желудочного сока, внезапно попавшая в брюшную полость, вызывает химический ожог брюшины верхнего этажа брюшной полости (химический перитонит). В ответ брюшина начинает продуцировать жидкость – экссудат, который, разбавляя кислоту, уменьшает ее концентрацию и силу ее раздражающего действия. В то же время в кровь выбрасывается большое количество биологически активных веществ, определяющих первую клиническую фазу заболевания – фазу шока.
Вторая фаза – «мнимого благополучия» – бывает обусловлена тем, что в брюшную полость перестает поступать желудочное содержимое (чаще всего за счет закупоривания перфоративного отверстия комочком пищи). Разбавленная экссудатом кислота меньше раздражает брюшину, а болевые рецепторы обожженной брюшины становятся менее чувствительными. В дальнейшем патогенные микроорганизмы, попавшие из желудка в брюшную полость и инфицировавшие брюшину, начинают размножаться, выделять токсины и обусловливать развитие третьей фазы заболевания – распространенного перитонита.
Жалобы.
Основная жалоба при перфорации язвы – боль в верхней половине живота. У большинства больных прободение язв желудка и двенадцатиперстной кишки начинается внезапно, сопровождается резкими болями в животе. Боли бывают настолько сильными, что больные сравнивают их с “ударом кинжала”. Они носят постоянный характер, локализуются вначале в эпигастральной области или в правом подреберье, а затем сравнительно быстро распространяются по всему животу, чаще по правому боковому каналу. У 30-40% больных боли иррадиируют в плечо, лопатку или надключичную область: справа – при перфорации пилородуоденальных язв, слева – язв желудка.
При перфорации язвы наблюдаются и общие симптомы: сухость во рту, жажда, тошнота. У 30-40% больных бывает рвота рефлекторного характера, учащающаяся при прогрессировании перитонита.
Анамнез. У 80-90% больных до прободения язвы имеется типичный язвенный анамнез или неопределенные желудочные жалобы, на фоне которых и наступает прободение. У 10-15% больных встречаются “безанамнезные”, или “немые” перфоративные язвы, когда прободение является как бы первым симптомом язвенной болезни. У 50-60% больных отмечаются продромальные симптомы прободения или обострение язвенной болезни (усиление болей, общая слабость, субфебрильная температура, тошнота, рвота).
Обследование больного. Состояние больных тяжелое. Отмечаются бледность, похолодание конечностей, холодный пот на лице. Дыхание частое, поверхностное, больной не может сделать глубокий вдох.
Пульс в первые часы после прободения замедленный или нормальной частоты, а с развитием перитонита учащается. Температура тела вначале нормальная или субфебрильная, а в поздние сроки повышается до 38 гр. и больше. Отмечается также задержка стула и газов.
Характерен вид больных: они принимают вынужденное положение на спине или на боку с приведенными к животу коленями, избегают его изменения. Выражение лица испуганное, страдальческое.
Характерные симптомы прободения выявляются при объективном исследовании. Живот часто ладьевидно втянутый или плоский, не участвует в акте дыхания. Напряжение мышц передней брюшной стенки – очень характерный и постоянный симптом прободной язвы. При этом у большинства больных отмечается доскообразное напряжение мышц живота. Оно может охватывать весь живот или верхний его отдел. Однако у пожилых больных иногда напряжение мышц может быть не резко выраженным.
При пальпации кроме напряжения мышц отмечаются резкая болезненность, больше в верхнем отделе живота, симптом Щеткина — Блюмберга.
Перкуторно часто выявляется очень важный признак – «исчезновение печеночной тупости» или уменьшение размеров ее в результате попадания свободного газа из просвета желудка через перфоративное отверстие в брюшную полость. Кроме того, в эпигастральной области может выявляться высокий тимпанический звук (симптом Спижарного), притупление в боковых отделах живота – за счет скопления там жидкого содержимого желудка, излившегося через перфоративное отверстие, и экссудата, продуцируемого брюшиной в ответ на резкое ее раздражение кислым желудочным соком.
Аускультативно может выявляться отсутствие перистальтики кишечника, прослушивание сердечных тонов до уровня пупка (симптом Гюстена).
При пальцевом ректальном исследовании может быть выявлена резкая болезненность в Дугласовом пространстве (симптом Куленкампфа).
Фаза шока (до 6 часов) характеризуется кинжальной, мучительной болью в животе. Состояние больных тяжелое, они возбуждены, бледны, покрыты холодным потом, проявляют страх и страдание. Дыхание частое, поверхностное. Боли локализуются в эпигастральной области или правом подреберье, могут иррадиировать в правое плечо и ключицу. Характерно “доскообразное” напряжение мышц передней брюшной стенки в эпигастрии. Перкуторно часто определяется симптом “исчезновения печеночной тупости”.
Фаза «мнимого благополучия» (6 — 12 часов). В этой фазе состояние больного улучшается. Уменьшаются боли в животе и напряжение мышц передней брюшной стенки. Выравниваются дыхание. Симптом Щеткина — Блюмберга положителен в эпигастрии, правой половине живота. В этой фазе чаще всего происходят диагностические ошибки.
Фаза распространенного перитонита (более 12 часов). Состояние больных вновь значительно ухудшается. Развивается бактериальный гнойный перитонит. В результате интоксикации общее состояние ухудшается, повышается температура тела до 38°.и больше, учащается пульс, снижается АД, появляется вздутие живота. Черты лица заостряются, язык сухой. Клиническая картина перфоративной язвы в этот период не отличается от таковой при распространенном перитоните другой этиологии.
Диагностика.
1. Общий анализ крови. Наблюдается лейкоцитоз, нейтрофильный сдвиг лейкоцитарной формулы влево.
2. Обзорная рентгенография живота. Обнаруживается свободный газ в брюшной полости (пневмоперитонеум). На снимках в вертикальном положении больного он выявляется в виде серповидного просветления под правым, реже под левым или обоими куполами диафрагмы. Наиболее характерно серповидное просветление между печенью и правым куполом диафрагмы, то есть, справа. Пневмоперитонеум при перфорации язвы обнаруживается у 60-80% больных и является прямым симптомом прободения, но отсутствие его не исключает прободной язвы.
3. Пневмогастрография. При отсутствии пневмоперитонеума на обзорной рентгенограмме живота по зонду в желудок после его опорожнения вводят 500 — 700 мл воздуха, который частично проходит через перфоративное отверстие в свободную брюшную полость и обнаруживается под диафрагмой.
4. Фиброэзофагогастродуоденоскопия (ФЭГДС). В ходе нее можно обнаружить перфорировавшую язву, а после процедуры – обнаружить свободный газ в брюшной полости.
5. Диагностическая лапароскопия. Можно выявить наличие экссудата в брюшной полости, признаки воспаления брюшины и само перфоративное отверстие желудка или двенадцатиперстной кишки.
6. Лапароцентез. При абдоминальной пункции, выполняемой ниже пупка, стилет троакара направляется в правое подреберье. После этого вводится 30 — сантиметровая хлорвиниловая трубка, из которой аспирируется экссудат. При сомнении в характере экссудата может быть применена диагностическая проба Неймарка. Для выполнения этой пробы к 2-3 мл экссудата, обнаруженного в брюшной полости, добавляют 4-5 капель 10 % йодной настойки. Если в жидкости имеется примесь желудочного содержимого, то под воздействием йодной настойки она приобретает темное грязновато — синее окрашивание (из-за остатков крахмала).
Диагностика «прикрытой» перфорации нередко представляет значительные трудности. Свободный газ в брюшной полости у таких больных выявляется реже, чем при открытом прободении. В диагностике этой формы перфорации важны язвенный анамнез в прошлом, острое начало заболевания, две фазы в клиническом течении — выраженного синдрома перфорации и угасания клинических симптомов.
Лечение.
Больные с перфоративной язвой желудка или двенадцатиперстной кишки подлежат немедленной госпитализации в хирургическое отделение и экстренной операции.
Возможные варианты операций:
1. Ушивание язвы однорядным швом в поперечном направлении с аппликацией большим сальником.
2. Ушивание язвы по Опелю – Поликарпову (с тампонадой перфоративного отверстия прядью большого сальника). При этом в перфоративное отверстие вводят прядь большого сальника, и затем узловыми швами в поперечном направлении плотно сближают края перфоративного отверстия и введенной в нее и прошитой прядью большого сальника.
3. Резекция желудка выполняется редко, по строгим показаниям и с учетом противопоказаний.
Операции при перфоративных язвах обязательно сопровождаются тщательной санацией брюшной полости, удалением экссудата и излившегося желудочного содержимого из брюшной полости, осушиванием и дренированием ее. Ушивание язвы при ее перфорации можно выполнить как открытым способом, так и с помощью лапароскопической техники.
В крайне редких случаях, при невозможности выполнить операцию допустимо применение консервативного лечения по Тейлору: положение больного на спине с возвышенным головным концом, постоянная зондовая аспирация желудочного содержимого, дезинтоксикационная инфузионная терапия, антибиотики внутривенно, холод на живот.
Дата добавления: 2015-04-01; просмотров: 7131; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Студент — человек, постоянно откладывающий неизбежность… 10796 — | 7379 — или читать все…
Читайте также:
Источник