Клиническая и хроническая формы панкреатита
 Формы хронического панкреатита
Формы хронического панкреатитаПанкреатит — это воспаление поджелудочной железы, которое может быть острым или хроническим. Формы хронического панкреатита разнообразны. Каждая из них характеризуется определенными патологическими изменениями, происходящими в тканях поджелудочной железы.
Внимание! Хронический панкреатит обычно возникает после острой стадии заболевания и характеризуется постоянным воспалительным процессом, что влечет за собой нарушение функционирования органа.
Поджелудочная железа играет важную роль в функционировании всего организма, она участвует в процессе пищеварения. В результате воспаления уменьшается выработка ею ферментов, без которых невозможна нормальная переработка поступающей пищи. Кроме того, такой дефицит ферментов приводит к ухудшению кровообращения в органе, образованию рубцов и очагов некроза.
Общие симптомы хронического течения заболевания следующие:
- Боль разной степени интенсивности и локализации.
- Повышение температуры тела, которое обусловлено активно текущим воспалительным процессом в поджелудочной железе.
- Нестабильность артериального давления.
- Тошнота и рвота, вздутие и отрыжка. В рвоте имеется примесь желчи, что связано с нарушением оттока желчи из-за закупорки протоков.
- Желтушность кожного покрова и слизистых, в том числе склер глаз.
- Снижение массы тела.
 Одно из проявлений панкреатита -желтушность кожного покрова и слизистых, в том числе склер глаз
Одно из проявлений панкреатита -желтушность кожного покрова и слизистых, в том числе склер глаз
Общая классификация заболевания
Принято различать первичный и вторичный хронический панкреатит. В случае первичной формы хронического панкреатита воспалительный процесс изначально развивается непосредственно в поджелудочной железе. Вторичный возникает на фоне других заболеваний органов ЖКТ.
По причине возникновения хронический панкреатит подразделяется на токсический, аутоиммунный и наследственный. Токсический хронический панкреатит развивается в результате злоупотребления алкоголем, курения, воздействия медикаментов и токсинов.
Достаточно редкой формой заболевания является аутоиммунный панкреатит, который характеризуется поражением не только поджелудочной железы, но и других органов. Это происходит в результате повышенной активности иммунитета, когда клетки организма страдают от действия собственной иммунной системы. Он также сопровождается болевым синдромом, желтухой, диспепсическими явлениями, нарушением функции поджелудочной железы, астеническим синдромом. В результате аутоиммунного панкреатита поражаются легкие, почки, печень, слюнные железы.
На заметку! Наследственная форма данного заболевания развивается в результате мутации соответствующих генов. У таких больных симптомы хронического панкреатита развиваются еще в детстве, и заболевание быстро прогрессирует.
Кроме того, у них значительно повышен риск развития аденокарциномы поджелудочной железы.
Клинические формы заболевания
Выделяют несколько клинических форм хронического панкреатита. Каждая из них имеет свою симптоматику и причины развития. Так, принято выделять следующие формы хронического панкреатита:
- обструктивный;
- кальцифицирующий;
- паренхиматозный;
- псевдомуторозный.
Обструктивный хронический панкреатит характеризуется длительным течением — от 6 месяцев. Такая форма заболевания вызвана закупоркой протока, через который сок поджелудочной железы проникает в двенадцатиперстную кишку.
Внимание! Причинами обструктивного панкреатита могут быть новообразования, возникшие непосредственно в этом органе, дуоденит, послеоперационные рубцы на поджелудочной железе, псевдокисты.
Его симптомы проявляются в повторно возникающих болях в области верхней части живота. Они усиливаются после приема пищи, особенно жирной и острой, а также при положении лежа на спине. Часто возникает отрыжка, вздутие, тошнота и рвота, жидкий стул. Кроме того, наблюдается желтизна кожи и слизистых. Это происходит вследствие повышения уровня билирубина в крови. В результате данного заболевания у больного может развиться сахарный диабет. Такая форма заболевания требует хирургического лечения.
 Обструктивный хронический панкреатит вызван закупоркой протока, через который сок поджелудочной железы проникает в двенадцатиперстную кишку
Обструктивный хронический панкреатит вызван закупоркой протока, через который сок поджелудочной железы проникает в двенадцатиперстную кишку
Кальцифицирующая форма характеризуется образованием кальциевых камней во всех отделах органа. Происходит это чаще всего по причине злоупотребления алкоголем. Кроме того, в протоках образуются кисты, происходит атрофия тканей. По форме течения она схожа с острым панкреатитом.
Паренхиматозная форма характеризуется нарушением секреторной функции поджелудочной железы. В этом случае не происходит поражения протоков железы, и в ней не образуются кальцификаты. Она отличается медленным течением и отсутствием явно выраженного болевого синдрома. Его клиническая картина часто бывает стерта, и поэтому возникают сложности в диагностике.
Псевдомуторозная форма хронического панкреатита развивается в результате длительного его течения (5-15 лет). Заболевание характеризуется увеличением органа, которое происходит за счет разрастания головки железы и значительного увеличения ее протоков. Нередко такая форма заболевания переходит в рак. Болезнь сопровождается опоясывающими болями, тошнотой, рвотой, нестабильностью стула, желтухой, потерей веса.
Степени тяжести и стадии развития заболевания
В зависимости от характера течения выделяют 3 степени тяжести хронического панкреатита: легкая, средняя и тяжелая. При легкой форме хронического панкреатита обострения заболевания случаются 1-2 раза в год, они непродолжительны. В основном такие обострения случаются в результате нарушения питания. При возникновении болевой синдром быстро купируется лекарственными препаратами. После обострения больной чувствует себя удовлетворительно. При легком течении заболевания функции поджелудочной железы обычно не нарушены, у больного отсутствует потеря массы тела.
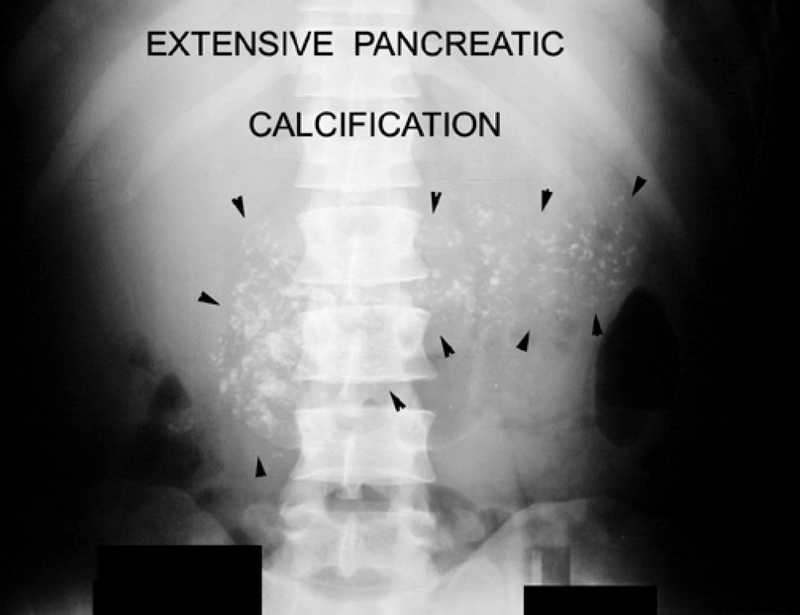 Кальцифицирующая форма характеризуется образованием кальциевых камней во всех отделах органа и наличием кист
Кальцифицирующая форма характеризуется образованием кальциевых камней во всех отделах органа и наличием кист
Средняя степень тяжести заболевания характеризуется следующими проявлениями:
- обострения случаются до 4 раз в год;
- продолжительный болевой синдром;
- умеренные нарушения функционирования поджелудочной железы;
- при проведении ультразвукового исследования выявляются признаки структурных изменений органа;
- отмечается умеренное снижение веса.
Тяжелая степень течения заболевания отличается длительными периодами обострения, с явно выраженным диспепсическим и болевым синдромом. Такие приступы обострения возникают довольно часто и сопровождаются тяжелой диареей и значительным снижением веса больного. Кроме того, отмечаются резкие нарушения в работе поджелудочной железы, в частности, ее внешнесекреторной функции.
Также специалисты выделяют стадии развития хронического панкреатита. Их 4. Первая стадия – перклиническая — отсутствуют клинические признаки заболевания, а само заболевание диагностируется случайным образом при проведении лабораторных и инструментальных методов обследования. На второй стадии начинают проявляться первые признаки, основной из которых — боль в животе опоясывающего характера. Диспепсические проявления могут отсутствовать. Эта стадия развития болезни может длиться от 5 до 10 лет. В течение этого времени чередуются периоды обострения и ремиссии.
Третья стадия характеризуется постоянным присутствием клинической симптоматики хронического панкреатита. Опоясывающая острая боль возникает и усиливается после приема пищи. Кроме того, на этой стадии проявляются признаки эндокринной и экзокринной панкреатической недостаточности.
Четвертая (запущенная) стадия характеризуется атрофией поджелудочной железы. Интенсивность болевого синдрома значительно снижается, отступают острые приступы. Но при этом проявляются стеаторея и значительное похудение, развивается сахарный диабет. На этой стадии заболевание может перейти в рак.
Источник
Хронический панкреатит может носить затяжной характер, когда заболевание тянется годами с тенденцией к прогрессированию.
По клиническому течению принята следующая классификация хронического панкреатита.
1. Хронический рецидивирующий панкреатит, который протекает с клинической картиной рецидивов острого панкреатита. В период обострения возникают приступы болей в левом подреберье или опоясывающие с иррадиацией в спину. Боли чаще всего появляются при погрешностях в диете с употреблением алкогольных напитков. Болезненные ощущения сопровождаются вздутием живота, тошнотой и рвотой. В крови увеличивается количество лейкоцитов, изменяется лейкоцитарная формула, может повыситься активность амилазы в крови и моче.
По статистике, в 60% случаев речь идёт именно об этом типе хронического панкреатита. В период ремиссии признаки его стихают, а затем при рецидиве снова нарастают.
2. Так называемая болевая форма хронического панкреатита. Она характеризуется постоянными болями в определённых областях. Как правило, боли возникают в верхней половине живота, чаще слева от пупка с распространением в левую половину поясницы, грудной клетки и область сердца. Боли носят также опоясывающий характер.
При погрешности в питании боли усиливаются. В это время отмечаются понижение аппетита, тяжесть и вздутие в верхней половине живота. Больные начинают худеть, нередко на этом фоне развивается сахарный диабет. Болевая форма встречается примерно у каждого пятого пациента.
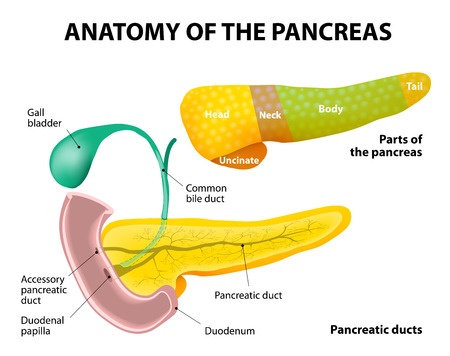
3. Псевдоопухолевый хронический панкреатит. Если заболевание не осложнено, боль всегда типична. Она локализуется глубоко в подложечной области слева и отдаёт в спину, в верхнюю часть поясницы. При приступе она бывает жёсткой и может длиться продолжительное время, вне зависимости от приёма пищи. Обострение болезни сопровождается тошнотой, рвотой, ухудшением аппетита, вздутием живота и потерей веса.
Характерным клиническим признаком при этой форме панкреатита является желтуха, которая обуславливается локализацией патологических изменений в головке поджелудочной железы. На фоне желтухи часто развивается воспаление желчных путей, то есть холангит.
Поздним симптомом, свидетельствующим об обширном поражении поджелудочной железы, служит большое количество нейтрального жира и мышечных волокон в кале, говорящее о нарушении панкреатического переваривания.
4. Латентная форма хронического панкреатита (безболевая) является наиболее коварной формой заболевания. Длительное время может не быть никаких проявлений, даже когда патологические процессы в поджелудочной железе идут полным ходом. Отчётливые симптомы возникают при значительном нарушении внешней или внутренней секреции.
Поражение внешней секреции приводит к расстройству пищеварения. В этом случае нарушается расщепление животных жиров, которые так и выводятся с калом в виде нейтрального жира. Нарушается расщепление углеводов и белков. Последнее способствует развитию бродильных и гнилостных процессов в кишечнике, что выражается в метеоризме и поносе. В результате организм страдает от недостатка витаминов и появляются новые, сопутствующие, аномалии. Кожа теряет эластичность, становится очень сухой; воспаляется слизистая рта, тонкой и толстой кишок.
При нарушении внутрисекреторной функции поджелудочной железы ухудшается секреция инсулина. Соответственно, повышается уровень сахара в крови и нарушается углеводный обмен. В итоге начинает развиваться вторичный сахарный диабет.
Источник
Классификация
хронического панкреатита
Существует
множество классификаций хронического
панкреатита. Единой, общепринятой
классификации нет. В Республике Беларусь
наиболее часто пользуются классификацией
А.Л.Гребенева (1982).
I.
По этиологическому признаку.
1.
Первичный хронический панкреатит –
первичный воспалительно-дистрофический
процесс в ПЖ.
2.
Вторичный хронический панкреатит –
развивается на фоне других заболеваний
органов пищеварения (желчнокаменная
болезнь, дуодениты, гастриты и др.)
II.
По особенностям клиники.
1.
Полисимптомная форма (в том числе
хронический рецидивирующий панкреатит).
2.
Болевая форма.
3.
Псевдоопухолевая форма.
4.
Диспептическая форма.
5.
Латентная (бессимптомная) форма.
III.
По течению заболевания.
1.
Легкой степени (I
стадия, начальная).
2.
Среднетяжелого течения (II
стадия).
3.
Тяжелой степени (III
стадия, терминальная, кахектическая).
Клиническая
картина при обострении хронического
панкреатита
в начальном периоде характеризуются
следующей симптоматикой.
Боли
ведущий признак обострения хронического
панкреатита. Боль появляется достаточно
рано. Локализация болей может быть
различной. При наличии воспалительного
процесса в области головки поджелудочной
железы боли ощущаются в правой части
надчревной области в панкреатической
точке Дежардена в месте впадения
Вирсунгова протока в 12-перстную кишку.
Точка Дежардена располагается на 6 см
выше пупка по линии, соединяющей пупок
с правой подмышечной впадиной. Боль так
же может локализироваться в
панкреато-дуаденальной зоне Шоффара –
вместе проекции головки поджелудочной
железы. Эта зона расположена между
передней срединной линией и биссектрисой
угла, образованного передней срединной
линией и горизонтальной линией,
проведенной через пупок, поднимаясь
вверх на 5-6 см. При вовлечении в процесс
тела поджелудочной железы боли
локализуются в надчревной области в
зоне Губергрица – Скульского. Эта зона,
симметрична зоне Шоффара. При поражении
хвоста ПЖ боль локализуется в левом
подреберье, иррадиирует влево и вверх
от VI
грудного до I
поясничного позвонков. При тотальном
поражении ПЖ боль локализуется по всему
эпигастрию и носит опоясывающий характер.
Иррадиируют
эти боли в область VI-XI
грудных позвонков.
Чаще
боли появляются после обильной еды,
особенно после жирной, жаренной пищи,
приема алкоголя, шоколада.
Достаточно
часто боли возникают натощак или через
3-4 часа после еды.
При
голодании боли успокаиваются, поэтому
многие больные мало едят и, соответственно,
худе6ют.
Обычно
до обеда боли беспокоят мало, после
обеда усиливаются или появляются, если
их не было, и достигаются наибольшей
интенсивности вечером.
По
характеру боли могут быть давящими,
жгучими, сверлящими. Усиливаются в
положении лежа, уменьшаются в положении
сидя с наклоном туловища вперед
(уменьшается раздражение солнечного
сплетения). Или при приведении к животу
согнутых в коленях ног. Это может быть
вынужденным положением больного.
Панкреатическая
диспепсия.
Характерное проявление хронического
панкреатита, наиболее часто встречается
при обострении заболевания или тяжелом
его течении, а так же при секреторной
недостаточности поджелудочной железы.
Проявления:
—
повышенное слюноотделение;
-отрыжка
воздухом или съеденной пищей;
—
упорная тошнота;
—
рвота, порой многократная, не вызывающая
облегчения состояния, а порой –
усиливающая боли;
—
потеря аппетита;
—
отвращение к жирной пище.
Интоксикация
и общепатологические симптомы:
—
умеренная, субфебриальная лихорадка
(при выраженном обострении заболевания);
—
слабость;
—
потливость;
—
снижение работоспособности;
—
астенизация, депрессия.
Осмотр
Положение
больного может быть активным или
вынужденным – сидя, наклонившись вперед
с прижатыми к животу согнутыми ногами,
иногда — коленно-локтевое положение.
В
терминальной стадии, при кахексии –
может быть пассивным.
Изменения
кожных покровов.
При
увеличении головки ПЖ в случае сдавления
желчных протоков выявляют желтушность
кожи, склер и слизистых оболочек.
Характерны
так называемые «цветные» кожные симптомы
хронического панкреатита:
—
симптом Грота – атрофия подкожной
жировой клетчатки, бурый или синюшный
оттенок кожи в области проекции
поджелудочной железы — результат выхода
агрессивных ферментов за пределы
поджелудочной железы;
—
симптом Мандора – фиолетовые пятна на
лице;
—
симптом Холстеда – цианоз передней
брюшной стенки;
—
симптом Грея – Тернера – цианоз боковых
стенок живота, особенно левой;
—
симптом Кулена – Джонсона –
желтовато-цианотичный оттенок кожи в
области пупка.
Визуально
можно определить ограничение дыхательных
экскурсий живота в эпигастрии.
Пальпация
живота
При
пальпации живота определяется
резистентность брюшной стенки и
болезненность в эпигастрии, особенно
в зоне проекции поджелудочной железы.
При этом определяются следующие
болезненные зоны и точки (см. рис.):
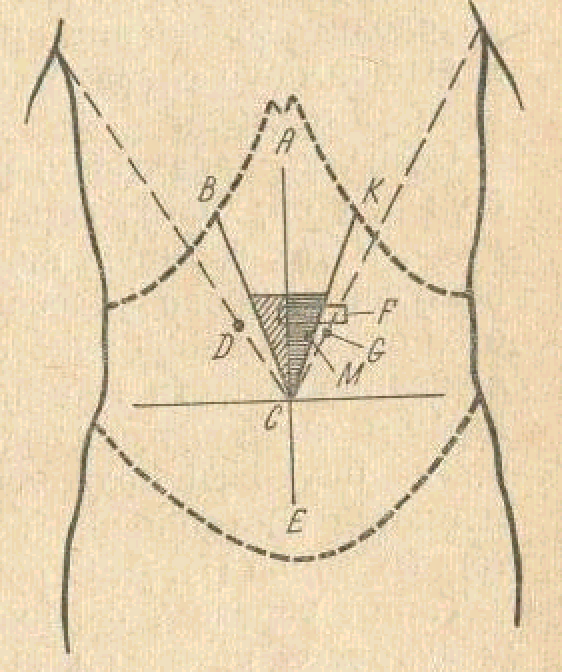
—
зона Шоффара (АВС) – при поражении
головки ПЖ;
—
точка Дежардена (D)
–
при поражении головки ПЖ;
—
зона Губергрица – Скульского (АСК) –
при поражении тела ПЖ;
—
точка Губергрица (G)
– аналогична точке Дежардена, но
расположена слева – при воспалении
хвоста ПЖ;
—
точка Мейо –Робсона (М) – расположена
на границе наружной и средней трети
линии, соединяющей пупок и середину
левой реберной дуги – при воспалении
хвоста ПЖ;
—
симптом Мейо-Робсона – область левого
реберно-позвоночного угла – при
воспалении тела и хвоста ПЖ;
—
симптом Кача-гиперэстезия в зоне
иннервации VIII
грудного сегмента слева.
При
глубокой пальпации примерно у 50% можно
пропальпировать патологически измененную
поджелудочную железу (F).
Она расположена на 4-5 см выше пупка или
на 2-3 см выше большой кривизны желудка
и представляет собой горизонтальный,
уплотненный, резко болезненный тяж.
Боль может иррадиировать в спину. При
наличии кист ПЖ или псевдотуморозной
формы хронического панкреатита можно
пропальпировать опухолевидные
образования, связанные с ПЖ.
Источник
Классификация
хронического панкреатита
Существует множество
классификаций хронического панкреатита.
Единой, общепринятой классификации
нет. В Республике Беларусь наиболее
часто пользуются классификацией
А.Л.Гребенева (1982).
I.
По этиологическому признаку.
1. Первичный
хронический панкреатит – первичный
воспалительно-дистрофический процесс
в ПЖ.
2. Вторичный
хронический панкреатит – развивается
на фоне других заболеваний органов
пищеварения (желчнокаменная болезнь,
дуодениты, гастриты и др.)
II.
По особенностям клиники.
1. Полисимптомная
форма (в том числе хронический
рецидивирующий панкреатит).
2. Болевая форма.
3. Псевдоопухолевая
форма.
4. Диспептическая
форма.
5. Латентная
(бессимптомная) форма.
III.
По течению заболевания.
1. Легкой степени
(I
стадия, начальная).
2. Среднетяжелого
течения (II
стадия).
3. Тяжелой степени
(III
стадия, терминальная, кахектическая).
Клиническая
картина при обострении хронического
панкреатита
в начальном периоде характеризуются
следующей симптоматикой.
Боли
ведущий признак обострения хронического
панкреатита. Боль появляется достаточно
рано. Локализация болей может быть
различной. При наличии воспалительного
процесса в области головки поджелудочной
железы боли ощущаются в правой части
надчревной области в панкреатической
точке Дежардена в месте впадения
Вирсунгова протока в 12-перстную кишку.
Точка Дежардена располагается на 6 см
выше пупка по линии, соединяющей пупок
с правой подмышечной впадиной. Боль так
же может локализироваться в
панкреато-дуаденальной зоне Шоффара –
вместе проекции головки поджелудочной
железы. Эта зона расположена между
передней срединной линией и биссектрисой
угла, образованного передней срединной
линией и горизонтальной линией,
проведенной через пупок, поднимаясь
вверх на 5-6 см. При вовлечении в процесс
тела поджелудочной железы боли
локализуются в надчревной области в
зоне Губергрица – Скульского. Эта зона,
симметрична зоне Шоффара. При поражении
хвоста ПЖ боль локализуется в левом
подреберье, иррадиирует влево и вверх
от VI
грудного до I
поясничного позвонков. При тотальном
поражении ПЖ боль локализуется по всему
эпигастрию и носит опоясывающий характер.
Иррадиируют эти
боли в область VI-XI
грудных позвонков.
Чаще боли появляются
после обильной еды, особенно после
жирной, жаренной пищи, приема алкоголя,
шоколада.
Достаточно часто
боли возникают натощак или через 3-4 часа
после еды.
При голодании боли
успокаиваются, поэтому многие больные
мало едят и, соответственно, худе6ют.
Обычно до обеда
боли беспокоят мало, после обеда
усиливаются или появляются, если их не
было, и достигаются наибольшей
интенсивности вечером.
По характеру боли
могут быть давящими, жгучими, сверлящими.
Усиливаются в положении лежа, уменьшаются
в положении сидя с наклоном туловища
вперед (уменьшается раздражение
солнечного сплетения). Или при приведении
к животу согнутых в коленях ног. Это
может быть вынужденным положением
больного.
Панкреатическая
диспепсия.
Характерное проявление хронического
панкреатита, наиболее часто встречается
при обострении заболевания или тяжелом
его течении, а так же при секреторной
недостаточности поджелудочной железы.
Проявления:
— повышенное
слюноотделение;
-отрыжка воздухом
или съеденной пищей;
— упорная тошнота;
— рвота, порой
многократная, не вызывающая облегчения
состояния, а порой – усиливающая боли;
— потеря аппетита;
— отвращение к
жирной пище.
Интоксикация
и общепатологические симптомы:
— умеренная,
субфебриальная лихорадка (при выраженном
обострении заболевания);
— слабость;
— потливость;
— снижение
работоспособности;
— астенизация,
депрессия.
Осмотр
Положение больного
может быть активным или вынужденным –
сидя, наклонившись вперед с прижатыми
к животу согнутыми ногами, иногда —
коленно-локтевое положение.
В терминальной
стадии, при кахексии – может быть
пассивным.
Изменения кожных
покровов.
При увеличении
головки ПЖ в случае сдавления желчных
протоков выявляют желтушность кожи,
склер и слизистых оболочек.
Характерны так
называемые «цветные» кожные симптомы
хронического панкреатита:
— симптом Грота –
атрофия подкожной жировой клетчатки,
бурый или синюшный оттенок кожи в области
проекции поджелудочной железы — результат
выхода агрессивных ферментов за пределы
поджелудочной железы;
— симптом Мандора
– фиолетовые пятна на лице;
— симптом Холстеда
– цианоз передней брюшной стенки;
— симптом Грея –
Тернера – цианоз боковых стенок живота,
особенно левой;
— симптом Кулена
– Джонсона – желтовато-цианотичный
оттенок кожи в области пупка.
Визуально можно
определить ограничение дыхательных
экскурсий живота в эпигастрии.
Пальпация
живота
При пальпации
живота определяется резистентность
брюшной стенки и болезненность в
эпигастрии, особенно в зоне проекции
поджелудочной железы.
При этом
определяются следующие болезненные
зоны и точки (см. рис.):
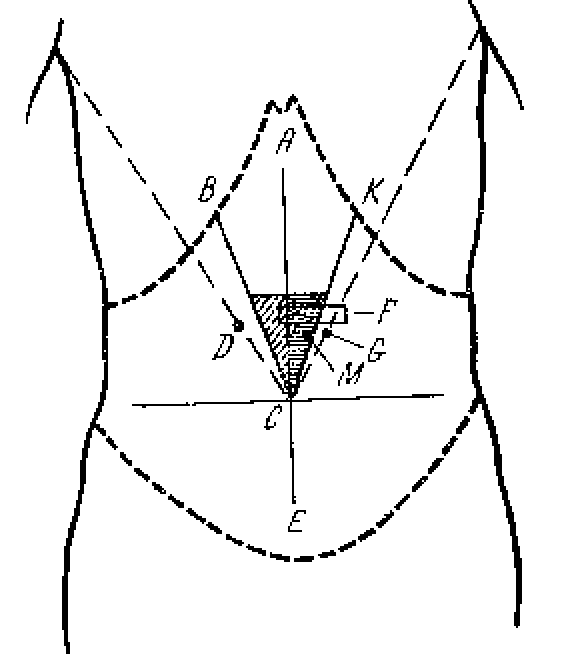
— зона Шоффара
(АВС) – при поражении головки ПЖ;
— точка Дежардена
(D)
– при поражении
головки ПЖ;
— зона Губергрица
– Скульского (АСК) – при поражении тела
ПЖ;
— точка Губергрица
(G)
– аналогична точке Дежардена, но
расположена слева – при воспалении
хвоста ПЖ;
— точка Мейо –Робсона
(М) – расположена на границе наружной
и средней трети линии, соединяющей пупок
и середину левой реберной дуги – при
воспалении хвоста ПЖ;
— симптом Мейо-Робсона
– область левого реберно-позвоночного
угла – при воспалении тела и хвоста ПЖ;
— симптом
Кача-гиперэстезия в зоне иннервации
VIII
грудного сегмента слева.
При глубокой
пальпации примерно у 50% можно пропальпировать
патологически измененную поджелудочную
железу (F).
Она расположена на 5-6 см выше пупка или
на 2-3 см выше большой кривизны желудка
и представляет собой горизонтальный,
уплотненный, резко болезненный тяж.
Боль может иррадиировать в спину. При
наличии кист ПЖ или псевдотуморозной
формы хронического панкреатита можно
пропальпировать опухолевидные
образования, связанные с ПЖ.
Источник