Классификация панкреатита и панкреонекроза

Острый панкреонекроз — тяжелое заболевание, характеризующееся безвозвратной гибелью клеток поджелудочной железы и потерей ее функций. Является осложнением выраженного воспалительного процесса в тканях органа. Развивается под действием множества неблагоприятных факторов, отличается высокой летальностью — 40-70%. Возраст и половая принадлежность при развитии патологии несущественны: подвержены заболеванию в одинаковой мере и ребёнок, и взрослый. Смерть наступает в связи с необратимым процессом тотального отмирания клеток.
Что такое панкреонекроз поджелудочной железы
Панкреонекроз — необратимое разрушение тканей поджелудочной железы на фоне острого воспалительного процесса в них. Обычно осложняет острый панкреатит, но встречается как самостоятельное заболевание. Характеризуется быстрым течением и большим объемом повреждений. Код по МКБ — к.86.8.1.
70% случаев приходится на молодой возраст и имеет алкогольный генез. В 1% случаев провоцирует развитие острого живота, а в дальнейшем возникает перитонит. Главная опасность — возникновение полиорганной недостаточности.
Течение острого панкреонекроза характеризуется несколькими этапами развития:
- шок с нарушением всех функций органа;
- некроз паренхимы с последующим инфицированием;
- образование абсцессов, забрюшинной флегмоны.

Инфицирование вызывает патологическая микрофлора кишечника, что может быть следствием длительно существующей кишечной непроходимости.
На протяжении любого этапа заболевание протекает тяжело. Единая тактика лечения не разработана, но существует высокая смертность и частое развитие гнойно-септических осложнений.
Классификация панкреонекроза
Классификация составлена с учетом:
- стадий некроза;
- площади пораженных тканей железы;
- возникающих осложнений.
Распространенность патологического процесса в железе различна. Встречается несколько типов:
- локальный (мелкоочаговый) — захватывает одну анатомическую часть поджелудочной железы (головку, тело или хвост);
- среднеочаговый;
- крупноочаговый;
- тотальный (диффузный) тип — развивается во всех структурах; затрагиваются ткани, сосуды, крупные секреторные протоки.
Некроз распространяется на весь орган с переходом на забрюшинную клетчатку. Состояние пациента при тотальном панкреонекрозе прогрессивно ухудшается на протяжении 1-3 суток даже при интенсивном лечении.
Классификация по глубине поражения:
- Поверхностный панкреонекроз локализуется в верхних слоях ткани железы. При избыточном количестве ферментов происходит разрыв протоков, их содержимое заполняет пространство между капсулой и самим органом. В этих местах развивается некроз.
- Глубокий — вызывает полную дистрофию и омертвление тканей.
По характеру течения выделяют несколько видов панкреонекроза:
- Абортивный — характеризуется интерстициальным отеком на месте разрушенных клеток, со временем развиваются воспалительный процесс и гипертермия. Выздоровление происходит спонтанно или после лекарственной терапии.
- Прогрессирующий — активные ферменты агрессивно действуют на ткань, вызывая самопереваривание (аутолиз). В организме последовательно происходят тяжелые изменения: нарушение гемодинамики, развитие панкреатогенного шока, функциональной недостаточности паренхиматозных органов, постнекротических и гнойных осложнений.
- Регрессирующий — около 50% скопившегося поджелудочного сока рассасывается на протяжении месяца самопроизвольно, остальная жидкость участвует в образовании псевдокист. Со временем происходит их обратное развитие и деформация прилегающих к железе органов – желчного пузыря, луковицы двенадцатиперстной кишки, желудка.
- Рецидивирующий панкреонекроз со временем возникает у мужчин, злоупотребляющих алкоголем. На фоне хронического процесса в тканях поджелудочной железы развиваются поликистозные, склеротические изменения, формируется рубцовый стеноз панкреатического протока.
- Молниеносный — симптомы нарастают на протяжении нескольких часов: из-за тяжелых нарушений в сосудах поджелудочной железы развивается токсемия (отравление токсинами), из-за обилия нервных окончаний в паренхиме – болевой шок. В 85% случаев прогноз — неблагоприятный.

По наличию инфекционного процесса панкреонекроз может подразделяться на 2 группы:
- стерильный (асептический);
- инфицированный.
Установление имеющейся инфекции очень важно при выборе тактики лечения.
При инфицированном панкреонекрозе происходит быстрое распространение в организме инфекционного агента с кровотоком, развитие инфекционно-токсического шока, из которого в большинстве случаев пациента вывести не удается.
При стерильном панкреонекрозе в некротизированных тканях инфекция отсутствует. Это дает возможность избежать осложнений в процессе лечения. Выделяют 3 его вида:
- геморрагический панкреонекроз — развивается в течение нескольких часов, причиной смерти являются острые массивные кровопотери;
- жировой — его развитие происходит в течение 5 суток, выживаемость выше;
- смешанный, или деструктивный — самая распространенная форма, происходит гибель паренхимы, жировой и соединительной тканей.
Любой из них развивается в результате некротического воспалительного процесса: его итогом является омертвение клеток и безвозвратная потеря части или всего органа. Изменениям подвержены ткани самой поджелудочной железы, окружающая жировая клетчатка, близлежащие органы.
Виды заболевания и методы диагностики
Геморрагический панкреонекроз очень опасный, может вызвать гибель человека в течение суток. Его простонародное название — гангрена: происходит разложение тканей, их гниение. Установлено, что не всегда алкоголизм вызывает развитие этого вида панкреонекроза. Часто достаточно однократного употребления алкоголя в сочетании с жирной пищей, чтобы внезапно развился аутолиз — начала гнить плоть и разлагать все органы и системы, оказывая на них отравляющее действие изнутри.

Причина геморрагического панкреонекроза — агрессивное воздействие ферментов поджелудочной железы на собственные ткани. Его развитие происходит под воздействием большого количества протеаз — ферментов, расщепляющих белки. Один из них — эластаза — воздействует на стенки сосудов, разрушая их с образованием кровоизлияний.
Патанатомия: орган равномерно увеличен, отёчный, имеется множество участков некроза в разных частях железы — это крупноочаговый вид патологии. Гистология — наблюдается отек паренхимы с кровоизлияниями.
При несвоевременном проведении интенсивной терапии орган может разложиться полностью из-за быстрого распада клеток и тканей под влиянием нарастающего количества протеолитических ферментов.
Жировой панкреонекроз развивается, когда в больших количествах синтезируется липаза, разрушающая жировую ткань железы. Развивается постепенно, в течение нескольких дней. При своевременном оказании неотложной помощи протекает более благоприятно, по сравнению с геморрагическим процессом.
Смешанный панкреонекроз — наиболее тяжелый вид заболевания: разрушаются все виды тканей: белковая, жировая.
Диагностика
Важна своевременная диагностика при подозрении на панкреонекроз. Она основывается:
- на жалобах;
- анамнезе заболевания;
- лабораторных исследованиях;
- функциональных методах.
Лабораторные методы включают анализы крови:
- общеклинический (лейкоцитоз, повышенная СОЭ, зернистость нейтрофилов, высокий гематокрит из-за обезвоживания);
- биохимические (высокое содержание ферментов, положительный С-реактивный белок, превышающие норму аминотрансферазы — АЛТ, АСТ);
- сахар (делается повторно, в динамике).

К функциональным методам относятся:
- УЗИ — ультразвуковое исследование поджелудочной железы и органов брюшной полости;
- КТ — компьютерная томография;
- МРТ — магнитно-резонансная томография;
- пункция имеющихся образований;
- диагностическая лапароскопия.
В первую очередь из этих исследований проводится УЗИ. Гастроэнтеролог может назначить другие дополнительные методы, объяснит, почему их необходимо провести. Отзыв специалиста поможет сориентироваться в многочисленных анализах и методах обследования.
Стадии болезни
Болезнь проходит в своем развитии несколько стадий:
- Первая — токсемия: в тканях поджелудочной железы начинают свое развитие и размножение патогенные микроорганизмы, проникающие из кишечника. Их резкое увеличение ведет к еще большему отравлению продуктами жизнедеятельности этих бактерий, что проявляется выраженными симптомами интоксикации. Продолжительность стадии — около недели.
- На второй стадии образуются абсцессы в самой железе либо тканях окружающих органов.
- Третья стадия характеризуется образованием гнойников (флегмоны) в жировой ткани и забрюшинной клетчатке.
Панкреонекроз — тяжелейшее состояние, поэтому при нарушении самочувствия и появлении болей в животе должен обязательно проконсультировать врач, выбрать правильную тактику лечения, учитывая самочувствие пациента. При острых болях и диспепсии необходимо вызвать скорую помощь, чтобы не пропустить опасную патологию. Больного госпитализируют в хирургическое или реанимационное отделение, где проводятся неотложные мероприятия, направленные на то, чтобы:
- подавить процессы самопереваривания в поджелудочной железе;
- купировать болевой симптом;
- ликвидировать токсемию;
- предупредить развитие гнойно-септических осложнений.
Применяются экстракорпоральные методы детоксикации, среди них – перитонеальный диализ, имеющий хороший отзыв специалистов.
При необходимости, проводится операция, удаляется некротический очаг. Частичную резекцию, если процесс очаговый, или полное удаление поджелудочной железы необходимо сделать при выявлении инфицирования. Прогноз в 50% случаев — неблагоприятный. Причины смерти:
- острая почечно-печеночная недостаточность;
- дыхательная;
- сердечно-сосудистая.
Они развиваются под воздействием выраженной интоксикации, обусловленной гнойным перитонитом.
В 60% случаев развивается сахарный диабет как осложнение панкреонекроза. Эти состояния взаимосвязаны: если пациент-диабетик и не соблюдает диету, повторный приступ панкреатита у него вызовет острые некротические изменения в поджелудочной железе.
Чем раньше и активнее удалось начать лечение, тем выше шансы на спасение больного.
Список литературы
- Бондарчук О.И., Кадощук Т.А. Лапароскопическое дренирование брюшной полости при панкреонекрозе. В материалах IX конференции хирургов-гепатологов России и стран СНГ, Санкт-Петербург. Анналы хирургической гепатологии. 2002г. № 1 стр. 187–188.
- Брехов Е.И., Миронов А.С. Современные технологии в диагностике и лечении панкреонекроза. В материалах юбилейной конференции, посвященной 10-летию деятельности Общества эндоскопических хирургов России «Обеспечение безопасности эндохирургических операций». Эндоскопическая хирургия 2006 г. № 1 стр. 24.
- Циммерман Я. С. Очерки клинической гастроэнтерологии. Пермь: Изд-во Пермского ун-та, 1992 г. стр. 336.
Источник
Острый
панкреатит.
Острый
панкреатит –
острое
асептическое воспаление поджелудочной
железы, основу которого составляют
процессы аутоферментативного некробиоза
и некроза органа.
Заболеваемость
острым панкреатитом в последние годы
неуклонно растёт. Больные с этой
патологией составляют около 15-20% в
структуре хирургического стационара.
Острый панкреатит носит тяжёлый
деструктивный характер. Результаты
лечения неутешительны – смертность
составляет 2,0 на 1000 населения.
Острый
панкреатит – полиэтиологическое
заболевание.
Выделяют
4 взаимосвязанные группы причин острого
панкреатита: механические, нейрогуморальные,
токсико-аллергические, алиментарные.
Механические
– все виды виды окклюзии главного
панкреатического протока – вколоченные
камни, рубцовые стриктуры, опухоли,
дуодено-панкреатический рефлюкс.Нейрогуморальные
– нарушения жирового обмена, системные
заболевания сосудов, нарушения
кровообращения.Токсикоаллергические
– инфекционные.Алиментарные
– в т.ч. алкогольные.
Классификация
острого панкреатита по Савельеву с
учётом Атлантской.
По
форме:
1.
Отёчный (интерстициальный) острый
панкреатит.
2.
Панкреонекроз (стерильный).
По
характеру поражения панкреонекроз
бывает:
1.
Геморрагический.
2.
Жировой.
3.
Смешанный.
По
масштабу поражения:
1.
Мелкоочаговый.
2.
Крупноочаговый.
3.
Субтотальный.
4.
Тотальный.
По
течению:
1.
Абортивный.
2.
Прогрессирующий.
3.
Молниеносный.
Периоды
болезни:
1.
Период гемодинамических нарушений
(коллапс, шок) 1-3 суток.
2.
Период недостаточности паренхиматозного
органа 5-7 суток.
3.
Период гнойных осложнений.
Осложнения
острого панкреатита.
1.
Перипанкреатический инфильтрат.
2.
Инфицированный панкреонекроз.
3.
Панкреатогенный абсцесс.
4.
Псевдокисты (инфицированные, стеариновые).
5.
Перитонит – ферментативный, бактериальный.
6.
Септическая флегмона забрюшинной
клетчатки.
7.
Механическая желтуха.
8.
Аррозивные кровотечения.
Патогенез
острого панкреатита.
Под
действием этиологического фактора из
клеток выделяется:
цитокиназа
→ трипсиноген
→ трипсин
→каллекринин
→ кининоген
→ кинин
(брадикинин)
→ нарушениекровоснабжения
→ ишемия
→ выпотеваниежидкостнойчастикровииформенныхэлементов
(геморрагическийпанкреонекроз)
→трипсиноваяфаза.
Из
разрушенных клеток выделяется липаза,
которая активируется желчными кислотами
и воздействует на нейтральные жиры с
образованием жирных кислот, которые
объединяются с Са2+ образуя участки
стеатонекроза (жировой панкреонекроз).
Если выражены оба звена – смешанный
панкреонекроз.
Клиническая
картина.
Основные
симптомы острого панкреатита – боль,
рвота и метеоризм (триада Мондора).
Боль
интенсивная, постоянная, с локализацией
в эпигастрии, иногда в левом подреберье.
Часто она носит опоясывающий характер
(чувство давящего обруча).
Одновременно
с болями развивается многократная,
мучительная, не приносящая облегчения
рвота провоцируемая приёмом пищи или
воды – при этом рвотные массы никогда
не носят застойного характера. Характерна
гипертермия до умеренных цифр, цианоз
лица и конечностей. Цианоз в виде
фиолетовых пятен на лице – симптом
Мондора, пятна цианоза на боковых стенках
живота – симптом Грея Тёрнера, цианоз
околопупочной области – симптом
Грюнвальда.
При
осмотре живота отмечается его вздутие,
пальпация болезненна. Пальпация в
поясничной области- особенно в левом
рёберно-позвоночном углу – симптом
Мейо-Робсона.При пальпации определяется
ригидность мышц передней брюшной стенки,
вплоть до мышечного дефанса при
перитоните. Болезненная резистентность
передней брюшной стенки в проекции ПЖЖ
– симптом Керте.
Симптом
Воскресенского – невозможность
определить пульсацию брюшного отдела
аорты вследствие увеличения ПЖЖ и отёка
забрюшинной клетчатки. Нередко положителен
симптом Щёткина-Блюмберга.
Лабораторная
диагностика:
Строится
на определении уровня α-амилазыкрови,
липазы крови, диастазы мочи. В ОАК
характерен умеренный лейкоцитоз.
Инструментальная
диагностика:
Информативно
УЗИ, КТ, РХПГ, лапароскопия, до сих пор
не утратило актуальности рентгенисследование.
Консервативная
терапия направлена на:
—
подавление секреции поджелудочной
железы, желудка и двенадцатиперстной
кишки;
—
снижение ферментной токсинемии;
—
ликвидация гиповолемии, водно-электролитных
и метаболических расстройств;
—
устранение гипертензии в желчевыводящих
и панкреатических путях;
—
улучшение реологических свойств крови
и минимизация реологических расстройств;
—
борьба с гипоксемией;
—
лечение пареза ЖКТ;
—
купирование болевого синдрома.
Хирургическое
лечение.
При
остром панкреатите показано при развитии
перитонита или других осложнений. В
случае интерстициального панкреатита
или стерильного панкреонекроза
осложнённых ферментативным перитонитом
– показана лапароскопическая санация
и дренирование брюшной полости. Резекцию
ПЖЖ при панкреонекрозе выполняют в
случае полного некроза в области хвоста
или тела ПЖЖ на фоне стабильного состояния
больного (отсутствие признаков шока).
Патологическая
анатомия поджелудочной железы (жировой
панкреонекроз).
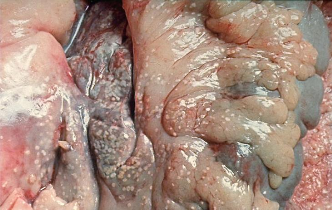
Патологическая
анатомия поджелудочной железы
(гемморагический панкреонекроз).
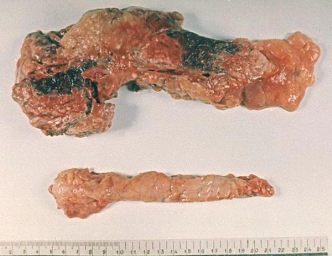
Патологическая
анатомия поджелудочной железы (киста).
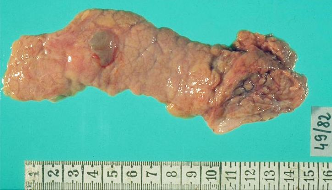
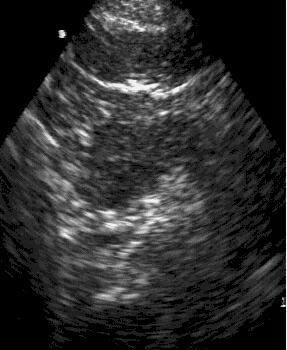
Визуализация
поджелудочной железы при остром
панкреатите. УЗИ.
Компьютерная
томография. Микроабсцессы
поджелудочной железы.
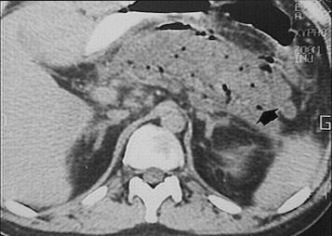
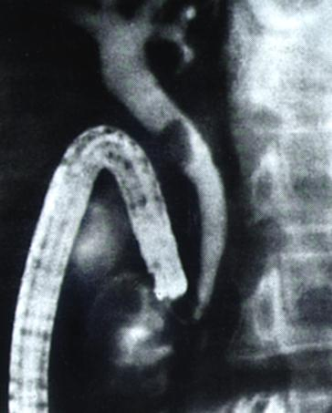
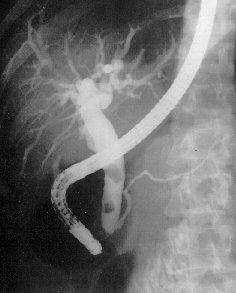
Диагностика
острого панкреатита. ЭРХПГ.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Подписывайся на канал в ЯндексДзен
Панкреонекроз: что это такое, по каким причинам развивается, какие имеет клинические признаки и методы лечения? Этими вопросами задается каждый, кому был поставлен этот диагноз.
Что нужно знать о состоянии и как не допустить развития серьезных осложнений?
Но, прежде чем начать, ставим лайки и подписываемся на канал. Спасибо!
Панкреонекроз — что это?
Панкреонекрозом называют деструктивную патологию поджелудочной железы, которая развивается как особо тяжелое осложнение острого панкреатита.
Состояние приводит к дисфункциям или полному прекращению работы двух и более систем органов в человеческом организме.
В ходе развития болезни происходит стремительное отмирание тканей и клеток железы, которое сопровождается воспалением. В результате поджелудочная железа разрушается и перестает функционировать, что сопровождается тяжелейшими клиническими проявлениями.
Классификация панкреонекроза
В зависимости от распространенности разрушающего процесса, панкреонекроз разделяют на:
- ограниченный (мелкоочаговый, среднеочаговый и крупноочаговый);
- распространённый (субтотальный, при котором поражено 75-90% железы (полинекроз) и тотальный, при котором разрушена вся поджелудочная железа).
По течению болезни выделяют:
Абортивный панкреонекроз
Отличительным признаком данной формы панкреатического некроза является интерстициальный отек, развивающийся вокруг разрушенных клеток. Процесс сопровождается гипертермией и воспалением. Лечение этой формы проводится медикаментозно.
Прогрессирующий панкреонекроз
Ферменты, продуцируемые поджелудочной железой, поступая из промежуточного русла лимфы и кровотока, оказывают негативное воздействие на ткань. Последовательно в организме происходят следующие изменения:
- нарушение гиподинамии;
- развитие панкреатогенного шока;
- развитие функциональной недостаточности паренхиматозных органов;
- осложнения гнойного и постнекротического характера.
Рецидивирующий панкреонекроз
Заболевание характерно для пациентов в возрасте 35-45 лет, преимущественно мужчин, однако может наблюдаться у лиц всех возрастов, злоупотребляющих алкоголесодержащими напитками. Данная форма является острой патологией, которая возникает вследствие различных хронических процессов.
Молниеносный панкреонекроз.
Мгновенно развивающаяся форма заболевания. Происходит стремительная интоксикация организма, развивается панкреатический шок. В 90% случаев шансы выжить равны 5-10%.
В зависимости от наличия в органе инфекционных агентов, болезнь разделяют на:
- стерильный;
- инфицированный.
Стерильный пенкр некроз разделяют на 3 формы:
- Жировой панкреонекроз, который характеризуется воспалительным процессом и стремительным формированием инфильтрата. Поджелудочная железа увеличивается, ее поверхность приобретает бугристость и имеет серо-желтые некрозные очаги, иногда соединяющиеся между собой. Клетки представляют собой массу без определенной структуры, при исследовании не дифференцируются. В полости брюшины может скапливаться жидкость. После снижения интенсивности воспалительного процесса вокруг очагов некроза образуется соединительнотканная капсула.
- Панкреонекроз геморрагический. Наиболее тяжелая форма панкреонекроза, для которой характерно стремительное развитие и сопровождение внутренним кровотечением. При данной форме наблюдается необратимое отмирание тканей и клеток железы. Развитие геморрагического некроза связано с негативным воздействием основных панкреатических ферментов. Орган равномерно увеличивается, приобретает тёмный красный цвет с иссине-черным оттенком. Некроз геморрагический является крупноочаговым, при котором в процесс вовлечены 2 и более участков органа.
- Смешанная форма панкреонекроза.
Механизм развития панкреонекроза
О начальном этапе панкреонекроза можно судить задолго до проявления первых клинических признаков.
Развитие патологии происходит в 3 стадии:
- Токсемия. После воздействие фактора-провокатора на железу наблюдается усиление секреции органа и растяжение железных протоков. В результате этого давление в нем растет и запускается процесс отмирания. Другими словами, железа начинает переваривание самой себя. При активизации липазы некро зу подвергаются жировые клетки (жировой паранекроз). При активизации эластазы наблюдается разрушение сосудов (геморрагический некроз).
- Абсцесс. На этом этапе развивается воспаление железы, которое далее распространяется на соседние органы, образуя гнойные полости.
- Формирование гнойных очагов. Завершающий этап развития патологии, по достижении которого благоприятный прогноз маловероятен.
Причины развития
Развитие патологии является следствием:
- хронического алкоголизма или чрезмерного употребления алкоголесодержащих напитков;
- язвенной болезни двенадцатиперстной кишки, желудка;
- нарушения режима питания, а именно регулярного переедания;
- инфекционных и вирусных болезней;
- желчекаменной болезни;
- перенесенных ранее операций;
- рака;
- травматизации живота.
Симптомы панкреонекроза
Симптомы панкреоза практически невозможно спутать с проявлениями иных заболеваний. Болезнь характеризуется болью, тошнотой, рвотой, обезвоживанием, усилением газообразования, признаками общей интоксикации, изменениями цвета кожи.
- Боль
Боль при панкреонекрозе является кардинальным симптомом. Болезненность ощущается в левой части живота с иррадиацией в спину, паховую область, плечо и грудь. Как правило, больной не может указать четко где локализуется болевой синдром и описывает его, как опоясывающий. Интенсивность зависит от течения панкреонекроза. Чем больше разрушений произошло в организме, тем менее интенсивную боль ощущает человек (связано с отмиранием нервных окончаний в органе).
- Чувство тошноты, рвота
После возникновения боли у человека начинается обильная неукротимая рвота, которая не имеет связи с приёмом пищи и не облегчает состояние пациента. Рвотная масса состоит только из желчи с примесью крови.
- Обезвоживание
Рвота, которую невозможно унять, приводит к развитию обезвоживания. Признаками дегидратации при патологии pancreas являются постоянная жажда, сухость кожи и слизистых, образование налета на языке, мочеиспускание становится редким и скудным (часто моча очень темная) вплоть до полного прекращения мочевыделения.
- Интоксикация
Токсины, которые циркулируют в кровотоке, приводят к стремительному отравлению всего организма. Интоксикация проявляется слабостью, сердцебиение учащается, дыхание становится поверхностным, АД значительно снижается. Температура при интоксикации достигает субфебрильных значений. Воздействие токсинами на мозг приводит к развитию энцефалопатии.
- Изменение цвета кожи
При незначительной интоксикации панкреас выбрасывает в кровь вещества, расширяющие сосуды, что способствует гиперемии (покраснению кожи). Далее, когда влияние токсических веществ ярко выраженное, кожа бледнеет, холодеет. Иногда по телу появляются гематомы.
Осложнения
К негативным последствиям панкроза панкреаса относят:
- панкреатогенный перитонит;
- абсцессы;
- тромбозы;
- недостаточность выработки ферментов;
- внутренние кровотечения;
- образование свищей.
Важно: осложнения более чем в 85% случаев приводят к летальному исходу. Важно не допустить развития осложнений и обратиться за медицинской неотложной помощью как можно раньше.
Диагностика
Диагностировать панкреонекроз можно следующими методами:
- сбор анамнеза;
- визуальный осмотр, пальпация;
- клиническое исследование крови, мочи;
- анализ крови АЛТ и АСТ, амилазу;
- УЗИ;
- КТ и МРТ;
- рентгенографическое исследование;
- пункция и бактериологический посев содержимого очага поражения;
- ангиография;
- лапароскопия, холангиопанкреотография ретроградная.
Лечение панкреонекроза
Благоприятный прогноз ожидается лишь в том случае, если лечение панкреатического некроза было проведено своевременно и верно.
Для лечения панкрео некроза используют медикаментозные средства, действие которых направленно на блокировку функций железы.
Для того чтоб избежать развития гнойных процессов назначаются антисептические и антибактериальные препараты. Часто используют иммуностимулирующую терапию.
В случае если медикаментозное лечение панкреонекроза не принесло положительных результатов, а так же в случае позднего обращения за помощью, больному проводят операцию по удалению разрушенных участков органа.
После проведения операции человек должен пожизненно и неукоснительно соблюдать все рекомендации врача, особенно режим питания.
Важно: отклоняться от послеоперационных рекомендаций врача нельзя ни при каких условиях!
Видео — панкреонекроз излечим?
Прогноз после операции
При своевременном лечении смертность больных составляет чуть менее 50%, при лечении тяжелых форм летальность достигает 95%.
Ставим лайки и подписываемся на канал. Спасибо за внимание!
Вам так же может быть интересно:
Что такое хронический панкреатит? Симптомы и лечение
Что такое поверхностный гастродуоденит?
Каковы причины режущей боли внизу живота у женщин?
Причины и лечение газообразования у женщин
Какие существуют болезни кишечника?
Источник

