Классификация острого панкреатита презентация
- Размер: 568.5 Кб
- Количество слайдов: 41
Описание презентации Презентация Острый панкреатит Горфинкель И. В. по слайдам
 Острый панкреатит
Острый панкреатит
 Острый панкреатит — остро протекающее асептическое воспаление поджелудочной железы демаркационного типа, в основе которого лежат некробиоз панкреатоцитов и ферментная аутоагрессия с последующим некрозом и дистрофией железы и присоединением вторичной гнойной инфекции.
Острый панкреатит — остро протекающее асептическое воспаление поджелудочной железы демаркационного типа, в основе которого лежат некробиоз панкреатоцитов и ферментная аутоагрессия с последующим некрозом и дистрофией железы и присоединением вторичной гнойной инфекции.
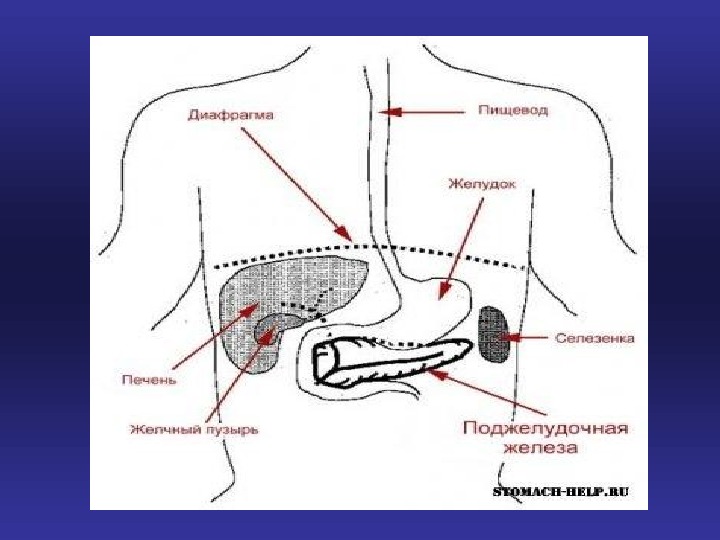
 Анатомия поджелудочной железы • Расположена она в забрюшинном пространстве, в верхней части живота, лежит поперечно по отношению к позвоночнику на уровне 1 и 2-го поясничных позвонков. Различают — головку, тело и хвост. Головка соприкасается с двенадцатиперстной кишкой. Тело покрыто брюшиной, хвост — подходит к воротам селезенки. По всей длине поджелудочной железы от хвоста до головки проходит выводной панкреатический проток (вирзунгов проток), открывающийся в то же устье, что и общий желчный проток на большом сосочке в нисходящей части двенадцатиперстной кишки.
Анатомия поджелудочной железы • Расположена она в забрюшинном пространстве, в верхней части живота, лежит поперечно по отношению к позвоночнику на уровне 1 и 2-го поясничных позвонков. Различают — головку, тело и хвост. Головка соприкасается с двенадцатиперстной кишкой. Тело покрыто брюшиной, хвост — подходит к воротам селезенки. По всей длине поджелудочной железы от хвоста до головки проходит выводной панкреатический проток (вирзунгов проток), открывающийся в то же устье, что и общий желчный проток на большом сосочке в нисходящей части двенадцатиперстной кишки.
 Анатомия поджелудочной железы • Диаметр панкреатического протока в головке 3-4, 8 мм, в теле 2-3, 5 мм, в хвосте 0, 9-2, 4 мм. Ткань поджелудочной железы имеет альвеолярно-трубчатое строение, она разделена соединительной тканью на дольки. В последних расположены ацинусы — клетки вырабатывающие поджелудочный сок. Протоки долек сливаются в более крупные и, наконец, в общий выводной проток.
Анатомия поджелудочной железы • Диаметр панкреатического протока в головке 3-4, 8 мм, в теле 2-3, 5 мм, в хвосте 0, 9-2, 4 мм. Ткань поджелудочной железы имеет альвеолярно-трубчатое строение, она разделена соединительной тканью на дольки. В последних расположены ацинусы — клетки вырабатывающие поджелудочный сок. Протоки долек сливаются в более крупные и, наконец, в общий выводной проток.
 Этиология В основе лежит повреждение ацинозных клеток поджелудочной железы, гиперсекреция панкреатического сока и затруднение его оттока. Заболевание может возникать после травм живота, оперативных вмешательств на органах брюшной полости, острых нарушений кровообращения в поджелудочной железе, интоксикаций, тяжелых аллергических реакций.
Этиология В основе лежит повреждение ацинозных клеток поджелудочной железы, гиперсекреция панкреатического сока и затруднение его оттока. Заболевание может возникать после травм живота, оперативных вмешательств на органах брюшной полости, острых нарушений кровообращения в поджелудочной железе, интоксикаций, тяжелых аллергических реакций.
 Эпидемиология • 4-9 % случаев — среди больных с острыми хирургическими заболеваниями органов брюшной полости. • 25-30 % случаев — у людей с заболеваниями желчевыводящих путей, в том числе желчекаменная болезнь. • 70 % случаев обусловлено употреблением алкоголя.
Эпидемиология • 4-9 % случаев — среди больных с острыми хирургическими заболеваниями органов брюшной полости. • 25-30 % случаев — у людей с заболеваниями желчевыводящих путей, в том числе желчекаменная болезнь. • 70 % случаев обусловлено употреблением алкоголя.
 ПРИЧИННЫЕ ФАКТОРЫ. В настоящее время причинные факторы острого панкреатита принято делить на две основные группы: • Вызывающие затруднение оттока панкреатического сока и внутрипротоковую гипертензию; • Приводящие к первичному поражению ацинарных клеток.
ПРИЧИННЫЕ ФАКТОРЫ. В настоящее время причинные факторы острого панкреатита принято делить на две основные группы: • Вызывающие затруднение оттока панкреатического сока и внутрипротоковую гипертензию; • Приводящие к первичному поражению ацинарных клеток.
 ПРИЧИННЫЕ ФАКТОРЫ. Наиболее тяжелые формы острого панкреатита у человека развиваются при сочетании 3 факторов: • Острой внутрипротоковой гипертензии; • Гиперсекреции; • Внутриканальцевой активации панкреатических ферментов.
ПРИЧИННЫЕ ФАКТОРЫ. Наиболее тяжелые формы острого панкреатита у человека развиваются при сочетании 3 факторов: • Острой внутрипротоковой гипертензии; • Гиперсекреции; • Внутриканальцевой активации панкреатических ферментов.
 МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ ПАНКРЕАТИТА Острый панкреатит (Атланта, 1992) • легкий • тяжелый -стерильный некроз -инфицированный некроз -панкреатический абсцесс -острая ложная киста
МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ ПАНКРЕАТИТА Острый панкреатит (Атланта, 1992) • легкий • тяжелый -стерильный некроз -инфицированный некроз -панкреатический абсцесс -острая ложная киста
 Патогенез • Пусковым механизмом развития является высвобождение из ацинарных клеток поджелудочной железы активированных панкреатических ферментов, обычно присутствующих в виде неактивных проферментов. • Развитие панкреатита ведет к самоперевариванию железы. Его осуществляют липолитические ферменты — фосфолипаза А и липаза, которые выделяются железой в активном состоянии.
Патогенез • Пусковым механизмом развития является высвобождение из ацинарных клеток поджелудочной железы активированных панкреатических ферментов, обычно присутствующих в виде неактивных проферментов. • Развитие панкреатита ведет к самоперевариванию железы. Его осуществляют липолитические ферменты — фосфолипаза А и липаза, которые выделяются железой в активном состоянии.
 Патогенез • Липаза поджелудочной железы не повреждает только здоровые клетки железы. Фосфолипаза А разрушает клеточные мембраны и способствует проникновению в клетку липазы. Освобождение тканевой липазы, которая усиливает расщепление липидов (в том числе липидов клеточной мембраны), ускоряет деструктивные процессы. Из накапливающихся в очаге воспаления ферментов в особенности выраженным деструктивным действием обладает эластаза гранулоцитов.
Патогенез • Липаза поджелудочной железы не повреждает только здоровые клетки железы. Фосфолипаза А разрушает клеточные мембраны и способствует проникновению в клетку липазы. Освобождение тканевой липазы, которая усиливает расщепление липидов (в том числе липидов клеточной мембраны), ускоряет деструктивные процессы. Из накапливающихся в очаге воспаления ферментов в особенности выраженным деструктивным действием обладает эластаза гранулоцитов.
 Патогенез • В результате возникают очаги жирового панкреонекробиоза. Вокруг них в результате воспалительного процесса формируется демаркационный вал, отграничивающий их от неповрежденной ткани. Если патобиохимический процесс ограничивается этим, то формируется жировой панкреонекроз. Если в результате накопления в поврежденных липазой панкреатоцитах свободных жирных кислот р. Н сдвигается до 3, 5-4, 5, то внутриклеточный трипсиноген трансформируется в трипсин.
Патогенез • В результате возникают очаги жирового панкреонекробиоза. Вокруг них в результате воспалительного процесса формируется демаркационный вал, отграничивающий их от неповрежденной ткани. Если патобиохимический процесс ограничивается этим, то формируется жировой панкреонекроз. Если в результате накопления в поврежденных липазой панкреатоцитах свободных жирных кислот р. Н сдвигается до 3, 5-4, 5, то внутриклеточный трипсиноген трансформируется в трипсин.
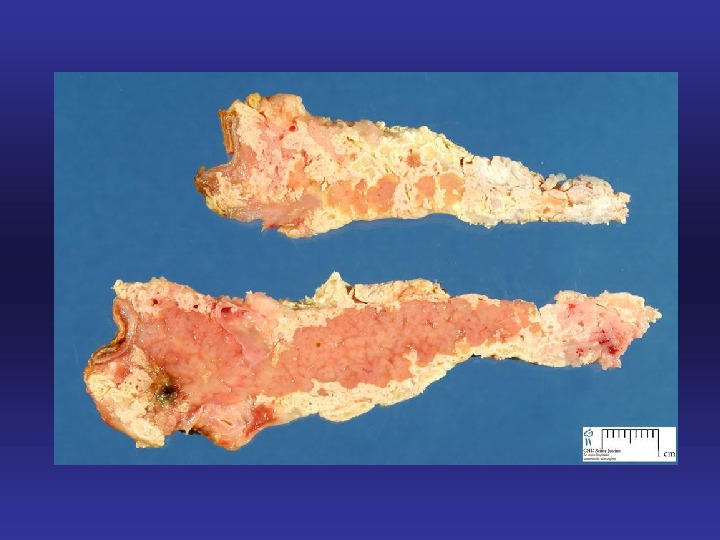
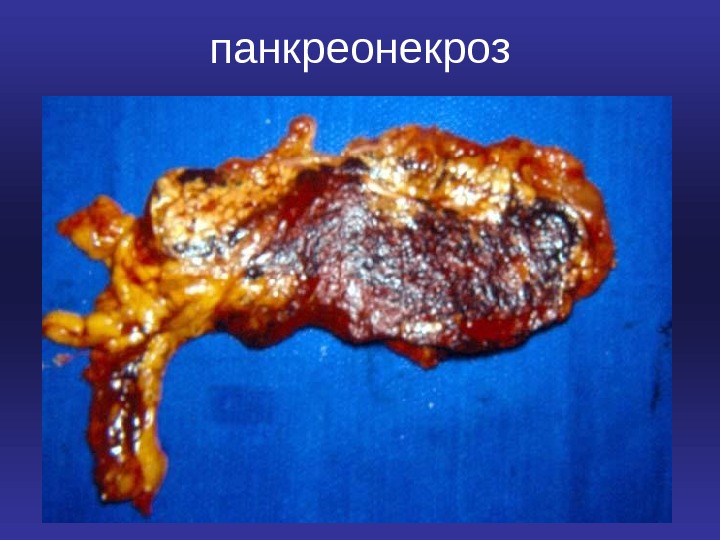 панкреонекроз
панкреонекроз
 Патогенез • Трипсин активирует лизосомные ферменты и протеиназы, что ведет к протеолитическому некробиозу панкреатоцитов. Эластаза лизирует стенки сосудов, междольковые соединительно-тканные перемычки. Это способствует быстрому распространению ферментного аутолиза (самопереваривания) в поджелудочной железе и за ее пределами. • Клинические проявления острого панкреатита зависят от многих факторов – от формы и периода заболевания, степени интоксикации , наличия и характера осложнений и сопутствующих заболеваний.
Патогенез • Трипсин активирует лизосомные ферменты и протеиназы, что ведет к протеолитическому некробиозу панкреатоцитов. Эластаза лизирует стенки сосудов, междольковые соединительно-тканные перемычки. Это способствует быстрому распространению ферментного аутолиза (самопереваривания) в поджелудочной железе и за ее пределами. • Клинические проявления острого панкреатита зависят от многих факторов – от формы и периода заболевания, степени интоксикации , наличия и характера осложнений и сопутствующих заболеваний.
 СИМПТОМАТИКА • Наиболее постоянным симптомом острого панкреатита является интенсивная боль, как правило, выраженная в области собственно эпигастрии, по ходу поджелудочной железы, возникающая внезапно, появляющаяся нередко после пищевой перегрузки, часто иррадиирующая в спину, в правую, левую или обе лопатки, левый реберно-позвоночный угол, левое надплечье. Иногда боль нарастает постепенно, имеет схваткообразный характер и не очень интенсивна.
СИМПТОМАТИКА • Наиболее постоянным симптомом острого панкреатита является интенсивная боль, как правило, выраженная в области собственно эпигастрии, по ходу поджелудочной железы, возникающая внезапно, появляющаяся нередко после пищевой перегрузки, часто иррадиирующая в спину, в правую, левую или обе лопатки, левый реберно-позвоночный угол, левое надплечье. Иногда боль нарастает постепенно, имеет схваткообразный характер и не очень интенсивна.
 СИМПТОМАТИКА • Вторым по частоте (80-92% больных) симптомом острого панкреатита является повторная, не приносящая облегчения рвота, которая обычно появляется сразу же вслед за болью (но может и предшествовать ей) и сопровождается, как правило, постоянной тошнотой. Температура тела вначале нормальная или субфебрильная. Характерны «ножницы» – отставание температуры тела от частоты пульса
СИМПТОМАТИКА • Вторым по частоте (80-92% больных) симптомом острого панкреатита является повторная, не приносящая облегчения рвота, которая обычно появляется сразу же вслед за болью (но может и предшествовать ей) и сопровождается, как правило, постоянной тошнотой. Температура тела вначале нормальная или субфебрильная. Характерны «ножницы» – отставание температуры тела от частоты пульса

 Лабораторная и инструментальная диагностика • Биохимические тесты • Для диагностики производятся индикаторные (амилаза, трансаминазы) и патогенетические (липаза, трипсин) биохимические тесты. • По уровню сывороточной рибонуклеазы (РНАзы) оценивают фазу острого деструктивного панкреатита.
Лабораторная и инструментальная диагностика • Биохимические тесты • Для диагностики производятся индикаторные (амилаза, трансаминазы) и патогенетические (липаза, трипсин) биохимические тесты. • По уровню сывороточной рибонуклеазы (РНАзы) оценивают фазу острого деструктивного панкреатита.
 Лабораторная и инструментальная диагностика • УЗИ. При ультразвуковом исследовании обнаруживают снижение эхогенности паренхимы железы. • Компьютерная томография (КТ) имеет преимущество перед ультразвуковым исследованием, так как обеспечивает лучшую специфическую визуализацию ткани поджелудочной железы и ретроперитонеальных образований
Лабораторная и инструментальная диагностика • УЗИ. При ультразвуковом исследовании обнаруживают снижение эхогенности паренхимы железы. • Компьютерная томография (КТ) имеет преимущество перед ультразвуковым исследованием, так как обеспечивает лучшую специфическую визуализацию ткани поджелудочной железы и ретроперитонеальных образований
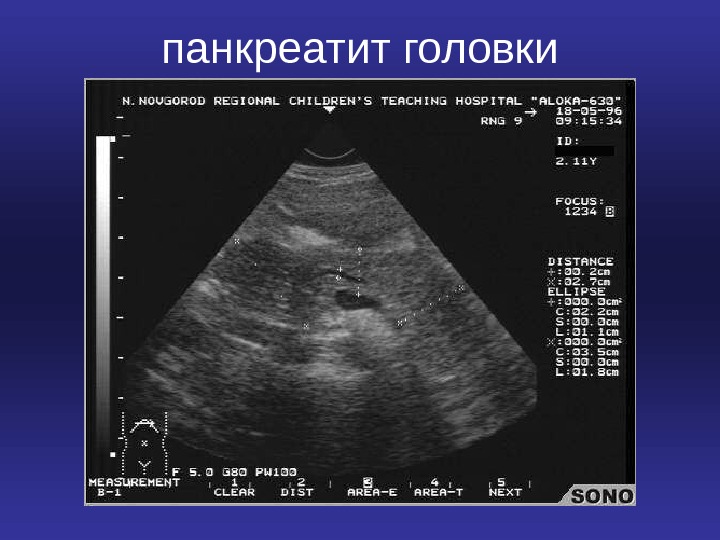 панкреатит головки
панкреатит головки
 Лабораторная и инструментальная диагностика • Ядерно-магнитный резонанс (ЯМР) позволяет оценить уровень тканевого метаболизма, наличие ишемии, некроз панкреатоцитов. Это важно при оценке течения заболевания до развития тяжелых состояний и осложнений. • Лапароскопия позволяет уточнить форму и вид заболевания, диагностировать панкреатогенный перитонит, парапанкреатический инфильтрат, деструктивный холецистит (как сопутствующее заболевание) и найти показания к лапаротомии.
Лабораторная и инструментальная диагностика • Ядерно-магнитный резонанс (ЯМР) позволяет оценить уровень тканевого метаболизма, наличие ишемии, некроз панкреатоцитов. Это важно при оценке течения заболевания до развития тяжелых состояний и осложнений. • Лапароскопия позволяет уточнить форму и вид заболевания, диагностировать панкреатогенный перитонит, парапанкреатический инфильтрат, деструктивный холецистит (как сопутствующее заболевание) и найти показания к лапаротомии.
 Консервативное лечение • Показано голодание. • Терапия должна подбираться строго индивидуально, в зависимости от патогенетических факторов, той или иной стадии и формы деструктивного панкреатита. • На первоначальном этапе лечение заключается в дезинтоксикации (в том числе гемо-, лимфо- или плазмосорбция). • Необходимо устранить спазм гладкой мускулатуры.
Консервативное лечение • Показано голодание. • Терапия должна подбираться строго индивидуально, в зависимости от патогенетических факторов, той или иной стадии и формы деструктивного панкреатита. • На первоначальном этапе лечение заключается в дезинтоксикации (в том числе гемо-, лимфо- или плазмосорбция). • Необходимо устранить спазм гладкой мускулатуры.
 Консервативное лечение • Проводится декомпрессия желудка путем установки назогастрального зонда. Основным консервативным методом лечения является антиферментная терапия. Она направлена на купирование деструктивных процессов в самой поджелудочной железе, профилактику и лечение синдрома панкреатогенной токсемии, профилактику гнойно-септических осложнений.
Консервативное лечение • Проводится декомпрессия желудка путем установки назогастрального зонда. Основным консервативным методом лечения является антиферментная терапия. Она направлена на купирование деструктивных процессов в самой поджелудочной железе, профилактику и лечение синдрома панкреатогенной токсемии, профилактику гнойно-септических осложнений.
 Консервативное лечение • Используются ингибиторы протеиназ (контрикал, гордокс и др. ) и цитостатические препараты, угнетающие синтез белка и, в частности, внутриклеточное образование ферментов (5-фторурацил). Сходным механизмом действия обладает панкреатическая рибонуклеаза, которая, разрушая м-РНК, вызывает обратимое нарушение биосинтеза белка в поджелудочной железе.
Консервативное лечение • Используются ингибиторы протеиназ (контрикал, гордокс и др. ) и цитостатические препараты, угнетающие синтез белка и, в частности, внутриклеточное образование ферментов (5-фторурацил). Сходным механизмом действия обладает панкреатическая рибонуклеаза, которая, разрушая м-РНК, вызывает обратимое нарушение биосинтеза белка в поджелудочной железе.
 Консервативное лечение • Применение соматостатина и его аналогов оказывают хороший эффект как на процесс самого, так и на его исход. Эти препараты снижают панкреатическую секрецию, устраняют необходимость аналгезирующей терапии, снижают частоту осложнений. • Инфузия соматостатина улучшает индекс клубочковой фильтрации и повышает почечный кровоток, что важно для профилактики осложнений со стороны почек при деструктивных формах острого панкреатита.
Консервативное лечение • Применение соматостатина и его аналогов оказывают хороший эффект как на процесс самого, так и на его исход. Эти препараты снижают панкреатическую секрецию, устраняют необходимость аналгезирующей терапии, снижают частоту осложнений. • Инфузия соматостатина улучшает индекс клубочковой фильтрации и повышает почечный кровоток, что важно для профилактики осложнений со стороны почек при деструктивных формах острого панкреатита.
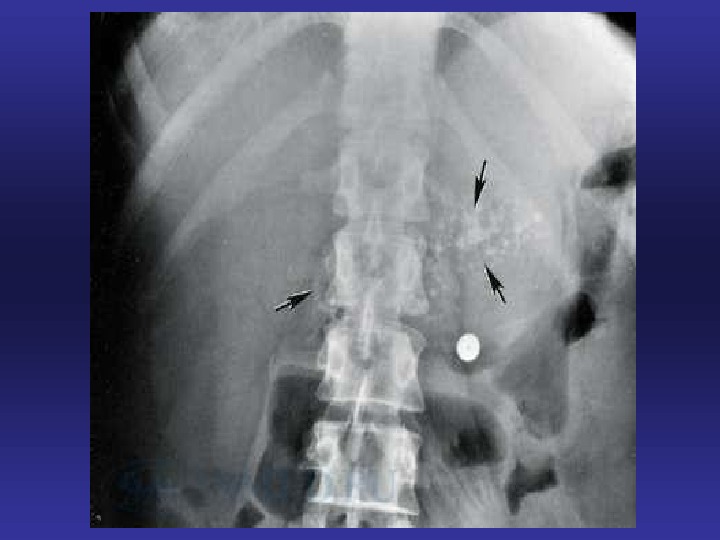
 рентгенологические признаки • 1. Симптом Грея Тернера — геморрагическое пропитывание тканей забрюшинной клетчатки приводит к возникновению подкожных гематом по флангам живота через 3-5 дней после развития острого геморрагического или некротического панкреатита. • 2. Симптом Куллена — возникновение подкожных гематом в области пупка при остром геморрагическом или некротическом панкреатите. • 3. Парез поперечной ободочной кишки — на обзорных рентгенограммах живота выявляется перерастянутая поперечная ободочная кишка, которая расположена над воспалительным процессом в поджелудочной железе. • 4. Парез тонкой кишки — на обзорных рентгенограммах живота выявляются перерастянутые заполненные газом петли тощей кишки.
рентгенологические признаки • 1. Симптом Грея Тернера — геморрагическое пропитывание тканей забрюшинной клетчатки приводит к возникновению подкожных гематом по флангам живота через 3-5 дней после развития острого геморрагического или некротического панкреатита. • 2. Симптом Куллена — возникновение подкожных гематом в области пупка при остром геморрагическом или некротическом панкреатите. • 3. Парез поперечной ободочной кишки — на обзорных рентгенограммах живота выявляется перерастянутая поперечная ободочная кишка, которая расположена над воспалительным процессом в поджелудочной железе. • 4. Парез тонкой кишки — на обзорных рентгенограммах живота выявляются перерастянутые заполненные газом петли тощей кишки.
 Лечение • Подавление экзокринной секреции и активности ферментов железы; • Борьба с токсемией; • Нормализация деятельности легких, сердца, почек, печени; • Профилактика и лечение осложнений. • В разные фазы и периоды развития острого панкреатита оправданы различные оперативные вмешательства, преследующие две основные цели: • Купировать острый приступ болезни и не допустить летального исхода;
Лечение • Подавление экзокринной секреции и активности ферментов железы; • Борьба с токсемией; • Нормализация деятельности легких, сердца, почек, печени; • Профилактика и лечение осложнений. • В разные фазы и периоды развития острого панкреатита оправданы различные оперативные вмешательства, преследующие две основные цели: • Купировать острый приступ болезни и не допустить летального исхода;
 Лечение Показания к ранним операциям : • Затруднение при постановке диагноза; • Разлитой ферментативный перитонит с явлениями выраженной интоксикации; • Сочетание панкреатита с деструктивным холецеститом; • После внедрения в практику лапароскопии, позволяющей определить форму панкреатита и определить состояние билиарной системы, уменьшилось число ранних операций. Кроме того, лапароскопический лаваж может быть использован в качестве предоперационной подготовки больного. • При определенных показаниях ранние операции заканчиваются резекцией поджелудочной железы и санацией билиарной системы.
Лечение Показания к ранним операциям : • Затруднение при постановке диагноза; • Разлитой ферментативный перитонит с явлениями выраженной интоксикации; • Сочетание панкреатита с деструктивным холецеститом; • После внедрения в практику лапароскопии, позволяющей определить форму панкреатита и определить состояние билиарной системы, уменьшилось число ранних операций. Кроме того, лапароскопический лаваж может быть использован в качестве предоперационной подготовки больного. • При определенных показаниях ранние операции заканчиваются резекцией поджелудочной железы и санацией билиарной системы.
 Лечение • Операции в фазе расплавления и секвестрации некротических очагов поджелудочной железы и забрюшинной клетчатки, которые производятся обычно на 2-3-й неделе от начала заболевания. При лечении больных в этой фазе возможно вовремя удалить мертвые ткани железы и забрюшинной клетчатки, то есть своевременно выполнят некрэктомию (после 10-го дня заболевания) или секвестрэктомию (на 3- 4-й неделе от начала заболевания).
Лечение • Операции в фазе расплавления и секвестрации некротических очагов поджелудочной железы и забрюшинной клетчатки, которые производятся обычно на 2-3-й неделе от начала заболевания. При лечении больных в этой фазе возможно вовремя удалить мертвые ткани железы и забрюшинной клетчатки, то есть своевременно выполнят некрэктомию (после 10-го дня заболевания) или секвестрэктомию (на 3- 4-й неделе от начала заболевания).
 Лечение • Поздние (отсроченные) операции, показаны при тех заболеваниях органов живота, которые могут быть причиной панкреатита или способствуют его развитию (желчно-каменная болезнь, холецистит, гастродуоденальная непроходимость, дуоденостаз, дивертикул 12-типерстной кишки, непроходимость панкреатического протока и др. ). Они направлены на предупреждение рецидива острого панкреатита путем оперативной санации желчных путей и других органов пищеварения, а также самой поджелудочной железы.
Лечение • Поздние (отсроченные) операции, показаны при тех заболеваниях органов живота, которые могут быть причиной панкреатита или способствуют его развитию (желчно-каменная болезнь, холецистит, гастродуоденальная непроходимость, дуоденостаз, дивертикул 12-типерстной кишки, непроходимость панкреатического протока и др. ). Они направлены на предупреждение рецидива острого панкреатита путем оперативной санации желчных путей и других органов пищеварения, а также самой поджелудочной железы.
 Хирургическое лечение • Тактика хирургического вмешательства определяется в первую очередь глубиной анатомических изменений в самой поджелудочной железе • Установка дренажей и проведение перитонеального лаважа-диализа позволяет удалять токсичные и вазоактивные вещества.
Хирургическое лечение • Тактика хирургического вмешательства определяется в первую очередь глубиной анатомических изменений в самой поджелудочной железе • Установка дренажей и проведение перитонеального лаважа-диализа позволяет удалять токсичные и вазоактивные вещества.
 Хирургическое лечение Основные виды хирургического вмешательства: • Резекция (обычно дистальных отделов) поджелудочной железы. Это устраняет возможность аррозии сосудов и кровотечения, а также предупреждает образование абсцессов. • Недостатком этого метода является то, что у значительного числа больных в послеоперационном периоде развивается экзо- и эндокринная недостаточность. Это связано либо со значительным объемом вмешательства при обширном поражении железы, либо с невозможностью найти объем поражения перед операцией, в результате чего удаляется и неизмененная ткань железы.
Хирургическое лечение Основные виды хирургического вмешательства: • Резекция (обычно дистальных отделов) поджелудочной железы. Это устраняет возможность аррозии сосудов и кровотечения, а также предупреждает образование абсцессов. • Недостатком этого метода является то, что у значительного числа больных в послеоперационном периоде развивается экзо- и эндокринная недостаточность. Это связано либо со значительным объемом вмешательства при обширном поражении железы, либо с невозможностью найти объем поражения перед операцией, в результате чего удаляется и неизмененная ткань железы.
 Хирургическое лечение • Операция Лоусона (операция «множественной стомы» ). Она заключается в наложении гастростомы и холецистостомы, дренировании сальникового отверстия и области поджелудочной железы. При этом нужно контролировать отток ферментонасыщенного отделяемого, выполнять декомпрессию внепеченочных желчных протоков. Больной переводится на энтеральное питание.
Хирургическое лечение • Операция Лоусона (операция «множественной стомы» ). Она заключается в наложении гастростомы и холецистостомы, дренировании сальникового отверстия и области поджелудочной железы. При этом нужно контролировать отток ферментонасыщенного отделяемого, выполнять декомпрессию внепеченочных желчных протоков. Больной переводится на энтеральное питание.
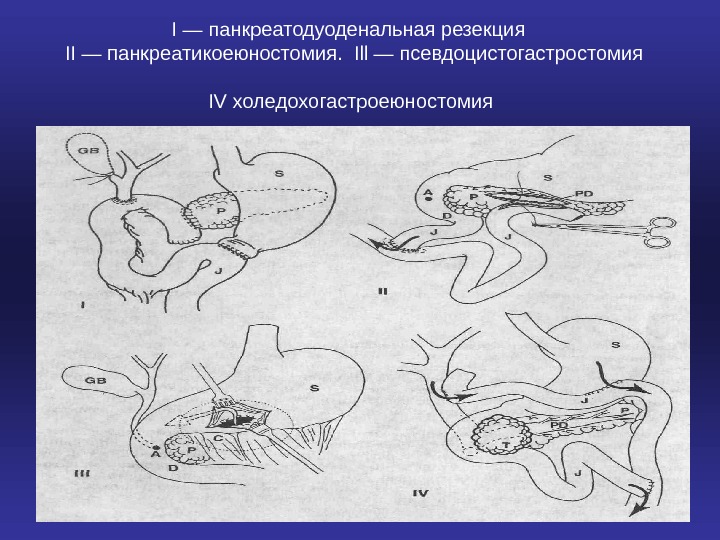 I — панкреатодуоденальная резекция II — панкреатикоеюностомия. Ill — псевдоцистогастростомия IV холедохогастроеюностомия
I — панкреатодуоденальная резекция II — панкреатикоеюностомия. Ill — псевдоцистогастростомия IV холедохогастроеюностомия
 • Оперативные вмешательства, применяемые при остром панкреатите. • I — панкреатодуоденальная резекция (операция Уиппла) с сохранением пилорического жома. • II — панкреатикоеюностомия на отключенной по Ру петле тощей кишки. • Ill — псевдоцистогастростомия (анастомоз между желудком и ложной кистой поджелудочной железы). • IV — холедохогастроеюностомия (паллиативная операция, шунтирующая желчные протоки) при опухоли головки поджелудочной железы. • (S — желудок, D — двенадцатиперстная кишка, J — тощая кишка, Р — поджелудочная железа, С — ложная киста поджелудочной железы, Т — опухоль головки поджелудочной железы, GB — желчный пузырь, А — ампула большого соска двенадцатиперстной кишки, PD — проток поджелудочной железы)
• Оперативные вмешательства, применяемые при остром панкреатите. • I — панкреатодуоденальная резекция (операция Уиппла) с сохранением пилорического жома. • II — панкреатикоеюностомия на отключенной по Ру петле тощей кишки. • Ill — псевдоцистогастростомия (анастомоз между желудком и ложной кистой поджелудочной железы). • IV — холедохогастроеюностомия (паллиативная операция, шунтирующая желчные протоки) при опухоли головки поджелудочной железы. • (S — желудок, D — двенадцатиперстная кишка, J — тощая кишка, Р — поджелудочная железа, С — ложная киста поджелудочной железы, Т — опухоль головки поджелудочной железы, GB — желчный пузырь, А — ампула большого соска двенадцатиперстной кишки, PD — проток поджелудочной железы)
 • Больным назначают диету. С целью обеспечения функционального покоя поджелудочной железы. • назначают антацидные средства (алмагель, фосфалюгель, ритацид) • холинолитические средства (атропин, платифиллин) или метоклопрамид • (церукал). При сильных болях показаны также инъекции анальгина, баралгина, • спазмалгона, глюкозоновокаиновой смеси (200 мл 5% раствора глюкозы и 50 мл 0, 25% раствора новокаина) и др. • В период обострений используют ингибиторы протеаз трасилол по 100000 ЕД на 200— 400 мл 5% раствора глюкозы, контрикал по 80000 ЕД, пантрипин по 100— 200 ЕД ), которые вводят внутривенно капельно. • Коррекция внешнесекреторной недостаточности поджелудочной железы достигается путем введения ферментных препаратов. Среди препаратов этой группы • (фестал, дигестал, панкреатин, панкурмен, грифермент, мезим-форте и др. )
• Больным назначают диету. С целью обеспечения функционального покоя поджелудочной железы. • назначают антацидные средства (алмагель, фосфалюгель, ритацид) • холинолитические средства (атропин, платифиллин) или метоклопрамид • (церукал). При сильных болях показаны также инъекции анальгина, баралгина, • спазмалгона, глюкозоновокаиновой смеси (200 мл 5% раствора глюкозы и 50 мл 0, 25% раствора новокаина) и др. • В период обострений используют ингибиторы протеаз трасилол по 100000 ЕД на 200— 400 мл 5% раствора глюкозы, контрикал по 80000 ЕД, пантрипин по 100— 200 ЕД ), которые вводят внутривенно капельно. • Коррекция внешнесекреторной недостаточности поджелудочной железы достигается путем введения ферментных препаратов. Среди препаратов этой группы • (фестал, дигестал, панкреатин, панкурмен, грифермент, мезим-форте и др. )
 Спасибо за внимание.
Спасибо за внимание.
Источник
1
Острый панкреатит ҚР ДЕНСАУЛЫҚ САҚТАУ МИНИСТРЛІГІ ҚАРАҒАНДЫ МЕМЛЕКЕТТІК МЕДИЦИНА УНИВЕРСИТЕТІ МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РК КАРАГАНДИНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ Кафедра: Хирургические болезни 1 Выполнил: Орынбасар Н.Т. Проверял: к.м.н., доцент Филиппенко Г.Ф. Группа: Факультет общей медицины и стоматологии Караганда, 2014 год
2
ПЛАН РАБОТЫ : ВВЕДЕНИЕ Анатомо-физиологические особенности ПЖ. ОСНОВНОЙ РАЗДЕЛ Этиопатогенез острого панкреатита. Классификация Клиника Диагностика Дифференциальная диагностика Лечебная тактика.ЗАКЛЮЧЕНИЕ
3
Поджелудочная железа, ДПК и селезенка спереди Положение поджелудочной железы в брюшной полости (Войленко В.Н. и соавт. 1965). 1 — ventriculus; 2 — a. et v.gastrica sinistra; 3 — lien; 4 — lig.phreniсolienalis; 5 — lig.gastrolienale; 6- corpus pancreatis; 7 — cauda pancreatis; 8 –место прикрепления mesocolon transversum; 9 – flexura duodenoejunalis; 10 – caput pancreatis; 11 – duodenum; 12 – foramen epiploicum; 13 – lig.hepatoduodenale; 14 – hepar; 15 – lig.hepatogastricum; 16 – vesica fellea.
4
Кровоснабжение двенадцатиперстной кишки и поджелудочной железы Варианты артерий поджелудочной железы (Войленко В.Н. и соавт. 1965). 1 – a.hepatica communis; 2 – a.gastrica sinistra; 3 – truncus coeliacus; 4 – a.lienalis; 5 – a.mesenterica superior; 6 – a.pancreaticoduodenalis inferior anterior; 7 — a.pancreaticoduodenalis inferior posterior; 8 — a.pancreaticoduodenalis superior anterior; 9 – a.gastroepiploica dextra; 10 — a.pancreaticoduodenalis superior posterior; 11 – a.gastroduodenalis; 12 – a.hepatica propria; 13 – a.pancreatica inferior; 14 – a.pancreatica magna; 15 – a.pancreatica caudalis.
5
Система выводящих протоков поджелудочной железы
6
Взаимоотношения главного выводного протока поджелудочной железы с общим желчным протоком и варианты их впадения в двенадцатиперстную кишку ( по Робсону )
7
Фермент СубстратПродукт расщепления Трипсин (химотрипсин) Протеазы, протеин, полипептиды Низшие пептиды, аминокислоты Липаза ЖирЖирные кислоты, глицерин Амилаза Крахмал, гликоген Декстраны, мальтоза Мальтаза МальтозаГлюкоза Лактаза ЛактозаГлюкоза, галактоза Инвертаза СахарозаГлюкоза, фруктоза Ренин КазеинПараказеин Эрипсин Пептоды, альбумозыаминокислоты Нуклеаза Нуклеины- Ферменты поджелудочной железы
8
Этиология Основной фактор — аутолиз тканей поджелудочной железы вследствие воздействия на нее собственных активизированных протеолитических ферментов. Предрасполагающие факторы: 1. Повышение давления в желчевыводящих путях – желчная гипертензия, билиарный рефлюкс. 2. Застойные явления в верхних отделах пищеварительного тракта. 3. Нарушения обмена, особенно жирового; алиментарный фактор. 4. Расстройства кровообращения в железе. 5. Пищевые и химические отравления. 6. Общая и местная инфекция, особенно брюшной полости. 7. Травмы поджелудочной железы. 8. Аутоиммунный фактор.
9
Патогенез 1. Аутосенсибилизация тканевыми антигенами. 2. Нарушение внутриорганного капиллярного кровообращения. 3. Нарушение свертывающей системы крови. Развивается активация и выход в интерстициальную ткань внутриклеточных ферментов
10
Международная классификация острого панкреатита ( Атланта,1992) I. Острый панкреатит: а) более легкий; б) тяжелый. II. Острое накопление жидкости (в ткани поджелудочной железы и пара панкреатической клетчатке) – острый интереcтициальный панкреатит. Ш. Панкреонекроз: а) стерильный; б) инфицированный. IV. Панкреатическая ложная киста. V. Панкреатический абсцесс. 1.Клинико-анатомические формы: а) отечный панкреатит (абортивный панкреонекроз); б) жировой панкреонекроз; в) геморрагический панкреонекроз. 2. Распространение некроза: а) локальное (очаговое) поражение железы; б) субтотальное поражение железы; в) тотальное поражение железы. 3.Течение: а) абортивное; б) прогрессирующее. 4. Периоды заболевания: а) период гемодинамических нарушений и панкреатогенного шока; б) период функциональной недостаточности паренхиматозных органов; в) период дистрофичных и гнойных осложнений.
11
Клиника Боль. Рвота. Задержка в отхождении газов и кала, вздутие живота (в результате паралитической непроходимости). Бледность или желтушность кожных покровов (механическая желтуха). Цианоз: цианоз лица – симптом Мондора, пупка – симптом Кулена, боковых отделов живота – Грей-Тернера (в результате действия протеолитических ферментов на сосудистую стенку и легочной недостаточности). Язык обложен, сух. Запах ацетона изо рта. Температура тела нормальная или субфебрильная. АД сначала нормальное, в тяжелых случаях пониженное, вплоть до коллапса. Пульс – сначала брадикардия, затем тахикардия, слабое наполнение. Снижение диуреза, вплоть до ОПН.
12
Объективные данные Вздутие, больше в эпигастрии – раздутая поперечная ободочная кишка (симптом бонде); Цианоз области пупка – симптом кулена, боковых отделов – симптом грей-тернера; Пальпация болезненна в проекции ПЖ, напряжение мышц незначительно или отсутствует (забрюшинное расположение); Симптом каменщик, симптом кёртэ, симптом мейо- робсона I-II; Перитонеальные явления вначале отсутствуют, при выходе процесса за пределы сальниковой сумки – положительны по всему животу, ?

