Классификация острого панкреатита по фазам
В медицинской практике существуют виды панкреатита, определенная классификация панкреатита, которую врач в дальнейшем использует для того, чтобы правильно поставить диагноз, определить степень тяжести и форму заболевания.
Общая классификация
Всего насчитывается две формы панкреатита: острое и хроническое течение болезни. Каждая форма имеет свои особенности в клинической картине. Принцип лечения острого панкреатита также отличается от терапии с хроническим течением болезни.
 Международная классификация острого панкреатита
Международная классификация острого панкреатита
Помимо этого, в Марселе в рамках Международной конференции, врачи также выделяют 5 разновидностей патологии.
Например:
- Заболевание протекает в строго острой фазе.
- Рецидивирующий острый.
- Хроническое течение.
- Обструктивный вид заболевания.
- Кальцифицирующий вид.
На фоне того, что патология постоянно изучалась учеными, отдельно также выявили необструктивный вид панкреатита.
В 1988 году в Риме, врачи выделили уже современный вид панкреатита.
Виды панкреатита:
- Кальцифицирующий панкреатит у человека возникает на фоне излишнего применения алкогольных напитков. Клиническая картина носит ярко выраженный характер.
- Второй вид называется обструктивный. На фоне данного заболевания, у больного может возникать как частичное, так и полное поражение, непосредственно главного протока ПЖ.
- Третий вид заболевания называется воспаленный. Диагностируется редко, при несвоевременном лечении могут возникать серьезные проблемы со здоровьем. Например: инфаркт селезенки или образуются флеботромбозы.
- Четвертый вид. Для него уже характерен фиброз поджелудочной железы. При таком течении болезни происходит аномальное сгущение, непосредственно панкреатического секрета.
По морфологическому признаку, острый и хронический панкреатит различают на следующие виды:
- Билиарнозависимый.
- Лекарственный или инфекционный.
- Дисметаболический, в крови больного повышается уровень кетоновых тел.
- Алкогольный, а также идиопатический.
Каждый вид заболевания, имеет разную клиническую картину, поэтому чтобы точно поставить диагноз, необходимо пройти комплексное диагностическое обследование.
Классификация острого панкреатита
Клиницисты разделяют классификацию панкреатита с острым течением по определенным характеристикам.
По степени тяжести болезни:
- Легкая.
- Средняя.
- Тяжелая форма.
При легком течении болезни, непродолжительные обострения могут возникать 1-2 раза в год. Купировать болевые признаки можно при помощи обезболивающих препаратов.
При средней степени тяжести, обострения могут возникать от 3 до 4 раз в год. Отметим, что признаки обострения способны протекать с типичным длительным болевым синдромом. У больного при средней степени тяжести, отмечается панкреатическая гиперферментемия, креаторея, аменорея, а также стеаторея.
При тяжелом течении, возникают признаки обострения часто, для которых характерно длительное течение. Болевой синдром носит ярко выраженное течение, у больного возникает понос, резко теряется масса тела, возникают нарушения со стороны внешнесекреторной функции ПЖ.
 Клиницисты разделяют классификацию панкреатита с острым течением по определенным характеристикам
Клиницисты разделяют классификацию панкреатита с острым течением по определенным характеристикам
Если своевременно не оказать помощь больному, то есть риск возникновения серьезных осложнений. Например: возникает частичный стеноз 12-перстной кишки, за счет увеличения головки ПЖ, отмечается обтурация холедоха, образуются псевдокисты.
Дополнительно острый панкреатит разделяют по масштабу, а также по характеру поражения. Всего насчитывается 5 видов:
- Отечный острый.
- Стерильно пенкреонекроз.
- Инфицированное течение болезни.
- Образование панкреатогенного абсцесса.
- Образование при остром панкреатите псевдокист.
Классификация острого течения болезни обширная. Поэтому врачи дополнительно разделяют на причинную классификацию. Например:
- Пищевая причина.
- Билиарная.
- Гастрогенная, а также ишемическая.
- Инфекционная или токсико-аллергическая причина возникновения острого панкреатита.
- Травматическая.
- Врожденная.
Что касается клинической формы острого панкреатита, то различают на интерстициальную, при котором происходит отек поджелудочной железы, а также часто отекает клетчатка. Вторая клиническая форма – некротическая, заболевание протекает с сильным воспалением, и часто возникают осложнения.
Классификация хронического панкреатита
По статистическим данным было отмечено, что у больных чаще всего встречается именно хроническое течение болезни. Заболевание имеет специфическую клиническую картину, которая способна затихать и снова проявляться.
 Хронический панкреатит является довольно распространенным заболеванием, которое проявляется постоянными или периодически возникающими болями и признаками экзокринной и эндокринной недостаточности.
Хронический панкреатит является довольно распространенным заболеванием, которое проявляется постоянными или периодически возникающими болями и признаками экзокринной и эндокринной недостаточности.
По морфологическому признаку врачи выделяют несколько течений:
- Интерстициальный, второе название отечного вида панкреатита. В этом случае образуется отечность межклеточных долей в поджелудочной железе. На данной стадии не происходит ярко выраженное разрушение. Но, если своевременно не оказать помощь, то это может привести к некреонекрозу.
- Индуративный хронический, чаще всего развивается после «пережитого» обострения. При таком течении болезни образуется фиброз, в редких случаях наблюдается обызвествление поджелудочной железы. Основной симптом, который говорит о наличие индуративного панкреатита – поражение паренхимы, обнаруживается при помощи диагностического обследования.
- Хронический паренхиматозный, для которого характер волнообразное течение. Например: ремиссии могут сменяться на обострения, а затем у больного отмечается рубцевание ткани. На фоне этого, у больного нарушается проходимость протоков, тем самым изменяется не только эндокринная, но и секреторная функция. Если своевременно не оказать помощь, нарушается синтез инсулина, а также могут возникать серьезные проблемы всего процесса пищеварения.
- Кистозный хронический. При таком течении у больного наблюдается нарушение оттока панкреатического сока, а также возникает рубцовое сужение протоков. При тяжелом течении, отмечается дилятация, непосредственно главного протока ПЖ.
- Псевдотуморозный. Для него характерно гипертрофия паренхимы, а также наблюдается увлечение размера пораженного органа. Клиническая картина ярко выраженная, у больного возникают признаки желтухи, отмечаются диспепсические явления. Обнаруживается псевдотуморозный панкреатит при помощи ультразвуковой диагностике или на КТ.
На этом этапе классификация хронического панкреатита не заканчивается. Дополнительно различают несколько стадий ремиссии и обострений. Например:
- Возникают резкие рецидивы болезни или частые.
- Отмечаются постоянные признаки заболевания, в медицине называется персистирующий хронический панкреатит.

Что касается клинической картины данного заболевания, то здесь также отмечается определенная классификация.
- Ярко выраженный болевой синдром.
- Возникает патологический процесс, при котором нарушается деятельность желудка (гипосекреторный синдром).
- Эмоциональные, а также психические нарушения ипохондрический синдром.
Дополнительно врачи отмечают латентный и сочетанный признак хронического заболевания. При латентной форме, у больного нет ярко выраженного болевого синдрома, но отмечаются диспепсические расстройства, например: появляется тошнота, у больного возникает отрыжка съеденной пищей. Кал при латентном признаке приобретает кашеобразную форму. В момент диагностического лабораторного обследования, обнаруживается нарушение не только внешне, но и внутрисекреторной функции ПЖ.
Классификация заболевания по В.Т Ивашкина
Заболевание может возникать на фоне разнообразных причин, поэтому ученый считает, что классификация по разновидности патологии устарела. Поэтому врач предложил новую классификацию болезни, которая точно поможет распознать степень и форму всех видов панкреатитов.
 Большое внимание уделено алгоритмам обследования больных с различными нозологическими формами.
Большое внимание уделено алгоритмам обследования больных с различными нозологическими формами.
Основа классификации остается прежней, обратите внимание на фото выше.
Разновидности патологии, которая связана с осложнениями:
- Отмечается у больного нарушение оттока желчи.
- Возникает портальная гипертензия.
- Дополнительные инфекционные болезни, которые отягощают течение основного заболевания.
В качестве осложнений при панкреатите могут возникать воспалительные нарушения, а также разнообразные эндокринные патологии.
Диагностика панкреатита
Правильно проведенная диагностика, поможет быстрее выявить заболевание и назначить адекватные методы лечения.
 Диагностировать хронический панкреатит непросто, особенно на ранних стадиях. В этом врачу-гастроэнтерологу помогают в диагностике панкреатита лабораторные анализы и инструментальные методы исследования.
Диагностировать хронический панкреатит непросто, особенно на ранних стадиях. В этом врачу-гастроэнтерологу помогают в диагностике панкреатита лабораторные анализы и инструментальные методы исследования.
Диагностические признаки острого течения болезни:
- Симптом Воскресенского, при котором врач не может прощупать пульсацию аорты.
- Самый распространенный симптом называется Грея-Турнера, на брюшной стенке больного образуются синюшные пятна, а также отмечается симптом Куллена, синюшность в области пупка.
- Симптом Мейо-Робсона, в момент прощупывания ребер с левой стороны, у больного возникает острая боль.
Диагностические признаки:
- Тромбоз селезеночной вены.
- Нарушенная функция пищеварения.
- Анемическия синдром.
- Синдром застой желчи, который протекает с выраженными признаками желтухи.
Общая лабораторная диагностика:
- Назначают биохимический анализ крови.
- Проводится оценка водно-электролитического баланса в крови больного.
- В обязательном порядке сдать общий анализ крови и мочи.
Инструментальные методы диагностики:
- Ультразвуковое обследование поджелудочной железы.
 Ультразвуковая диагностика является современным высокоинформативным методом для исследования разных структур человеческого организма.
Ультразвуковая диагностика является современным высокоинформативным методом для исследования разных структур человеческого организма. - Рентгенографическое обследование, которое помогает определить камни в ПЖ или в протоках.
- Часто назначают компьютерную томографию, помогает выявить некротизированные участки.
 Компьютерная томография — важный этап комплексной диагностики, который позволяет оценить состояние и выявить патологические изменения внутренних органов
Компьютерная томография — важный этап комплексной диагностики, который позволяет оценить состояние и выявить патологические изменения внутренних органов - При необходимости проводится лапароскопия, эндоскопия.
Дифференциальная диагностика необходима для исключения острых хирургических патологий, непосредственно в брюшной полости. Например: прободную язву, острый холецистит, кишечную непроходимость, а также тромбоз вен кишечника.
Теперь вы знаете, что классификация панкреатита обширная. Но, именно она помогает врачам определить все нюансы по данному заболеванию. Для того чтобы выявить недуг на начальной стадии его развития, при первых симптомах необходимо немедленно обратиться к доктору и пройти диагностическое обследование.
Источник
Острый панкреатит
— это остро протекающее асептическое
воспаление поджелудочной железы
демаркационного типа, в основе которого
лежат некробиоз панкреатоцитов и
ферментная аутоагрессия с последующим
некрозом и дистрофией железы и
присоединением вторичной гнойной
инфекции.
Острый панкреатит
— заболевание полиэтиологическое. К
предрасполагающим факторам прежде
всего относятся особенности анатомического
строения поджелудочной железы и тесная
связь сжелчно-выделительной
системой.
Имеют также значение аномалии развития,
сужение протоковой системы железы,
нарушение иннервации, сдавление соседними
органами. Важную роль играет систематическое
переедание, злоупотребление обильной,
особенно жирной, мясной и острой пищей
в сочетании с приёмом спиртных напитков.
Действие алкоголя на поджелудочную
железу является комплексным и состоит
из нескольких компонентов: усиления
панкреатической секреции, нарушения
проходимости панкреатического протока
вследствие отёка слизистой оболочки
двенадцатиперстной кишки и большого
дуоденального соска, что ведёт к повышению
давления в протоках поджелудочной
железы.
Наиболее частая причина
возникновения острого панкреатита
-холелитиаз.
Наличие конкрементов в желчных протоках
или желчном пузыре выявляется у 41-80 %
больных панкреатитом.
Объяснение этому
дал ещё в 1901 году Опие. Разработанная
им теория “общего канала” объясняет
развитие панкреатита при холелитиазе
возможностью заброса желчи в панкреатические
протоки при наличии конкрементов в
общей для панкреатического протока и
общего желчного протока ампулы.
В настоящее время
большинство учёных придерживаются
ферментативной теории патогенеза
острого панкреатита.
Для острого
панкреатита характерно фазовое развитие
местного патологического процесса. При
прогрессирующих формах панкреатита
первоначальная фаза серозного, а затем
геморрагического отёка сменяется фазой
паренхиматозного и жирового некроза,
после чего наступает фаза расплавления
и секвестрации омертвевших участков
поджелудочной железы и забрюшинной
клетчатки. Таким образом, эти три фазы
и создают три периода развития болезни.
Классификация
острого панкреатита
Формы острого
панкреатита:
I. Отёчный (интерстициальный)
панкреатит.
II. Панкреонекроз
стерильный
по характеру
некротического поражения: жировой,
геморрагический, смешанный;по распространённости
поражения: мелкоочаговый, крупноочаговый,
субтотальный;по локализации:
головчатый, хвостовой, с поражением
всех отделов поджелудочной железы.
III. Инфицированный
панкреонекроз.
Осложнения
острого панкреатита:
1. Парапанкреатический
инфильтрат.
2. Панкреатический
абсцесс.
3. Перитонит:
ферментативный (абактериальный),
бактериальный.
4. Септическая
флегмона забрюшинной клетчатки:
парапанкреатической, параколической,
тазовой.
5. Арозивное
кровотечение.
6. Механическая
желтуха.
7. Псевдокиста:
стерильная, инфицированная.
8. Внутренние
и наружные дигестивные свищи.
Стадии развития
деструктивного панкреатита
1) Стадия
гемодинамических нарушений и
панкреатогенного шока –
начинается с начала болезни и продолжается
3-5 суток; в это время превалируют симптомы
ферментативной токсемии, чрезмерного
образования и накопления в крови
биологически активных веществ (различного
рода кининов, продуктов распада белковых
тел) в самой железе и окружающем
клетчаточном пространстве;
2) Стадия
функциональной недостаточности
внутренних органов,
когда именно в этот период клинического
течения панкреонекроза местные признаки
болезни выражены наиболее отчётливо,
хотя преобладают симптомы полиорганной
недостаточности, что в основном зависит
от площади поражения поджелудочной
железы (начинается с третьих
суток);
3) Стадия
местных осложнения —
парапанкреатический инфильтрат,
«незрелая» псевдокиста поджелудочной
железы, абсцесс или флегмона железы или
забрюшинной клетчатки, поддиафрагмальный
абсцесс илираспространённый
гнойный перитонит.
Фазы течения
острого деструктивного панкреатита
Острый деструктивный
панкреатит имеет фазовое течение, причём
каждой его фазе соответствует определённая
клиническая форма.
I
фаза — ферментативная,
первые пять суток заболевания, в этот
период происходит формирование
панкреонекроза различной протяжённости,
развитие эндотоксикоза (средняя
длительность гиперферментемии составляет
5 суток), а у части пациентов полиорганной
недостаточности и эндотоксинового
шока. Максимальный срок формирования
панкреонекроза составляет трое суток,
после этого срока он в дальнейшем не
прогрессирует. Однако при тяжёлом
панкреатите период формирования
панкреонекроза гораздо меньше (24-36
часов). Целесообразно выделять две
клинические формы: тяжёлый и нетяжёлый
острый панкреатит.
Тяжёлый острый
панкреатит. Частота встречаемости 5%,
летальность — 50-60%. Морфологическим
субстратом тяжёлого острый
панкреатит является
распространённый панкреонекроз
(крупноочаговый и тотально-субтотальный),
которому соответствует эндотоксикоз
тяжёлой степени.Нетяжёлый острый
панкреатит. Частота встречаемости 95%,
летальность — 2-3%. Панкреонекроз при
данной форме острого панкреатита либо
не образуется (отёк поджелудочной
железы), либо носит ограниченный характер
и широко не распространяется (очаговый
панкреонекроз — до 1,0 см). Нетяжёлый острый
панкреатит сопровождается
эндотоксикозом, выраженность которого
не достигает тяжёлой степени.
II фаза —
реактивная (2-я
неделя заболевания), характеризуется
реакцией организма на сформировавшиеся
очаги некроза (как в поджелудочной
железе, так и в парапанкреальной
клетчатке). Клинической формой данной
фазы является перипанкреатический
инфильтрат.
III
фаза — расплавления и секвестрации (начинается
с 3-ей недели заболевания, может длиться
несколько месяцев). Секвестры в
поджелудочной железе и в забрюшинной
клетчатке начинают формироваться с
14-х суток от начала заболевания. Возможно
два варианта течения этой фазы:
асептические
расплавление и секвестрация —
стерильный панкреонекроз; характеризуется
образованием постнекротических кист
и свищей;септические
расплавление и секвестрация —
инфицированный панкреонекроз и некроз
парапанкреальной клетчатки с дальнейшим
развитием гнойных осложнений. Клинической
формой данной фазы заболевания являются
гнойно-некротический парапанкреатит
и его собственные осложнения
(гнойно-некротические затёки, абсцессы
забрюшинного пространства и брюшной
полости, гнойный оментобурсит, гнойный
перитонит, аррозионные и желудочно-кишечные
кровотечения, дигестивные свищи, сепсис
и т.д.).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Острый
панкреатит.
Острый
панкреатит –
острое
асептическое воспаление поджелудочной
железы, основу которого составляют
процессы аутоферментативного некробиоза
и некроза органа.
Заболеваемость
острым панкреатитом в последние годы
неуклонно растёт. Больные с этой
патологией составляют около 15-20% в
структуре хирургического стационара.
Острый панкреатит носит тяжёлый
деструктивный характер. Результаты
лечения неутешительны – смертность
составляет 2,0 на 1000 населения.
Острый
панкреатит – полиэтиологическое
заболевание.
Выделяют
4 взаимосвязанные группы причин острого
панкреатита: механические, нейрогуморальные,
токсико-аллергические, алиментарные.
Механические
– все виды виды окклюзии главного
панкреатического протока – вколоченные
камни, рубцовые стриктуры, опухоли,
дуодено-панкреатический рефлюкс.Нейрогуморальные
– нарушения жирового обмена, системные
заболевания сосудов, нарушения
кровообращения.Токсикоаллергические
– инфекционные.Алиментарные
– в т.ч. алкогольные.
Классификация
острого панкреатита по Савельеву с
учётом Атлантской.
По
форме:
1.
Отёчный (интерстициальный) острый
панкреатит.
2.
Панкреонекроз (стерильный).
По
характеру поражения панкреонекроз
бывает:
1.
Геморрагический.
2.
Жировой.
3.
Смешанный.
По
масштабу поражения:
1.
Мелкоочаговый.
2.
Крупноочаговый.
3.
Субтотальный.
4.
Тотальный.
По
течению:
1.
Абортивный.
2.
Прогрессирующий.
3.
Молниеносный.
Периоды
болезни:
1.
Период гемодинамических нарушений
(коллапс, шок) 1-3 суток.
2.
Период недостаточности паренхиматозного
органа 5-7 суток.
3.
Период гнойных осложнений.
Осложнения
острого панкреатита.
1.
Перипанкреатический инфильтрат.
2.
Инфицированный панкреонекроз.
3.
Панкреатогенный абсцесс.
4.
Псевдокисты (инфицированные, стеариновые).
5.
Перитонит – ферментативный, бактериальный.
6.
Септическая флегмона забрюшинной
клетчатки.
7.
Механическая желтуха.
8.
Аррозивные кровотечения.
Патогенез
острого панкреатита.
Под
действием этиологического фактора из
клеток выделяется:
цитокиназа
→ трипсиноген
→ трипсин
→каллекринин
→ кининоген
→ кинин
(брадикинин)
→ нарушениекровоснабжения
→ ишемия
→ выпотеваниежидкостнойчастикровииформенныхэлементов
(геморрагическийпанкреонекроз)
→трипсиноваяфаза.
Из
разрушенных клеток выделяется липаза,
которая активируется желчными кислотами
и воздействует на нейтральные жиры с
образованием жирных кислот, которые
объединяются с Са2+ образуя участки
стеатонекроза (жировой панкреонекроз).
Если выражены оба звена – смешанный
панкреонекроз.
Клиническая
картина.
Основные
симптомы острого панкреатита – боль,
рвота и метеоризм (триада Мондора).
Боль
интенсивная, постоянная, с локализацией
в эпигастрии, иногда в левом подреберье.
Часто она носит опоясывающий характер
(чувство давящего обруча).
Одновременно
с болями развивается многократная,
мучительная, не приносящая облегчения
рвота провоцируемая приёмом пищи или
воды – при этом рвотные массы никогда
не носят застойного характера. Характерна
гипертермия до умеренных цифр, цианоз
лица и конечностей. Цианоз в виде
фиолетовых пятен на лице – симптом
Мондора, пятна цианоза на боковых стенках
живота – симптом Грея Тёрнера, цианоз
околопупочной области – симптом
Грюнвальда.
При
осмотре живота отмечается его вздутие,
пальпация болезненна. Пальпация в
поясничной области- особенно в левом
рёберно-позвоночном углу – симптом
Мейо-Робсона.При пальпации определяется
ригидность мышц передней брюшной стенки,
вплоть до мышечного дефанса при
перитоните. Болезненная резистентность
передней брюшной стенки в проекции ПЖЖ
– симптом Керте.
Симптом
Воскресенского – невозможность
определить пульсацию брюшного отдела
аорты вследствие увеличения ПЖЖ и отёка
забрюшинной клетчатки. Нередко положителен
симптом Щёткина-Блюмберга.
Лабораторная
диагностика:
Строится
на определении уровня α-амилазыкрови,
липазы крови, диастазы мочи. В ОАК
характерен умеренный лейкоцитоз.
Инструментальная
диагностика:
Информативно
УЗИ, КТ, РХПГ, лапароскопия, до сих пор
не утратило актуальности рентгенисследование.
Консервативная
терапия направлена на:
—
подавление секреции поджелудочной
железы, желудка и двенадцатиперстной
кишки;
—
снижение ферментной токсинемии;
—
ликвидация гиповолемии, водно-электролитных
и метаболических расстройств;
—
устранение гипертензии в желчевыводящих
и панкреатических путях;
—
улучшение реологических свойств крови
и минимизация реологических расстройств;
—
борьба с гипоксемией;
—
лечение пареза ЖКТ;
—
купирование болевого синдрома.
Хирургическое
лечение.
При
остром панкреатите показано при развитии
перитонита или других осложнений. В
случае интерстициального панкреатита
или стерильного панкреонекроза
осложнённых ферментативным перитонитом
– показана лапароскопическая санация
и дренирование брюшной полости. Резекцию
ПЖЖ при панкреонекрозе выполняют в
случае полного некроза в области хвоста
или тела ПЖЖ на фоне стабильного состояния
больного (отсутствие признаков шока).
Патологическая
анатомия поджелудочной железы (жировой
панкреонекроз).
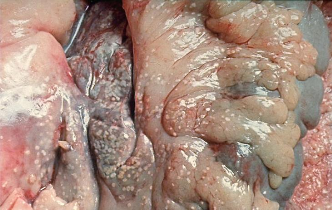
Патологическая
анатомия поджелудочной железы
(гемморагический панкреонекроз).
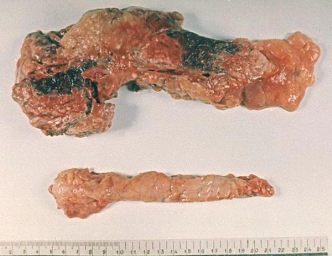
Патологическая
анатомия поджелудочной железы (киста).
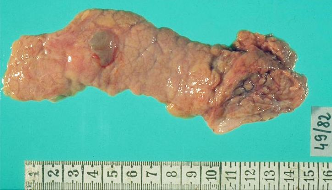
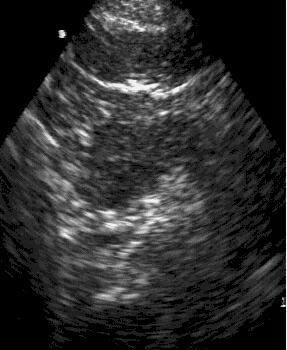
Визуализация
поджелудочной железы при остром
панкреатите. УЗИ.
Компьютерная
томография. Микроабсцессы
поджелудочной железы.
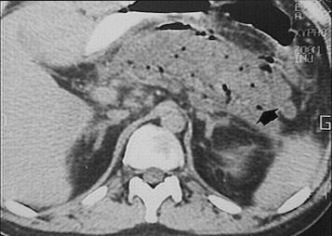
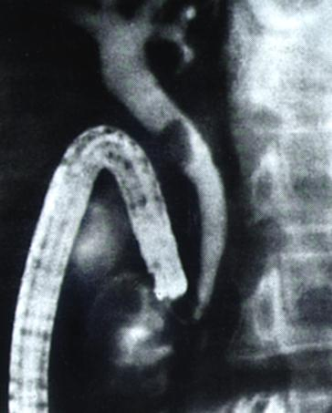
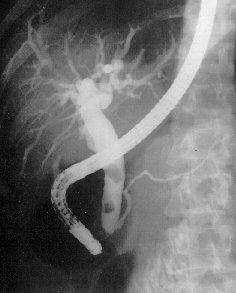
Диагностика
острого панкреатита. ЭРХПГ.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник


