Классификация хронического панкреатита ивашкина
Наиболее обоснованной и достаточно популярной среди клиницистов была Кембриджская классификация структурных изменений в ПЖ при ХП (1983), основанная на градации структурных изменений по степени тяжести на основании данных лучевых методов исследования — ЭРХПГ, КТ, УЗИ (табл. 4-5).
Классификация удобна для клинического применения, но имеет недостатки: не охватывает ранние стадии ХП, для которых не характерны видимые невооружённым глазом структурные изменения ПЖ; данные лучевых методов могут не давать информацию о необратимости структурных изменений ПЖ (главное отличие ОП и ХП).
Кроме того, она лишь частично отражает клинические характеристики ХП — симптомы заболевания, которые приводят пациента на приём к врачу.
Таблица 4-5. Кембриджская классификация структурных изменений в поджелудочной железе при хроническом панкреатите

Шагом вперёд в панкреатологии стала Международная Марсельская классификация (1984), основанная на разделении панкреатитов на патогенетические формы, каждая из которых имеет своеобразную патоморфологию и особенности клинической картины.
В соответствии с этой классификацией, «панкреатит» — термин, обозначающий целый спектр воспалительных изменений ПЖ и тканей вокруг неё (от отека до жирового и геморрагического некроза), причём в подавляющем большинстве случаев при благоприятном течении изменения обратимы.
При неблагоприятном исходе параланкреатический выпот и зоны некрозов могут инфицироваться, исчезать спонтанно или отграничиваться сальниковой сумкой или формирующимися псевдо кистами. Острый рецидивирующий панкреатит — ОП, повторяющийся два или более раз под влиянием какого-либо причинного фактора. Ранее считали, что оба варианта ОП чаще заканчиваются благополучно, т.е. полным восстановлением ПЖ как в морфологическом, так и в функциональном отношении.
Рецидивирующий ХП по этой классификации клинически не отличается от рецидивирующего ОП, т.е. манифестирует острыми атаками. При этом морфологические и функциональные изменения сохраняются и со временем прогрессируют (деструкция ацинусов, их воспалительная инфильтрация, набухание и отёк стенок сосудов, разрастание соединительной ткани). Принципиальное отличие собственно ХП от вышеописанных форм — атрофия ацинусов и островков Лангерганса, выраженное разрастание соединительной ткани, что в клинически сопровождается уменьшением выраженности атак ХП на фоне прогрессирования эндо- и экзокринной недостаточности органа.
В Марсельской классификации панкреатитов (1984) кроме основных форм заболевания (острого и хронического панкреатита) был введён термин «обструктивный панкреатит, развивающийся проксимальнее обструкции ГПП».
Действительно, если некроз захватывает часть последнего, то в дальнейшем может развиться стеноз ГПП возникновением обструктивного ХП, характеризующегося специфическими морфологическими особенностями: диффузной атрофией ацинарной паренхимы и фиброзом ПЖ. Выраженность структурных и функциональных изменений в ПЖ при обструктивном ХП может уменьшаться после устранения обструкции.
Марсельско-Римская классификация заболеваний ПЖ (1988) систематизировала клинические, морфологические и этиологические характеристики, а также варианты течения ОП и ХП.
Согласно Марсельско-Римской классификации был выделен ОП и три морфологические формы ХП:
• кальцифицируюший ХП, встречающийся чаще всего (50—95% случаев). К его морфологическим признакам относят нерегулярный фиброз, неоднородное распределение участков разной степени повреждения внутри долек железы или участков разной плотности между соседними дольками. Всегда присутствуют внутрипротоковые белковые преципитаты или пробки, а на поздних стадиях — кальцифицированные преципитаты (камни); возможны атрофия и стеноз протоков. Структурные и функциональные изменения могут прогрессировать даже после устранения этиологического фактора;
• обструктивный ХП характеризуется дилатацией протоковой системы проксимальнее окклюзии протока, вызванной, например, опухолью или рубцом. Морфологические признаки включают атрофию ацинарных клеток и равномерный диффузный фиброз паренхимы ПЖ. Наличие белковых преципитатов и камней не характерно. Структурные и функциональные изменения могут иметь обратимый характер после устранения причинного фактора обструкции;
• воспалительный ХП отличается прогрессирующей потерей экзокринной паренхимы вследствие развития плотного фиброза ПЖ и на фоне хронического воспалительного процесса. При гистологическом исследовании отмечают инфильтрацию мононуклеарами.
Согласно Марсельско-Римской классификации ХП выделяют осложнённое течение ХП. К наиболее частым осложнениям ХП относят ретенционные кисты, псевдокисты, некротические псевдокисты. В тяжёлых случаях наблюдают инфицирование кист или псевдокиет, приводящее к возникновению абсцессов ПЖ.
Существует мнение, что разделение ХП на отдельные клинико-морфологические формы недостаточно обоснованно, так как при изучении больших фрагментов оперативно удалённой ПЖ в разных её отделах может быть обнаружена различная морфологическая картина. В одном участке железы преобладают очаги некроза с воспалительной инфильтрацией, тогда как в другом воспалительный процесс уже разрешился и железа представлена разрастаниями фиброзной ткани с расширенными протоками и замурованными островками Лангерганса. По мере прогрессирования заболевания нарастает выраженность склеротических изменений.
Таким образом, авторы рассматривают склероз железы с кальцинозом или без него как финал течения ХП любой этиологии, считая, что правильнее говорить не о морфологических формах ХП, а о фазности его течения.
С учётом того, что принятые в прошлом клинико-морфологические классификации не отвечают современным требованиям в свете современных представлений о патофизиологии болезни, что затрудняет их применение в клинике, наиболее удобными в практическом плане считают классификации, объединяющие в себе этиологические причины заболевания и его клинико-морфологические особенности.
Наиболее приемлемыми классификациями, отвечающими вышеуказанным требованиям, считают классификации, предложенные В.Т. Ивашкиным и соавт. (1990) и Я.С. Циммерманом (1995), но обе классификации можно считать несколько устаревшими относительно этиологии панкреатитов в свете последних открытий в панкреатологии.
Классификация В,Т. Ивашкина и соавт. (1990)
• По морфологическим признакам:
— интерстициально-отёчный;
— паренхиматозный;
— фиброзно-склеротический (индуративный);
— гиперпластический (псевдотуморозный);
— кистозный.
• По клиническим проявлениям:
— болевой вариант;
— гипосекреторный;
— астеноневротический (ипохондрический);
— латентный;
— сочетанный.
• По характеру клинического течения:
— редко рецидивирующий;
— часто рецидивирующий;
— персистирующий.
• По этиологии:
— билиарнозависимый;
— алкогольный;
— дисметаболический (сахарный диабет, гиперпаратиреоз, гиперхолестеринемия, гемохроматоз);
— инфекционный;
— лекарственный;
— идиопатический.
• Осложнения:
— нарушения оттока жёлчи;
— портальная гипертензия (подпечёночная форма);
— инфекционные (холангит, абсцессы);
— воспалительные изменения (абсцесс, киста, парапанкреатит, ферментативный холецистит, эрозивный эзофагит, гастродуоденальные кровотечения, в том числе синдром Маллори— Вейсса, пневмония, выпотной плеврит, острый респираторный дистресс-синдром, паранефрит, острая почечная недостаточность);
— эндокринные нарушения (панкреатогенный сахарный диабет, гипогликемические состояния).
Классификация Я.С. Циммермана (1995)
По этиологии:
— первичный:
• алкогольный;
• при квашиоркоре;
• наследственный («семейный»);
• лекарственный;
• ишемический;
• идиопатический;
— вторичный:
• при билиарной патологии (холепанкреатит);
• при хроническом активном гепатите и циррозе печени;
• при дуоденальной патологии;
• при паразитарной инвазии (описторхоз и др.);
• при гиперпаратиреодизме;
• при муковисцидозе;
• при гемохроматозе;
• при эпидемическом паротите;
• при болезни Крона и неспецифическом язвенном колите;
• при аллергических заболеваниях («иммуногенный ХП»).
По клиническим проявлениям:
— болевой вариант:
• с рецидивирующей болью;
• с постоянной (монотонной) умеренной болью;
— псевдотуморозный:
• с холестазом;
• с дуоденальной непроходимостью;
— латентный (безболевой);
— сочетанный.
По морфологическим признакам:
— кальцифицирующий;
— обструктивный;
— инфильтративно-фиброзный (воспалительный);
— индуративный (фиброзно-склеротический).
По функциональным признакам:
— с нарушением внешней секреции ПЖ:
• гиперсекреторный тип;
• гипосекреторный тип (компенсированный, декомпенсированный);
• обтурационный тип;
• дуктулярный тип;
— с нарушением инкреторной функции ПЖ:
• гиперинсулинизм;
• гипофункция инсулярного аппарата (панкреатический сахарный диабет).
По тяжести течения:
— лёгкое;
— средней тяжести;
— тяжёлое.
• Осложнения:
— ранние: механическая желтуха, портальная гипертензия (под-печёночная форма), кишечные кровотечения, ретенционные кисты и псевдокисты;
— поздние: стеаторея и другие признаки мальдигестии и мальабсорбции; дуоденальный стеноз; энцефалопатия; анемия; локальные инфекции (абсцесс, парапанкреатит, реактивный плеврит, пневмонит, паранефрит); артериопатии нижних конечностей, остеомаляция.
Комментарии ряда авторов к этим классификациям можно рассматривать как комментирующие дополнения к ним.
Критерии для выделения групп больных ХП по степени тяжести:
• лёгкое течение заболевания: редкие (1—2 раза в год) и непродолжительные обострения, быстро купирующийся болевой абдоминальный синдром. Функция ПЖ не нарушена. Вне обострения самочувствие больного удовлетворительное. Снижения массы тела нет. Показатели копрограммы в пределах нормы;
• течение заболевания средней тяжести: обострения 3-4 раза в год с длительным болевым абдоминальным синдромом, эпизодами панкреатической ферментемии. Нарушение внешнесекреторной и инкреторной функций ПЖ умеренные (изменения характера кала, стеаторея, креаторея, латентный сахарный диабет); при инструментальном обследовании — ультразвуковые и радиоизотопные признаки поражения ПЖ;
• тяжёлое течение: непрерывно рецидивирующее течение, обострения частые и длительные. Болевой абдоминальный синдром носит упорный характер. Выраженные диспепсические расстройства, панкреатогенная диарея, обусловленная глубокими нарушениями внешнесекреторной функции ПЖ, прогрессирующее похудание, вплоть до кахексии, полигиповитаминозы. Панкреатогенный сахарный диабет.
Подобное подразделение ХП носит весьма условный характер, поскольку зачастую у постели конкретного больного врач сталкивается с признаками, характерными для подгрупп разной степени тяжести.
Это отчасти зависит от этиологии ХП, морфологических изменений органа, возможности развития серьёзных осложнений даже у больных с легким течением заболевания. Выделение групп больных по степени тяжести имеет практическое значение для врачей поликлиник, семейных врачей, осуществляющих динамическое наблюдение за больными с ХП.
Цюрихская классификация, разработанная преимущественно для алкогольного ХП, не учитывает множества других этиологических факторов развития ХП, но, по мнению авторов её предложивших, сё можно использовать и для неалкогольного ХП. Эта классификация подчёркивает динамизм болезни, но широко не принятав силу своей сложности.
Цюрихская классификация хронического панкреатита
• Определённый алкогольный ХП: в дополнение к общему и алкогольному анамнезу (>80г в день) диагностическими считают один (или более) нижеследующих критериев:
— кальцификация ПЖ;
— умеренные ясноразличимые повреждения протоков ПЖ (кембриджские критерии);
— наличие экзокринной недостаточности, определяемое как присутствие стеатореи (>7 г жира в кале в сутки), прекращающейся либо заметно уменьшающейся при приёме полиферментных препаратов;
— типичная гистологическая картина в ПЖ при исследовании послеоперационного материала.
• Вероятный алкогольный ХП: в дополнение к общему и алкогольному анамнезу (>80 г в день) диагноз ХП вероятен при наличии одного или более диагностических критериев:
— умеренные изменения протоков (критерии «Кембриджа»);
— рекуррентные или постоянные псевдокисты;
— патологический секретиновый тест;
— эндокринная недостаточность.
• Этиологические факторы:
— алкогольный ХП;
— неалкогольный ХП:
• тропический (пищевой) ХП;
• наследственный ХП;
• метаболический (гиперкальциемия, гипертриглицеридемия) ХП;
• идиопатический (ранний и поздний) ХП;
• аутоиммунный ХП;
• ХП из-за разных причин (лучевые, лекарственные поражения);
• ХП, связанный с анатомической ненормальностью («анатомический ХП»: периампулярные кисты, pancreas divisum, обструктивный ХП, поеттравматически изменённые панкреатические протоки).
• Клинические стадии:
— ранняя стадия: повторные атаки алкогольного ОП без признаков явных последующих изменений ПЖ;
— поздняя стадия: любые признаки вероятного или определённого ХП.
В Японии применяют классификацию ХП, предложенную в 1997 г. японским обществом по изучению ПЖ (Japan Pancreas Society), которая не отражает клинические варианты течения, этиологию заболевания, являясь сугубо функционально-морфологической.
Маев И.В., Кучерявый Ю.А.
Опубликовал Константин Моканов
Источник
 Поджелудочная железа
Поджелудочная железаВ последнее время наиболее обоснованной и очень популярной среди специалистов является Кембриджская классификация хронического панкреатита, разработанная в 1983 году. Основой этой системы является градация изменений в структуре поджелудочной железы по степени их тяжести. Изменения в структуре определяются путем проведения лучевых исследований, таких как ЭРХПГ, КТ или УЗИ.
Важно! Классификация является удобной для применения в клинических исследованиях, однако имеет существенные недостатки.
Основными из них являются следующие:
- классификация хронического панкреатита не охватывает ранние стадии развития ХП;
- применяемые методы обследования не обладают полной информативностью о необратимости возникающих патизменений в тканях железы.
 УЗИ поджелудочной железы
УЗИ поджелудочной железы
В соответствии с этим типом классификации хронического панкреатита изменения делятся на несколько типов:
- нормальная поджелудочная — главный проток и его боковые ответвления не имеют изменений, железа имеет нормальные размеры, а паренхима железы имеет гомогенную структуру;
- сомнительные патизменения – главный проток не имеет изменений, а в некоторых боковых ветвях протока наблюдаются незначительные изменения, размеры поджелудочной находятся в норме, паренхима приобретает неоднородность;
- мягкие патизменения – главный проток не имеет изменений, а в боковых протоках наблюдаются изменения (более чем в трех ветвях), наблюдается небольшое изменение размера ПЖ, неоднородность паренхимы органа и нечеткость контуров;
- умеренные патизменения – отмечаются изменения в главном протоке и боковых ветвях, в ткани органа формируются мельчайшие кисты и некротические участки, дополнительно наблюдается неровность контуров железы;
- значительные патизменения – наблюдаются ранее указанные признаки, а также могут формироваться кисты размером более 10 мм, камни, дополнительно наблюдается выраженная дилатация и неравномерность главного протока железы.
Кембриджская классификация частично обеспечивает отражение клинических показателей хронического панкреатита и его симптоматику, которая вынуждает пациента обратиться к врачу.
 Обращение к врачу
Обращение к врачу
Международная Марсельская классификация
Определенным эволюционным шагом является разработка международной Марсельской современной классификации хронического панкреатита, которая была разработана в 1984 году. Этот тип классифицирования основывается на градации панкреатитов в зависимости от патогенетических особенностей, каждая из которых обладает патоморфологическим своеобразием и особой клинической картиной.
Эта классификация подразумевает под понятием «панкреатит» целый комплекс патизменений воспалительного характера в железе и тканях, окружающих орган.
В соответствии с Марсельской классификацией ХП выделяют острую рецидивирующую форму панкреатита, которая обостряется 2 и более раз в течение года под воздействием негативного фактора.
Рецидивирующая форма по классификации хронического панкреатита не отличается от рецидивирующего острого панкреатита. Для рецидивирующей формы ХП характерно возникновение острых состояний. Возникающие при этом морфофункциональные патизменения не только сохраняются, но и с течением времени прогрессируют.
 Классификация хронического панкреатита
Классификация хронического панкреатита
Основополагающим отличием обычного хронического типа недуга от рецидивирующего хронического и рецидивирующего острого панкреатитов по международному Марсельскому классифицированию ХП является атрофия ацинусов и островков Лангерганса, увеличение объема соединительнотканных структур, что провоцирует прогрессирование эндо- и экзокринной недостаточности в функционировании поджелудочной.
Марсельская классификация хронических панкреатитов помимо основных форм недуга предполагает еще одну форму – обструктивный панкреатит.
В соответствии с этим классифицированием ХП существует острая форма хронического панкреатита и три морфоформы ХП:
- кальцинирующий;
- обструктивный;
- воспалительный.
В соответствии с классифицированием ХП выделяется еще осложненное течение хронического типа недуга. Наиболее встречающимися осложнениями этого типа недуга являются ретенционные кисты, псевдокисты и некротические псевдокисты, в тяжелом случае возможно возникновение абсцессов поджелудочной.
Классифицирование ХП недуга по Логинову, Ивашкину и Хазанову
С учетом клинических проявлений разработана классификация ХП по Логинову.
Методика классифицирования в зависимости от клинических проявлений выделяет несколько типов недуга:
- рецидивирующий ХП – тип недуга, при котором наблюдается возникновение периодов обострения с резкими болевыми ощущениями, сменяющихся периодами затишья;
- болевой ХП – характеризуется наличием постоянного болевого симптома;
- псевдотуморозный ХП – тип недуга, при котором проявляется механическая желтушность;
- латентный ХП – тип недуга, характеризующийся внутрисекреторной недостаточностью железы;
- склерозирующий ХП характеризуется выраженной недостаточностью поджелудочной.
 Классификация ХП по Логинову
Классификация ХП по Логинову
Клиническое классифицирование недуга по Хазанову предполагает использование данных, полученных при проведении компьютерной томографии и ультразвукового обследования органа. В зависимости от полученных при обследовании данных выделяют следующие типы недуга:
- интерстициальный ХП;
- паренхиматозный ХП;
- фиброзно-склеротический ХП;
- гиперпластический ХП;
- кистозный ХП.
Клинико-морфологическое классифицирование по Ивашкину разработано в 1990 году. Этот тип классифицирования предполагает деление недуга по морфопризнакам, картине недуга, течению панизменений, особенностей этиологии и возникающих осложнений.
 Боль в животе при панкреатите
Боль в животе при панкреатите
По морфопризнакам выделяют следующие недуги:
- отечный;
- паренхиматозный;
- склеротирующий;
- псевдотуморозный;
- кистозный.
По наблюдаемой клинической картине определяют следующие типы недуга:
- болевой;
- гипосекретирующий;
- астено-невротический;
- латентный;
- сочетанный.
По клиническому протеканию недуг делят:
- редко рецидивирующий;
- часто рецидивирующий;
- персистирующий.
По этиологическим проявлениям недуга выделяют:
- билиарнозависимый;
- алкогользависимый;
- дисметаболический;
- инфекционный;
- медикаментозный;
- идиопатический.
 Классификация панкреатита по этиологии
Классификация панкреатита по этиологии
В процессе прогрессирования различных типов недуга могут развиваться некоторые осложнения:
- нарушения оттока желчи;
- гипертензия;
- инфекционные;
- патизменения воспалительной природы и почечная недостаточность;
- нарушения работы эндокринной системы.
Важно! Подробное деление, принятое в этом типе классификации, является очень условным, так как проявляются признаки разных групп заболевания.
Основные формы хронического панкреатита и их характеристика
Отечный тип ХП отличается сильной выраженностью симптомов и по своим проявлениям приближается к острому. Однако продолжительность его обострения редко составляет более 6 месяцев. Помимо выраженных болевых ощущений может встречаться рвота и тошнота. Дополнительно при проведении лабораторного обследования выявляется повышенное содержание амилазы.
Паренхиматозный ХП характеризуется возникновением частых обострений, число которых может доходить до нескольких раз в год. У этого типа недуга симптоматика является менее выраженной, чем в случае с отечной или подострой формой недуга хронического типа. При развитии этой формы заболевания изменение уровня амилазы наблюдается значительно реже и оно является менее четким. УЗИ и компьютерная томография выявляют небольшие патизменения в контурах и величине железы, а структура тканей является относительно однородной.
Индуративная форма ХП отличается сильным болевым синдромом, помимо этого наблюдается и непостоянное небольшое увеличение количества амилазы в крови. При УЗИ не обнаруживается увеличение органа с патизменениями, а в некоторых случаях выявляется даже его уменьшение.
Кистозная форма ХП характеризуется формированием в тканях поджелудочной мелких кист, которые имеют размер до 15 мм. Кистозные образования определяются при помощи УЗ-обследования, помимо этого выявляется увеличение органа и неровность его контуров.
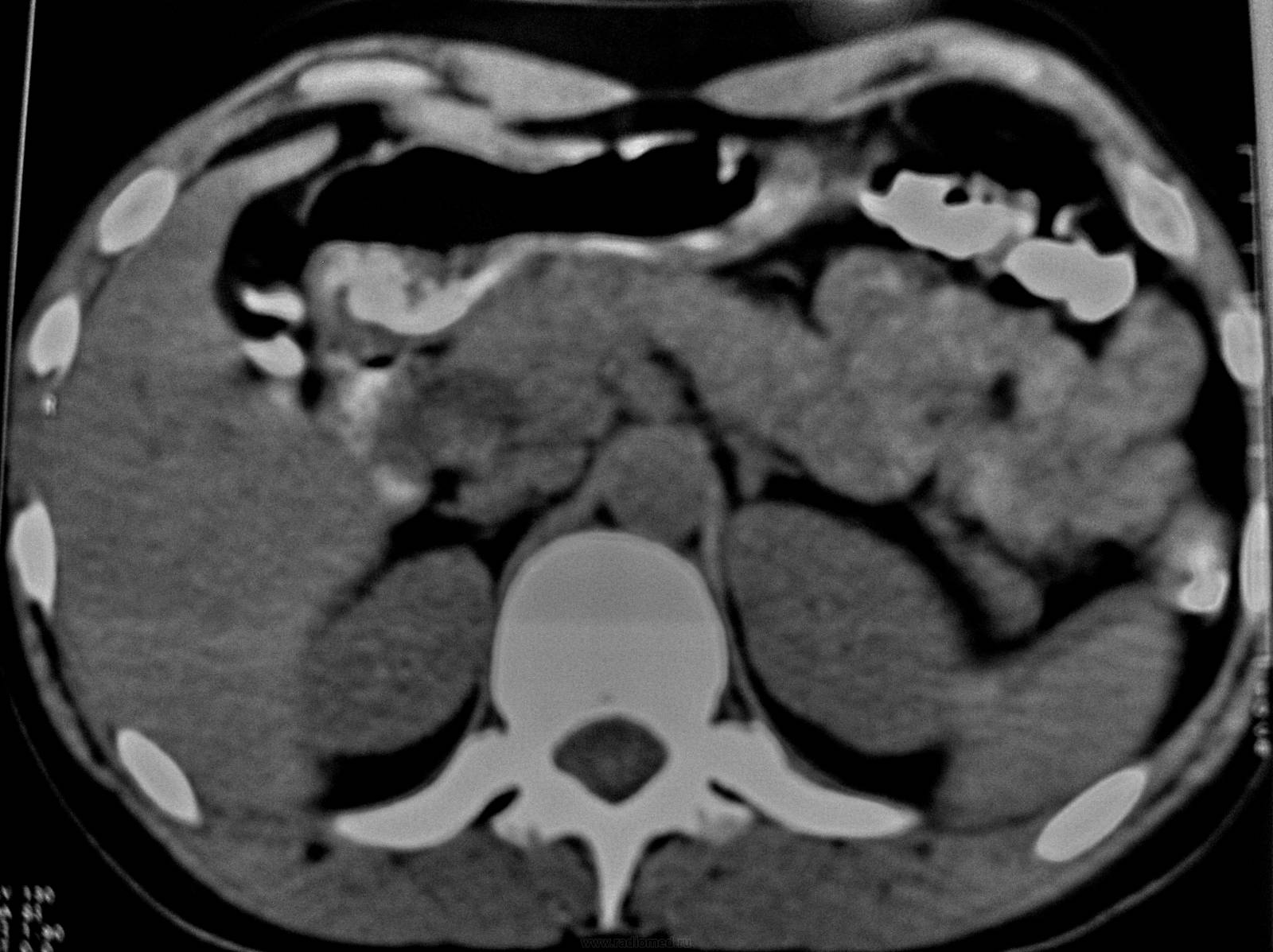 УЗИ снимок может показать наличие кистовых образований
УЗИ снимок может показать наличие кистовых образований
Псевдотуморозная форма ХП характеризуется наличием четкого болевого симптома, при этом наблюдается заметное уменьшение веса тела и неравномерное изменение размеров органа, которое выявляется при пальпации. Увеличение железы может служить подозрением на прогрессирование карциномы железы.
В зависимости от наблюдаемых патизменений при прогрессировании недуга в классификации ХП выделяют легкую, среднетяжелую и тяжелую формы заболевания.
Источник

