Какие исследования проводят при язве желудка
Осложнения заболеваний можно предупредить. Своевременная диагностика язвы желудка поможет избежать таких тяжелых состояний, как перфорация желудочной стенки и пенетрация дефекта слизистой в соседние органы брюшной полости. Медиками применяются объективные, лабораторные и инструментальные методы обследования при язвенной болезни. В комплексе они дают широкую и точную картину патологии, а также помогают назначить адекватное и грамотное лечение.
Показания к диагностике
- Болевые ощущения в эпигастральной области, которые распространяются на грудную клетку и спину.
- Боль, которая возникает после еды — при язвенном дефекте, и натощак («голодные боли») — при язве 12-перстной кишки.
- Диспептические явления, такие как отрыжка кислым содержимым, тошнотворное ощущение, оканчивающееся рвотой. Последняя приносит облегчение пациенту.
- Стремительное похудение без объективных причин.
Вернуться к оглавлению
Что включают диагностические процедуры?
Сбор анамнеза
Первично пациент с язвенной болезнью желудка или двенадцатиперстной кишки попадает к доктору общей практики. Врач опрашивает больного на предмет присутствия болевых ощущений, их характера, периодичности и локализации. Пациент рассказывает про диспептические проявления (изжога, отрыжка, тошнота). Больной может жаловаться на обнаружение в рвотных массах и испражнениях примесей крови, изменение их цвета вплоть до черного.
К этой симптоматике, вследствие кровопотери, часто присоединяется нарушение общего состояния: слабость, тахикардия, головокружение и постоянная жажда.
Вернуться к оглавлению
Первичный осмотр
 Предварительный диагноз ставится только при осмотре и сборе анамнеза.
Предварительный диагноз ставится только при осмотре и сборе анамнеза.
Клиническая картина свидетельствует о беспокойном поведении, апатичности, сонливости или, наоборот, возбужденном состоянии. При поверхностной и глубокой пальпации живота отмечается мышечный дефанс — напряжение брюшной стенки вследствие обострения болевых ощущений при механическом воздействии пальцами доктора, изменение выражение лица пациента (гримаса боли). Может быть повышение ЧСС. Порой диагностика язвенной болезни проводится с помощью ректального обследования, когда пальцем определяют наличие крови в прямой кишке.
Вернуться к оглавлению
Лабораторное диагностирование
Методы исследования включают:
- Общий анализ крови — определение количества гемоглобина, гематокрита, красных кровяных телец.
- ОАМ.
- Биохимию крови. Показывает уровень белка с фракциями, аланинаминотрансферазы, аспартатаминотрансферазы, других ферментов, билирубина, мочевины, креатинина, холестерина.
- Анализ на определение группы крови и резус-фактора. Измеряют свертываемость.
- Исследование каловых масс.
- Уреазный тест.
Вернуться к оглавлению
Анализ крови
 Результаты зависят от периода, осложнений.
Результаты зависят от периода, осложнений.
В этом лабораторном исследовании доктора прежде всего интересуют показатели красного кровяного ростка. Язва желудка проявляется изменениями:
- Повышается количество эритроцитов и гемоглобина, если вследствие кровотечения организм в аварийном режиме начинает продуцировать большее количество этих клеток и молекул. Понижается оно, когда при наступлении стадии декомпенсации костный мозг не справляется с кровопотерей через язву, не успевая заместить ее новыми клеточными структурами.
- Наблюдается рост лейкоцитов по причине протекания воспалительного процесса желудочно-кишечного тракта.
- Повышается скорость оседания эритроцитов.
Вернуться к оглавлению
Общий анализ мочи
Результат этого лабораторного исследования не является показательным, поскольку при заболеваниях ЖКТ в мочевом осадке может выявляться незначительное повышение лейкоцитов. Но в целом при язвенном дефекте слизистой оболочки желудка и 12-перстной кишки моча будет без изменений. Присутствие в ней крови или песка свидетельствует о сопутствующих заболеваниях.
Вернуться к оглавлению
Анализы кала
Кровянистые выделения в испражнениях, которые не может заметить человеческий глаз, определяют с помощью реакции Грегерсена. Это быстрый тест с использованием бензидина, который сигнализирует о присутствии в кале скрытой крови. Для более точных результатов до получения испражнений не рекомендуется делать клизму или принимать слабительные препараты. А также существуют определенные предостережения относительно диеты пациента в этот период.
Вернуться к оглавлению
Определение бактерии Хеликобактер в желудке
 Очень коварная и вредоносная бактерия для жкт.
Очень коварная и вредоносная бактерия для жкт.
С этой целью используют уреазный тест. Пациенты выдыхают в специальный аппарат, который анализирует газовый состав воздуха. Повышение уровня аммиака в выдыхаемой смеси свидетельствует о присутствии бактерии Хеликобактер пилори. При выполнении теста часто оказываются ложноположительные результаты, поэтому считать его объективным не следует. Требуется подтверждение диагноза с помощью других лабораторных и инструментальных методик.
Вернуться к оглавлению
Измерение желудочной секреции
Водородный показатель (рН) желудка измеряется на протяжении суток. Проводится он с помощью введения в организм специфических химических веществ, стимулирующих желудочную секрецию. Аппаратура регистрирует повышение уровня соляной кислоты при размещении язв в пилорическом отделе желудка или в 12-перстной кишке (ДПК). Секреция нормальная или сниженная выявляется при поражении тела и субкардиальной желудочной поверхности.
Вернуться к оглавлению
Инструментальная диагностика
Проводятся УЗИ передней брюшной стенки, рентгенография и электрокардиография. Золотым стандартом для установки диагноза «ЯБЖ и ДПК» является ФГДС (эзофагогастродуоденоскопия) со взятием биоптата слизистых оболочек ЖКТ. Клеточный материал отвозится в лабораторию, где определяется, есть ли дисплазия (перерождение клеток), и устанавливается степень угрозы перехода язвенного дефекта в карциному.
Вернуться к оглавлению
ФГДС, как наиболее информативный метод
Эзофагогастродуоденоскопия помогает подтвердить присутствие язвы, а также определить ее локализацию в желудке и ДПК, глубину дефекта, его форму и размеры. При взятии биопсии слизистой стенки и дальнейшем ее микроскопическом исследовании доктора могут установить риск перехода язвы в злокачественную опухоль желудка или ДПК. Этот диагностический прием является золотым стандартом для определения диагноза язвенной болезни.
Вернуться к оглавлению
Обзорная рентгенография
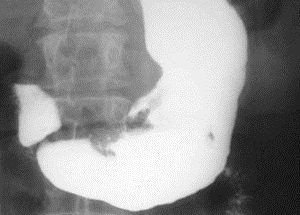 Очень информативный метод диагностики.
Очень информативный метод диагностики.
Поскольку рентген имеет определенное негативное влияние на организм и существует много альтернативных инструментальных методик, он применяется редко. С помощью рентгенографии определяется степень сужения пилорического отдела при язвах, успевших зарубцеваться, а также конвергенция складок желудка. На снимке видны симптомы ниши и песочных часов. А также рентген помогает дифференцировать язвенный дефект с интерстициальной формой раковой опухоли.
Вернуться к оглавлению
Дифференциальный анализ
Современные методы диагностики язвенной болезни помогают дифференцировать ее с синдромом Меллори-Вейса (при эндоскопии наблюдаются разрывы слизистой пищевода) и геморрагическим гастритом, при котором отсутствует язвенный дефект, отечность и гиперемия слизистых. Дифференциальный диагноз проводят с кровотечениями из варикозно расширенных вен пищевода и желудка, а также с 4 стадией рака ЖКТ на этапе распада.
Источник
Желудок — орган желудочно-кишечного тракта, в котором происходит переваривание пиши. В гастроэнтерологической практике выделяется большое количество различных заболеваний желудка. Некоторые из них могут быть опасными и приводить к развитию осложнений. Именно поэтому так важно проводить инструментальное и лабораторное обследования желудка, назначенные специалистом. Они позволят своевременно выявить заболевание, с максимальной достоверностью уточнить его стадию и назначить эффективное лечение.
Когда следует пройти обследование желудка
При обнаружении любых отклонений в работе ЖКТ необходимо обратиться к гастроэнтерологу. Именно этот специалист может рекомендовать пройти обследование желудка как для установления или уточнения диагноза, так и в профилактических целях. Обычно оно назначается при наличии у пациента таких симптомов:
- болевые ощущения за грудиной или в эпигастральной области;
- усиленное газообразование;
- кровотечение из толстой кишки;
- боли, чувство распирания или тяжести, появляющиеся в желудке после приема пищи;
- частая изжога;
- рвота, в которой имеется примесь крови;
- отрыжка, имеющая кислый привкус;
- частая тошнота или рвота пищей, употребленной накануне;
- нарушение пищеварительной функции или акта глотания;
- чувство инородного тела в пищеводе;
- изменения аппетита (когда желание поесть снижается или отсутствует в течение длительного времени, а также в случаях, когда человека постоянно мучает чувство голода).
Показаниями к назначению медицинского обследования желудка могут быть и различные заболевания. Средства аппаратной диагностики помогают выявить причину болезни и узнать, насколько эффективно проводимое лечение. Различные процедуры обследования желудка проводят при:
- наличии полипов и других новообразований на слизистой желудка;
- гастрите;
- грыже;
- язвенной болезни;
- рефлюксной болезни;
- онкологических заболеваниях;
- воспалительных процессах любой этиологии в поджелудочной железе, в области двенадцатиперстной кишки и желудке;
- портально-гипертензивной гастропатии;
- ахалазии пищевода;
- желчнокаменной болезни.
В целях уточнения диагноза или контроля проводимого лечения гастроэнтерологом назначаются различные виды инструментальных и лабораторных исследований.
Методы диагностики патологий желудка
Статистика утверждает, что приблизительно 95% населения в той или иной мере нуждается в регулярном наблюдении у гастроэнтеролога. Но бояться этого не стоит. Современный уровень диагностики заболеваний желудка в России высокий. Во множестве клиник есть высокотехнологичное оборудование, позволяющее с высокой точностью проводить диагностику, и квалифицированные врачи-гастроэнтерологи, которые объяснят, какое вам необходимо обследование желудка и с чего начать подготовку к нему.
Инструментальные способы обследования желудка
Аппаратные способы обследования желудка являются главным звеном в диагностировании заболеваний органов пищеварительной системы. Они не могут заменять друг друга. Каждый из таких методов обследования желудка назначается на основе имеющейся клинической картины и дает возможность оценить морфологические и структурные особенности пищеварительного органа.
К современным инструментальным методам обследования желудка относится:
Гастроскопия, или эзофагогастродуоденоскопия (ЭГДС),
— это осмотр желудка с помощью специального гибкого инструмента, с оптоволоконной нитью внутри и микро-объективом на конце прибора, — эндоскопа. Назначают ЭГДС перед плановой операцией, при значительной потере веса и любых симптомах болезней желудка или кишечника (тошнота, сильная изжога, боль, отрыжка, ощущение тяжести в желудке и т.д.). Противопоказаниями к ее проведению являются:- выраженная дыхательная недостаточность;
- нарушения ритма сердца;
- гипертонический криз;
- инсульт;
- гипертонический криз;
- психические нарушения.
Всем пациентам врач всегда говорит о том, как подготовиться к такому обследованию желудка, поскольку от этого зависит достоверность и информативность результатов. Пациенту следует:
- отказаться от еды за 10 часов до исследования;
- не курить и не принимать лекарства в капсулах или таблетках перед процедурой;
- снять галстук, очки и зубные протезы на время процедуры.
Гастроскопия занимает от 5-ти до 10-ти минут. Пациента просят лечь на левый бок. В рот вставляется загубник, в горло вводится эндоскоп. Врач просит сделать глотательное движение и, управляя эндоскопом, делает осмотр.
Обратите внимание!
Не бойтесь боли в процессе проведения гастроскопии. При использовании нового оборудования и специальных анестезирующих средств неприятные ощущения сведены к минимуму.
Никакие другие виды диагностики желудка не дадут столько информации для постановки диагноза и выбора метода лечения. Только ЭГДС позволяет детально рассмотреть внутреннюю поверхность органа, сделать цифровую видеозапись процесса и провести необходимые дополнительные исследования (биопсию и определение кислотности желудочного сока). Результаты гастроскопического исследования с детальным описанием увиденных во время осмотра возрастных или патологических изменений выдаются пациенту в тот же день. Нередко ЭГДС назначается совместно с
колоноскопией
, или
фиброколоноскопией (ФКС)
, — аналогичной процедурой, но предназначенной для осмотра кишечника.
Рентгеноскопия желудка
— это визуализация органа на экране рентгенологического оборудования, применяемая для изучения состояния слизистых оболочек и диагностирования нарушений в их функционировании. Показаниями к ее проведению является:- снижение веса;
- отрыжка;
- кровь в кале;
- изжога;
- нарушение глотания.
Внимание!
Не путайте рентгеноскопию с рентгенографией! Рентгенография подразумевает под собой создание рентгенологических снимков для их последующего изучения. Цифровая рентгеноскопия — наиболее информативный метод изучения органа в режиме реального времени и в движении. Процедура проходит быстро и не требует получения многочисленных снимков. Кроме того, сама по себе лучевая нагрузка в рентгеноскопических аппаратах ниже в сотни раз.
У рентгеноскопии желудка есть противопоказания. Не рекомендуется проводить ее при непроходимости кишечника, сквозном нарушении стенки желудка, беременности и наличии у пациента аллергии на препараты, в составе которых есть барий.
Подготовка к такому обследованию желудка очень проста. Пациенту необходимо за несколько дней исключить из рациона бобовые, молоко, выпечку, фрукты, овощи и воздержаться от приема пищи вечером накануне процедуры.
Перед началом рентгеноскопии пациент принимает контрастное вещество — суспензию с сульфатом бария (примерно 0,250 мл). Данное вещество обволакивает слизистую оболочку желудка, задерживает рентгеновские лучи, обеспечивая четкое изображение органа на экране. После этого больного просят принять разные позы и делают снимки. Никаких неприятных ощущений процедура не вызывает.
Важно знать!
После завершения обследования может появиться легкая тошнота и в течение 2–3-х дней кал будет белого цвета. Не беспокойтесь! Так организм выводит сульфат бария.
Результаты рентгеноскопии позволяют быстро и точно провести диагностику различных болезней желудка — гастрита, грыжи, злокачественных образований, язвы желудка и двенадцатиперстной кишки.
Эхография, или УЗИ-обследование желудка
, — метод, основанный на способности тканей отражать звуковые волны с частотой более 20 кГц. Такое исследование назначают крайне редко и преимущественно детям. Почему? УЗИ желудка (именно желудка) — малоинформативная процедура в сравнении, например, с гастроскопией. При эхографии невозможно разглядеть патологию целиком, нельзя одновременно произвести биопсию, отследить характер изменений. Но в виду того, что другие виды аппаратных исследований детям могут доставить дискомфорт, начинают с УЗИ желудка — исключительно для подтверждения подозрений гастроэнтеролога. Окончательный диагноз после этого исследования поставить нельзя. В качестве первичной диагностики он порой назначается и взрослым, боязливо относящимся к другим видам исследований.УЗИ желудка рекомендуется проводить, если мучает усиленное газообразование, возникают болевые ощущения в области желудка, есть проблемы с перевариванием пищи или подозрения на наличие гастрита, язвы, полипов или онкологических новообразований.
Назначая УЗИ желудка, врач всегда уточняет, какая именно требуется подготовка при обследовании, ведь от нее зависит точность результатов. Примерно за 3 дня пациентам следует исключить из меню клетчатку (фрукты, овощи), молочные продукты, бобовые, газированные напитки и соленья, хлеб. Утром перед процедурой нельзя есть, пить и курить. Обычно данное исследование проводится (не всегда) в составе УЗИ всех органов брюшной полости.
По времени УЗИ занимает 7–15 минут. Пациент ложится на кушетку и на живот ему наносится специальный гель. Врач водит датчиком по коже и получает изображение на мониторе. В некоторых случаях после обследования на голодный желудок пациенту необходимо выпить 0,5 литра воды и вновь пройти процедуру. Никаких неприятных ощущений УЗИ не вызывает.
Результаты УЗИ известны сразу после завершения обследования. Они позволяют предположить, что вызывает дискомфорт, поскольку оценке подвергаются многие факторы:
- положение и размер органа в срезах — в норме они «овальные или округлые кольцевидные образования с ободком эхонегативного характера и эхопозитивным центром»;
- наружная серозная оболочка — в норме «гиперэхогенная»;
- размер мышечной оболочки — «20–25 мм, гипоэхогенного характера»;
- размер подслизистой оболочки — «до 3 мм, средней эхогенности»;
- мышечная пластинка слизистой — «до 1 мм, низкой гипоэхогенности»;
- состояние слизистой — «до 1,5 мм в размере, гиперэхогенная»;
- толщина стенок — в норме «5 слоев стенки, различных по эхогенности, толщина стенки — от 4–6 до 6–8 мм в проксимальных отделах»;
- слои желудочной стенки — «равномерные»;
- перистальтика — «первичная эвакуация стакана воды — 3 мин, полная — 20 мин»;
- наличие воспалений — «отсутствуют».
Это интересно!
Ультразвук — метод диагностики желудка, который не оказывает никакого вредного влияния на организм. Его применяют даже к новорожденным.
Лабораторная диагностика патологий желудка
Это исследования биологических жидкостей организма: желудочного сока, крови, кала и мочи. Без инструментальных методов они не помогут поставить точный диагноз. Но их необходимо проводить при полном обследовании желудка, иначе невозможно определить секреторную активность, бактериальный состав кишечника, активность печеночных ферментов и другие важные показатели.
Исследование желудочного сока
назначают при хроническом гастрите и язве желудка. Проводят данное обследование и при таких состояниях, как функциональная ахлоргидрия и раздраженный желудок.К исследованию нужно подготовиться — не позже 8-ми часов вечера накануне съесть легкий ужин, а утром в день процедуры не курить, не пить жидкости, не принимать лекарства и не есть. Взятие желудочного сока производится с помощью специального зонда, который аккуратно вводят через рот и пищевод. После этого зонд выводят, дают больному завтрак, а после берут еще порцию желудочного сока. Есть и беззозондовый метод. Он основан на приеме пациентом реагентов, после чего исследуются слюна и моча на предмет изменения цвета.
Результаты зондирования подразумевают описание цвета, объема, запаха, определение кислотности желудочного сока. Они позволяют оценить функциональное и морфологическое состояние слизистой желудка и являются основными для определения секреторной функции желудка. А вот результаты беззондовых методов дают только ориентировочную информацию без количественных характеристик желудочной секреции.
Исследование крови.
Без него не обойдется ни одно комплексное обследование при диагностировании или проверке любых заболеваний желудка. Кровь берут на анализ утром натощак. За день перед процедурой не стоит употреблять алкоголь и жирную высококалорийную пищу, необходимо воздержаться от курения. Если для исследования требуется забор, например, стимуляционной пробы, предполагающей употребление белковой смеси, необходимо удостовериться, что пациент не имел в анамнезе аллергии на те или иные растительные и животные белки. Если гастроэнтерологический больной принимает лекарственные препараты, необходимо выяснить: можно ли от них отказаться. Если нет, то, по крайней мере, за 1 день до исследования, необходимо снизить дозировку. Возможно также, что препараты не исказят результаты теста. Кровь берется с соблюдением всех правил асептики и антисептики.По результатам анализа можно оценить общее состояние организма, морфологические повреждения тканей, определить функциональные особенности органа, определить стадию воспалительного процесса и эффективность терапии.
Сегодня разработаны специальные гастроэнтерологические панели, включающие комплекс тестов с взятием крови из вены. В панель могут входить, например, тесты на уровень и пропорции пепсиногенов I и II, стимулированного или базального гастрина-17, на наличие антигенов (IgG) к бактерии Helicobacter pylori, способной приводить к H. pylori-ассоциированному хроническому гастриту. Кроме того, показаниями к такому исследованию обычно являются риск язвенной болезни и различные диспептические расстройства.
Известно, что при воспалении поджелудочной железы фермент липаза (триацилглицеролацилгидролаза) попадает в кровь, таким образом, если липазу удается обнаружить в крови в объеме свыше 78 Ед/л, можно говорить об остром или хроническом панкреатите либо о перфоративной язве желудка.
Для подтверждения или опровержения аутоиммунных патологий желудка (хронического атрофического гастрита, пернициозной анемии и др.) берется сыворотка крови на антитела (IgG, IgA, IgM) к париетальным клеткам желудка, а также на антитела (IgG) к внутреннему фактору Кастла и на антитела (IgG) к сахаромицетам — пекарским дрожжам Sacchаromyces cerevisiae (ASCA).
Хотя совершенных специфических онкомаркеров для рака желудка пока не обнаружено, известно, что уровень некоторых антигенов коррелирует со стадией онкологии. К таким антигенам в особенности относят онкофетальные углеводные антигены CA 72-4 и Са 19-9. Последний используют для мониторинга карциномы поджелудочной железы вместе с карциноэмбриональным антигеном (РЭА).
Исследование мочи.
Общий анализ мочи назначается при диарее, рвоте, асците (скоплении жидкости в брюшной полости) и злокачественных новообразованиях. Следует отметить, что при неосложненной язвенной болезни результаты анализа мочи не показывают никаких существенных изменений. Накануне перед процедурой не стоит принимать мочегонные средства и употреблять любые продукты, изменяющие цвет мочи (морковь, свекла и т.д.). Для анализа берется только утренняя моча натощак. Перед этим следует провести гигиенические процедуры наружных половых органов. Небольшое количество мочи (первые 1–2 секунды) выпустить в унитаз, а последующую порцию в объеме 50 мл собрать в стерильный контейнер.В результатах анализа указывают физико-химические характеристики мочи (удельный вес, кислотность, цвет, прозрачность) и проверяют мочевой осадок на присутствие некоторых включений (белок, клетки крови, глюкоза, гемоглобин и т.д.).
Исследование кала.
Назначается при появлении любых симптомов заболеваний пищеварительной системы. Чтобы результаты были информативными, пациент в течение 3-х дней до процедуры должен исключить из рациона рыбные и мясные продукты питания, а также не принимать лекарства с содержанием йода, железа и брома. Для анализа берут небольшое количество кала сразу после сна. Отправляют его на исследование в стерильном контейнере.В результатах всегда указывают наличие в кале крови и слизи, оценивают его цвет, запах, консистенцию и другие физико-химические характеристики. Явные и особенно скрытые кровотечения наблюдаются при язвенной болезни в 10–15% случаев. Но чаще всего кровотечение фиксируется при язве 12-перстной кишки. При острой кровопотере кал дегтеобразный.
Источник


