Как убрать тяжесть в желудке при панкреатите
Ощущение тяжести в животе испытывал каждый человек. Еда на ходу, фастфуд, обильные застолья не щадят наше здоровье и приводят к его нарушению. Иногда тяжесть в желудке, кажущаяся такой простой и понятной, может быть свидетельством серьезного заболевания.
Нередко это является свидетельством проблем в поджелудочной железе. Но пытаться без врача поставить себе диагноз не стоит. Только гастроэнтеролог, сопоставив все отклонения от нормы, может сказать, в чем проблема, и как с ней справиться.
Чем объясняется тяжесть при панкреатите
При воспалении поджелудочной железы нарушаются функции пищеварительного тракта, так как выработка панкреатического сока уменьшается. Процесс переработки задерживается, поскольку организм ощущает недостаток соответствующих ферментов, пища накапливается, отсюда и ощущение тяжести. Неприятные ощущения могут появляться через несколько часов после окончания еды.
Но не спешите с выводами. При этом заболевании к тяжести в поджелудочной железе присоединяются отрыжка, тошнота и болезненные ощущения в правом боку.
Что может привести к тяжести в поджелудочной
Спровоцировать болезненные признаки способны привычные продукты: яйца, сладости, кофе, жареное мясо и прочее. Непродолжительное голодание восстанавливает организм. Влияют на состояние поджелудочной алкоголь, нервный стресс, прием лекарств, заболевания сосудов, желчного пузыря и двенадцатиперстной кишки, гормональные изменения и иные факторы.
Особенности заболевания
Воспаление поджелудочной железы может иметь острый и хронический характер:
- для острого панкреатита типичны острая боль в верхней части живота, с характерным опоясывающим симптомом. Изменяется стул, усиливаются тошнота и рвота. Появляются приступы слабости и головокружения. Обезболивающие и спазмолитические лекарственные средства не дают желаемого результата;
- для хронического воспаления поджелудочной железы присущи болезненные ощущения в подложечной части. Боль может отдавать в спину. При этом она имеет тенденцию перемещаться в подреберье, левое или правое. Если лежать на спине, боль значительно усиливается. Если же переместиться в сидячее положение и наклониться вперед, боль утихает.
Отзвуки боли, отдаваясь в сердце, могут имитировать стенокардию.
Каким бывает острый панкреатит
Острый панкреатит – сложное заболевание, которое не всегда бывает легко диагностировать. Острое воспаление способно принимать различные формы. Тяжесть острого панкреатита может определяться следующим образом:
- интерстициальный – острый отек поджелудочной. Протекает быстро в относительно легкой форме. Лечение консервативное;
- некротический – приводит к отмиранию тканей поджелудочной железы. Заболевание протекает в тяжелой форме. У больных наблюдается резкая боль, частая рвота, изменяется цвет кожи. Лечение длительное;
- гнойный – возникает как следствие изменения целостности поджелудочной: сосудов, протоков железистой ткани. Высок риск смертности.
К тяжелым формам заболевания при панкреатите приводит потерянное время. К тому же могут развиться и «сопутствующие» болезни, ведь поджелудочная оказывает серьезное влияние на процессы переваривания пищи в кишечнике. Отсутствие ферментов не позволяет организму добросовестно перерабатывать продукты.
Вырабатываемые поджелудочной железой гормоны, инсулин и глюкагон регулируют биохимические изменения, происходящие в клетках человеческого организма. Поэтому при первых симптомах проявления болезни нельзя прибегать к самолечению, а нужно срочно обращаться к врачу.
Что можно сделать самому
До встречи со специалистом можно помочь себе так:
- полностью приостановить питание, как минимум на сутки. Это замедлит производство ферментов и предоставит возможность больной поджелудочной отдохнуть;
- на околопупочную область живота можно положить холод (подойдут холодная грелка или пакет со льдом). Холод замедлит развитие процесса отекания в поджелудочной железе;
- помочь при воспалении может щелочная минеральная вода без газа. Она будет способствовать облегчению оттока желчи и секрета поджелудочной железы. Пить нужно из расчета 2 литра в сутки;
- средство, снимающее спазм, поможет снять боль, расширить желчные протоки. Однако, таблетки с этим справляются с трудом. Это возобновит доставку панкреатического сока в кишечник.
Все остальное – дело специалиста. Следует помнить, что панкреатит в период обострения лечится только в условиях стационара.
Как питаться при проблемах с поджелудочной железой
При панкреатите, протекающем в острой форме, начинать лечение следует с лечебного голодания. Оно может длиться от 2 до 4 дней. В это время можно употреблять исключительно щелочную минеральную воду без газа (Смирновская, Боржоми, Ессентуки, Славяновская), а также отвар шиповника.
Пища вводится постепенно, дробно, маленькими порциями. Продолжительность диеты может составлять полгода или год. Больному разрешены вегетарианские супы, нежирное мясо, творог, каши и пудинги из круп и овощей, фрукты, мед, ягодные отвары.
В рацион можно включить:
- омлет из белков на пару;
- рисовый или овсяный суп в протертом виде;
- гречневая, овсяная или рисовая каши (протертые);
- суфле мясное;
- кнедлики из рыбы нежирной или мяса;
- богатые витаминами напитки (черная смородина, шиповник, клюква).
Если хронический панкреатит стал спутником по жизни, следует придерживаться особенной диеты. Из своего меню следует исключить алкоголь, жирную пищу, соленья и маринады.
Готовить пищу лучше на пару с минимальным использованием масла.
Чтобы в поджелудочной железе все было в порядке, в меню следует включить крупы, нежирные сорта рыбы и мяса, овощи, фрукты (некислые), хлеб (желательно подсушенный), а также кисломолочные продукты малой жирности. Масло животного происхождения придется исключить, а растительное ограничить.
Категорически запрещены:
- чеснок и лук;
- кофе;
- шоколад;
- сдоба;
- жареные яйца;
- газированные напитки.
Режим питания должен быть дробным, показан шестиразовый или семиразовый прием пищи. Порции не должны быть большими.
При проблемах с поджелудочной, лучше сразу обратиться к гастроэнтерологу, который определит лечение и диету. Самолечение может не принести желаемого результата.
Источник
Ощущение тяжести в поджелудочной железе знакомо многим. В большинстве случаев оно объясняется ведением неправильного образа жизни. Иногда тяжесть в верхней части живота свидетельствует о развитии опасных патологий. При появлении этого симптома следует обратиться к врачу-гастроэнтерологу, который проведет обследование и назначит лечение.
Иногда тяжесть в верхней части живота свидетельствует о развитии опасных патологий.
Причины возникновения
Все причины, вызывающие неприятные ощущения в области поджелудочной, делятся на 3 группы. К заболеваниям самой железы относятся:
- Острый и хронический панкреатит. Представляет собой воспалительный процесс, сопровождающийся распадом тканей органа и нарушением выработки панкреатических ферментов.
- Кисты и псевдокисты. Полостные доброкачественные новообразования поджелудочной формируются на фоне длительного воспаления.
- Злокачественные опухоли поджелудочной. Неприятные ощущения наиболее часто появляются на поздних стадиях заболевания, что затрудняет диагностику.
Патологии близкорасположенных органов, вызывающие боли в поджелудочной:
- желчнокаменная болезнь (характеризуется образованием камней, затрудняющих отток желчи и панкреатических ферментов);
- холецистит (воспалительный процесс в желчном пузыре);
- дискинезия желчного пузыря и желчевыводящих протоков.
Заболевания, симптомы которых могут напоминать проявления болезней поджелудочной:
- пиелонефрит (воспалительный процесс в тканях почек);
- язвенная болезнь желудка и двенадцатиперстной кишки;
- мочекаменная болезнь;
- гастрит (поражение слизистой оболочки желудка);
- энтерит (воспаление слизистых тонкого кишечника);
- остеохондроз грудного отдела позвоночника;
- опоясывающий лишай (кожная инфекция, вызываемая вирусом герпеса 3 типа);
- межреберная невралгия (сопровождается нарушением чувствительности верхних конечностей);
- запущенные формы геморроя.
Характер
Неприятные ощущения в области поджелудочной появляются после приема алкоголя или запрещенного диетой блюда. Интенсивность неприятных ощущений возрастает по мере развития заболевания.
Усиливается тяжесть в животе и в ночное время, что способствует нарушению сна.
Нередко она распространяется на левое подреберье и спину. Чувство тяжести часто сопровождается острой болью, имеющей опоясывающий характер. Интенсивность проявлений снижается при принятии пациентом положения лежа на боку с поджатыми к животу коленями.
Интенсивность проявлений боли снижается при принятии пациентом положения лежа на боку с поджатыми к животу коленями.
Методы борьбы
При появлении тяжести в нижней части живота обращаются к врачу. До визита к специалисту оказывают первую помощь, включающую следующие мероприятия:
- Наложение холодного компресса. На область поджелудочной накладывают грелку с холодной водой или пакет со льдом. Холод снимает отечность, помогая облегчить состояние пациента.
- Употребление теплой минеральной воды без газа. Нормализует отток желчи и панкреатического секрета. В сутки рекомендуется выпивать не менее 2 л воды.
- Прием спазмолитиков (Но-шпы). Препараты быстро снимают боль, устраняют спазм желчных путей, обеспечивают доставку ферментов в кишечник.
Терапевтическую схему составляет гастроэнтеролог. Она может включать:
- Ферментные препараты (Креон, Панкреатин). Таблетки пьют во время каждого приема пищи, что препятствует застою еды в желудке, вызывающему чувство тяжести.
- Антибиотики (Амоксиклав, Цефтриаксон). Препараты используются для устранения воспалительных процессов в поджелудочной и окружающих ее тканях.
- Антиферментные средства (Гордокс). Снижают активность поджелудочной, прекращая производство протеолитических ферментов. На фоне приема препаратов исчезает отечность, способствующая появлению чувства давления за грудиной.
- Антисекреторные лекарства (Омепразол). Нормализуют работу желудка, обеспечивают усвоение панкреатических ферментов, препятствуя появлению неприятных ощущений после еды.
Терапевтическая схема лечения может включать препарат Креон.
Народные средства
Для борьбы с неприятным симптомом в домашних условиях используют:
- Березовые почки. 1 ст. л. сырья заливают 0,2 л водки, оставляют на 21 день в темном прохладном месте. Готовый препарат употребляют по 1 ч. л. после каждого приема пищи.
- Семена льна. 3 ст. л. продукта заливают 1 л кипятка, выдерживают в термосе сутки. Перед приемом настой перемешивают. Употребляют средство по 100 мл 3 раза в сутки.
- Травяной сбор из полыни, бессмертника и ромашки. Травы смешивают в равных пропорциях, 50 г сбора заливают 1 л кипятка, настаивают 3 часа. Настой процеживают и принимают по 100 мл 5 раз в день.
Диета
При наличии чувства тяжести в поджелудочной питаются маленькими порциями 6-7 раз в день. Специальную диету соблюдают в течение 6-12 месяцев. Разрешены к употреблению:
- нежирные сорта мяса и рыбы;
- кисломолочные продукты;
- свежие овощи и фрукты с нейтральным вкусом;
- крупы;
- подсушенный хлеб.
При наличии чувства тяжести в поджелудочной разрешено употреблять кисломолочные продукты.
Разнообразить меню пациента помогают многочисленные рецепты из диетических продуктов. К разрешенным блюдам относят:
- паровые омлеты;
- овсяные и рисовые супы на овощном бульоне;
- сваренные на воде каши;
- мясное суфле;
- паровые котлеты из говяжьего или рыбного фарша;
- компоты из шиповника, клюквы, черной смородины.
Полностью исключают из рациона:
- сливочное масло;
- острые овощи (чеснок, лук, редис);
- шоколад и кондитерские изделия;
- кофе и крепкий чай;
- алкогольные и сладкие газированные напитки;
- сдобные изделия;
- жирные и жареные блюда.
[morkovin_vg video=”j2jNGE5XSfg;fbR0C6LngcY”]
Особенности у беременных
Чувство тяжести в верхней части живота у беременных не всегда вызвано болезнью. Возникновению подобных ощущений способствует и смещение органов брюшной полости растущей маткой. Это приводит к перекрытию панкреатических протоков, вызывающему проблемы с пищеварением. Проблемы с поджелудочной во время вынашивания ребенка могут быть вызваны употреблением гормональных и витаминных средств.
Источник
Не каждый знает, как убрать тяжесть в желудке, причины данной патологии и чем она опасна. Иногда этот симптом наблюдается при погрешностях в питании. Ощущение тяжести может быть ранним признаком опасной патологии органов пищеварения (рака, язвы).

Ощущение тяжести в эпигастральной области
Тяжесть в области желудка — субъективный симптом. Это первый признак нарушения процесса пищеварения. Нередко данный симптом сочетается с тошнотой, рвотой, отрыжкой, изжогой и нарушением стула. Распирание в области живота может переходить в боль. В большинстве случаев тяжесть возникает после приема пищи.
Данное состояние может быть связано с органической патологией. Причинами являются:
- воспаление желудка;
- язва;
- хронический холецистит;
- панкреатит;
- гепатит;
- доброкачественные и злокачественные опухоли;
- желчнокаменная болезнь;
- гельминтозы;
- гастроэнтерит;
- цирроз печени.
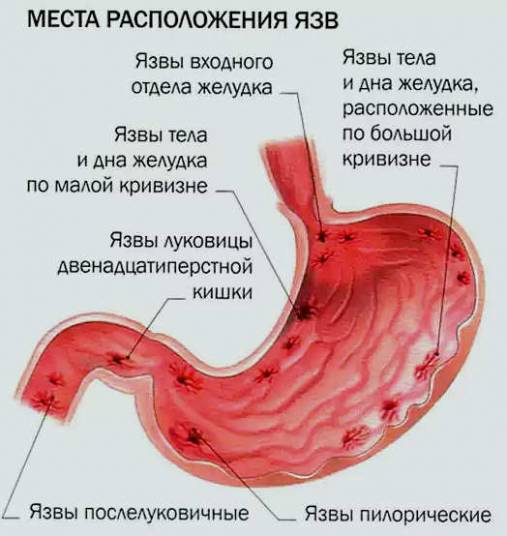
После еды тяжесть появляется при погрешностях в питании. Это могут быть перекусы, большие интервалы, употребление продуктов быстрого приготовления, острых и жареных блюд. Другими причинами появления чувства тяжести и распирания в желудке являются:
- курение;
- алкоголизм;
- прием антибактериальных препаратов и НПВС (салицилатов);
- синдром раздраженного кишечника;
- стресс;
- вынашивание ребенка.
Практически каждый человек в течение жизни сталкивался с подобной проблемой. В группу риска входят молодые люди (студенты, учащиеся).
Причина в воспалении желудка
Тяжесть — ранний признак гастрита. От этого недуга страдают миллионы людей. Среди них много детей и подростков. Воспаление обусловлено воздействием химических, механических, термических и токсических (бактериальных) факторов. Если тяжесть в желудке долгое время остается без внимания, то гастрит приобретает хроническое течение с регулярными обострениями.
Известны следующие формы болезни:
- бактериальная;
- эндогенная;
- аутоиммунная;
- рефлюксная.
В последнем случае у человека появляется изжога. Различают гастрит с повышенной, нормальной и пониженной секрецией. Возможные причины болезни включают нарушение питания, патологию зубов, употребление алкоголя, длительное курение, прием НПВС и профессиональные вредности. Тяжесть и другие симптомы нередко обусловлены активным размножением бактерий Helicobacter pylori.
Основными клиническими признаками хронического гастрита являются:
- сильная тяжесть после еды;
- болевой синдром;
- тошнота;
- неприятный вкус во рту;
- болезненность в верхней части живота.
При повышенной секреции беспокоит изжога. Тяжесть и тошнота возникают после приема пищи. У таких больных возможно жжение в желудке. С годами кислотность желудка уменьшается. Аутоиммунная форма гастрита отличается тем, что тяжесть сочетается с симптомами нехватки витамина B12. Проявляется это болезненностью языка, слабостью, головокружением, шумом в ушах и различными неврологическими симптомами.
Тяжесть при гастрите часто сочетается с метеоризмом. Вздутие живота обусловлено активизацией микрофлоры и повышенным образованием газов. Аппетит у таких больных бывает понижен или повышен. В тяжелых случаях появляется рвота. Вследствие нарушения пищеварения изменяется характер стула. При отсутствии должного лечения гастрит переходит в язву.

Тяжесть в животе при язве
Вздутие живота — симптом язвы желудка и 12-перстной кишки. При данной патологии на слизистой появляется глубокий дефект. Язвы бывают органическими и симптоматическими. Предрасполагающими факторами являются:
- неправильное лечение гастрита;
- несоблюдение назначений врача;
- алкоголизм;
- курение;
- заболевания других органов пищеварения (печени, поджелудочной);
- сахарный диабет;
- прием лекарств, обладающих ульцерогенным действием;
- травмы;
- острый инфаркт миокарда;
- операции.
Боль, постоянная тяжесть в желудке и вздутие — основные симптомы язвенной болезни. Появление рвоты указывает на развитие осложнений (пилоростеноз). При язве желудка тяжесть обусловлена нарушением опорожнения органа. Такие больные стараются меньше есть, так как это вызывает боль. Последняя бывает ранней, поздней и на голодный желудок. Боль и чувство тяжести в желудке после еды чаще всего появляются в первые 30–60 минут.
Нередко жалобы возникают через 3–4 часа после приема пищи. Другими симптомами язвы желудка являются кислый привкус во рту, неприятный запах, изжога, тошнота, неустойчивость стула. Неправильное питание может спровоцировать поражение слизистой 12-перстной кишки. Ее отличие в том, что появление боли, тяжести в желудке, изжоги и дискомфорта наблюдается через 1,5–2 часа после приема пищи.
Причина — в стенозе пилорического отдела
Желудок человека переходит в 12-перстную кишку. Данный участок называется пилорическим отделом (привратником). Данная патология бывает врожденной и приобретенной. Причинами являются:
- язвенная болезнь;
- опухоли;
- полипы.
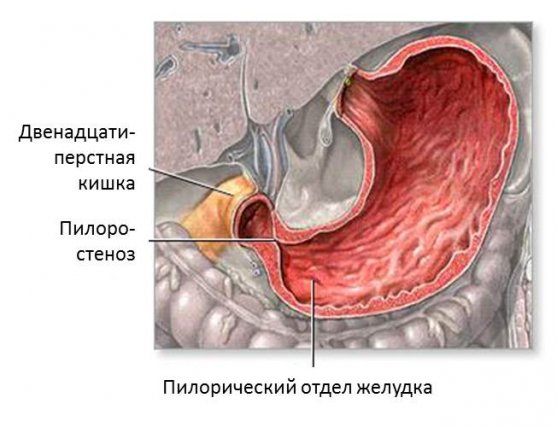
В основе развития болезни лежит замена нормальной ткани органа рубцовой. Это приводит к сужению просвета и застою пищи. Рвота, тошнота и боль в желудке — основные симптомы пилоростеноза. Если он выражен несильно, то беспокоит чувство тяжести и переполнения. У взрослых данная патология развивается постепенно.
На ранних стадиях больные люди предъявляют жалобы на тяжесть в эпигастральной области, метеоризм, задержку стула, рвоту и частую отрыжку. Нередко снижается аппетит. В стадии декомпенсации тяжесть сопровождается многократной рвотой. Появляются признаки обезвоживания. Иногда возникают судороги.
Тяжесть и воспаление в печени
Горький привкус во рту в сочетании с болью, тяжестью в желудке, диспепсией и астеновегетативными нарушениями может указывать на развитие хронического гепатита. Это воспалительное заболевание, при котором поражается печень. Различают алкогольные, вирусные и медикаментозные гепатиты. Если симптомы беспокоят более полугода, то речь идет о хроническом воспалении.
При гепатитах B, C и D возможны следующие симптомы:
- желтушность кожи и склер;
- тяжесть в подреберье и эпигастрии;
- боль;
- тошнота;
- петехиальная сыпь;
- зуд;
- изменение цвета кала и мочи;
- диспепсия.
Дискомфорт в животе часто сочетается с астеновегетативным синдромом. У таких людей наблюдаются слабость, головная боль, быстрая утомляемость. Вместо тяжести может появляться болевой синдром. Частым признаком хронического гепатита является вздутие живота. Другие симптомы воспаления печени включают телеангиоэктазии, покраснение ладоней, геморрагические явления, гепатомегалию. Иногда умеренно повышается температура тела.
Доброкачественные и злокачественные опухоли
Наличие тошноты и тяжести в желудке может быть признаком опухолей. Они бывают доброкачественными и злокачественными. Наибольшую опасность представляет рак. Мужчины болеют им чаще женщин. Рак развивается в зрелом и пожилом возрасте (от 40 до 70 лет). К факторам риска относятся хронический гастрит, язвенная болезнь, алкоголизм, курение, неправильное питание и контакт с канцерогенами.
В 95% случаев возникает аденокарцинома. При раке наблюдаются следующие симптомы:
- тяжесть;
- потеря массы тела;
- общее недомогание;
- боль после еды;
- тошнота;
- дисфагия;
- раннее насыщение.
Нередко наблюдаются кровотечения. Больной человек не может съесть много пищи. Он употребляет блюда в небольшом количестве. Клиническая картина определяется стадией заболевания. При опухоли небольшого размера жалобы отсутствуют. При наличии метастазов состояние больных ухудшается. В запущенных случаях новообразование можно прощупать через брюшную стенку.
Отличие злокачественных опухолей от доброкачественных — в присутствии симптомов интоксикации. Тяжесть в желудке после еды может появляться уже на ранних стадиях. В данной ситуации нужно сразу обратиться к врачу. Появление рвоты, тяжести и боли в желудке может указывать на новообразование выходного отверстия. В этом случае происходит застой полупереваренной пищи, что приводит к переполнению органа.
Причина — в хроническом панкреатите
В брюшной полости человека располагается поджелудочная железа. При ее воспалении могут появляться тяжесть и боль в желудке. Данный орган вырабатывает различные ферменты (амилазу, липазу, протеазу), которые входят в состав сока. Рядом находится желудок, поэтому симптомы панкреатита можно ошибочно принять за гастрит.
Причинами воспаления являются:
- неправильное лечение острой формы заболевания;
- алкоголизм;
- несоблюдение диеты;
- желчнокаменная болезнь.
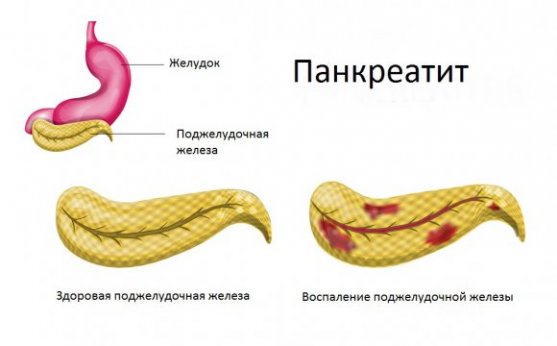
Ощущение тяжести в желудке чаще всего наблюдается при хроническом панкреатите. Данный симптом имеет следующие особенности:
- возникает в период обострения и ремиссии;
- сочетается с разлитой болью, тошнотой, рвотой, кашицеобразным стулом и метеоризмом;
- обусловлен нарушением выработки пищеварительных ферментов и атрофией желез.
Иногда наблюдается желтушность. В некоторых случаях увеличиваются печень и селезенка. Таким больным часто назначается панкреатин. Это ферментное средство. Панкреатин применяется вне стадии обострения.
Тяжесть при патологии желчного пузыря
Горечь во рту в сочетании с отрыжкой, болью, тошнотой и рвотой может свидетельствовать о воспалении желчного пузыря. Это небольшой орган, расположенный рядом с печенью. Он нужен для накопления желчи. Холецистит протекает в острой и хронической формах. Ежегодно количество больных этим заболеванием увеличивается.
Практически всегда эта патология сочетается с желчнокаменной болезнью. Причинами развития холецистита являются:
- врожденные аномалии;
- глистная инвазия (описторхоз, фасциолез);
- лямблиоз;
- дискинезия;
- нарушение диеты;
- алкоголизм.
Наличие тошноты и тяжести в желудке чаще всего указывает на хроническое воспаление. Они обусловлены отеком, проникновением микробов и нарушением моторной функции органа. Другие симптомы хронического холецистита — вздутие живота, отсутствие аппетита, субфебрильная температура, отрыжка, горький привкус во рту, боль в спине или правом подреберье. Появление тошноты и тяжести в желудке обусловлено застоем желчи и нарушением пищеварения. Обострение болезни могут вызвать прием алкоголя или употребление острой пищи.
Обследование пациентов с тяжестью в животе
Перед тем как избавиться от тяжести в желудке, необходимо поставить точный диагноз. Если имеются такие симптомы, как чувство переполнения, боль, вздутие живота, тошнота или нарушение стула, то проводятся следующие исследования:
- анализы крови и мочи;
- биохимическое исследование;
- УЗИ поджелудочной железы, печени и желчного пузыря;
- сцинтиграфия;
- холеграфия;
- зондирование;
- лапароскопия;
- ФЭГДС;
- биопсия;
- анализ на наличие бактерий Helicobacter;
- компьютерная томография;
- анализ кала на скрытую кровь;
- копрограмма;
- анализ на яйца паразитов и простейших.
Одних лабораторных и инструментальных исследований мало. Проводятся осмотр, пальпация, аускультация и опрос пациентов. При тяжести в желудке лечение следует начинать после исключения других болезней. На наличие гастрита указывают следующие данные:
- отек и покраснение слизистой;
- изменение кислотности желудочного сока;
- наличие антител к бактериям Helicobacter pylori.
При хроническом панкреатите в крови повышена активность эластазы и трипсина. Большую ценность имеет копрограмма. В кале больных при хроническом панкреатите определяется избыток жиров. В ходе УЗИ выявляется увеличение размеров поджелудочной железы. При обнаружении небольших новообразований необходимо убедиться в их доброкачественности. Для этого потребуются биопсия и гистологический анализ.
Перед тем как приступать к лечению, нужно опросить больного. Выявляются основные жалобы, их интенсивность, время возникновения, продолжительность, связь с приемом пищи и употреблением алкоголя. При необходимости требуется консультация кардиолога, хирурга, эндокринолога и гастроэнтеролога.
Как устранить тяжесть
Чтобы снять тяжесть, нужно вылечить основное заболевание. При хроническом холецистите могут назначаться следующие лекарственные препараты:
- ферменты;
- антибиотики;
- НПВС и спазмолитики;
- желчегонные.
При некалькулезном воспалении пузыря часто назначаются холеретики (Аллохол). Для повышения тонуса органа могут применяться холекинетики. Недостаточное переваривание пищи на фоне застоя желчи является показанием к назначению ферментов. В их состав входит панкреатин. В фазу обострения рекомендуется госпитализация.

Важным аспектом терапии таких больных является диета. Она позволяет устранить симптомы заболевания. В первые 2–3 дня рекомендуется голодание. После этого больных переводят на дробное питание. Есть нужно 5–6 раз в день в одни и те же часы. Все продукты и блюда должны быть в полужидком и мягком виде. Нужно отказаться от острого и жареного, газированной воды, кофе, какао, бобовых, копченостей, колбас и пирожных.
При хроническом холецистите эффективна физиотерапия. Она снимет тяжесть и боль. При обнаружении камней требуется хирургическое лечение. Оно заключается в удалении желчного пузыря. После операции человека не будет подташнивать, и прекратит беспокоить тяжесть. Если выявлен хронический гастрит с повышенной кислотностью, то показан прием антацидов и блокаторов протонной помпы. Обязательно назначается лечебная диета.
При атрофическом гастрите кислотность нужно поднимать. Для этого рекомендуется обогатить рацион экстрактивными веществами и кисло-сладкими фруктами. Нередко назначают гастропротекторы (Де-Нол). При бактериальной этиологии заболевания показаны антибиотики. При нарушении моторной функции желудка применяются прокинетики. Методами лечения хронического панкреатита являются диета, прием ферментов (в фазу ремиссии) и анальгетиков.
Часто назначаются лекарства, в состав которых входит панкреатин. Их используют при отсутствии боли. Если обнаружена опухоль желудка, то уберите ее, прибегнув к хирургической помощи. Основным методом лечения больных раком является операция (резекция). Дополнительно могут проводиться облучение и химиотерапия. При обнаружении гепатита назначают стол №5, дезинтоксикационные средства, препараты интерферона и симптоматические средства. Нередко применяют гепатопротекторы.
Профилактика тяжести в желудке
От некоторых симптомов (тяжести в желудке, боли, тошноты) можно защититься. Для этого необходимо придерживаться следующих правил:
- нормализовать рацион и режим питания;
- полностью отказаться от употребления спиртных напитков;
- вести здоровый и подвижный образ жизни;
- есть только из чистой посуды;
- предупреждать паразитарные заболевания;
- больше двигаться;
- отказаться от длительного применения НПВС, антибиотиков и цитостатиков;
- нормализовать вес;
- лечить эндокринную патологию;
- не заниматься самолечением.
В большинстве случаев тяжесть обусловлена погрешностями в диете. Для предупреждения функциональных нарушений органов пищеварения необходимо:
- есть понемногу и часто;
- ограничить потребление кофе;
- употреблять продукты в отварном виде;
- обогатить рацион свежими овощами и фруктами;
- есть больше кисломолочных продуктов;
- питаться 5–6 раз в день с одинаковыми интервалами;
- отказаться от жареного, еды всухомятку, острых блюд и копченостей.
Помните, появление тяжести в области желудка является ранним признаком заболеваний органов пищеварения. При первых жалобах нужно сразу же посетить гастроэнтеролога.
Источник
