Как уберечься от сахарного диабета при панкреатите
К сахарному диабету могут привести проблемы с поджелудочной железой. Как уберечься от этого?
— Как именно панкреатит влияет на диабет?
— Когда в поджелудочной железе возникает воспаление, от этого страдают и те клетки, которые отвечают за производство гормонов инсулина и глюкагона.
Постепенно участки железы, выделяющие гормоны, отмирают и заменяются соединительной тканью, что и вызывает диабет. В такой ситуации человек вынужден постоянно принимать инсулин, продолжая лечиться от панкреатита.
Кроме того, под удар попадает способность поджелудочной железы вырабатывать пищеварительный сок. Его становится недостаточно. А значит не хватает и ферментов для переваривания белков, жиров и углеводов. Организм испытывает дефицит питательных веществ и энергии.
— Получается, всем, кого беспокоит панкреатит, угрожает еще и диабет?
— Да, при тяжелом течении хронического панкреатита. Когда человек правильно и вовремя лечится, таких неприятностей не происходит. Кстати, если у человека возникает хронический панкреатит, а кто-то из родных имеет диабет, скорее всего, две эти проблемы наслоятся друг на друга.
В группу риска попадают прежде всего женщины, потому что у них выше вероятность появления камней в желчном пузыре. А камни в свою очередь ведут к развитию так называемого билиарного панкреатита.
Ведь желчные пути и поджелудочная железа находятся очень близко друг от друга. При возникновении проблемы в желчных путях в процесс часто вовлекается и поджелудочная железа. В таких неприятностях бывает виновато изменение консистенции желчи, которая становится более густой. Обычно этот процесс связан с неправильным питанием, лишним весом или приемом некоторых гормональных препаратов. Такая ситуация может сложиться и после родов, когда меняется гормональный фон в организме.
— Какие особенности при лечении сразу двух серьезных проблем?
— Помимо препаратов от панкреатита назначаются еще инсулин и другие, необходимые при диабете, таблетки. Особое внимание надо уделять диете. Ведь требуется следить не только за поджелудочной железой, но и за уровнем сахара в крови. Поэтому, помимо ограничений алкоголя, жирного, острого и жареного, добавляется еще и запрет на сладкое.
— Как уберечься от диабета тем, у кого уже есть панкреатит?
— Для этого надо правильно лечить поджелудочную железу. Если она будет здорова, то и риск диабета исчезнет. В первую очередь надо принимать препараты, которые улучшают работу органа и снимают воспаление, и четко соблюдать ограничения в еде и образе жизни.
Самое пагубное влияние на поджелудочную железу оказывает алкоголь. Причем не важно, сколько и каких напитков употреблять. Панкреатит может возникнуть даже от небольшого количества регулярно употребляемого спиртного.
Серьезные неприятности вызывает и курение. Никотин, который содержится в табачном дыме, сильно воздействует на сосуды, в том числе и в поджелудочной железе. В результате ухудшается циркуляция крови в органе, он испытывает недостаток в кислороде и питательных веществах. Кроме того, при курении снижаются общие защитные возможности поджелудочной железы. Поэтому она становится более уязвимой.
Если возникло подозрение, что нарушена выработка гормонов в поджелудочной железе, лучше есть поменьше сладкого. Не стоит провоцировать диабет.
И. Н. Филатова, врач-эндокринолог,
кандидат мед. наук
Источник
Как взаимосвязаны панкреатит и диабет
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Панкреатит и сахарный диабет — это болезни, от которых страдает поджелудочная железа.
Хронический панкреатит – это воспаленный процесс в этом органе, который длиться продолжительное время, поражает его клетки и приводит к изменениям в его тканях. Если он длиться долго, то заболевание становится хроническим и приводит к замещению здоровых тканей органа на жировые ткани или соединительные.
Это вызывает внешнесекреторную недостаточность, которая проявляется в том, что вырабатывается мало пищеварительных ферментов. Одновременно развивается и внутрисекреторная дисфункция, во время которой появляется толерантность клеток организма к глюкозе, которая позже вызывает сахарную болезнь.
Но такая последовательность развития заболеваний не является обязательной. Иногда люди при диабете 2 типа начинают болеть панкреатитом. А люди с хроническим заболеванием поджелудочной не обязательно должны стать диабетиками.
Как развивается сахарная болезнь при панкреатите
Сначала заболевание проявляется болевым синдромом, затем начинается пищеварительная дисфункция, после этого развивается сахарная болезнь.
Первый этап может длиться несколько лет, сопровождаясь болями разной силы.
На втором этапе у больного появляется изжога, вздутие. Он теряет аппетит, его беспокоят частые диареи. Эти состояния являются следствием инсулиновых выбросов раздраженных бета-клеток.
На третьем этапе, когда клетки этого органа уже частично разрушены болезнью, поднимается уровень сахара в крови выше нормы после приема пищи. Это состояние в 30% случаев заканчивается сахарной болезнью 2 типа.
к содержанию ↑
Изменения в поджелудочной железе при сахарной болезни
При диабете 2 типа в этом органе происходят пагубные необратимые изменения. Заболевание приводит к дистрофическому поражению островков Лангерганса. При этом эндокринные клетки уменьшаются, и часть их гибнет.
Дальше начинается один из вариантов патологических изменений в поджелудочной. В первом случае развивается панкреатит, во втором – орган вовсе перестает выполнять свои функции. Он перестает работать потому, что место погибших клеток занимает соединительная ткань. Разрастаясь, она сдавливает здоровые клетки, и они тоже погибают. Так сахарная болезнь приводит к полному разрушению поджелудочной железы.
к содержанию ↑
Как лечить панкреатит и диабет
- привести в норму углеводный обмен;
- устранить нехватку пищеварительных ферментов.
Больному при диабете 2 типа и панкреатите назначаются препараты и ферментативные, и гормональные.
Одновременно с приемом лекарств больной должен соблюдать диету. Исключив из рациона еду, вредную для поджелудочной, и принимая лекарства, назначенные врачом, при диабете можно успешно лечить воспаление этого органа.
к содержанию ↑
Особенности диеты
- соусы и острые специи;
- майонез;
- жирные бульоны;
- колбасы, копчености;
- яблоки и капусту, а также другие продукты, в которых много клетчатки.
При диабете 2 типа углеводы нужно подсчитывать и ограничивать их употребление. Сахар надо исключить из меню полностью.
- овощи по 300 г в сутки;
- фрукты в небольшом количестве;
- жиры до 60 г;
- белковые продукты до 200 г в день.
При непереносимости сахара организм должен быть обеспечен всеми необходимыми витаминами, чтобы не развивались осложнения связанные с этой болезнью. Пищу принимают 4-5 раз в день, обязательно соблюдая распорядок дня. Это делается для того, чтобы желудочный сок выделялся в определенное время перед едой.
Рацион человека должен быть сбалансированным и содержать много овощных блюд приготовленных в пароварке или духовке. При диабете можно овощные супы, рагу, печеный лук, а картофель и каши нужно ограничивать. Жареное при этих заболеваниях кушать запрещено.
к содержанию ↑
Лекарства при хроническом панкреатите
Можно ли помочь поджелудочной с помощью медикаментов? Да! Кроме диеты врачи при сахарном диабете 2 типа и хроническом панкреатите назначают таблетки, содержащие ферменты, которые поджелудочная железа не может вырабатывать в нужном количестве из-за этих заболеваний. Чаше всего они выписывают панкреатин и фестал.
Эти препараты отличаются количеством активных веществ. В фестале их больше, но он имеет много противопоказаний и может вызывать запоры, тошноту и аллергические реакции. Панкреатин переносится легче и редко вызывает аллергию. Врач в каждом конкретном случае подберет препарат и его дозировку, чтобы нормализовать работу поджелудочной железы.
Соблюдение рекомендаций врача и правильное питание поможет этому органу восстановить свои функции. Постепенно состояние больного улучшиться. Диета при сахарном диабете и панкреатите одновременно с приемом лекарств помогает человеку избежать осложнений этих тяжелых заболеваний.
к содержанию ↑
Видео
Признаки, лечение и особенности питания при панкреатическом диабете
Если к нарушению процесса выработки инсулина привели заболевания поджелудочной железы, то ставится диагноз панкреатический диабет. Практически 30% людей, у которых панкреатит, сталкиваются с этим диагнозом. Медики данную форму заболевания называют также симптоматической, ведь к ее развитию приводят недуги поджелудочной железы.
Особенности заболевания
Эндокринологи панкреатогенный сахарный диабет называют третьей формой СД. Но официально ВОЗ СД3 не выделяет, поэтому ставится диагноз СД1 либо СД2 в зависимости от симптоматики. Как правило, при таких нарушениях говорят о первом типе заболевания.
Зачастую врачи не могут сразу диагностировать панкреатический диабет, и диагноз ставится неправильно. Пациентам назначают диету и лечение, не учитывая особенности патологии. В некоторых случаях использование инсулина может нанести больному вред, а прием стандартных сахаропонижающих средств противопоказан.
Панкреатитом называется воспаление поджелудочной железы, при котором ее протоки перекрываются различными образованиями (камнями, кистами, опухолями). К проблемам с железой может привести:
- пристрастие к алкоголю;
- камни в желчном пузыре;
- операции на поджелудочной железе.
Процесс выработки инсулина нарушается.
При панкреатическом диабете также диагностируют нарушение метаболизма жиров, повышение кислотности организма, жировой гепатоз печени. Данная патология встречается и у детей. Если у ребенка плохая наследственность, то проблема может быть врожденной.
Развитие болезни
При проблемах с железой нарушается процесс переваривания пищи и метаболизма веществ. В просвет 12-перстной кишки перестает в нужном количестве выделяться панкреатический сок и ухудшается процесс выработки инсулина. Из-за нехватки гормона поступившая с пищей глюкоза не может попасть в ткани, она начинает накапливаться в крови.
Если причиной стало уменьшение количества клеток, отвечающих за выработку инсулина, то появляются симптомы как при диабете 1 типа. Снижение их числа может наблюдаться при замещении их соединительной либо жировой тканью на фоне воспалительного процесса.
Но пациенты должны знать, что не обязательно хронический панкреатит приведет к развитию СД. Если не забывать о необходимости лечения, то можно предотвратить осложнения.
Механизм развития диабета на фоне заболеваний поджелудочной железы.
- Прогрессирование панкреатита, наличие периодов обострений и ремиссий, которые сопровождаются выраженным болевым синдромом. До появления иных осложнений пациент с панкреатитом может прожить более 10 лет.
- Появляются выраженные признаки нарушения пищеварения: изжога, метеоризм, диарея, ухудшается аппетит. Начинаются проблемы с углеводным обменом. Из-за воспалительного процесса клетки, продуцирующие инсулин, раздражаются и выбрасывают его в кровь в больших количествах.
- При развитии хронического панкреатита клетки поджелудочной начинают разрушаться. По анализам диагностируется нарушение толерантности к глюкозе.
- Заключительным этапом является появление диабета.
В процессе прогрессирования панкреатита при сахарном диабете наблюдается разрушение особых клеточных структур – островков Лангерганса. Именно они отвечают за синтез инсулина и глюкагона.
Признаки
При изменениях поджелудочной железы, замещении ее тканей соединительными и жировыми клетками существует вероятность появления нарушений углеводного обмена.
К основному симптому панкреатического диабета относят частое и резкое падение концентрации сахара, развитие внезапной гипогликемии. Это обуславливается выбросом инсулина в кровь раздраженными клетками поджелудочной железы.
А вот признаки, характерные для других типов СД отсутствуют или слабо выражены. Не встречается при панкреатогенном диабете кетоацидоз, нарушения сосудов диагностируется намного реже, чем при диабете 1или 2 типа.
В большинстве случаев развитие данного типа заболевания начинается у людей нормального или худощавого телосложения.
Классификация
Эндокринологи знают, что проблемы с поджелудочной могут привести к появлению фиброкалькулезного и протеин-дефицитного типа болезни.
Фиброкалькулезный диабет часто встречается в Индонезии, Индии. Подавляющее количество больных – мужчины. При этом типе заболевания появляются симптомы инсулинозависимого диабета. К его развитию приводит неправильное питание: дефицит белка и одновременное поступление в организм в значительных количествах продуктов, богатых цианидами (просо, бобовых культур, сорго).
Если провести исследование поджелудочной, то при фиброкалькулезном диабете можно выявить кальцинаты в протоках и диффузный фиброз тканей. Такие изменения приводят к ухудшению процесса продуцирования глюкагона и инсулина. В запущенной форме болезнь приводит к появлению соматической полинейропатии.
При недостаточном количестве белка и насыщенных жиров может начаться протеин-дефицитный диабет (известный также под названием ямайского). При этой форме наблюдается острая нехватка инсулина – потребность в гормоне может достигать 2 единиц на каждый килограмм веса. Диагностируется данная патология в молодом возрасте – в период между 20 и 35 годами.
Подбор тактики лечения
Если был обнаружен повышенный сахар при панкреатите, значит, воспаление поджелудочной повлияло на клетки, отвечающие за продуцирование инсулина. Определиться с тактикой терапии при данной патологии сложно.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Лечение пакреатогенного сахарного диабета должно быть направлено не только на нормализацию углеводного обмена, но и на устранение ферментивной недостаточности. При этом использование таблетированных средств, назначаемых при СД, может оказаться неэффективным. А некоторые препараты даже запрещены.
Врачи назначают гормональные медикаменты и статины, которые необходимы для уменьшения скорости гибели клеток железы и облегчения ее работы. Необходимо употребление ферментивных препаратов, например, «Панкреатина». Они требуются для улучшения процесса расщепления пищи и снижения ее энергетической ценности.
Смена принципов питания
Нормализовать состояние не выйдет, если не придерживаться диеты при панкреатите и сахарном диабете 2 типа. Для поддержания состояния придется отказаться от:
- сладостей, выпечки и других легкоусвояемых углеводов;
- продуктов, в состав которых входят эфирные и горчичные масла;
- грубой пищи с большим содержанием клетчатки;
- продуктов, которые оказывают раздражающие действие на кишечник.
Это значит, что в рационе пациента, страдающего от панкреатита и повышенного уровня сахара в крови, не должно быть мясных бульонов, майонеза, различных соусов, яблок, капусты, цитрусовых, копченостей, специй.
Питаться необходимо регулярно по графику. В день должно быть не менее 4-5 приемов пищи. Только так можно добиться своевременного выделения панкреатического сока и улучшения процесса пищеварения. Правильное питание может помочь нормализовать состояние и повысить эффективность принимаемых препаратов.
Меню следует составлять так, чтобы в организм ежедневно поступало порядка 50% сложных углеводов, 20% белка и 30% жиров. Точный рацион следует разрабатывать совместно с лечащим врачом.
На фоне хронического воспаления в поджелудочной железе могут начаться необратимые изменения. Если клетки, отвечающие за выработку инсулина, повредятся, то начнет прогрессировать панкреатический диабет. Диагностировать и лечить это заболевание сложно.
Комментарий эксперта:
Source: glukom.diabet-lechenie.ru
Читайте также
Вид:


Источник
Панкреатит представляет собой тяжелое заболевание, поражающее поджелудочную железу и нарушающее работу всего ЖКТ. Те люди, которые уже «познакомились» с ним, знают, насколько тяжело он поддается лечению и какими болезненными симптомами проявляется. Но как же хочется вернуться к привычному образу жизни и, просыпаясь каждый день, не думать о том, что в любой момент может начаться приступ. Поэтому многие постоянно находятся в поисках новой информации о том, как вылечить панкреатит навсегда и можно ли это сделать вообще? Об этом и пойдет сейчас речь.
Можно или нельзя?
Чтобы понять, можно ли вылечить панкреатит навсегда, необходимо немного поговорить о механизме развития этого заболевания. Итак, панкреатит характеризуется воспалением клеток поджелудочной железы, из-за чего их целостность нарушается и они перестают функционировать как прежде.
При этом воспалительный процесс охватывает протоки поджелудочной, через которые происходит выброс панкреатического сока в 12-перстную кишку. В результате этого в них периодически возникают спазмы, из-за которых просвет протоков значительно сужается и панкреатический сок, содержащий в себе пищеварительные ферменты, начинает скапливаться внутри железы, запуская в ней процессы самопереваривания. Итогом этого является еще большее повреждение клеток органа и нарушение его функциональности.
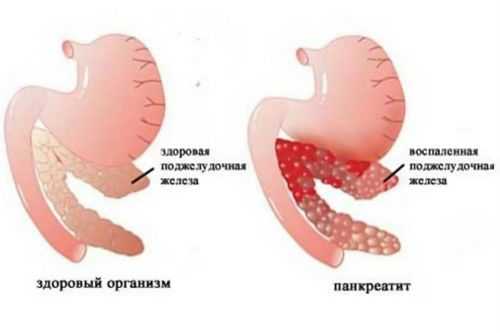
При воспалении погибают клетки поджелудочной железы, которые более не восстанавливаются
И говоря о том, можно ли вылечить панкреатит полностью, нужно отметить, что все клетки человеческого организма обладают свойством самовосстановления. Однако при развитии этого заболевания разрушение клеток поджелудочной происходит намного быстрее, чем их восстановление. При этом в железе нарушается обмен веществ и процессы регенерации значительно замедляются. В результате этого в поджелудочной возникают участки, которые полностью перестают функционировать, и восстановить их, к сожалению, невозможно.
На вопрос о том, можно ли вылечить поджелудочную железу, однозначно ответить нет. Однако это не значит, что при возникновении данного заболевания человек должен раз и навсегда забыть о привычной для него жизни. Если внести в нее некоторые коррективы, то с панкреатитом можно вполне вести нормальный образ жизни. Как это сделать, вы сейчас и узнаете.
С чего начать?
Запомните главное: панкреатит неизлечим, и полное избавление от него невозможно! И не стоит доверять различным рекламам и постам в интернете, где красочно описывается то, как человек вылечил поджелудочную, принимая то или иное средство. Любой врач вам скажет, что это заболевание не поддается лечению, будь оно в хронической или острой форме.
В данном случае можно только предотвратить рецидивы болезни, придерживаясь некоторых правил:
- Раз и навсегда отказаться от вредных привычек. Табачный дым и этанол, содержащийся в алкогольных напитках, негативно сказывается на работе поджелудочной железы и усиливает в ней развитие воспалительных процессов, что приводит к частым обострениям болезни.
- Постоянно придерживаться лечебной диеты. Абсолютно каждому больному панкреатитом назначается диета, которая подразумевает под собой исключение продуктов питания, оказывающих раздражающее и стимулирующее действие на поджелудочную. Любые погрешности в питании могут также повлечь за собой рецидив заболевания.
- Не принимать никаких лекарственных препаратов без ведома врача. Это, наверное, самое главное правило. Как уже говорилось выше, рекламы о том, что существуют новейшие препараты, позволяющие полностью вылечить хронический панкреатит, предостаточно. Многие люди верят ей и начинают принимать лекарства, о происхождении которых и понятия не имеют. Ведь им важно получить результат. Однако неадекватное лечение может только усугубить течение болезни и стать причиной полной дисфункции поджелудочной. Потому принимать любые препараты нужно только по разрешению врача. И это касается не только медикаментов для поджелудочной, но и препаратов обезболивающего, иммуностимулирующего и прочего действия.

Без ведома врача осуществлять прием каких-либо препаратов нельзя!
Если даже человек будет следовать этим простым правилам, избавиться от панкреатита навсегда у него не получится, но он сможет на долгие годы забыть об обострениях болезни и вести нормальный образ жизни.
Общие правила лечения панкреатита
Лечение острого панкреатита или обострение хронического имеет общие правила:
- При возникновении острого приступа необходимо быстро подавить выработку пищеварительных ферментов поджелудочной железой. Поэтому при появлении боли ни в коем случае нельзя осуществлять прием ферментных препаратов, а нужно сразу же вызывать бригаду скорой помощи. Приступы, возникающие при панкреатите, снимаются только в стационарных условиях.
- Как только возникает приступ, нужно вообще отказаться от употребления каких-либо продуктов питания, в том числе и «легких». В этот период и последующие 2-3 суток необходимо придерживаться голодной диеты. Это позволит снизить ферментацию поджелудочной и уменьшить выраженность болевого синдрома.
- После купирования приступа нужно еще на протяжении 4-6 недель соблюдать строгую диету, а после возвращения к привычному питанию потребуется периодически проходить курсы терапии, которые позволят предупредить дальнейшее прогрессирование болезни. Если же у больного наблюдаются очень частые приступы обострения, строгая диета прописывается на постоянных основаниях.
Помните, чтобы добиться полного излечения от панкреатита и стойкой ремиссии, ни в коем случае нельзя действовать без ведома врача. Как только происходит обострение болезни, больного нужно срочно госпитализировать. Если острое воспаление поджелудочной железы не снять в течение короткого времени, это приведет к многочисленной гибели ее клеток, и тогда добиться восстановления функциональности органа будет практически невозможно.
Как только человек попадает в больницу, ему назначается терапия, направленная на снятие спазмов, возникающих в протоках поджелудочной. Для этого применяется «Но-шпа» или «Папаверин». Для купирования боли используются обезболивающие препараты. А чтобы предупредить развитие осложнений во время обострения, применяется антибактериальная терапия.
Лечение острого панкреатита и обострение хронического должно происходить только в условиях стационара
После того как болевой приступ снимается и состояние больного становится стабильным, используются ферментные препараты, помогающие поджелудочной справляться со своими функциями, пока она не восстановится. В этот же период отменяется голодная диета и пациента переводят на низкокалорийную пищу. По мере восстановления диета постоянно корректируется. В рацион постепенно добавляются те или иные продукты. Это позволяет постепенно подготовить поджелудочную к нагрузкам, с которыми ей придется справляться далее.
После выписки пациенту также придется принимать специальные препараты и придерживаться строгой диеты. Как долго это будет происходить, зависит от индивидуальных особенностей организма и его способности к восстановлению. Далее рацион больного снова расширяется, и постепенно человек возвращается к привычному образу жизни. Но это не касается приема препаратов. В большинстве случаев они назначаются на пожизненной основе.
Следует понимать, что при каждом обострении панкреатита происходит гибель определенных клеток поджелудочной железы. Органу с каждым разом становится все труднее и труднее справляться со своими обязанностями. Поэтому больным рекомендуется постоянно осуществлять прием ферментных препаратов и придерживаться лечебной диеты. Если пренебрегать этими правилами, то добиться стойкой стадии ремиссии и длительного отсутствия обострений будет проблематично.
Подробно о диете
Диета – это неотъемлемая часть лечения и острого, и хронического панкреатита. Ее соблюдение является обязательным и в стадии ремиссии, и при обострении, так как именно от того, что ест человек, и зависит его дальнейшее состояние.

Диета является главной составляющей лечебной терапии при панкреатите
Как уже было сказано выше, в период острого приступа назначается голодная диета. Придерживаться ее рекомендуется на протяжении нескольких суток. В этот период разрешается пить только воду в небольших количествах и через равные промежутки времени.
После снятия болевого приступа питание строится на принципах кормления полугодовалого ребенка, но с исключением молока. В этот период разрешается употреблять:
- нежирные овощные супы (они должны быть обязательно протертыми),
- пюреобразные смеси,
- свежевыжатые овощные соки, только неконцентрированные и в небольших количествах (в день разрешается выпивать не более 1,5 стаканов овощных соков).
В период реабилитации после приступа разрешается употреблять только отварные или приготовленные на пару блюда без добавления соли и других специй. Готовить их можно из картофеля, риса, чечевицы, яичных белков и т.д. По мере восстановления организма в рацион постепенно добавляются мясные и рыбные блюда, а также нежирные молочные и кисломолочные продукты. Более подробный список разрешенных продуктов питания после обострения должен предоставить врач.
Наиболее важным для каждого человека, страдающего от панкреатита, является знание того, какие продукты ему категорически запрещается употреблять в пищу, чтобы не дать заболеванию прогрессировать и предотвратить его обострения. Таковыми продуктами являются:
- все жирные сорта мяса и рыбы,
- жареные и жирные блюда,
- сало,
- консервы,
- копчености,
- соленья,
- колбасные изделия,
- полуфабрикаты,
- сдобная выпечка,
- молочные и кисломолочные продукты питания с высоким содержанием жиров.

Употребление даже в небольших количествах запрещенных продуктов может привести к возникновению болевого приступа
Если больной откажется от вредных привычек и будет постоянно придерживаться лечебной диеты, он сможет надолго забыть об обострениях и сохранить свое здоровье на долгие годы!
Народные средства
Для профилактики обострения панкреатита и возникновения на его фоне осложнений, кроме диеты и приема ферментных препаратов, можно также использовать средства нетрадиционной медицины. Однако делать это следует только после предварительной консультации с лечащим врачом.
Чтобы предотвратить рецидивы болезни, нетрадиционная медицина рекомендует регулярно употреблять разбавленный сок белого несладкого грейпфрута. Также очень полезными для поджелудочной железы являются соки из нектаров, косточек винограда и куркумина.
Для устранения дискомфорта в левом подреберье можно пить фиточаи, приготовленные их бессмертника, полыни или золотого уса. Немало полезных веществ, помогающих работе ЖКТ, содержится и в абрикосовых косточках. В течение дня рекомендуется съедать по 15 ядрышек, разделяя их на 3-4 приема.

В ядрах абрикосовых косточек содержится огромное количество полезных веществ, которые благоприятным образом сказывают на работе не только поджелудочной, но и всего организма в целом
Эффективным также является употребление запаренной гречки. Готовится она так: крупа насыпается в глубокую тарелку, заливается горячей водой (она должна покрывать гречку полностью) и ставится на ночь в теплое место. Утром гречневая крупа будет готова к употреблению. Как советуют знахари, употреблять ее следует на завтрак и ужин.
Также очень хорошо при панкреатите помогает отвар овса. Его зерна в количестве одного стакана нужно залить литром воды и поставить варить на медленный огонь. Через 3 часа полученный отвар нужно процедить. Принимать его необходимо по 100 мл перед каждым приемом пищи.
Если ощущается дискомфорт в проекции поджелудочной железы, нетрадиционная медицина рекомендует пройти двухнедельный курс лечения картофельным соком. Для его приготовления потребуется взять небольшую картофелину, промыть ее под проточной водой, натереть на терке и отжать из полученной кашицы сок. Только выпить его нужно сразу же. Уже спустя 10-15 минут он потеряет все свои полезные свойства. Осуществлять прием картофельного сока следует также перед каждым приемом пищи.
Существует еще огромное количество средств нетрадиционной медицины, которые позволяют надолго избавить человека от приступов панкреатита. Но помните, что применять их, так же как и лекарственные препараты, можно только по разрешению врача. Если больной будет следовать всем его рекомендациям и не нарушать запреты, он сможет легко «ужиться» с панкреатитом и вести нормальный образ жизни.
Тест: на определение риска сахарного диабета 2 типа

Источник


