Как проверить есть панкреатит
Панкреатит – это проблема многих людей, которые вовремя не лечили заболевания желудочно-кишечного тракта, злоупотребляли алкоголем и неправильно питались.
Избежать развития этого опасного и неприятного недуга можно было с помощью своевременного обнаружения патологии. Но как проверить поджелудочную железу знают не все, а некоторым просто не хочется лишний раз посещать докторов, поскольку такие визиты пугают людей.

Что собой представляет недуг?
Это воспалительный процесс, которому подвергается поджелудочная железа. Возникает отек тканей поджелудочной железы и протоков к двенадцатиперстной кишке. Из-за отечности ферменты, вырабатываемые железой, через протоки не могу попасть в пищевод.
Но липаза, амилаза, лактаза, химотрипсин и трипсин, основной задачей которых считается помощь в переваривании пищи, не могут исполнять своих основных функций, так как накапливаются в теле поджелудочной железы. Но пищеварительный процесс ферментов остановить нельзя, потому они начинают медленно переваривать ткани, которые их же и произвели, при этом отравляя весь организм токсинами.

Симптомы болезни
Для того, чтобы вовремя понять, что в поджелудочной железы начинаются проблемы, нужно внимательно относится ко всем сигналам организма. На разных стадиях развития заболевания возникают характерные симптомы, которые вызывают дискомфорт и разлад здоровья:
- Боль. Как только, начинаются воспалительные процессы и закупорка протоков человек ощущает неприятную острую боль под ребрами. В зависимости от локализации недуга может болеть, с одной стороны, боку или сразу по всей окружности ребер. Боль носит постоянный характер и не утихает даже в состоянии покоя.
- Рвота. Желудок прекращает перетравливать съеденную пищу, без ферментных таблеток сразу появляется рвота. Рвота наступает при каждом приеме пищи.
- Высокая температура. Воспалительные процессы в организме и интоксикация провоцирует защитную реакцию организма и поднятие температуры тела до 38–38,5 градусов.
- Желтуха. При отеке поджелудочной железы ее тело может оказывать давление на желчные протоки, с следствии чего образуется механическая желтуха. У человека появляются все признаки желтухи: пожелтевшие глаза, ладони и кожа.
- Диарея или запор. Проблемы пищеварительного тракта сразу дают о себе знать, недостаток ферментов и интоксикация вызывают трудности с дефекацией.
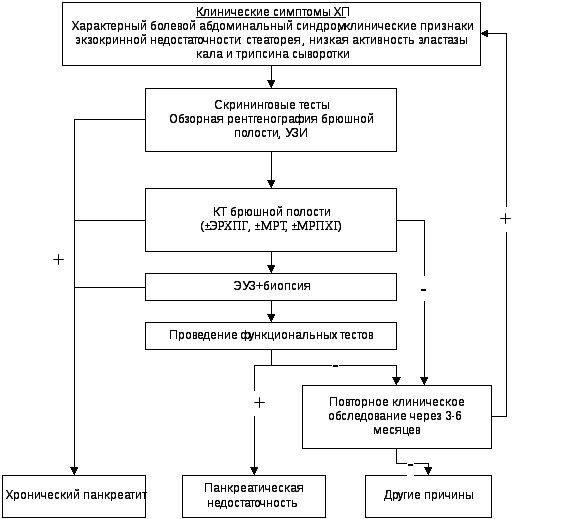
Методы диагностирования панкреатита
Всем известно, что лечить заболевания гораздо эффективнее на ранних стадиях, пока форма протекания не переросла в хроническую. Но для этого необходимо хотя бы раз в году проходить полное медицинское обследование, благодаря которому своевременно можно определить отклонения от нормы, развитие патологий и ухудшений.
Как проверить поджелудочную? Прежде всего нужно обратиться в врачу-терапевту. Именно он внимательно должен осмотреть больного, провести пальпацию живота, определить в каком месте локализовалась болезнь, и дать направления на анализы. Даже при пальпации доктор может дать определение этиологии болей в животе.
Если есть подозрения на то, что причиной болевых синдромов является панкреатит, то больного отправляют на осмотр к гастроэнтерологу, который и назначает все анализы, подтверждающие или опровергающие предварительный диагноз.
Общий анализ крови
Сдают кровь из пальца, после чего работники лабораторий проверяют количество лейкоцитов и СОЭ в крови. Общий анализ позволяет определить присутствуют ли в организме воспалительные процессы. Недостаток инсулина тоже свидетельствует о развитии отечности железы.
Биохимический анализ крови
На биохимический анализ берут венозную кровь. Ее проверяют на повышение ферментов. Этот способ особо эффективен при острой стадии панкреатита.
Анализы мочи
В случае обнаружения в мочи фермента амилазы, наличие болезни поджелудочной железы подтверждается практически в 100%. Эти анализы дают возможность определить на химическом уровне проблемы поджелудочной железы.
Но, поскольку многие недуги имеют схожие показатели и симптомы, то анализы необходимо подтверждать и другими методами обследования.
Ультразвук
УЗИ является неотъемлемой частью диагностики. С помощью ультразвукового обследования устанавливают размер железистой ткани и ее протоков, ее расположение по отношению к другим органам, наличие жидкостных масс в брюшной полости или их отсутствие. УЗИ дает возможность визуально оценить состояние внутренних органов и исключить нагноение и перитониты.

Рентген
Очень часто к панкреатиту приводят камни в протоках железистой ткани. Рентгеновский снимок дает возможность визуально установить наличие камней, так называемых кальценатов.

Компьютерная томография
Компьютерная томография дает возможность наглядно определить изменения в размерах железистой ткани, сужение или расширение протоков. Этот метод считается дорогим, но дает много информации, благодаря которой можно поставить более точный диагноз и назначить правильное лечение.

Эндоскопия
При помощи небольшого зонда с камерой доктора могут в режиме реального времени рассмотреть всю ситуацию изнутри. Эндоскоп вводят в двенадцатиперстную кишку, и внимательно обследуют фатеров сосок, через которых секреты поступают в пищеварительный тракт. Также во время эндоскопии вводят контраст для того, чтобы сделать более качественные рентгеновские снимки и КТ. Но сам контраст считается раздражителем и может спровоцировать рецидив панкреатита.

Лапароскопия
Лапароскопия считается больше оперативным вмешательством нежели, методом диагностирования, но она дает немаловажные факты о текущем состоянии болезни. Применяют лапароскопию чаще при острой форме патологии. Это малоинвазивный метод, который помогает устранить омертвевшие участки ткани железы. Полученные анализы также могут свидетельствовать о наличии новообразований и кист, что немаловажно узнать на ранних развитиях опухолей.

Лечение
Обследовать органы кишечного тракта лучше сразу несколькими методами. Только после получения всех результатов доктор может поставить достоверный диагноз. Важность полного обследования состоит еще и в том, что панкреатит может стать причиной развития других страшных болезней, таких как сахарный диабет, желчнокаменная болезнь. Потому нужно исключить все возможные побочные эффекты недуга.
Лечение панкреатита назначает только лечащий врач. Самостоятельное лечение может привести к обострению болезни и появлению серьезных осложнений, которые порой невозможно восстановить или полностью вылечить. Потому очень важно придерживаться всех докторских предписаний и советов.
Нужно полностью отказаться от вредной еды, поменьше употреблять в пищу жаренных, копченых, соленых и жирных продуктов. По возможности полностью отказаться от алкоголя и употребления кофе или свести дозировку к минимуму. Больным противопоказаны нервные перенапряжения и большие физические нагрузки.
Диета при это заболевании играет немаловажную роль в лечении панкреатита, только при помощи правильного питания и приема лекарственных препаратов можно добиться длительной ремиссии. При возобновлении симптомов недуга нужно сразу приступать к лечению и не давать шанс осложнениям.
Источник
Панкреатит — тяжелое заболевание поджелудочной железы, которое может привести к тяжелым осложнениям, а иногда к летальному исходу. Для того, чтобы предотвратить последствия патологии, нужно выявить ее симптомы сразу же после появления и принять соответствующие меры.

Что такое панкреатит?
Поджелудочная железа располагается в эпигастральной области за желудком и выполняет сразу несколько функций. Основное предназначение — выработка ферментов, способствующих перевариванию пищи и всасыванию полезных веществ. При нарушении процессов, происходящих в тканях органа, развиваются воспалительные и некротические процессы, которые в медицине называют панкреатитом.
Когда-то панкреатит называли болезнью алкоголиков, но с ухудшением качества пищи он диагностируется у людей без вредных привычек.
Причины развития панкреатита могут быть разными.

Чаще всего это неправильное питание, алкогольная зависимость, злоупотребление лекарственными препаратами, сопутствующие заболевания пищеварительной и желчевыводящей системы. Панкреатит может протекать в нескольких формах — острый, хронический, билиарнозависимый, гнойный, гемморагический. В любом случае болезнь серьезно нарушает метаболические процессы в организме и требует немедленного лечения.

Симптомы панкреатита
Симптомы панкреатита поджелудочной железы у женщин и мужчин трудно назвать специфическими. Он проявляется так же, как и же, как и остальные заболевания пищеварительного тракта. Выраженность признаков зависит от клинического течения и особенностей организма больного.
У большинства людей, страдающих от подобной патологии, состояние ухудшается после употребления большого количества жирной, тяжёлой пищи и алкогольных напитков. Иногда появление симптомов возможно без какой-либо причины, но в любом случае необходимо немедленно обратиться к врачу.

Боль в животе
Первый симптом панкреатита — боль в эпигастральной области. При разных формах заболевания она может проявляться по-разному — тупая, тянущая, острая и т.д. Обычно неприятные ощущения носят опоясывающий характер, чувствуется по всему животу и отдает в позвоночник. Она не зависит от приема пищи и полностью или частично купируется после приема обезболивающих средств или нестероидных противовоспалительных препаратов.
Иногда симптомы панкреатита «маскируются» под инфаркт миокарда или ишемическую болезнь сердца.
При отечной форме панкреатита боль обычно умеренная, и вызывается давлением увеличенного органа на нервные окончания. Самый сильный дискомфорт провоцирует некротическая разновидность заболевания. Он настолько сильный, что может стать причиной болевого шока и серьезного ухудшения состояния.

Тошнота и рвота
Еще один выраженный признак панкреатита — тошнота, которая часто перерастает в рвоту. Подобные ощущения вызываются раздражением блуждающего нерва и его воздействием на ЦНС, а также нарушением пищеварительных процессов и общей интоксикацией. Принимать пищу больной обычно не может вообще, а большинство приступов тошноты заканчиваются рвотой, которая не приносит облегчения.
В отличие от пищевых отравлений, рвоту при панкреатите необходимо останавливать, иначе она приведет к обезвоживанию организма.
Объем, тошнота и характеристики рвотных масс зависят от стадии заболевания и течения воспалительного процесса. На первых этапах они состоят из содержимого желудка, а по мере ухудшения пищеварительных функций появляются вкрапления желчи и крови, что свидетельствует о забросе в желудок содержимого двенадцатиперстной кишки и появлении микротрещин на слизистой оболочке пищевода. Количество приступов рвоты может достигать 10-12 в сутки.

Расстройства пищеварения
Поджелудочная железа выполняет в организме несколько функций, но основная из них — выработка ферментов, способствующих перевариванию пищи и всасываемости полезных веществ. Соответственно, панкреатит сопровождается серьезным нарушением работы пищеварительного тракта.
Чаще всего приступам заболевания предшествует отсутствие дефекации или ее затруднение на протяжении нескольких дней, после чего появляется жидкий стул, иногда с вкраплениями желчи и непереваренных остатков пищи. Помимо расстройства дефекации, при панкреатите наблюдается вздутие живота, отрыжка, метеоризм и изменение или полное отсутствие аппетита.

Кожные покровы
Нарушения работы пищеварительной системы у женщин и мужчин влекут за собой другие расстройства, в том числе со стороны желчевыводящей системы (холецистит, холецисто панкреатит). Воспаленный, увеличенный орган оказывает давление на окружающие структуры, из-за чего отток желчи существенно затрудняется. Подобные процессы проявляются бледностью или желтушностью кожных покровов, а также сильным зудом — он наблюдается в тяжелых случаях, когда желчь начинает выделяться через поры кожи и раздражать ее.
Кроме того, поджелудочная железа может давить на диафрагму, затрудняя дыхательную функцию. Из-за кислородной недостаточности появляется синюшность носогубного треугольника, губ. Ногтей на руках и ногах, ощущение холода в конечностях. Синие пятна могут также появляться возле пупка и по бокам.

Косвенные признаки
Чаще всего панкреатит (особенно острый и геморрагический) сопровождаются сильным ухудшением общего самочувствия. У больного поднимается температура, появляется головная боль, головокружение, иногда чувство сдавливания в груди и одышка, а также слабость и снижение работоспособности.
Большинство людей, которые пережили сильный приступ панкреатита, утверждают — общее состояние было настолько плохим, что они не могли даже подняться с постели. Симптомы панкреатита поджелудочной железы у женщин могут также включать нарушения менструального цикла, так как состояние органа влияет на гормональный фон.
Как распознать панкреатит?
Заниматься самодиагностикой при появлении симптомов панкреатита не рекомендуется, так как болезнь далеко не всегда имеет классическое течение. Согласно медицинской статистике, типичные признаки наблюдаются только у 58% пациентов. В остальных случаях болезнь «маскируется» под другие патологии:
- у 19% больных панкреатит проявлялся в виде кишечной или печеночной колики (болит в нижней части живота или правом подреберье);
- в 6% случаев приступ напоминает проявления инфаркта миокарда или стенокардии — боль ощущалась в грудине и отдавала под лопатку, вызывая одышку и страх;
- у 12% пациентов отмечалась сильная боль в животе и напряжение брюшной стенки, что бывает при перфорации кишечника или аппендиците;
- в 2% случаев панкреатит напоминает отравление или инфекцию, и сопровождается температурой, рвотой, поносом, интоксикацией.

Предпринимать какие-либо меры при подозрении на панкреатит не стоит. Больного нужно уложить на спину, не давать ему есть, положить на живот холодный компресс и вызвать «скорую». Прием любых лекарств может затруднить диагностику, поэтому лучше дождаться выводов врачей.
Диагностика и лечение
Чаще всего врачи ставят диагноз, ориентируясь на жалобы больного и симптомы, но для уточнения диагноза и оценки состояния органа необходима соответствующая диагностика. Она включает анализы крови и инструментальные методы исследования — УЗИ брюшной полости, КТ, МРТ, при необходимости лапароскопические процедуры.

При возникновении симптомов панкреатита важно дифференцировать его с другими заболеваниями поджелудочной железы — кистами и злокачественными опухолями.
Принимать ферментативные препараты при подозрении на панкреатит категорически запрещено, так как они могут спровоцировать ухудшение состояния.
Острый панкреатит обычно лечат консервативными средствами. Больному назначают обезболивающие препараты и спазмолитики, антиоксиданты, лекарства для снижения выработки пищеварительных ферментов. В тяжелых случаях необходимо хирургическое вмешательство — резекция или удаление пораженной части органа.
| Панкреатит | Злокачественные опухоли поджелудочной железы | Кистозные изменения железистой ткани | |
| Болевые ощущения | Появляются только в периоды обострений. При остром панкреатите боль достаточно сильная, режущего характера, при хроническом — ноющая или тупая. | Боль постепенно нарастает (иногда на протяжении нескольких месяцев), не зависит от приема пищи или других факторов. | Зависят от локализации и масштаба поражения, а в некоторых случаях отсутствуют вообще. |
| Расстройства дефекации | Наблюдаются в острые периоды, причем обычно запоры чередуются с поносами. | Неустойчивый, обычно жидкий стул, на поздних стадиях сильный, неукротимый понос и водянистые каловые массы. | В зависимости от локализации новообразований: возможен частый стул, а в некоторых случаях постоянные запоры. |
| Особенности клинической картины | Обострения связаны с нарушением питания, употреблением алкоголя, иногда определенных лекарственных препаратов. | Желтушность кожных покровов и слизистых оболочек, необъяснимая потеря веса вплоть до истощения (наблюдается даже при отсутствии изменений аппетита). | Нарушения самочувствия выражены на поздних стадиях, при нагноении кист или присоединении вторичной инфекции. На первых этапах симптомы могут полностью отсутствовать. |
| Результаты диагностики | Признаки воспалительного процесса в анализах крови (повышенное СОЭ и лейкоциты), характерные изменения на УЗИ. | В анализах крови присутствует высокое СОЭ и концентрация лейкоцитов, а также снижение гемоглобина и активизация печеночных проб. На МРТ и КТ, а на поздних стадиях на УЗИ можно увидеть опухоль. | Кистозные изменения обычно диагностируются с помощью УЗИ, КТ или МРТ. В клинических анализах крови изменения могут отсутствовать вообще. |
Панкреатит опасен тем, что в тяжелых случаях больной может остаться инвалидом на всю жизнь, так ткани органа постепенно заменяются рубцовыми, которые не способны обеспечить нормальное выполнение функций. Некоторые формы панкреатита (реактивный, гемморагический и т.д.) часто ведут к летальному исходу, особенно в пожилом возрасте. Если заболевание перешло в хроническую форму, человеку придется придерживаться диеты до конца жизни — любое нарушение режима питания может спровоцировать приступ.
Как предотвратить панкреатит?
С ухудшением качества пищи, экологии и ускорением ритма жизни панкреатит перестали называть болезнью алкоголиков, так как он часто встречается у взрослых людей без вредных привычек и детей. Для того, чтобы предотвратить воспалительные процессы в поджелудочной железе, необходимо вести здоровый образ жизни и правильно питаться — отказаться от жареной, жирной, тяжелой пищи, алкогольных напитков.

Особенно опасными считаются эпизодические употребления большого количества вредной еды, когда поджелудочная испытывает сильную перегрузку и не может справиться со своей задачей. При появлении признаков заболевания следует немедленно обратиться к врачу — любое промедление может привести к неприятным последствиям.
Источник
Доброго времени суток, дорогие друзья. Поджелудочная – это орган, который регулирует работу всего пищеварительного тракта и контролирует уровень сахара в крови. Без поджелудочной железы человек не может жить! В этой статье я расскажу вам как правильно проверять здоровье поджелудочной железы, какие анализы нужно сдавать и какие обследования нужно проходить.
Общий анализ крови
Без этого анализа нет смысла приходить на прием к врачу любой специальности. Общий анализ крови позволяет определить наличие воспаления в организме.
Как правильно обследовать печень
Биохимический анализ крови
Нужно проверить:
Биохимические анализы. Источник: Яндекс.Картинки
Альфа-амилаза — актуальна в течении 2-3 дней после перенесенного воспаления железы. Максимальный уровень в крови – в первые 24 часа.
Липаза — максимальный уровень – в первые 24 часа. Отслеживается в крови в течении 8-10 дней. Увеличение в 10 раз – опасно для жизни.
Панкреатическая эластаза 1 — повышается, но исследуются гораздо реже, так как этот анализ более дорогостоящий. Показывает перенесенное воспаление поджелудочной железы. Актуальна в течении 10 дней после перенесенного воспаления. Максимальный уровень в крови – на вторые сутки.
С-реактивный белок – актуально проверять при любых воспалительных заболеваниях в организме. При панкреатите может повышаться в несколько раз.
Общий белок – при заболеваниях поджелудочной железы уменьшается.
Глюкоза в крови — очень важный параметр, который нужно контролировать при заболеваниях поджелудочной железы. Если воспалился или разрушился хвост поджелудочной железы — может повыситься уровень сахара в крови. Это свидетельствует о серьезном поражении и последствиях тяжёлого панкреатита.
Онкомаркеры
Онкомаркеры — биомаркеры (специальные вещества), производимые опухолевидными клетками. Их существует больше сотни, однако для диагностики рака поджелудочной железы используют всего четыре: CA-19-9 (наиболее специфичен), CA-125, РЭА (раковый эмбриональный антиген), CA-15-3. Стоит отметить, что повышение онкомаркеров в крови не говорит о 100% наличии рака конкретной локализации. Вышеперечисленные биомаркеры также повышаются при раке печени, желудка, молочной железы, толстого и тонкого кишечника.
Копрограмма и анализ мочи
Для проверки состояния поджелудочной железы обязательно следует сдавать анализымочиикала. Пищеварительные ферменты проходят по кишечнику, всасываются в кровь и попадают в почки, где формируется моча.
В моче определяют уровень альфа амилазы. Во время серьезных воспалительных процессов, альфа-амилаза определяется не только в крови, но и в моче.
Копрограмма. Это исследование необходимо проводить при хронических заболеваниях со снижением выработки пищеварительных ферментов. Гипосекреция может быть спровоцирована закупоркой канала железы опухолью или камнем. Если секрета становится недостаточно, то пища переваривается плохо, количество каловых масс увеличивается, они становятся полужидкими, с жирным блеском и тухлым запахом.
Инструментальные диагностические методы исследования поджелудочной железы
УЗИ-диагностика – оценка структуры железы, изменение размеров, оценка наличия новообразований. На канале есть подробный разбор УЗИ-диагностики заболеваний поджелудочной. Почитать можно ТУТ.
Визализация поджелудочной железы на УЗИ. Источник: Яндекс.Картинки
КТ/МРТ – может использоваться с контрастом или без. Используется только в сложных ситуациях, когда нужно оценить наличие выпота или при невозможности диагностирования с помощью УЗИ. В рутинном скрининге эти методы не используются.
Выводы
Если вы хотите проверить как работает ваша поджелудочная железа, вам необходимо сдать:
- Общий анализ крови
- Биохимический анализ крови: липаза, амилаза, панкреатическая эластаза -1, глюкоза, С-реактивный белок.
- Для оценки структуры и визуализации – УЗИ-обследование.
Надеюсь, что эта статья была для Вас полезна. Здоровья вам. Понравилась статья? Подписывайтесь на канал КОНСПЕКТ ВРАЧА!
Источник