Как панкреатит переходит на рак
То, что у больных, которые длительное время страдают хроническим панкреатитом, может развиться рак поджелудочной железы, научно доказанный факт. От 4 до 8% пациентов со стажем болезни свыше 20 лет заболевают этой онкопатологией. Это случается в 15 раз чаще, чем среди тех, у кого панкреатита нет.
Некоторые статистические данные
Среди опухолей системы пищеварения рак поджелудочной железы занимает третье место после рака желудка и рака толстой кишки. Среди причин смертности от онкозаболеваний у мужчин рак поджелудочной железы на четвертом месте, у женщин – на пятом. Заболеваемость у мужчин в 1,5 раза выше, чем у женщин. Заболеваемость в России составляет 8,6 на 100 000 населения. За последние 60 лет заболеваемость в Северной Америке и странах Европы выросла более чем вдвое. Все эти данные свидетельствуют о том, что рак поджелудочной железы – заболевание серьезное и для больных хроническим панкреатитом представляет нешуточную угрозу.
Какие факторы усугубляют риск развития опухоли при панкреатите
Это, безусловно, курение и употребление спиртного. Помимо того, что эти вредные привычки сами по себе не дают затихнуть воспалительному процессу в поджелудочной железе, они могут оказывать прямое канцерогенное действие.
Панкреатит с активной кальцификацией (отложением солей кальция в тканях железы) перерождается в рак чаще обычного панкреатита. Кроме этого, вторичный сахарный диабет при панкреатите также рассматривается как дополнительный риск.
Существует также генетический фактор, который имеет значение для всех пациентов, а не только для больных панкреатитом. Однако в сочетании с панкреатитом его активность усугубляется, и он в 95% случаев мутации гена p53 и онкогена K-ras обнаруживаются при аденокарциноме поджелудочной железы. Скорее всего, генетическое исследование панкреатического сока вскоре займет одно из приоритетных мест в ранней диагностике рака поджелудочной железы.
Механизм развития заболевания
В 80-90% случаев злокачественное поражение поджелудочной железы развивается из эпителия выводных протоков этого органа и представляет собой аденокарциному. При панкреатите хронический воспалительный процесс нарушает обмен веществ в ткани железы, что приводит к метаплазии (перерождению) ее клеток. Метастазирует опухоль чаще всего в забрюшинные лимфатические узлы, печень, легкие, почки, кости. Локализуется опухолевый процесс обычно в головке железы – примерно 80%, реже – в теле или хвосте, еще реже бывает тотальное поражение органа.
Как проявляется рак поджелудочной железы
Согласно статистическим наблюдениям, только около 15% случаев рака поджелудочной железы выявляется в резектабельной стадии, то есть, когда возможно провести хирургическое вмешательство и удалить опухоль. Остальная часть – а это от 85 до 90% больных, – диагностируется в запущенных случаях, когда опухоль прорастает за пределы органа или присоединяются метастазы.
Поэтому чаще всего главным симптомом является боль – постоянная, тупая, с тенденцией к нарастанию. Боль в эпигастрии, отдающая в спину, поясницу, нередко опоясывающая. Она обычно сопровождается неспецифическими симптомами – диспепсией, тяжестью в животе, слабостью, повышенной утомляемостью. Все это в комплексе очень напоминает картину панкреатита, а если у пациента этот диагноз уже имеется, то вся симптоматика чаще всего списывается на панкреатит.
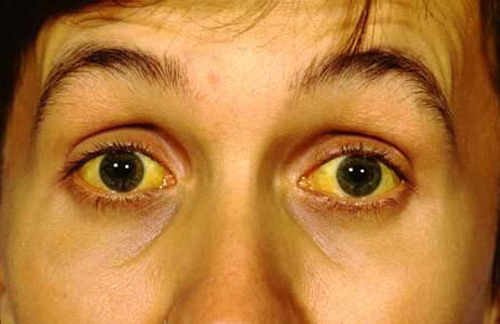 И только когда у больного внезапно развивается механическая желтуха без предшествующей приступообразной острой боли в животе, возникают подозрения на рак поджелудочной железы. К сожалению, к этому времени опухоль достигает значительных размеров и сдавливает 12-перстную кишку, нередко вызывая дуоденальную непроходимость. Присоединяется мучительный кожный зуд, сопровождающий желтуху.
И только когда у больного внезапно развивается механическая желтуха без предшествующей приступообразной острой боли в животе, возникают подозрения на рак поджелудочной железы. К сожалению, к этому времени опухоль достигает значительных размеров и сдавливает 12-перстную кишку, нередко вызывая дуоденальную непроходимость. Присоединяется мучительный кожный зуд, сопровождающий желтуху.
У 15-20% больных с распространенной формой рака поджелудочной железы проявляются симптомы сахарного диабета, которые впоследствии подтверждаются лабораторно.
Методы диагностики
Сам по себе хронический панкреатит рассматривается как предраковое заболевание, поэтому все больные должны регулярно наблюдаться у врача и своевременно проходить назначаемые им обследования, чтобы не пропустить начало развития опухоли. При дифференциальной диагностике с хроническим панкреатитом рекомендуется сдавать анализ крови на специфические онкомаркеры, например, антиген СА 494, этот метод считается высокоинформативным на ранней стадии болезни.
Также больным назначается УЗИ, КТ и МРТ поджелудочной железы, а при подозрении на опухоль производят тонкоигольную пункционную биопсию предполагаемого участка под контролем УЗИ или компьютерной томографии. Как правило, в 90-95% случаев диагноз рака поджелудочной железы подтверждается гистологически.
Источник
Воспаление поджелудочной железы — опасная патология, требующая динамического наблюдения часто в условиях хирургического стационара. Это связано с тем, что заболевание сопровождается отмиранием железистых клеток, внутри которых находятся ферменты, способные переваривать пищу. Они поражают и окружающие ткани. Таким образом, последствия панкреатита могут быть очень серьезными и требуют длительного периода восстановления.

Последствия панкреатита напрямую связаны с патогенетическими механизмами развития заболевания и его исходом
Основные функции поджелудочной железы
Поджелудочная железа является органом смешанной секреции. Она выделяет как экзогенный секрет – желудочный сок, так и эндогенный – гормоны.
Основные ферменты:
- липаза (расщепляющая жировые соединения);
- амилаза (воздействующая на крахмал и сложные углеводы);
- различные протеазы – трипсин, пепсин, эластаза и другие (расщепляющие белковые соединения).
Проток железы доставляет ферменты в двенадцатиперстную кишку, где и происходит переваривание пищи. Ферменты расщепляют сложные структуры до мелких, доступных всасыванию.
Клетки островка Лангерганса способны синтезировать гормон инсулин, который снижает уровень сахара в крови. Основное его действие основано на том, что он доставляет глюкозу из плазмы крови внутрь клетки, где она превращается в энергию.
Патогенез панкреатита
Основной причиной воспаления является нарушение в диете. Из-за этого усиливается нагрузка на железистую ткань, клетки не справляются с поставленной задачей и начинают разрушаться, приводя к патологическим изменениям. Разрушение клеток приводит к выходу ферментов наружу и преждевременной их активации, в результате чего возникает самопереваривание соседних тканей, вызывая цепную реакцию и усиливая воспаления.

Воспаление сопровождается интенсивными болевыми ощущениями опоясывающего характера. Они сопровождаются диспепсическими проявлениями, так как в желудочно-кишечный тракт не поступает достаточного количества ферментов. Болезнь протекает на фоне регулярной тошноты, рвоты, расстройства стула.
Постепенно участок патологических изменений отделяется от здоровых клеток соединительнотканной капсулой.
Исходов заболевания может быть несколько:
- Склероз пораженного участка — замещение функциональных клеток железы соединительной тканью.
- Образование кисты или абсцесса. Внутри соединительнотканной оболочки происходят процессы самопереваривания и лизирования (растворения) тканей с формированием жидкостного компонента.
- Онкологическое перерождение клеток.

Возможные последствия заболевания
Направления лечения
Основное лечение – голод. Это позволяет максимально разгрузить железу, уменьшив синтез ферментов и снизив их патологическое воздействие на сам орган и окружающие ткани. Пациент должен находиться в полном физическом и психическом покое, так как эмоциональное перенапряжение, стрессы стимулируют работу поджелудочной железы. На живот кладут холод (пузыри со льдом), при котором уменьшается воспаление и ускоряется склерозирование пораженных участков.
Также вводят ингибиторы протеолиза, останавливающие самопереваривание. Необходимы препараты, защищающие слизистую оболочку желудка, так как частым осложнением панкреатита является язвенная болезнь.
При патологии необходим динамический контроль глюкозы крови. Это связано с тем, что помимо железистых клеток, синтезирующих ферменты, поражаются и те, что продуцируют инсулин. Риск развития сахарного диабета повышается.
Последствия
В процессе заболевания человек часто значительно теряет в весе. В некоторых случаях даже проявляются признаки кахексии. Общая слабость сопровождается повышенной утомляемостью, сонливостью, упадком сил.

Разрешенные продукты после острого приступа панкреатита
Недостаточность питательных веществ приводит к тотальному нарушению работы организма. У таких людей чаще всего понижено артериальное давление, частый поверхностный пульс. Низкое содержание сахара в крови приводит к голоданию в первую очередь клеток головного мозга и формированию энцефалопатии.
Диета и дефицит переваривания сопровождаются витаминодефицитами. Чаще происходит недостаток именно жирорастворимых витаминов: А и Е. А также витаминов животного происхождения. Больше всего ощущается дефицит витамина K, который приводит к нарушению коагуляции крови и риску развития кровотечений.
Недостаточность поджелудочной железы часто сопровождается пищевыми аллергиями, так как не все продукты перевариваются, а трансформируются в аллергены для организма. Это приводит к еще большим запретам в диете.
Влияние на пищеварительную систему
Ферментативный дефицит приводит к дисбалансу всех пищеварительных структур. Компенсаторно усиливается работа печени, в результате чего параллельно развивается воспаление желчного пузыря, отложение в нем камней. Конкременты впоследствии могут закупоривать выводные протоки с формированием холестаза и гепатита (механической желтухи).

Воспаление сопровождается интенсивными болевыми ощущениями и повреждением соседних органов
Усиленное продуцирование желчи может привести к формированию поверхностных эрозий на слизистой желудка и тонкого кишечника (в основном двенадцатиперстной кишки). Риск развития язвенной болезни повышается.
При регулярных нарушениях в диете, некорректной терапии или несоблюдении предписаний врача панкреатит может перейти из острой фазы заболевания в хроническую форму. Хронизация процесса увеличивает риск развития панкреонекроза, чаще заканчивающегося неблагоприятно для пациента.
Кистозное преобразование воспаления может осложниться прорывом соединительнотканной оболочки с образованием панкреатита в результате выхода большого количества ферментов с переваренным, часто гнойным содержимым кисты. Перитонит смертельно опасен и требует немедленного хирургического вмешательства.
Формирование сахарного диабета
Риск развития инсулинозависимого сахарного диабета определяется количеством клеток островка Лангенганса, которые его выделяют. При панкреатите образования отмирают, следовательно, количество инсулина уменьшается. Это увеличивает риск формирования диабета.

У больных хронической формой заболевания необходимо регулярно контролировать уровень сахара. Недостаточность гормона возникает не сразу, а когда количество клеток, его продуцирующих, достигает критического минимума.
Панкреатит и онкология
Одним из самых страшных диагнозов, которые можно получить от врача — это злокачественная опухоль, или простым языком — рак.
Панкреатит и рак поджелудочной железы часто являются звеньями одного процесса. Воспаление приводит к повреждению генетического кода и появлению онкологических клеток, характеризующихся неконтролируемым делением.

Рак может появиться и вследствие резекции поджелудочной железы. При удалении части некротизированной ткани (при панкреонекрозе) регенераторные процессы запускают деление клеток и частичное восстановление. Однако продолжающееся воспаление нарушает эти процессы и увеличивает риск развития онкологии.
Если опухоль небольших размеров, удалить разрешается только ту часть, которая поражена. Если же рак распространился уже по всему органу и пустил метастазы, необходимо полностью убрать всю поджелудочное железу. Выполнить это возможно только хирургически. Для человека это не смертельно, но накладывает отпечаток на всю жизнь. Причем после такой операции пациент должен принимать липотропы, инсулин и другие препараты с наличием необходимых веществ и ферментов.
Об особенностях новой жизни после удаления поджелудочной железы читайте здесь…
Все вышесказанные осложнения и последствия, возникшие на фоне панкреатита, являются далеко не полным перечнем возможных патологий. В исключительных случаях могут быть задеты те ткани и органы, которые на первый взгляд не имеют никакого отношения к функционированию поджелудочной железы.
Понравился материал: оцени и поделись с друзьями
Источник
Главная
Гастроэнтерология
Заболевания поджелудочной железы
Рак поджелудочной железы и хронический панкреатит
Панкреатодуоденальная резекция (ПДР) — травматичная операция, уносящая значительную часть значимых в функциональном отношении органов пищеварения. Поэтому стараются выполнять ПДР только при морфологически подтвержденном раке поджелудочной железы.
Вместе с тем, наиболее сложной и до настоящего времени не решенной является проблема дифференциальной диагностики рака поджелудочной железы и хронического панкреатита, особенно при локализации патологического процесса в головке поджелудочной железы. Данные литературы показывают, что клинические, лабораторные, инструментальные дооперационные, а зачастую и интраоперационные, в том числе и морфологические, данные далеко не всегда позволяют достаточно точно определить природу очагового поражения поджелудочной железы. Поэтому вопрос хирургической тактики при отсутствии морфологического подтверждения рака во время операции остается открытым.
По данным немецких исследователей, у 12% пациентов, которым была выполнена резекция поджелудочной железы по поводу «псевдотуморозного хронического панкреатита», при гистологическом исследовании был выявлен рак поджелудочной железы. В докладе было подчеркнуто, что никакие современные методы до- и интраоперационной диагностики, включая биопсию поджелудочной железы, не дают абсолютно достоверных результатов.
На основании клинических, лабораторных, инструментальных и интраоперационных данных трудно осуществить точный дифференциальный диагноз между резектабельным раком поджелудочной железы и хроническим панкреатитом, так как основные признаки заболевания наблюдаются в обеих группах. Вместе с тем при более детальном анализе можно отметить некоторые существенные отличия.
Возраст и пол
Прежде всего имеет значение возраст и пол больных. Возраст больных раком головки поджелудочной железы колебался от 19 до 68 лет, но более 0,9 были старше 45 лет, и средний возраст пациентов составил 59,3. Отчетливо прослеживается влияние пола на частоту хронического панкреатита — мужчины в этой группе составляли 80,7%, а при резектабельном раке поджелудочной железы существенного влияния полового признака на возникновение заболевания отмечено не было.
Начало заболевания
Почти у всех больных раком головки поджелудочной железы (96,4%) заболевание началось постепенно, как правило, без каких-либо провоцирующих факторов. Вместе с тем при хроническом панкреатите 89,2% пациентов отмечали внезапное начало заболевания.
Злоупотребление алкоголем
Злоупотребление алкоголем на протяжении 10-15 лет до начала заболевания значительно чаще отмечалось при хроническом панкреатите, чем при раке головки поджелудочной железы (56,6 и 9,8% соответственно).
Продолжительность клинических проявлений
Разница продолжительности клинических проявлений заболевания на момент поступления при сравнении этих двух групп была значительной — 19,4 мес, если учесть, что средняя длительность клинических проявлений при раке поджелудочной железы I-III стадий составила всего 1,7 мес. Таким образом, для хронического панкреатита характерно появление первых клинических симптомов до 40 лет и у пациентов, злоупотреблявших приемом алкоголя.
Ведущий симптом
Ведущим симптомом резектабельного рака головки поджелудочной железы была желтуха и незначительная потеря массы тела (3-5 кг), а хронического панкреатита — боль и потеря массы тела более 10 кг. Потеря массы тела у больных хроническим панкреатитом была более выраженной, чем у пациентов раком поджелудочной железы (в данном случае рассматриваются только больные резектабельным раком головки поджелудочной железы).
Боли в животе также чаще отмечались при хроническом панкреатите, чем при раке поджелудочной железы (96,8 и 52,7% соответственно), причем более чем у половины больных хроническим панкреатитом боли иррадиировали в спину, а при резектабельном раке поджелудочной железы этот симптом отмечался довольно редко (у 15,2% больных с болями). Желтуха выявлена у 89,5% пациентов раком поджелудочной железы и лишь у 20,5% — хроническим панкреатитом. При этом в первом случае желтуха всегда была прогрессирующей, во втором — регрессирующей. Следует отметить, что содержание билирубина в сыворотке крови было достоверно выше при раке, чем при хроническом панкреатите (187 и 86 мкмоль/л соответственно).
Уровень СА19-9
Уровень СА19-9 при раке поджелудочной железы составил 195,8 Е/мл, при хроническом панкреатите — 34,9 Е/мл. Уровень СА 19-9 был ниже нормы (35 Е/мл) у четверти больных резектабельным раком поджелудочной железы и у половины не превышал 100 Е/мл. При хроническом панкреатите этот показатель был у половины пациентов выше нормы, но только в одном случае содержание СА 19-9 немного превысило 100 Е/мл, в остальных было менее 80 Е/мл. Таким образом, уровень СА 19-9 менее 100 Е/мл являлся пограничным в диагностическом плане и, как правило, встречался при хроническом панкреатите. Следовательно, определение в сыворотке крови СА 19-9 также может быть использовано при проведении дифференциальной диагностики этих заболеваний, но эффективность метода при резектабельном раке головки поджелудочной железы незначительно превышает 50%.
УЗИ и КТ
Дифференциальная диагностика резектабельного рака поджелудочной железы и псевдотуморозного хронического панкреатита, по данным УЗИ и КТ, трудна, так как оба заболевания сопровождаются увеличением головки поджелудочной железы. Из всех ультразвуковых и компьютерных томографических признаков наиболее значимыми в дифференциальной диагностике, по нашим данным, являются: снижение эхогенности/плотности головки или крючковидного отростка поджелудочной железы (75% — при раке поджелудочной железы, 18% — при хроническом панкреатите), бугристые контуры железы в области опухоли (63 и 47%), расширение внутрипеченочных желчных протоков (81 и 27%), отсутствие перипанкреатической клетчатки (по данным КТ) (66 и 15%).
Тонкоигольная аспирационная биопсия
Тонкоигольная аспирационная биопсия позволила выявить опухолевые клетки у 56% больных раком поджелудочной железы, вместе с тем отсутствие раковых клеток в биоптате 44% пациентов свидетельствует о том, что делать выводы об отсутствии рака на основании данных тонкоигольной аспирационной биопсии нельзя. В то же время при хроническом панкреатите ложноположительных результатов (выявления «раковых» клеток) не наблюдалось ни разу.
Таким образом, основными дифференциально-диагностическими критериями хронического панкреатита и рака головки поджелудочной железы являются клинические данные: для хронического панкреатита наиболее характерен более молодой возраст больных, преобладание лиц мужского пола, злоупотреблявших приемом алкоголя, анамнез заболевания более 1,5 лет, потеря массы тела более 10 кг, наличие абдоминального болевого синдрома; для рака головки поджелудочной железы характерна прогрессирующая желтуха с уровнем билирубина более 100 мкмоль/л.
Перечисленные лабораторные и инструментальные признаки, к сожалению, не имеют решающего значения в дифференциальной диагностике рака головки поджелудочной железы и хронического панкреатита. Вместе с тем необходимо отметить важность клинических данных, позволяющих поставить правильный диагноз. Иногда окончательное заключение возможно сделать лишь во время операции, но чаще приходится выполнять ПДР и ставить завершающий диагноз после планового гистологического изучения удаленного органокомплекса.
H.B.Путoв и дp.
«Рак поджелудочной железы и хронический панкреатит» и другие статьи из раздела Заболевания поджелудочной железы
Читайте также:
- Что такое позитронная эмиссионная томография
- Вся информация по этому вопросу
Сегодня 04.11.2019
с 10:00 до 19:00 на звонки
отвечает врач.
Источник


