Как отличить холецистит от язвы желудка
Лечебная диета при гастрите и холецистите позволит перевести эти заболевания в состояние ремиссии с минимальными клиническими проявлениями. Она включает употребление пищи дробными порциями, ограничение количества соли и отказ от жаренной и острой пищи. Приготовление еды на пару, в отварном или жидком виде поможет устранить все симптомы патологии.
Эффективное лечение воспалительных заболеваний желудочно-кишечного тракта без правильного питания невозможно.
Причины и проявления гастрита
Эта патология представляет собой воспаление слизистой оболочки желудка и провоцирует нарушение функциональной активности органа с развитием таких симптомов:
- чувство тяжести после еды;
- изжога или отрыжка кислым содержимым;
- тошнота с последующей рвотой;
- нарушение процесса пищеварения и как результат понос или запор;
- метеоризм, вздутие и колики;
- боли при пустом желудке перед едой давящего и ноющего характера;
- неприятный запах изо рта.
 Болезни ЖКТ имеют генетическую предрасположенность.
Болезни ЖКТ имеют генетическую предрасположенность.
Развитие гастрита связано с воздействием на организм человека таких факторов:
- наличие бактерии Хеликобактер пилори;
- нерациональное питание, употребление вредной пищи;
- частые стрессы, что провоцируют чрезмерное выделение соляной кислоты;
- аутоиммунный процесс;
- отягощенная наследственность;
- нарушение моторики и медленная эвакуация содержимого из желудка.
Вернуться к оглавлению
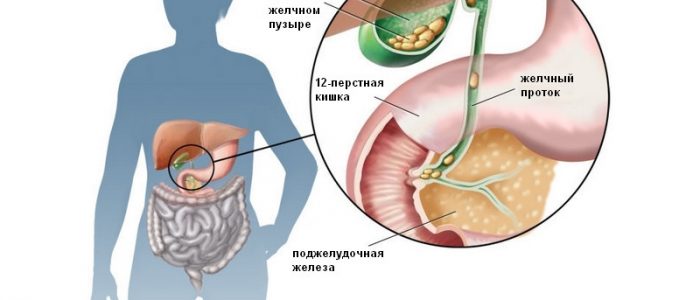
Почему возникает и как проявляется холецистит?
Воспалительный процесс в желчном пузыре называется холециститом. Причиной его развития чаще всего является желчнокаменная болезнь. Она препятствует нормальному желчеоттоку и провоцирует патологические процессы. Причиной недуга может быть инфицирование, которое происходит при проникновении в орган бактерии из двенадцатиперстной кишки. Инфекционный агент может попадать в желчный пузырь и по кровеносным и лимфатическим путям.
 Вредная пища и отсутствие рациона ускоряет процесс развития болезни.
Вредная пища и отсутствие рациона ускоряет процесс развития болезни.
Среди возможных причин развития холецистита выделяют такие факторы:
- образование конкрементов, что нарушают нормальный ток желчи;
- гормональный сбой при приеме медикаментозных препаратов;
- пищевая аллергическая реакция;
- аутоиммунная патология;
- воздействие лекарственных препаратов;
- неправильное питание;
- значительное и резкое похудение.
Воспаление желчного пузыря представляет собой хронический и медленно прогрессирующий процесс. В период ремиссии происходит утихание всех симптомов, а при обострении холецистита пациенты жалуются на болезненность в правом подреберье, которая может распространяться на другие анатомические зоны. У больных возникает диспепсия, проявляющаяся вздутием живота и расстройством стула. Кроме этого, появляется значительная интоксикация в виде потери аппетита, слабости и повышения температуры тела. Больного также беспокоят головные боли и избыточная потливость.
Начинать лечить воспалительные заболевания ЖКТ необходимо с нормализации рациона.
Вернуться к оглавлению
Где связь?
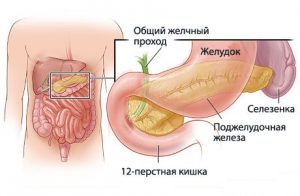 Агрессивная желчная среда вызывает острое воспаление слизистой.
Агрессивная желчная среда вызывает острое воспаление слизистой.
Оба эти заболевания развиваются в связи с нарушением диеты и неправильным питанием. Поэтому часто наблюдается сочетание гастрита и холецистита. Проблемы с пищеварением, обусловленные изменением переваривания пищи, что возникают при поражении слизистой желудка нарушают нормальную работу желчного пузыря. В результате нарушается процесс накопления и выведения желчи, происходит недостаточное переваривание пищевых частиц. Однако, может наблюдаться и обратная связь, при которой обострение хронического холецистита вызывает развитие гастрита у пациента. Это спровоцировано желчным рефлюксом, когда происходит заброс содержимого пузыря в желудок. Данные ферменты оказывают раздражающее действие и разъедают слизистую, провоцируя ее хроническое воспаление.
Вернуться к оглавлению
Диагностика
Определить гастрит и холецистит можно по наличию у больного характерных симптомов заболевания. Обнаружить патологию позволяет фиброгастродуоденоскопия, при которой заметны воспалительные процессы слизистой желудка. Патологии желчного пузыря выявляются при помощи ультразвуковой диагностики. Больным также необходимо делать общий анализ крови и мочи, которые определяют наличие воспалительного процесса. Важно провести магнитно-резонансную томографию, что позволит точно визуализировать патологические изменения пищеварительного тракта.
Вернуться к оглавлению
Совместное лечение
 Коррекция рациона питания – важное условие лечения.
Коррекция рациона питания – важное условие лечения.
Основу терапии гастрита и холецистита составляет правильное питание и поддержание диеты в период обострения воспалительных проявлений и в стадии ремиссии. Важно наладить нормальную моторику желудочно-кишечного тракта. Это позволит избежать заброса желчи и предупредит застой пищи в желудке. Необходимо избавиться от стрессов и вести здоровый образ жизни, что поможет устранить проблемы с пищеварением.
Вернуться к оглавлению
Лекарства
Избавиться от симптомов гастрита и холецистита помогут средства, нормализующие моторику желудочно-кишечного тракта. К ним относятся препараты «Мотилиум», «Итомед» и «Резолор». Для защиты слизистой желудка от негативного воздействия желчных ферментов и соляной кислоты используются антациды и ингибиторы протонной помпы. От застоя желчи помогут избавиться желчегонные средства и спазмолитики. Применяют «Дротаверин», «Но-шпа», «Хофитол».
Лекарства применяются на протяжении длительного времени.
Вернуться к оглавлению
Лечебная диета
Меню больного с гастритом и холециститом должно включать диетические продукты питания, которые не раздражают слизистую оболочку желудка, способствуют достаточному выделению и оттоку желчи. Важно употреблять еду дробно и небольшими порциями. За счет этого удается избежать переедания и человек не будет чувствовать голода. Важно питаться в одно и то же время. Еда должна быть преимущественно жидкой или в варенном и запеченном виде. Необходимо избегать жаренной, маринованной и острой пищи, а также ограничить прием соли. На протяжении дня рекомендуется выпивать не меньше 1,5—2 литра воды, что позволит вывести все токсины из организма естественным путем.
Источник
Опубликовано: 15 октября 2014 в 10:28
 Гастрит и панкреатит являются воспалениями, в первом случае стенки желудка, во втором – поджелудочной железы. Оба они имеют хроническую форму и периоды обострений, очаги воспаления, схожие симптомы.
Гастрит и панкреатит являются воспалениями, в первом случае стенки желудка, во втором – поджелудочной железы. Оба они имеют хроническую форму и периоды обострений, очаги воспаления, схожие симптомы.
Гастрит, холецистит, панкреатит: общие симптомы
Симптомы трех болезней возникают сразу, общими являются признаки:
- чередование слюноотделения и сухости во рту
- головокружение
- слабость, апатия, беспокойство
- тошнота и рвота
Постоянное воспаление превращает болезнь в хроническую, сочетание двух резко увеличивает вероятность смерти. Собранные вместе, три заболевания гарантируют долгое трудное лечение. Все органы склонны к саморазрушению, поскольку в них присутствуют ферменты, занимающиеся перевариванием продуктов питания.
Диагностика гастрита, холецистита, панкреатита
 Диагностика зависит от используемых методик, оборудования, основывается на опыте врачей. Все существующие методы делятся на:
Диагностика зависит от используемых методик, оборудования, основывается на опыте врачей. Все существующие методы делятся на:
- рентгеноскопию
- УЗИ
- биопсию
- ФГДС
- томографию
Биопсия и ФГДС не используются для исследования поджелудочной железы и желчного, зато, дают отличную картину состояния желудка. Опасен гастрит кровотечением, перерастающем либо в язву, либо в рак. Холецистит диагностируют и лечат биорезонансным методом, не требующим вскрытия кожного покрова, дающим максимальный эффект.
Лечение гастрита и панкреатита традиционное
Голодание в момент обострения традиционно для всех трех болезней (исчезновения симптомов является сигналом к началу осторожного питания по жесткой диете). Витаминные препараты, восстановители слизистой, спазмолитики, антимикробные лекарства помогают желудку. В зависимости от кислотности, ее уменьшают или стимулируют оставшиеся железы, в том числе, поджелудочную.
Лечение гастрита и панкреатита инновационное
Дозы антибиотиков назначает врач, так же, как блокаторы и ингибиторы – метронидазол, кларитромицин, ранитидин и омепразол, соответственно. К новым методикам относится биорезонансная, терапия, основанная на подавлении колебаний больных органов и клеток, замене их колебаниями с вызыванием резонанса клеток здоровых. Терапия производится тем же оборудованием, что и диагностика, позволяя сокращать время лечения и увеличивая его эффективность. Гастрит и поджелудочная железа нуждаются в одинаковой профилактике, что существенно облегчает жизнь пациентам.
Хронический гастрит и панкреатит
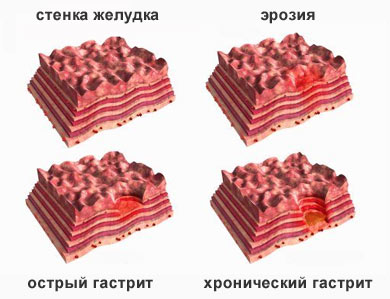 Гастрит – воспаление слизистой желудка, которое может быть острым и хроническим. Его характерные симптомы – острые или ноющие, тупые боли в подложечной области живота. Кроме того, отмечается тошнота, рвота, отсутствие аппетита, отрыжка, вздутие живота. У больного появляется слабость, головокружение, чувство переполненности после еды, снижение веса, неприятный привкус во рту. Стул неустойчивый, со склонностью к поносам.
Гастрит – воспаление слизистой желудка, которое может быть острым и хроническим. Его характерные симптомы – острые или ноющие, тупые боли в подложечной области живота. Кроме того, отмечается тошнота, рвота, отсутствие аппетита, отрыжка, вздутие живота. У больного появляется слабость, головокружение, чувство переполненности после еды, снижение веса, неприятный привкус во рту. Стул неустойчивый, со склонностью к поносам.
Панкреатит – воспаление поджелудочной железы, которое также может быть острым и хроническим. Проявляется сильными болями в животе с иррадиацией в область спины, появляющимися после приема пищи или независимо от нее. Заболевание проявляется лихорадкой, тошнотой, резкими приступами рвоты, отрыжкой, слабостью, снижением аппетита, массы тела, отвращением к жирной пище. Характерными симптомами является кашеобразный, зловонный стул, чередование поноса и запора, повышенное слюноотделение.
Как отличить симптомы гастрита от панкреатита?
 Хронический гастрит и панкреатит, во многом, имеют схожие симптомы. Из-за близкого расположения органов можно не сразу отличить, какой именно из них воспалился. Однако различия есть, и они касаются, прежде всего, места локализации боли. При гастрите они возникают в центральной верхней части живота, проявляются в виде спазмов, колик, или бывают тупыми, ноющими. А при панкреатите их характер опоясывающий, постоянный и схваткообразный, и проявляются они интенсивнее, продолжительнее. Если воспаление захватило головку поджелудочной железы, боли будут отмечаться в верхней правой части эпигастральной области. При поражении тела они локализуются с левой верхней части живота, если захвачен хвост, болеть будет в левом подреберье. Кроме того, болевой синдром может иррадиировать в область спины и грудной клетки.
Хронический гастрит и панкреатит, во многом, имеют схожие симптомы. Из-за близкого расположения органов можно не сразу отличить, какой именно из них воспалился. Однако различия есть, и они касаются, прежде всего, места локализации боли. При гастрите они возникают в центральной верхней части живота, проявляются в виде спазмов, колик, или бывают тупыми, ноющими. А при панкреатите их характер опоясывающий, постоянный и схваткообразный, и проявляются они интенсивнее, продолжительнее. Если воспаление захватило головку поджелудочной железы, боли будут отмечаться в верхней правой части эпигастральной области. При поражении тела они локализуются с левой верхней части живота, если захвачен хвост, болеть будет в левом подреберье. Кроме того, болевой синдром может иррадиировать в область спины и грудной клетки.
Также при этих заболеваниях можно четко проследить связь возникновения боли с приемом пищи. Как правило, при гастрите она возникает сразу после еды, особенно при заболевании с повышенной кислотностью. В основном, гастрит обостряется при нарушении диеты. При панкреатите связь с приемом пищи не столь очевидна, болевой синдром может возникнуть спустя несколько часов, а при приеме алкоголя даже и через сутки.
Естественно, по этим симптомам можно приблизительно оценить, какой именно орган воспалился. Наиболее точно определить и отличить заболевания помогут клинические и инструментальные методы диагностики.
Источник
 Model.
Model.Начнем, пожалуй, со статистики. Она беспристрастна и свидетельствует о том, что в настоящее время холециститом – воспалительным заболеванием желчного пузыря – страдает около 20% взрослого населения. С большой долей вероятности можно утверждать, что это приблизительные данные, поскольку холецистит – самый настоящий притворщик и ловко прячется под «масками» других заболеваний.
Есть «кардиальная маска», которая проявляет себя болями за грудиной и перебоями в работе сердца; есть «маска тиреотоксикоза», выражающаяся в субфебрилитете, тахикардии и эмоциональной неустойчивости человека; есть «маска ревматическая», характеризующаяся летучими болями то в суставах, то в сердце, часто с изменениями обменных процессов миокарда, регистрирующимися на ЭКГ. Знакома докторам и «энцефалопатическая маска» холецистита, которая проявляется в жалобах пациента на мигренозные головные боли, головокружение, потливость, раздражительность, расстройства сна и депрессию. Встречается и «желудочно-кишечная маска» с тошнотой, изжогой и диспепсией, а также «аллергическая маска» с развитием полиноза, крапивницы или даже отека Квинке.
Подобные проявления связаны с инфекционно-токсическим действием холецистита на органы и ткани. Доля каждой такой «маски» мала сама по себе, но в сумме они значительно увеличивают те самые статистические 20%. Кроме того, холецистит имеет тенденцию к дальнейшему прогрессированию. Не трудно догадаться почему: прежде всего, конечно же, из-за нездорового характера питания.
Как мы «подкармливаем» холецистит
Не секрет, что многие из нас относятся к числу любителей всего остренького, солененького, вкусненького и питательного. С одной стороны, это связано с тем, что мы живем в широтах, хорошо знакомых с низкими температурами, при которых организму требуется калорийная пища. Именно поэтому масло, яйца, жирное мясо, молоко считаются у нас и вкусной и здоровой едой, а консервированные продукты – обычное дело в каждой семье. С другой стороны, в нашем обществе, в отличие, например, от чопорных англичан с их традиционной овсянкой на завтрак и полуденным чаепитием, не принято питаться строго по часам. Более того, мы привыкли перекусывать в течение дня, и нормально поесть многим удается лишь вечером, после работы. Прибавьте ко всему нашу традиционную любовь к застольям, малоподвижный образ жизни, ожирение – и вы получите основные причины, способствующие росту заболеваемости холециститом. Дестабилизировать работу пищеварительного тракта, частью которого является желчный пузырь с желчевыводящими протоками, может и использование оральных контрацептивов.
Микробное начало развития заболевания
Однако перечисленных факторов для развития болезни недостаточно. Они, конечно, могут понизить нормальную кислотность желудочного сока, вызвать дискинезию желчевыводящих путей, дисбактериоз кишечника, запоры, но холецистит – заболевание инфекционной природы, а значит, определяющая причина его возникновения – проникновение микробного начала в желчный пузырь.
Каким образом туда попадают микробы? Чаще всего восходящим путем из кишечника и желчных протоков, но возможны и другие варианты, например, с током крови или лимфы из разных очагов хронической инфекции: миндалин, ротовой полости, ушей, носовых пазух, мочеполовой системы. Не последнюю роль в развитии холецистита играют вирусные поражения печени и паразитарная инвазия.
При этом очень важно понимать, что воспалительное заболевание самого желчного пузыря – это промежуточная стадия единого патологического процесса, который начинается с нарушения моторики желчного пузыря (дискинезии), а заканчивается желчнокаменной болезнью (холелитиазом), единственным лечением которой является операция.
Виды и симптомы холецистита
Различают острый и хронический холецистит. Острый встречается редко и, если его вовремя заметить и пролечить, проходит быстро и бесследно. Однако практика показывает, что мы очень часто «просматриваем» острую стадию болезни! Связано это опять же с большим количеством «масок» холецистита: в последнее время классическая картина заболевания встречается редко, а те отдельные симптомы, которые скрываются под «масками», мы попросту игнорируем.
Для классического острого холецистита характерны высокая температура, тошнота, рвота, некоторая желтушность кожных покровов и интенсивная точечная боль в правом подреберье. Такую картину трудно не заметить или не диагностировать, но сегодня мы чаще всего встречаем стертую клинику, а из всех симптомов замечаем только боль. Если она интенсивна, мы обращаемся за помощью к врачу, который в обязательном порядке проводит УЗИ, ставит диагноз холецистита и назначает соответственное лечение. Но если боль необременительна и дает нам спокойно жить, к врачу мы не спешим и наш острый холецистит со временем трансформируется в хронический.
Собственно, когда говорят о холецистите, чаще всего и имеют в виду его хронический вариант. Есть даже острый холецистит, который, по сути, является осложнением хронического, вернее его разновидности, известной всем как желчнокаменная болезнь. Он протекает особенно тяжело, поскольку в воспалительный процесс вовлекаются близлежащие ткани и органы. Такие патологические проявления нередко приводят к серьезным осложнениям – панкреатиту, холангиту, разлитому перитониту, абсцессу печени. При подобном развитии событий необходима срочная госпитализация.
Для хронического холецистита характерны горечь во рту по утрам или после обильного приема пищи; тяжесть или приступообразная боль в правом подреберье, способная к иррадиации в левое подреберье или верхнюю половину живота; диспептические расстройства; кожный зуд, появление которого связано с нарушением желчеотделения и является результатом раздражения кожных рецепторов скопившимися в крови желчными кислотами. Кроме того, нарушение оттока желчи может привести к кратковременному появлению желтухи. Сопутствующий хроническому холециститу «тлеющий» панкреатит или гастродуоденит может вызывать рефлекторную тошноту и рвоту с примесью желчи. После принятия алкоголя эти неприятные симптомы усиливаются.
Диагностика заболевания
Диагноз холецистита всегда ставит врач. Самодиагностика, так же как и самолечение, в данном случае смертельно опасны. Обязательно проводят УЗИ брюшной полости, что позволяет обнаружить камни в пузыре, а заодно и оценить состояние поджелудочной железы и печени. В случае необходимости проводят холецистохолангиографию: рентгенологический метод, который дает возможность оценить проходимость протоков и моторику желчного пузыря; целесообразен посев желчи с целью определения возбудителя инфекции и оценки его чувствительности к антибиотикам.
Источник
Воспаление желчного пузыря, называемое холециститом, по данным Европейского совета по гастроэнтерологии, хотя бы раз переживали 10 процентов мужчин и 25 процентов женщин.
— Желчный пузырь — орган, похожий на маленький мешок, прилегающий снизу к печени. В нем скапливается желчь, без которой переваривание пищи в кишечнике невозможно, — рассказывает гастроэнтеролог Виктор Жаров. — Когда происходит застой желчи в пузыре, происходит инфицирование бактериями и вирусами. Желчный пузырь воспаляется.
Воспаление желчного пузыря напрямую связано с камнями в желчном пузыре.
— Нужно понимать, что эти заболевания взаимосвязаны настолько, что при позднем обращении к врачу тяжело отследить первопричину, — говорит Жаров. — Как правило, это инфекции, застой желчи, нерегулярное питание. В группе риска — те, ближайшие родственники которых страдали от заболеваний желчевыводящих путей. А образование камней чаще происходит из-за нарушения секреции холестерина.
Застой желчи в органе со всеми вытекающими последствиями часто провоцирует малоподвижный образ жизни.
— Тут принцип чисто механический: человек постоянно в одной и той же позе, желчные протоки пережаты. Бактерии поражают ослабленный орган, и он воспаляется, — говорит Жаров. — Не менее важно для профилактики — регулярное питание. Есть нужно понемногу и почаще.
Несмотря на то что в группу основного риска заболеваний желчевыводящих путей медики включают людей в возрасте 40+ (у пожилых приступ холецистита могут спровоцировать и сосудистые нарушения), профилактику рекомендуется начинать уже с 25 лет: так можно вовремя вычислить начало образования воспалительного процесса или камней. Профилактический осмотр у гастроэнтеролога раз в год не слишком дорогая цена за здоровье.
Острый приступ холецистита пропустить сложно. Это боль в правом подреберье, сильно отдающая в район плеча. При этом — не проходящее ощущение горечи во рту. Как правило, тошнота. Живот справа болезненно реагирует на давление.
— При этих признаках необходимо принять спазмолитик, а если в течение двух часов нет облегчения — вызвать скорую. И даже если стало легче, обязательно сходите к врачу, — говорит гастроэнтеролог.— Как правило, для постановки верного диагноза достаточно УЗИ и дуоденального зондирования для биохимического анализа, реже назначают рентген и томографию.
Если диагноз холецистит подтвердился, вылечиться без помощи медиков не получится. Перед пациентом будет поставлена задача — не допустить рецидива болезни, соблюдая диету.
Краеугольным камнем лечения и профилактики холецистита считается диета № 5. Эта система питания зарекомендовала себя еще с советских времен.
— Диета № 5 предусматривает сбалансированное количество белков и углеводов и ограничивает потребление жиров, — говорит врач. — Эту диету назначают также при проблемах с желудком и печенью.
После первого приступа холецистита рецидива может и не последовать, однако малоподвижный образ жизни, несоблюдение диеты или переохлаждение приведут к нему. При частых рецидивах могут воспалиться внутрипеченочные протоки. А тут, не исключено, придется вмешаться хирургу
ПРЯМАЯ РЕЧЬ
Анжелика Шакирова, гастроэнтеролог, кандидат медицинских наук:
— В обществе почему-то укрепилось ошибочное понимание диеты как ограничения себя в приеме пищи, некоего лечебного голодания. Это ошибка. При заболеваниях желчного пузыря и желудка ни в коем случае нельзя допускать появления чувства острого голода. Оттого следует питаться маленькими порциями по 5–7 раз вдень. Почувствовал голод — съел что-то, разрешенное диетой.
КСТАТИ
Многие современные препараты для лечения и профилактики холецистита сделаны на основе экстрактов трав. Натуральные компоненты сборов стимулируют образование желчи, способствуют ее лучшему оттоку и являются отличными спазмолитиками. К ним относятся, например, бессмертник песчаный, ромашка, солодка, перечная мята, полынь и красавка. Неплохим детоксицирующим свойством обладает овес, так что можно считать, жидкая овсянка на завтрак, помимо диетических свойств, имеет и лечебные.
ДИЕТА НОМЕР ПЯТЬ
Пищу готовить на пару и принимать в измельченном или протертом виде.
Можно:
— фрукты и ягоды (некислые), а также ягодные, молочные и фруктовые соусы, пудинги
— вермишель и макароны
— сухари и сухое печенье
— сливочное и растительное масло
— пряности в ограниченном количестве
Нельзя:
— рыба и мясо жирных сортов
— алкоголь
— жареное, приготовленное на гриле
— субпродукты
— консервы
— лук, шпинат, щавель, редька, цветная капуста
— грибы
— шоколад, мороженое, какао
— маринованные овощи
Источник


