Как нормализовать стул после панкреатита
Диарея при панкреатите: что вызывает, советы по лечению от врачей, как и чем лечить понос при воспалении поджелудочной железы дома, можно ли применять народные средства?
Панкреатит – это заболевание поджелудочной железы. Ферменты поджелудочной железы выбрасываются в свою же полость и провоцируют разрушение органа изнутри. В это время питательные вещества организмом не перерабатываются, что ведет к сбою работы желудочно-кишечного тракта. Болезнь развивается в двух формах, острая и хроническая.
Полностью вылечить можно только острую форму, но чаще она переходит в хроническую стадию. Об этом заболевании невозможно забыть: нарушение диеты, злоупотребление алкоголем, нервный срыв — эти факторы являются провокаторами приступа. Может ли быть диарея при панкреатите?
Помимо болевых ощущений панкреатиту сопутствуют все проблемы, связанные с ЖКТ, а именно метеоризм, вздутие живота, изжога, тошнота, рвота, запор и понос. Только в состоянии ремиссии пациент может ненадолго забыть об этих факторах.
Диарея является тревожным симптомом, она сигнализирует о тяжелой форме заболевания. Возникает при синдроме недостаточности пищеварения (синдром мальдигестии) – это комплекс симптомов, которые сигнализируют о нарушении переваривания пищи.
Диарея при панкреатите имеет следующие особенности:
- Количество испражнений возрастает, такое проявление называется «большой панкреатический стул»;
- кал меняет цвет на серый, жёлтый, иногда с зеленоватым оттенком. В нем может присутствовать слизь, непереваренные волокна пищи;
- фекальные массы имеют иной запах, зловонный или гнилостный;
- Диарея может быть отягощена изжогой, тошнотой и рвотой, а так же понижением/повышением артериального давления.
При этом у больного возникает постоянное ощущение голода. Усиление симптомов происходит после употребления в пищу жирного или сладкого.
Можно назвать две причины, по которым начинается диарея при панкреатите:
- Не вырабатываются ферменты поджелудочной железой, что влечет за собой снижение моторики кишечника и застой желчи.
- Понижен уровень пищеварительного сока в желудке, что провоцирует диспепсию (несварение) и, как следствие, снижается функция ЖКТ.
Главная опасность при диарее, которая вызвана панкреатитом, кроется в том, что происходит постоянная дегидратация (обезвоживание организма). Потеря 25% жидкости может привести к летальному исходу.
Кал при поносе становится жидким, а значит за один акт дефекации выводится в два раза больше жидкости. Прибавьте к этому количество актов в день и получится критическая картина обезвоживания организма.
Лечение диареи
Как лечить диарею? Для этого нужно придерживаться определенных правил, о которых подробно расскажет лечащий врач.
Как должно протекать лечение поноса при панкреатите:
- Никогда не занимайтесь самолечением. Медикаментозные средства принимайте только посоветовавшись с лечащим врачом. Сдайте необходимые анализы. В острых случаях врач порекомендует лечение в стационаре. Оно заключается в нормализации водно-солевого баланса. Это внутривенное введение жидкости с раствором солей.
- Если у вас проблемы с поджелудочной железой, для нормальной жизнедеятельности необходимо строго придерживаться диеты.Правила просты: ничего соленого, копченого, жирного, острого, сладкого. Под запретом лук, чеснок, редька, бобовые, грибы и отруби. Лучший способ приготовления пищи — на пару. Отварное или запеченное в духовом шкафу с минимальным добавлением жира тоже приветствуется. Оптимально, если еда прокрученная или протертая. Частое питание, каждые 2-3 часа (6 приемов пищи в день). Еда должна быть тёплой, высокая температура пищи, как и низкая — под запретом. Никакого алкоголя, желательно победить и никотиновую зависимость. Соблюдение строгой диеты – это первый шаг к лечению диареи.
Общие рекомендации, чем лечить понос:
- Из медикаментозных средств можно порекомендовать ферментные препараты: Фестал, Креон, Панкреатин и Мезим. С их помощью можно нормализовать работу поджелудочной. Дозировку и курс устанавливает лечащий врач.
- Пейте больше жидкости, не менее двух литров в день. Врачи рекомендуют раствор Регидрон при обезвоживании.
- Холодный компресс на верхнюю область живота поможет снизить отек поджелудочной железы.
- Правило голод, холод и покой в данном случае не работает, голодать нельзя!
- Диета. Строгое соблюдение позволит в скором времени нормализовать стул.
- При болях показаны анальгетики, например Кеторол в инъекциях.
Вылечить диарею поможет клизма. Она очистит организм от непереваренных частичек пищи, которые организм пытается вывести самостоятельно.
Сделать клизму легко, главное соблюдать основные правила:
- Температура воды СТРОГО 38 градусов Цельсия.
- Делаем 2-3 клизмы за один раз, 2 литра раствора взрослому человеку.
- На одну процедуру в воду добавляете столовую ложку с горкой морской соли. Если нет в наличие, смешайте чайную ложку соды со столовой ложкой соли.
- Соляной раствор можно заменить отваром трав (мяты, душицы, подорожника, мелиссы, тысячелистника, ромашки, шалфея, спорыша, шиповника, березовых почек).
- Курс лечения диареи 4-10 дней, два раза, утром и вечером.
Народные средства
Для лечения диареи травяными сборами используют травы, обладающие противовоспалительным, анальгезирующим, спазматическим и стимулирующим ЖКТ действием. Любое добавление в схему лечения травяных сборов необходимо обсуждать с лечащим врачом.
При наличии хронического заболевания вы должны внимательно прислушиваться к любым изменениям в организме. Появление поноса при панкреатите является тревожным знаком и поводом обратиться к лечащему врачу. Не надейтесь на свою аптечку и назначения, которые были даны ранее. Пройдите комплексное обследование. Не тяните. Вовремя начатое лечение избавит от нежелательных последствий.
Полезное видео
Вконтакте
Диарея при панкреатите: что вызывает, советы по лечению от врачей, как и чем лечить понос при воспалении поджелудочной железы дома, можно ли применять народные средства?
Понос при панкреатите относится к типичному синдрому болезни. Кал при интоксикации не трудно идентифицировать с воспалением поджелудочной железы по особенному внешнему виду. Экскременты больного зеленоватого либо сероватого цвета, с неприятным запахом. В них наблюдаются наличие не переваренных частичек продуктов питания. Болезненное нарушение испражнений имеет тесную взаимосвязь с изменением производительности пищеварительных ферментов.
Терапия болезни внутренних органов состоит из специального диетического стола и употребления лекарственных препаратов – ферментативные средства энтеросорбенты, спазмолитики, анальгетики, препараты против диареи, пробиотики. Основной этап лечения заключается в устранении воспалении и токсинов. После осуществляется возобновление микрофлоры кишечника с иммунитетом.
проблемы со стулом
Вопрос о том, каким образом спастись от диареи при патологии панкреатит, беспокоит тех, кто страдает поражением железы. Понос иначе называют диареей, когда фекалии становятся жидкими, кишечник больного опорожняется часто. Такое заболевание характеризуется тем, что железой поджелудочной прекращаются производиться ферменты в 12-перстную кишку, что ведет к самоперевариванию. Наблюдается также нарушение внутрисекреторной функции.
Сегодня врачи не имеют точного ответа, возможно ли развитие диареи при холецистите. Однако в период течения болезни панкреатит может развиться холецистит, поскольку у желчного пузыря и железы имеется общий проток. Потому признаки данных болезней соединяются, и врачи дают заключение о присутствии холецистопанкреатита.
Среди симптомов панкреатита главное место отображают нарушения в деятельности системы пищеварения. Понос характеризуется жидкими фекалиями, консистенция кашицеобразная. Часто позыв опорожниться возникает через некоторый промежуток времени после еды. Если случай запущенный акты дефекации проявляются многократно.
проблемы с пищеварением
Из признаков появления заболевания выделяют:
- тошноту, рвоту;
- вздутие живота;
- покровы кожи становятся желтушными;
- озноб;
- кружится голова;
- выступает холодный пот;
- темнеет в глазах;
- повышается температура.
Возникновение поноса при панкреатите проявляется:
- многократностью опорожнения;
- большим объемом фекалий;
- опорожнения имеют светлый либо серый цвет;
- экскременты плохо смываются водой в унитазе;
- в кале имеются жиры, он с жирным блеском;
- зловонный аромат;
- имеются остатки еды.
Причины формирования поноса при хроническом панкреатите, гастрите, холецистите, а также фактором развития язвы желудка являются:
- болезненные нарушения работы органа ведут к неполноценной выработке сока, идет накладка в пищеварительном явлении, фекалии выходят, не успев усвоиться;
- прием антибиотиков ведет к изменению микрофлоры;
- болезни иных органов системы пищеварения;
- формирование дисбактериоза;
- чрезмерное распитие спиртного;
- неисполнение правил личной гигиены.
прием лекарств
В случае регулярного поноса развивается ряд последствий диареи.
- Авитаминоз.
- Разлад функциональности центральной нервной системы.
- Понижение иммунитета.
- Анемия.
- Утрата массы тела.
- Апатия.
- Неспокойное сновидение.
- Омертвение внутренних органов.
Лечение диареи
Что делать, если больной столкнулся с формированием диареи при болезни? Важно постоянно наблюдать за переменами состояния, и какой кал, чтобы не упустить серьезные проявления. Лечение диареи при панкреатите проходит с применением не одного препарата, а необходим целый комплекс мер.
Как лечить понос при присутствии панкреатита:
- Голодовка.
- Прикладывать холод на зону расположения органа.
- Пребывать в покое.
голодание
Поскольку организм больного, который страдает поносом, утрачивает значительное количество жидкости, ему требуется взамен еды употреблять много чистой воды. Из-за того, что железа воспаленная, уменьшайте этот процесс с использованием холода. Берут грелку, наполняют ее льдом, прикладывают ее к месту расположения органа.
Так как при панкреатите возникает плохое переваривание продуктов, ее фрагменты в кишечнике начинают бродить и гнить, потому каловые массы выводятся клизмой. Для этого требуется развести в воде соду и сделать больному клизму.
Панкреатит – воспаление поджелудочной железы. Одним из симптомов этого, проявляющегося по-разному, в зависимости от тяжести, заболевания, является диарея. Воспаленная поджелудочная железа не производит достаточное количество ферментов для переваривания пищи. Не происходит их заброс в двенадцатиперстную кишку.
Чтобы остановить понос при панкреатите, надо знать причины, его вызывающие, и особенности заболевания. При обострении панкреатита чаще всего возникает запор. Диареей обычно сопровождается хронический панкреатит, который характеризуется недостаточной выработкой секрета поджелудочной железы. Объем кала при этом значительно увеличивается − полифекалия.
Испражнения имеют чаще всего серый цвет и зловонный запах. При одновременных нарушениях в работе желчного пузыря (холецистит) из-за общей протоки с поджелудочной железой бывает желтый понос. Диагноз может звучать, как холецистопанкреатит. Зеленый цвет свидетельствует о процессах брожения и гниения в кишечнике.
Основных причин у поноса при хроническом панкреатите несколько:
- плохое усвоение, расщепление пищи из-за недостаточного количества вырабатываемых ферментов;
- антибиотики, которыми лечат обострение основной болезни и сопутствующих диагнозов;
- нарушения в работе кишечника, его всасывающей способности, перистальтики;
- разрастание патогенной микрофлоры;
- панкреатит, вызванный большим количеством алкоголя в сочетании с жирной пищей.
Затяжная диарея усугубляет состояние больного. Постепенно появляются дополнительные угрожающие симптомы:
- потеря веса;
- обезвоживание;
- дефицит витаминов и белка;
- анемия;
- мышечная слабость;
- плохой сон;
- раздражительность;
- быстрая утомляемость;
- ломкость ногтей, сухость, тусклый цвет волос;
- сухость кожи.
Качество жизни такого больного резко ухудшается из-за невозможности вести полноценный, привычный образ жизни с развлечениями и любимыми занятиями. Поэтому при появлении первых неприятных симптомов, которые могут быть связаны с нарушениями в работе поджелудочной железы, следует обратиться к врачу. Если поначалу симптомы выражены неясно, нужно внимательно следить за состоянием больного. При появлении поноса и рвоты, стула с кровью, болей в эпигастрии в любом случае нужна квалифицированная медицинская помощь и грамотная диагностика.
Лечение диареи при воспалении поджелудочной железы непростое. Кроме комплексного подхода к нему, здесь многое зависит от пациента. Потому что, кроме лекарств и народных рецептов, для устранения основных симптомов нужна строгая диета, иногда голодание, отказ от курения, алкоголя и постоянный самоконтроль.
Процесс выздоровления может быть длительным. После прохождения тщательного обследования с выполнением основных анализов и установки диагноза больному определяют схему лечения, назначают препараты и прописывают постельный режим, который имеет большое значение в лечении панкреатита.
Особенность
при панкреатите в том, что остановить ее не так просто. Одних закрепляющих препаратов может быть недостаточно. Для устранения поноса нужна стабилизация работы поджелудочной железы.
Для купирования приступов панкреатита в первое время обострения рекомендовано немного поголодать, налегая на воду. На зону поджелудочной для снятия отеков и воспалений накладываются ледяные компрессы. Также при обострении показан постельный режим. Стоит придерживаться щадящей диеты. Назначаются ферментативные препараты, энтеросорбенты, при наличии боли — анальгетики, а также пробиотики, помогающие восстановить микрофлору кишечника.
Для лечения поноса нужно, прежде всего, нормализовать пищеварительный процесс. Заместительная терапия предполагает постоянный прием ферментативных медикаментов, помогающих ликвидировать понос и предупредить иные осложнения. Самый популярный из них — Креон. Он создается на базе свиного панкреатина, идентичного человеческому по свойствам. Дозировка определяется индивидуально.
Другой препарат — «Фестал». Он является комбинированным и помимо панкреатина включает иные ферменты, которые помогают организму быстро и эффективно переваривать пищу. Демонстрирует хорошую эффективность при лечении диареи при панкреатите и холецистите.
Ферментативные медикаменты назначаются при хроническом панкреатите на стадии ремиссии.
Если понос регулярный и представляет для здоровья угрозу, специалист может назначить закрепляющие средства.
Популярный противодиарейный препарат — «Иммодиум». Он основывается на лоперамиде, который уменьшает продукцию в кишечнике слизи и улучшает всасывание в пищеварительном тракте жидкости.
Понос и панкреатит нередко сопровождаются болями в области кишечника и поджелудочной железе. Тогда специалист может назначить спазмолитики и обезболивающие медикаменты, такие как «Спазмил». Это комплексный препарат, который одновременно является и спазмолитиком, и анальгетиком.
Медикаменты
6. Осложнения и последствия
Независимо от причины диареи наиболее серьезным ее последствием является обезвоживание организма. Не имеет значения цвет, вид и запах выделений, достаточно того, что они становятся более жидкими, соответственно, объем воды в них увеличивается.
За акт дефекации при диарее организм теряет в 2-3 раза больше воды, нежели обычно. Учитывая то, что при затяжном панкреатите понос возможен несколько раз в день, потеря жидкости может быть критичной. Проявляется она постоянной жаждой и сухостью кожи.
Вместе с водой из организма уходят нужные вещества, что приводит к нарушению водно-электрического баланса. Нарушается пищеварение и всасываемость кишечника, возможна анемия, недостаток белка и витаминов, нарушения метаболизма. Снижаются защитные функции организма. Также понос при панкреатите может спровоцировать некроз органов с развитием их дистрофии.
Нормализация стула диетой
Патологические процессы в поджелудочной железе можно купировать и лечить только после корректировки рациона питания. Из меню необходимо исключить все продукты, способные вызвать диспепсическое расстройство. Полезно употребление продуктов, содержащих волокна природного происхождения: отрубей, каш, сухофруктов.
В основном обострение панкреатита, сопровождающееся изменением цвета кала, происходит по причине нарушения рациона питания, в частности при использовании еды, содержащей большое количество крахмала, белков (мясо и яйца), а также жареной, жирной, копченой еды, сдобы.
Для нормализации структур каловых масс и купирования патологического процесса, необходимо соблюдать строгий порядок питания. В рацион должны быть включены:
- Нежирные сорта мяса;
- Кисломолочные продукты;
- Сухарики из цельнозерновой муки;
- Овощи, фрукты;
- Крупы;
- Домашнее желе, без красителей и сахара;
- Галетное печенье.
Для восстановления нормального пищеварительного процесса применяют пробиотики и пребиотики.
С целью предупреждения развития нарушений пищеварения нужно заниматься физкультурой, делать дыхательные упражнения, легкий массаж живота, часто гулять на свежем воздухе. За день следует пить не менее 2 л воды, что положительно влияет на перистальтику кишечника и способствует выводу из организма остаточных скоплений.
Для нормализации работы пищеварительного тракта и стула применяют и медикаментозное лечение. Назначают ферментосодержащие медикаменты: мезим, фестал, панцитрат, панзинорм форте.
Для восстановления функциональности поджелудочной железы используют обволакивающие препараты фосфалюгель, алмагель. Назначаются витаминно – минеральные комплексы, гормонсодержащие препараты (при серьезных нарушениях железы).
Панкреатит — серьезное заболевание, обострение которого зачастую обусловлено нарушением рекомендованной диеты. Изменения структуры и цвета каловых масс являются сигналом рецидива заболевания. Своевременное обращение к врачу и организация лечебной терапии позволят предупредить возможные осложнения и необратимые повреждения поджелудочной железы.
Рецепты
При развитии панкреатита необходимо соблюдать диету. Питательна и полезна при заболевании тыквенная каша. Потребуется овощ среднего размера. Его нужно вымыть, почистить и нарезать. Поставить вариться на 20 мин. Тыква должна быть полностью покрыта водой в процессе приготовления. Затем промывается рис и добавляется к первому компоненту. Проварить до готовности на слабом огне, добавить воду или молоко. Когда каша будет готова, массу взбивают блендером с кусочком сливочного масла.
Источник
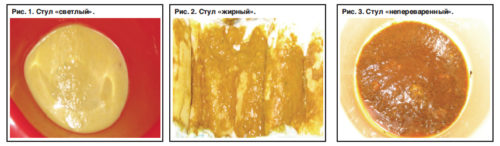
Кал при панкреатите приобретает кашеобразную форму. В процессе дефекации каловые массы выходят не полностью. В их составе фиксируются следы жира, мышечные волокна, соединительная ткань и крахмалистые зерна, что свидетельствует о недостаточности ферментов для произведения нормального пищеварения. Непереваренные жиры в каловых массах вызывают учащение стула, в основном наблюдается жидкое и пенистое состояние фекалий. Позывы на акт опорожнения за день достигают до 4 раза.
У здорового человека во время испражнения появляется чувство облегчения, без боли и неприятных ощущений. За день должно выходить не более 400 г кала. Количество может увеличиваться в итоге употребления продуктов растительного происхождения. Если в рационе преобладает жирная пища, количество каловых масс, наоборот, уменьшается. Нормальной консистенцией каловых выделений считается легкое состояние, обеспечивающее в воде плавное погружение на дно.
При нарушении функции поджелудочной железы кал изменяется в цвете. Такого рода изменения являются определяющими факторами для диагностирования степени развития патологии.
Какой консистенции кал при панкреатите
Консистенция кала считается нормальной, если он не твердый. При воспалении поджелудочной железы или при запорах консистенция каловых масс бывает плотной или мазевидной. Если имеются проблемы с пищеварением, появляется жидкий стул, усиление перистальтики кишечника провоцирует кашеобразное состояние, в результате брожения появляется кал в виде пенистой массы.
При нормальном состоянии отхождение кала непрерывно, фекалии без запаха. Кислотность при этом должна вирировать в пределах от 6,8 до 7,6 ph.
Характеристики и причины
Признаками воспаления поджелудочной железы являются боли в подреберье спустя час после употребления жирной, жареной, соленой, острой еды. К основному признаку присоединяются дополнительные симптомы, как брожение содержимого кишечника, скапливание газов. У пациента фиксируются проявления интоксикации, наблюдается вздутие живота, диарея. Заболевание требует грамотного и своевременного лечения, запущенность патологии чревата необратимыми последствиями, даже летальным исходом. Перед назначением лечения в обязательном порядке проводятся исследования, которые помогают определить субстанцию, цвет, консистенцию кала.

Каловые массы при панкреатите становятся кашеобразными, жидкой консистенции. Субстанция каловых масс бывает:
- Лентообразной формы, свидетельствующей о патологическом состоянии сигмовидной кишки. Такое состояние кала может указывать на возникновение опухоли или присутствие спазма сфинктера;
- В форме овечьего кала, напоминающей шариков темного цвета. Такая консистенция кала фиксируется при хронических запорах, а также при язвенных заболеваниях;
- Цилиндрической формы, показывающей, что было употреблено нормальное количество пищи растительного и животного происхождения;
- Бесформенные выделения бывают у людей, употребляющих вегетарианскую еду, что обусловлено большим количеством растительной клетчатки в них.
Нормальной считается субстанция, если соотношение плотных фракций составляет около 20 %, вода – 80%. Регулярность стула в норме может быть до двух раз в день, но не реже одного раза за 2 дня.
У здорового человека акт дефекации должен проходить без болей и дискомфорта, после процедуры должно появляться облегчение.
Все изменения происходят в результате патологических состояний в организме. Кал изменяет консистенцию вследствие сбоя выработки пищеварительных ферментов, что приводит к несварению еды. Когда к состоянию присоединяется частичное гниение или брожение принятой еды, появляется зловонность каловых масс.
Кал при панкреатите у взрослых, фото
Заподозрить развитие панкреатита можно, если фекалии становятся вязкими и начинают прилипать к стенкам унитаза, пахнут зловонным и гнилистым запахом. Больной при этом ощущает вздутие живота, появляются колики, отрыжка, беспокоят изжога, тошнота, рвотные позывы, наблюдается скопление газов в кишечнике.
Каловые массы при панкреатите у взрослых могут быть разных оттенков, что связано со степенью поражения поджелудочной железы, с нарушением ее ферментативной деятельности. Цвет мочи при панкреатите становится темным (цвет пива) в результате наличия амилазы.

Каловые массы при панкреатите приобретают мраморный оттенок, консистенция фекалий может быть разной. При хроническом панкреатите фиксируются частички пищи в каловых массах, при акте опорожнения появляется зловонный запах.
При осложненной форме заболевания каловые массы приобретают оливковый или зеленый цвет, особенно если имеются проблемы с выделением желчи и наблюдается застой в желчном пузыре. Оливковый цвет каловых масс может указывать на дефицит как желчи, так и других пищеварительных секретов. В период обострения панкреатита фекалии становятся перламутровыми и приобретают серо – грязный оттенок.
Визуализация изменений каловых масс позволяет конкретно определить стадию и течение воспалительного процесса поджелудочной железы, что особо важно при диагностировании.
Кал при панкреатите у детей, фото
При хроническом панкреатите у детей стул в большинстве случаев бывает частым и жидким. При реактивном панкреатите наблюдается понос, сменяющийся запорами. При поносе жидкий стул покрыт жирной пленкой.
У детей с грудным вскармливанием цвет кала в норме бывает желтым. Когда развивается воспалительный процесс поджелудочной железы, каловые массы приобретают светлый цвет с серым оттенком, иногда — белые оттенки. На фото можно четко увидеть разницу между здоровыми каловыми массами ребенка и фекалиями после воспаления железы.
Кал при панкреатите и холецистите
Холецистит и панкреатит – воспалительные процессы, которые проявляются вместе. Заболевание практически всегда сопровождается каловыми застоями. Состояние объясняется тем, что в результате патологических изменений желчного пузыря, отвечающего за снабжение жкт необходимым количеством желчи, процесс поступления вещества, участвующего в пищеварение, срывается. Возникают проблемы усвоения тяжелой и жирной еды. Пищевой комок на продолжительное время задерживается в желудке, после поступает в кишечник в несваренном виде. В итоге у больного появляются трудности с дефекацией, которые усугубляются интоксикацией, спровоцированной гниением пищи.
Каловые массы при холецистите и панкреатите бывают плотными, содержат элементы несваренной пищи, волокна тканевых структур, дефекация сопровождается разрывами заднего прохода. Больного беспокоят избыточное количество газов в кишечнике, головные боли, изжога, тошнота, ухудшение аппетита, появляется горечь во рту.
Цвет
Если при панкреатите у пациента фиксируется бесцветный кал, перед назначением лечения в обязательном порядке внимание обращают на его питание. Причиной бесцветного кала может быть преобладание кисломолочных изделий в рационе, в частности сметаны, сливок, жирного творога, что может привести к отклонениям стула и у здорового человека.
Зеленый цвет кала при панкреатите указывает на наличие хронической формы заболевания, вызванной внешнесекреторной недостаточностью, усугубленной застойными явлениями желчи или сбоем процесса его выброса в желудок. Каловые массы оливкового цвета при панкреатите указывают на недостаточный уровень желчи и сопутствующих секретов в просвете кишечника.
Каловые массы могут приобретать нестандартные оттенки, отличающиеся от нормальных в результате приема антибиотических препаратов и препаратов железа, а также после употребления активированного угля.
Каловые массы могут носить аномальные оттенки (черный цвет) вследствие использования продуктов питания, содержащих красящие жирорастворимые компоненты. К таким продуктам относятся свекла, печень, кровяные сорта колбасы, помидоры и черная смородина.
Появление такого оттенка фекалий может свидетельствовать и о наличии довольно серьезных патологий, как варикоз вен в зоне пищевода, язвенное заболевание. Именно поэтому при появлении каловых масс черного цвета нужно обращаться к специалисту и пройти копограмму, для выяснения истинной причины отклонения цвета фекалий от нормы.
Цвет каловых масс при панкреатите может меняться в зависимости от степени тяжести заболевания:
- При обострении панкреатита каловые массы приобретают грязно – серый или перламутровый оттенок;
- Зеленый цвет кала фиксируется при хронической форме панкреатита;
- Каловые массы могут приобретать очень светлый оттенок, приблизительно беловатый цвет в результате скопления в железе большого количества желчи.
Вид и особенности
При панкреатите исследование кала и наблюдение за его формой, цветом, консистенцией позволяет точнее определить ход заболевания и назначить правильное лечение. Процесс пищеварения в результате воспаления поджелудочной железы и нарушения ферментативной функции органа проявляется усиленным газообразованием, вздутием живота, болями в желудке. Частота опорожнения, форма и цвет каловых масс меняются в зависимости от тяжести заболевания.
Определение вида каловых масс при панкреатите часто проводят по бристольской шкале форм кала. Выделяют следующие типы:
- Каловые массы представляют собой отдельные твердые комки, в форме ореха (труднопрохоящие);
- Фекалии в форме колбаски, на поверхности которых наблюдаются трещинки;
- Фекалии в форме колбаски или змеи, с гладкой поверхностью и мягкой консистенции;
- Кал представляет собой мягкие комочки с ровными концами (легкпроходящие);
- Каловые массы имеют структуру рыхлых хлопьев с неровными концами, стул кашеобразный;
- Массы, выделенные при опорожнении, имеют жидкую консистенцию, не включают твердые частицы. Каловые массы полностью жидкие.
При панкреатите фиксируются:
- Каловые массы с содержанием слизи в составе. Наличие небольшого количества слизи не считается отклонением от нормы. Слизь является необходимой для транспортации каловых масс. При панкреатите увеличение количества слизи может быть разных процентов. Если на стенках унитаза фиксируются обильные следы слизи, это является тревожным сигналом о прогрессировании заболевания.
Появление слизи в каловых массах свидетельствует о повышенной ферментативной активности. Избыточное выделение слизи появляется в результате патологических состояний, при которых излишним количеством слизи органы пищеварительного тракта стараются нейтрализовать вещество, негативно влияющее на их состояние, посредством разжижения и эвакуации совместно с калом. Таким способом организм избавляется от остатков переработки в процессе пищеварения для предупреждения развития воспаления в органах.
Избыточное количество слизи в стуле может быть предвестником и иных патологий. Поставить диагноз можно после тщательного исследования у специалиста.
- Следы крови в каловых массах. Следы крови в фекалиях при панкреатите появляются в случае наличия новообразований в органах пищеварительного тракта, а также в результате появления трещин и порывов на стенках толстой кишки. Кровь в каловых массах может быть признаком кровоточащих зон в системе пищеварения, а также обострения острой формы панкреатита.
Для выяснения причины появления крови в фекалиях проводят лабораторные и инструментальные обследования, что позволяет уточнить густоту кровяных сгустков, цвет вещества, присутствие других симптомов. До выяснения причины врач рекомендует не использовать в питании грубых и трудно усваиваемых продуктов. Запрещено употребление жирной, острой, соленой, кислой, копченой еды, фаст-фудов.
Особенностью выделения каловых масс с кровяными следами являются симптомы, которые сопровождают недуг:

- Общая слабость;
- Тошнота;
- Резкое снижение артериального давления;
- Болевые ощущения в период акта опорожнения;
- Выраженная интенсивность выделений.
Диагностирование по калу панкреатита
Цвет, форма, запах и специфичная для патологии консистенция каловых масс очень часто становятся первыми признаками, которые свидетельствуют о наличии воспалительного процесса в поджелудочной железе. При подозрении на панкреатит назначаются ряд лабораторных и инструментальных исследований. Для уточнения диагноза особое место уделяется обследованию кала. Современная медицина для этой цели проводит специальное исследование – копограмму.
Данный вид обследования уделяет возможность определить сохранность полноценной пищеварительной функции разных органов, включая поджелудочную железу.
Анализ стула в лабораторных условиях
Для обеспечения четких результатов анализа и его информативности необходимо организовать сбор каловых масс правильно, согласно существующим требованиям. Для анализа необходимо собрать то количество фекалий, которое выделяется за одно опорожнение кишечника. Фекалии следует положить в сухую и чистую стеклянную тару, можно использовать и пластиковую или парафинированную тару. До сбора кала желательно, чтобы пациент придерживался привычного для себя питания. Для женщин важно не допускать попадание крови в исследуемый материал, если в момент сдачи анализа у нее наблюдается месячное кровотечение.
В процессе копограммы оценивают внешние и микроскопические характеристики стула. Регистрируется цвет, количество, форма, запах, наличие патологических примесей и посторонних элементов в кале.
Микроскопическое обследование позволяет выявить несваренные пищевые остатки и частицы кишечной слизистой. Обнаруживаются неизмененные мышечные волокна, неполностью усвоенная и усвоенная растительная клетчатка, соединительная ткань.
С целью обнаружения зерен крахмала, как внутреннего, так и внутриклеточного, проводится окрашивание остатков углеводных продуктов раствором люголя. Для оценки усвоения жиров из принятой еды кал окрашивают специальным красителем – суданом iii. Способ позволяет определить количество нейтрального жира и жирных кислот.
С помощью копограммы определяют ускоренную эвакуацию из желудка и кишечника, хронические болезни жкт, особенно колиты всех типов. Исследование позволяет обнаружить нарушения:
- Ферментативной функции поджелудочной железы и кишечника;
- Ферментативной и кислотообразующей функции желудка;
- Функции печени.
Домашний анализ кала при панкреатите
Панкреатит – заболевание, которое в большинстве случаев рецидивирует. Врачи советуют постоянно следить за состоянием, формой, цветом каловых масс, поскольку изменение одного из показателей, может являться сигналом об обострении заболевания.
Необходимо обращать внимание на цвет кала. В норме у здорового человека фекалии должны быть светло – коричневые. Форма кала в виде цилиндрических фрагментов свидетельствует о том, что было принято сбалансированное питание, богатое белками, и принятая еда полностью переварена.
Видоизменение цвета, формы кала, появление зловонного запаха, следов слизи или крови в выделяемых испражнениях указывают на рецидив или развитие заболевания. К изменениям показателей каловых масс постепенно присоединяются другие симптомы, как повышение температуры, боли в брюшной полости, тошнота и рвота. При таких ситуациях срочно требуется врачебная помощь, замедление может привести к серьезным осложнениям.
Нормализация стула диетой
Патологические процессы в поджелудочной железе можно купировать и лечить только после корректировки рациона питания. Из меню необходимо исключить все продукты, способные вызвать диспепсическое расстройство. Полезно употребление продуктов, содержащих волокна природного происхождения: отрубей, каш, сухофруктов.
В основном обострение панкреатита, сопровождающееся изменением цвета кала, происходит по причине нарушения рациона питания, в частности при использовании еды, содержащей бо

