Как дифференцировать язву желудка и холецистит
Дифференциальный
диагноз,
многообразие клинических
проявлений язвенной
болезни,
анатомо-топографические соотношения
органов пищеварения, общность нервной
регуляции, функциональные их связи
создают закономерные предпосылки для
возникновения сходных клинических
симптомокомплексов при заболевании
различных органов брюшной полости и
определенных трудностях при
дифференциальной диагностике.
В
практической деятельности язвенную
болезнь чаще приходится дифференцировать
от других заболеваний желудка и
двенадцатиперстной кишки, желчных
путей и поджелудочной железы.
Хронический
гастрит
Хронический
гастрит в
отличие от язвенной
болезни характеризуется
большей выраженностью диспептических
явлений. Часто наблюдаются чувство
тяжести в верхнем отделе живота и
ощущение быстрого насыщения после
приема даже небольшого количества
пищи, изжога, отрыжка кислым содержимым,
расстройства стула. Отмечаются
монотонность течения, короткие периоды
обострения с менее выраженным болевым
синдромом, чем при язвенной
болезни.
Свойственно отсутствие сезонной
периодичности и нарастания болей в
течение заболевания. Общее состояние
больных особенно не нарушается.
Однако исключить гастрит, руководствуясь
только жалобами больного, невозможно.
Необходимы повторные рентгенологические
и эндоскопические исследования, при
которых, кроме отсутствия ниши,
выявляются характерная ригидность
складок слизистой оболочки желудка,
изменение рельефа его.
Хронический
гастроэнтерит
Хронический
гастроэнтерит, так
же как и язвенная
болезнь,
может проявляться болями в эпигастральной
области после еды. Но эти боли сопровождаются
урчанием кишечника, а выраженная
болезненность при пальпации
определяется в околопупочной области
и ниже. В кале определяется большое
количество продуктов неполного
переваривания пищи (мышечных волокон,
нейтрального жира, крахмала). Из
рентгенологических признаков важны
изменения слизистой желудка, быстрая
эвакуация контраста из тонкой кишки,
раннее заполнение (через 2—3 часа) слепой
кишки.
Дуоденит
и пилородуоденит
Дуоденит
и пилородуоденит нередко
весьма напоминают клинику язвенной
болезни.
В отличие от последней для них характерно:
1)
выраженность постоянных голодных и
ночных болей, купирующихся приемом
пищи, и поздних диспептических явлений;
2)
интермиттирующее течение с короткими
периодами обострении, сменяющихся
короткими ремиссиями. При рентгенологическом
исследовании признаки язвы отсутствуют,
определяются гипертрофированные и
атипично переплетающиеся складки
слизистой оболочки с зернистым рельефом.
Повторные исследования, гастродуоденоскопия
позволяют поставить правильный диагноз.
Язвенную
болезнь нередко приходится дифференцировать
от перидуоденитов
не язвенной этиологии. Обычно
они являются следствием язвы
двенадцатиперстной кишки, проявляясь
пилорическим синдромом с клиникой
язвенной болезни. После заживления язвы
при остающемся перидуодените интенсивность
болей уменьшается, они становятся
постоянными, исчезает сезонность
явлении. Не язвенные перидуодениты
могут быть вызваны холециститом,
дивертикулом двенадцатиперстной
кишки, осложненным воспалением или
изъязвлением, хроническим аппендицитом.
В отличие от язвенной болезни такие
перидуодениты проявляются постоянными
болями в подложечной области и правом
подреберье, усиливающимися после приема
пищи и иррадиирующими в спину. Наблюдаются
также отрыжка, тошнота, чувство
тяжести в эпигастрии. В диагностике их
большую помощь оказывает рентгенологическое
исследование, при котором обнаруживаются
деформация луковицы, двенадцатиперстной
кишки, быстрая опорожняемость ее,
отсутствие прямых рентгенологических
признаков язвенной болезни.
Рак
желудка
Рак
желудка, особенно
в начальной стадии, может проявляться
разнообразием клинических симптомов
и напоминать клинику язвенной болезни.
При локализации опухоли в пилорическом
отделе могут наблюдаться интенсивные
боли, сохраняется желудочная секреция.
Особенно трудна дифференциальная
диагностика язвенно-инфильтративной
и первично-язвенной форм рака, которые
могут сопровождаться типичными признаками
язвенной болезни. В некоторых случаях
и язва желудка по клиническому течению
может напоминать рак желудка, например
при длительно существующей каллезной
язве с постоянными болями, снижением
желудочной секреции и образованием
большого воспалительного инфильтрата,
определяемого при пальпации живота.
Для рака желудка наиболее характерными
признаками являются: короткий анамнез,
более пожилой возраст больных, жалобы
на общую слабость, быструю утомляемость,
постоянные ноющие боли, малозависящие
от приема пищи. У многих выявляются
анемия, увеличенная СОЭ, стойкие
скрытые кровотечения. Для
язвенно-инфильтративных форм характерны
стойкость клинических симптомов и
отсутствие эффекта от применяемого
лечения. При рентгеноскопии, кроме ниши,
выявляются инфильтрация и
ригидность стенки желудка, обрыв складок
слизистой, отсутствие перистальтики в
пораженной зоне, окружающей нишу.
Решающее значение в дифференциальной
диагностике рака и язвы желудка имеют
изучение динамики заболевания,
рентгенологическое, цитологическое
исследования и гастроскопия с
прицельной биопсией.
Желчнокаменная
болезнь и хронический холецистит
Желчнокаменная
болезнь и хронический холецистит нередко
могут имитировать язвенную болезнь,
проявляясь болями в верхнем отделе
живота и диспептическими расстройствами.
Отличительными признаками является
то, что заболевания желчных путец чаще
встречается у женщин, у лиц с
гипертонической конституцией и
ожирением. У них отсутствуют
периодичность обострения и суточный
ритм болей. Возникновение болей после
еды связано в основном с характером
пищи (жирная пища, мясо, яйца, острые
блюда, маринады, грибы). Появляются боли
в разные сроки после еды и отличаются
полиморфизмом — разной интенсивностью
и продолжительностью. Часто они носят
схваткообразный характер по типу
приступов (колик) и более интенсивны,
чем при язвенной болезни. Локализуются
боли в правом Подреберье и иррадиируют
в правое плечо и лопатку. Периодически
может появляться, желтуха.
При
хроническом холецистите продолжительность
обострении короче, обычно определяется
днями, в то время как при язвенной болезни
— неделями, месяцами, с постепенным
уменьшением их интенсивности.
Из
объективных признаков отмечаются
увеличение печени, пальпаторная и
перкуторная болезненность в правом
подреберье и холедохо-панкреатической
зоне. Выявляются положительные симптомы
Ортнера, Мерфи, френикус-симптом. При
обострении холецистита наблюдаются
лихорадка, патологические изменения
желчи, в крови некоторое увеличение
билирубина, в моче — уробилина. Часто
отмечается снижение желудочной
секреции.
Вопрос
окончательной диагностики решается
рентгенологическим и эндоскопическим
исследованиями желудка, двенадцатиперстной
кишки и желчных путей, которые помогают
выявить также наблюдаемый у части
больных сопутствующий язвенной болезни
хронический холецистит.
В таких
случаях последний приходится
дифференцировать от дискинезии желчных
путей, которая нередко сопровождает
язвенную болезнь двенадцатиперстной
кишки. В отличие от холецистита при
дискинезии не наблюдается изменений
во всех порциях желчи при дуоденальном
зондировании. При холангиографии
отмечаются нарушения моторики
желчного пузыря, протоков и сфинктера
Одди. С затиханием обострения язвенной
болезни исчезают или уменьшаются
клинические проявления дискинезии
желчных путей.
Хронический
панкреатит
Хронический
панкреатит по
своему течению может напоминать язвенную
болезнь. При нем, так же как и при язвенной
болезни, наблюдаются боли в верхнем
отделе живота после еды на высоте
пищеварения. Однако возникают они
чаще после жирной пищи, носят неопределенный
характер, в случае образования камней
в панкреатических протоках становятся
схваткообразными. Боли, как правило,
локализуются слева от средней линии в
верхнем отделе живота, часто бывают
опоясывающими, иррадиируют в левое
плечо и лопатку. При сравнительной
или глубокой пальпации выявляется
болезненность слева от средней линии.
У части больных наблюдается увеличение
количества диастазы в моче, иногда
глюкозурия. Диагноз
хронического панкреатита при отсутствии
рентгенологических и эндоскопических признаков
язвенной болезни подтверждается
панкреатографией, сканированием
поджелудочной железы, ангиографией.
Хронический
аппендицит
Хронический,
аппендицит в
некоторых случаях может иметь некоторое
сходство с язвенной болезнью. Это связано
с тем, что и при хроническом аппендиците
нередко наблюдаются боли в подложечной
области после приема пищи, которые
объясняются наличием рефлекторного
спазма привратника или перидуоденита,
развившегося в результате распространения
инфекции по лимфатическим путям из
илеоцекальной области. В отличие от
язвенной болезни при хроническом
аппендиците в анамнезе отмечают наличие
приступа острого аппендицита, периодичность
обострении с кратковременными болевыми
явлениями, усиление их при ходьбе и
физическом напряжении. При пальпации
и перкуссии определяется зона выраженной
болезненности на ограниченном участке
илеоцекальной области. В трудных для
диагностики случаях помогает
рентгенологическое исследование
гастродуоденальной системы и илеоцекального
угла.
Дивертикулы
желудка и двенадцатиперстной кишки
Дивертикулы
желудка и двенадцатиперстной кишки часто
протекают бессимптомно. При достижении
больших размеров дивертикула
появляются боли и чувство тяжести в
эпигастральной области, рвота. При
осложнении его воспалением или
изъязвлением клиническая картина
может быть весьма сходной с таковой при
язвенной болезни. Наблюдаются боли
после приема пищи, периодичность
обострении. Диагностика в этих случаях
бывает трудной и решающим здесь являются
рентгенологическое исследование и
гастродуоденоскопия.
Язвенную
болезнь необходимо дифференцировать
с симптоматическими язвами, патогенез
которых связан с определёнными фоновыми
заболеваниями или конкретными
этиологическими факторами, например,
с приёмом НПВС.
Симптоматические,
особенно лекарственные, язвы чаще всего
развиваются остро, проявляясь иногда
желудочно-кишечным кровотечением или
перфорацией. Клиническая картина
обострения этих язв стёрта, отсутствует
сезонность и периодичность заболевания.
Гастродуоденальные
язвы при синдроме Золлингера-Эллисона
отличаются крайне тяжёлым течением,
множественной локализацией, упорной
диареей. При обследовании таких больных
выявляется резко повышенный уровень
желудочной секреции (особенно базальной),
содержание гастрина в сыворотке крови
в 3-4 раза превышает норму. В диагностике
синдрома Золлингера-Эллисона важное
значение имеют провокационные тесты
(с секретином, глюкагоном), ультразвуковое
исследование поджелудочной железы.
Для
гастродуоденальных язв у больных
гиперпаратиреозом, помимо тяжёлого
течения с частыми рецидивами и склонностью
к кровотечению и перфорации, характерны
признаки повышенной функции паращитовидных
желёз: мышечная слабость, боли в костях,
чувство жажды, полиурия. Диагноз ставится
на основании изучения содержания кальция
и фосфора в сыворотке крови, наличия
гипертиреоидной остеодистрофии,
характерных признаков поражения почек
и неврологических расстройств.
Туберкулез
желудка
Туберкулез
желудка — одна
из редких локализаций туберкулезного
процесса. Патологические изменения
могут проявляться в виде солитарных
или миллиарных туберкул, диффузной
гиперпластической формы, а чаще (до 80
%) в виде плоских поверхностных либо
небольших глубоких кратерообразных
язв. Локализуются такие язвы чаще в
пилорическом и антральном отделах,
нередко вызывают сужение привратника
или деформацию желудка. Клинически
заболевание проявляется болями в
подложечной области, но менее выраженными,
чем при язве желудка. Наблюдаются поносы,
снижение желудочной секреции. У
больных нередки туберкулезные поражения
легких и других органов. Отсутствие
характерных клинических симптомов,
нетипичность рентгенологической картины
вызывают нередко большие трудности
в диагностике заболевания и только
гистологическое исследование биоптатов
или операционного материала позволяет
поставить правильный диагноз.
Лимфогранулематоз
желудка
Лимфогранулематоз
желудка относится
к редким заболеваниям Поражение желудка
чаще наблюдается при системном заболевании
и редко как изолированная форма.
Лимфогранулематозные образования
в стенке желудка характеризуются
формированием опухолевидных узлов,
выстоящих в просвет желудка, либо
поверхностных или глубоких изъязвлений.
Клиническая картина изолированного
поражения весьма сходна с клиникой рака
или каллезной язвы. Язвенные формы
проявляются болями в эпигастрии, скрытыми
или профузными кровотечениями. Из общих
симптомов наблюдаются повышение
температуры, слабость, похудание,
потливость и кожный зуд. В крови выявляются
лейкопения с нейтрофилезом, эозинофилией
и лимфопенией. В связи с редкостью
изолированного лимфогранулематоза
желудка, своеобразием клиники и
морфологических изменений в стенке
желудка, сходных с язвой желудка,
диагностика представляет исключительные
трудности. Диагноз ставится при
микроскопическом исследовании
биоптатов, взятых при фиброгастроскопии
либо из резецированного желудка.
Дуоденостаз
Дуоденостаз — это
нарушение моторно-эвакуаторнои функции
двенадцатиперстной кишки. Может
развиваться при заболеваниях желчных
путей и поджелудочной железы, перидуоденитах
или являться самостоятельным заболеванием
неврогенного происхождения, Проявляется
он периодическими приступами болей в
подложечной области, напоминающими
боли при язвенной болезни. Отличительными
особенностями его являются: возникновение
изолированного вздутия в правом
подреберье во время приступа болей,
рвота желудочным содержимым с примесью
значительного количества желчи.
Диагноз
устанавливают рентгенологическим
исследованием, при котором выявляются
застой в двенадцатиперстной кишке и
расширение ее, стенозирующая
перистальтика и антиперистальтика,
ретроградный застои бария в желудке
и замедленное опорожнение его.
Диафрагмальные
грыжи
При диафрагмальных
грыжах, так
же как и при язвенной болезни, больные
жалуются на боли в эпигастральной
области во время или после приема пищи,
ночные боли, чувство тяжести в эпигастрии
и диспептические расстройства. В
некоторых случаях наблюдаются явные
или скрытые пищеводно-желудочные
кровотечения. Жалобы эти связаны с
развитием язвенного эзофагита,
локализованного гастрита.
В
отличие от язвенной болезни при
диафрагмальных грыжах боли локализуются
высоко в эпигастрии, в области мечевидного
отростка и за грудиной. Не отмечается
строгой периодичности их, различна
интенсивность и продолжительность.
Боли часто иррадиируют вверх и кзади —
в спину, в левое плечо. Характерно
ощущение жжения за грудиной или вдоль
пищевода во время или после еды. Решающее
значение в дифференциальной диагностике
этих заболеваний имеет целенаправленное
рентгенологическое исследование
органов грудной клетки и гастродуоденальной
системы.
Грыжа
белой линии живота
Грыжа
белой линии живота в
некоторых случаях может вызывать
резкие боли в подложечной области и
диспептические расстройства, как и
язвенная болезнь. У других больных
эпигастральная грыжа может сопутствовать
язвенной болезни и основное заболевание
при этом не диагностируется. Дифференциальная
диагностика этих двух заболеваний при
внимательном осмотре больного не
вызывает затруднений, однако наличие
эпигастральной грыжи обязывает врача
провести рентгенологическое исследование
желудка и двенадцатиперстной кишки,
дабы не допустить диагностической и
тактической ошибок при решении вопроса
об операции.
Дискинезия
кишечника
При дискинезиях
кишечника клинические
проявления могут быть сходными с клиникой
язвенной болезни. Больные жалуются на
боли в подложечной области или другой
локализации, диспептические расстройства.
Отличительными признаками дискинезий,
осложненных колитом, являются:
длительные запоры в анамнезе, периодическая
смена запоров “ложными” поносами,
чувство неполного опорожнения
кишечника. Часто боли не зависят от
характера принятой пищи, отмечается
облегчение состояния после стула и
отхождения газов. При объективном
исследовании определяется болезненность
по ходу ободочной кишки, чаще поперечной,
нисходящей и сигмовидной.
При
рентгенологическом исследовании
отмечается выраженный спазм этих отделов
ободочной кишки или тотальный колоспазм.
Дискинезия кишечника, колит могут
сопутствовать язвенной болезни, но
отсутствие признаков язвенной болезни
при рентгеноскопий или фиброгастродуоденоскопии
говорит в пользу дискинезий.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Острый холецистит является
одним из самых распространенных
хирургических заболеваний, и по
частоте занимает второе место после
аппендицита. Женщины болеют острым
холециститом в 4-8 раз чаще, чем мужчины.
Этиология и патогенез.
Острый холецистит полиэтиологическое
заболевание, однако, ведущая роль в
его развитии принадлежит инфекции. В
желчный пузырь инфекция попадает тремя
путями: гематогенным, лимфогенным и
энтерогенным.
При гематогенном
распространении инфекция проникает в
желчь по системе воротной вены из
кишечника или из общего круга
кровообращения через общую печеночную
артерию. Далее микробы попадают в
желчные капилляры и в желчный пузырь.
Зачастую микробы гнездятся в ходах
Люшка, поэтому в пузырной желчи флору
можно и не обнаружить.
Лимфогенноераспространение инфекции
возможно вследствие обширных связей
лимфатической системы желчного пузыря
и печени с другими органами брюшной
полости.
Энтерогенный(восходящий) путь
распространения инфекции в желчный
пузырь возможен при недостаточности
сфинктера Одди, дуоденостазе, при
заболеваниях терминального отдела
общего желчного протока, когда
инфицированное дуоденальное содержимое
может забрасываться в желчный пузырь.
По своему характеру микрофлора при
остром холецистите ближе всего к
кишечной. Поэтому надо полагать, что
чаще всего инфекция проникает в
желзный пузырь энтерогенным путем.
Обязательным условием воспаления в
желчном пузыре является застой желчи
в нем. Факторами, способствующие нарушению
оттока желчи из пузыря, являются камни,
перегибы удлиненного или извитого
пузырного протока, его сужение.
Острый холецистит, возникающий на почве
желчнокаменной болезни, составляет
85-90%. В возникновении воспаления имеет
значение изменения стенки желчного
пузыря в виде склероза и атрофии.
В патогенезе острого холецистита важное
значение имеют сосудистые изменения
в стенке желчного пузыря. От степени
расстройства кровообращения в стенке
желчного пузыря при тромбозе пузырной
артерии зависят темп развития
воспалительного процесса и тяжесть
заболевания.
Сосудистые нарушения ведут к появлению
очагов некроза и перфорации стенок
пузыря. У пожилых людей возрастные
сосудистые нарушения быстро ведут
к развитию деструктивных форм острого
холецистита.
Классификация острого холецистита
Неосложненный | Осложненный |
(калькулезный, бескаменный) | |
катаральный | околопузырным инфильтратом |
флегманозный | околопузырным абсцессом |
гангренозный | перфорацией пузыря |
перитонитом | |
механической желтухой | |
холангитом | |
наружным или внутренним | |
острым панкреатитом | |
Осложненные формы встречаются в 15-20%
случаев.
Клиника и симптоматология острого холецистита
Острый холецистит встречается у людей
в любом возрасте, но чаще болеют люди
старше 50 лет.
Приступ острого холецистита характеризуется
острым началом. Возникают резкие
постоянные боли в правом подреберье,
интенсивность которых по мере
прогрессирования заболевания нарастает.
Характерна иррадиация болей в
поясницу, правую лопатку, плечо и шею
справа. Иногда боли иррадиируют в область
сердца (холецистокардиальный синдром
С.П.Боткина).
Боли сопровождаются многократной рвотой
пищей, желчью, не приносящей больному
облегчения. Повышение температуры тела
до 38°.
При наличии воспалительных изменений
в желчном пузыре, в отличие от желчной
колики, больной ведет себя относительно
спокойно, лежит на спине или правом
боку.
При объективном исследовании кожный
покров обычной окраски. Появление
желтухи указывает на осложнения со
стороны холедоха механического
характера (отек и набухание в области
периампулярной зоны, закупорка
конкрементами), а также наличие гепатита
или панкреатита.
Частота сердечных сокращений колеблется
от 80 до 120 ударов в 1 мин и выше. Тахикардия
свидетельствует о глубокой интоксикации
и развитии деструктивных форм
холецистита, осложнившихся перитонитом.
Язык сухой, обложен. При пальпации
определяется разлитая болезненность
и мышечная защита в правом подреберье.
При переходе воспалительного процесса
на париетальную брюшину появляется
симптом Щеткина-Блюмберга. Иногда
удается пропальпировать желчный пузырь.
Это бывает при эмпиеме желчного пузыря.
При остром холецистите наблюдаются
некоторые характерные симптомы.
Симптом Грекова-Ортнера заключается в
усилении болезненности при легком
поколачивании по правой реберной дуге.
Симптом Георгиевского-Мюсси
(френикус-симптом) – болезненность при
пальпации между ножками кивательной
мышцы справа.
Симптом Мерфи (симптом
прерванного вдоха) определяется
следующим образом. Больной в положении
лежа на спине. Кисть левой руки врача
положить так, чтобы I
палец поместило* ниже реберной дуги в
пузырной точке, а остальные пальцы
этой руки — по краю реберной дуги. Если
попросить больного сделать глубокий
вдох, то последний прерывается, не
достигнув вершины из-за острой боли в
животе под I
пальцем.
Симптом Кера – болезненность при вдохе
во время пальпации правого подреберья.
Симптом Пекарского – болезненность
при надавливании на правый край
мечевидного отростка.
Симптом Боаса – болезненность
при надавливании пальцами справа от
VIII
— X
грудных позвонков на спине.
В анализах крови отмечается гиперлейкоцитоз,
лейкоцитарный сдвиг влево, ускоренная
СОЭ.
Дифференциальную диагностику острого
холецистита следует проводить с
острым аппендицитом, язвенной болезнью
двенадцатиперстной кишки, острым
панкреатитом, почечной коликой,
правосторонней плевропневмонией,
паранефритом и рядом других заболеваний.
Дифференциальный диагноз с острым
аппендицитом при высоком расположении
червеобразного отростка бывает затруднен.
Острым холециститом чаще страдают
люди в пожилом возрасте, в анамнезе у
больных острым холециститом повторные
приступы болей в правом подреберье,
иногда сопровождающиеся желтухой. Боли
при остром аппендиците не столь
интенсивные и не иррадиируют в плечо,
шею. Рвота при аппендиците однократная,
при холецистите – частая. При пальпации
живота выявляют симптомы, характерные
для каждого из заболеваний.
При язве двенадцатиперстной кишки
характерен язвенный анамнез, периодичность
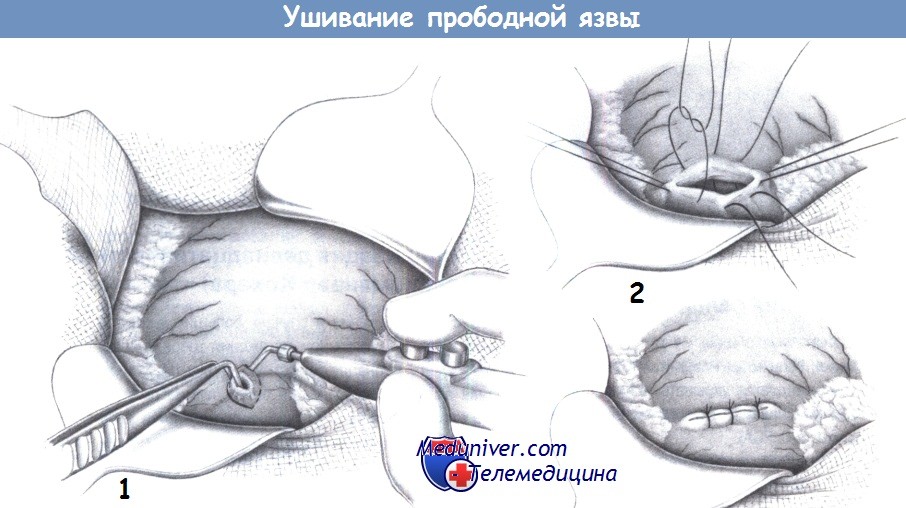
болей. Прободная язва двенадцатиперстной
кишки и желудка имеет столь характерную
симптоматику, что её редко приходится
дифференцировать с острым холециститом.
Исключение составляет прикрытая
перфоративная язва. В подобных случаях
надо учитывать язвенный анамнез,
«кинжальные» боли в начале
заболевания. Большое диагностическое
значение имеет обзорная рентгенография
брюшной полости и ФГДС.
Острый панкреатит характеризуется
более значительной интенсивностью
болей в эпигастральной области, носящих
опоясывающий характер, беспокойным
поведением больного. Повышается уровень
активности амилазы в крови и моче,
липазы и трипсина в крови.
Почечная колика, пиелонефрит, паранефрит
справа могут симулировать клинику
острого холецистита. При обследовании
больных надо тщательно изучить
урологический анамнез, исследовать
область почек, в сомнительных случаях
проводят целенаправленное обследование.
Соседние файлы в папке Разное
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник