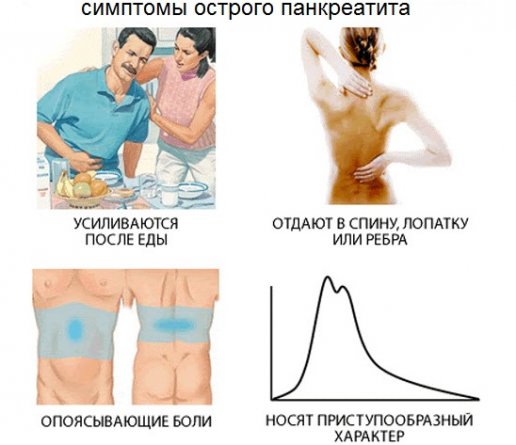
Эпидуральная анестезия при остром панкреатите
12.12.2014
Эпидуральная анестезия: расширяем горизонты применения
Любому анестезиологу давно и много известно об эпидуральной анестезии-анальгезии. Начиналось все с многоразовой длинной эпидуральной иглы без пальцевых упоров, стеклянного шприца и однократно вводимой, довольно большой дозы лидокаина. С тех пор многое изменилось. Появился шприц «потери сопротивления», эпидуральный катетер, плоский эпидуральный фильтр, коннекторы катетера различных конструкций. Появилось главное: возможность выполнения продленной эпидуральной блокады.
В каких же ситуациях мы чаще всего используем продленную эпидуральную анестезию?
- Обезболивание нормально протекающих родов. Сюда же отнесем и анестезию на операцию кесарева сечения.
- Анестезия травматологических и ортопедических операций на нижних конечностях и тазу.
- В составе комбинированной анестезии при гинекологических и урологических операциях на органах малого таза.
- В составе комбинированной анестезии при операциях на органах брюшной полости.
- В составе комбинированной анестезии при операциях на органах грудной полости.
Да, все это не новость. Все это любой анестезиолог делает рутинно, изо дня в день. Казалось бы, о чем еще говорить? А вот о чем: о второй части названия нашей специальности-реаниматолог. Да-да! Считаю, что и в работе палат интенсивной терапии, без эпидуральной анестезии, в современных условиях, никуда.
Итак, в каких ситуациях продленная эпидуральная анестезия может помочь реаниматологу:
- Консервативная терапия острого панкреатита тяжелого течения и панкреонекроза. Первая жалоба такого пациента: упорный абдоминальный болевой синдром. Чем его обезболить? НПВС?- нельзя! Слизистая желудка у пациентов этой категории уже «скомпрометирована», и осложнения в виде эрозивного гастрита или острой язвы желудка никому не нужны. Наркотические анальгетики?-тоже не лучший выбор! Все опиаты в той или иной степени вызывают спазм сфинктера Одди, нарушается отток желчи, панкреатит грозит перейти в холецистопанкреатит, холестатический гепатит, механическую желтуху. Остается практически единственный и правильный выбор-продленная эпидуральная блокада! Вторая жалоба такого пациента: вздутие живота. Парез кишечника практически всегда сопровождает панкреатит. Возникает так называемое «третье пространство», идет сброс электролитов и жидкости в просвет кишечника, следующая за этим гемоконцентрация ведет к ухудшению реологических свойств крови. Нарушается кровоснабжение всех органов и тканей, а воспаленной отечной поджелудочной железы в особенности. Выбор препаратов для лечения пареза кишечника сейчас довольно ограничен. Остается-продленная эпидуральная анестезия. Основной патогенетический механизм развития острого панкреатита- спазм протоков поджелудочной железы, нарушение оттока панкреатических ферментов. Наряду со спазмолитиками в борьбе с этим поможет и эпидуральная блокада. Таким образом, продленная эпидуральная блокада размыкает порочный круг спазм-боль-парез, и оказывает в большей степени патогенетическое действие, нежели симптоматическое. Пункция эпидурального пространства при лечении острого панкреатита-панкреонекроза выполняется на уровне Th7-Th8. Катетер заводится краниально на 3-4см. Вводится тест-доза лидокаин 2%-20мг. После этого возможно введение болюса (лидокаин 2%-6-8мл, ропивакаин 0.5%-8-10мл). В дальнейшем блокада поддерживается непрерывной инфузией низкоконцентрированного анестетика (чаще ропивакаин 0.2%-6-8-10мл/час). Оценка эффективности эпидуральной блокады проводится по клиническим признакам: отсутствие или значительное уменьшение интенсивности болевого абдоминального синдрома, уменьшение вздутия живота, появление и улучшение перистальтики кишечника, отхождение газов. Так же улучшаются и лабораторные показатели: снижается лейкоцитоз крови, амилаза крови, диастаза мочи. На УЗИ-картине видно уменьшение отека поджелудочной железы, отсутствие или уменьшение количества свободной жидкости в брюшной полости, сальниковой сумке. Объясню почему: улучшается отток панкреатического секрета, стихает воспалительный процесс, уменьшается экссудация и отек.
- Лечение астматического статуса. До сих пор идут споры об эффективности и целесообразности эпидуральной блокады в этой ситуации. Многих смущает выполнение процедуры у пациента, находящего в столь тяжелом состоянии. Но представьте себе картину: пациент сидит с фиксированным плечевым поясом, резкий цианоз, экспираторная одышка до 40 в минуту, мокрота не отходит, «немое легкое», глюкокортикостероиды и эуфиллин введены, эффекта нет. Что делать? ИВЛ? В таких условиях ИВЛ окажется не столь эффективной ( мелкие бронхи спазмированы и забиты мокротой, альвеолярный обмен невозможен). И здесь самое время начать мыслить не-стандартно! Есть мнение, что денервированный орган становится более чувствителен к гуморальной ( медиаторной, гормональной) регуляции. Таким образом, эффективность гормональной терапии в таком органе возрастает. Как денервировать легкое? Правильно! Эпидуральная блокада на верхнегрудном уровне! Вторая точка приложения ее- сосуды. Уходит спазм легочных сосудов, улучшается газообмен на альвеолярной мембране, улучшается оксигенация тканей. И наконец, третья точка приложения эпидуральной блокады-бронхи. Спазм мелких бронхов также уменьшается, начинает отходить мокрота, улучшается альвеолярный газообмен. Пункция эпидурального пространства при лечении астматического статуса выполняется на уровне Th4-Th5. Катетер заводится краниально на 3-4см. Вводится тест-доза лидокаин 2%-10мг. После этого возможно введение болюса (лидокаин 2%-3-5мл, ропивакаин 0.5%-4-6мл). В дальнейшем блокада поддерживается непрерывной инфузией низкоконцентрированного анестетика (чаще ропивакаин 0.2%-4-6-8мл/час).
- Лечение облитерирующего артериита сосудов нижних конечностей. В этой ситуации все очевидно- обращаем побочный эффект в основной! А именно, медикаментозная десимпатизация. Простой аналог симпатэктомии. При выполнении эпидуральной блокады развиается выраженная периферическая вазоплегия, в следствие прекращения симпатической иннервации стенки сосудов. Улучшается периферический кровоток. Уменьшается ишемия дистальных отделов конечностей. Также, купируется болевой синдром, при его наличии. К сожалению, в этой ситуации, эпидуральная анестезия может рассматриваться лишь как средство временной симптоматической терапии и не ведет к выздоровлению пациента. Пункция эпидурального пространства при лечении облитерирующего артериита сосудов нижних конечностей выполняется на уровне L3-L4. Катетер заводится краниально на 3-4см. Вводится тест-доза лидокаин 2%-20мг. После этого возможно введение болюса (лидокаин 2%-6-8мл, ропивакаин 0.5%-8-10мл). В дальнейшем блокада поддерживается непрерывной инфузией низкоконцентрированного анестетика (чаще ропивакаин 0.2%-6-8-10мл/час). Оценка эффективности эпидуральной блокады проводится по клиническим признакам: купирование болевого синдрома, уменьшение признаков ишемии конечности( потепление кожи, исчезновение бледности и цианоза). Непрерывную инфузию у такого пациента целесообразно проводить с использованием одноразовых эластомерных инфузионных помп, что не нарушая мобильности пациента, позволяет сохранить стабильную скорость инфузии и соблюсти асептику.
В заключение статьи процедура выполнения эпидуральной блокады и некоторые особенности современных наборов для процедуры представлены ниже на фотографиях.

Пальпация межостистых промежутков на грудном уровне.

Особенностью иглы Туохи в наборе «Минипак» марки Portex является возможность установки широких пальцевых упоров с углублениями в удобном для врача положении.

Второй оригинальный компонент эпидуральных наборов Portex наклейка для фиксации катетера Locklt Plus. Пенная прокладка с адгезивным слоем позволяет прочно закрепить катетер на коже пациента, не доставляя ему дискомфорта и не вызывая раздражения. Плоский прозрачный механизм надежно фиксирует катетер, позволяет врачу с легкостью наблюдать за местом выхода катетера, не доставляет неудобств пациенту.

Коннектор для катетера EpiFuse является стандартным компонентом эпидуральных наборов Portex. Единственный коннектор имеющий замковый механизм закрывания, для открытия которого не достаточно просто рук, что исключает случайное открытие пациентом или медперсоналом. Коннектор открывается с помощью шприца Луэр. Имеет отчетливый щелчок при закрывании. Желтый цвет корпуса облегчает идентификацию в качестве эпидурального катетера. Плоская форма повышает комфорт пациента.



Открывание коннектора с помощью шприца Луэр.

Эпидуральный катетер. Хорошо видна разметка по длине.

Шприц «потери сопротивления».

Эпидуральный плоский фильтр. Срок использования до 96 часов.

И так, процедура! Двукратная обработка кожи антисептиком.

Проведение местной анестезии раствором лидокаина 2%-4.0 мл.

Проведение местной анестезии раствором лидокаина 2%-4.0 мл.

Установка эпидуральной иглы в межостистом промежутке. Прохождение межостистой связки иглой с мандреном. Хорошо видна разметка иглы. Первые четыре сантиметра от кончика разметки нет. Это объясняется тем, что у взрослых пациентов глубина введения иглы не менее 4-4.5см. Для облегчения подсчета глубины введения катетера нет смысла размечать иглу от самого кончика.

Извлечение мандрена.

Дальнейшее продвижение иглы, с постоянным давлением на поршень шприцы «утраты сопротивления». Хорошо виден угол введения иглы (до 45-ти градусов т. к. пункция выполняется на среднегрудном уровне).

Воздух из шприца легко вводится- эпидуральное пространство идентифицировано!

Введение эпидурального катетера через иглу Туохи, кончик которой расположен в эпидуральном пространстве.

Катетер заведен до тройной метки (на 15см). Таким образом, длина части катетера, находящейся в эпидуральном пространстве составляет 4см.

Осторожно извлекаем иглу, слегка подталкивая катетер внутрь.

Игла извлечена.

Подтягиваем катетер на нужную глубину. Длина части иглы от кожи до эпидурального пространства составила 5 см+4см в эпидуральном пространстве. Значит общая длина катетера о кожи составит 9см. Устанавливаем по метке.

Протаскиваем оставшуюся снаружи часть катетера через замок накожного фиксатора.

Вставляем дистальный кончик катера в коннектор и закрываем его с хорошо различимым щелчком.

Выполняем аспирационную пробу. При получении крови или ликвора необходимо немедленно удалить катетер!!!

Надежно фиксируем к коннектору плоский эпидуральный фильтр.

Фиксируем катетер к коже.

Фиксируем катетер к коже.

Фиксируем катетер к коже.

Прозрачная крышка замкового механизма закрыта.

Фиксация оставшейся части катетера широким пластырем из нетканого материала.
Коллеги, дорогу осилит идущий! Всем удачи!
Заведующий отделением
анестезиологии-реанимации
ФГБУЗ «ЦМСЧ-21» ФМБА России
Нечунаев А.С.
Заказать набор для эпидуральной анестезии с фиксатором Минипак

Источник
ПАТОФИЗИОЛОГИЧЕСКИЕ АСПЕКТЫ И КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
У большинства пациентов с острыми заболеваниями поджелудочной железы необходимость в интенсивной терапии возникает уже при поступлении в стационар. Основными причинами тяжести состояния больных с острым панкреатитом могут быть:
активация ферментов поджелудочной железы с аутоагрессией и последующим выходом в циркулирующий кровоток, с расширением сосудов, артериальной гипотонией и синдромом капиллярной утечки;
гиповолемия, гипонатриемия, гипокалиемия вследствие рвоты и потерь внеклеточной жидкости в «третье» пространство;
гипокальциемия вследствие связывания свободного кальция с жирными кислотами при жировом панкреонекрозе;
динамическая кишечная непроходимость с повышением внутрибрюшного давления;
ДВС-синдром;
эндотоксикоз с формированием ССВР, сепсиса и СПОН.
ПРЕДОПЕРАЦИОННЫЙ ПЕРИОД
Следует учитывать, что острый панкреатит и панкреонекроз — не показание к срочному хирургическому вмешательству. Более того, хирургическое вмешательство на фоне панкреатогенного шока значительно увеличивает вероятность неблагоприятного исхода. Операцию выполняют при осложнениях в виде инфицированного панкреонекроза, абсцесса поджелудочной железы, при гнойном перитоните, острой ложной панкреатогенной кисте, прогрессирующей механической желтухе, кровотечении. Операцией выбора считается некрэктомия в сочетании с лаважом. Благодаря такой хирургической тактике летальность от панкреонекроза снизилась на 24%.
Диагностика в отделении реанимации и интенсивной терапии включает определение степени гиповолемии (см. табл. 39-2) и тяжести состояния по шкалам APACHE II, SOFA и/или Ranson (табл. 39-4).
Таблица 39-4. Критерии тяжести состояния больного с острым панкреатитом (по шкале ЯапБОП) При поступлении Через 48 ч Возраст старше 55 лет Снижение гематокрита >10% Содержание лейкоцитов >16х109/л Прирост мочевины крови >1,8 ммоль/л Глюкоза крови >11 ммоль/л Содержание в сыворотке кальция менее 2 ммоль/л Активность лактатдегидрогвназы >400 ЕД/л Избыток оснований >4 ммоль/л Активность АСТ* >250 ЕД/л ра026 л Летальность при остром панкреатите в зависимости от количества критериев количество летальность, % 5 >40 «ACT — аланиновая трансаминаза.
Диагностические мероприятия: гемограмма, количество тромбоцитов и лейкоцитов. лейкоцитарная формула; длительность кровотечения и время свертывания. протромбиновое время, протромбиновый индекс, фибриноген, активное время рекальцификации (АВР), АЧТВ, уровень Б-димеров, группа крови и резус- фактор. содержание в крови общего белка, глюкозы, мочевины, креатинина, билирубина, аминотрансфераз, калия, натрия, кальция, амилазы, лактатдегидро- геназы, С-реактивного белка, КОС; общий анализ мочи, амилаза мочи, суточная мочевина мочи: ЭКГ; УЗИ органов брюшной полости; рентгенография органов грудной клетки; фиброгастродуоденоскопия (ФГДС), компьютерная томография (КТ).
Мониторинг в отделении реанимации и интенсивной терапии: ЧСС, ЭКГ, термометрия, пульсоксиметрия, ЦВД, КОС, темп диуреза, неинвазивное измерение АД.
Всем больным в тяжелом состоянии с острым панкреатитом показаны катетеризация центральной вены, установка назогастрального зонда, отмывание желудка холодным физиологическим раствором и эвакуация содержимого, установка уретрального катетера, очистительная клизма.
Программа интенсивной терапии
Обезболивание наркотическими и ненаркотическими анальгетиками, предпочтительно катетеризация эпидурального пространства — продленная инфузия ропивакаина (при отсутствии противопоказаний).
Оксигенотерапия через лицевую маску или носовой катетер, по показаниям перевод на ИВЛ.
ИТТ из расчета: экстренная регидратация в течение первых 2 ч (20 мл/кг в час), затем по физиологической потребности — 1 мл/кг в час, неощутимые потери — 500 мл/сут, при лихорадке — 250 мл/сут на каждый градус выше 37 °С, текущие потери по назогастральному зонду и дренажам. Соотношение коллоиды/кристаллоиды 1:2 или 1:1. При гипокалиемии 3 ммоль/л показана коррекция: 7,5% раствор калия хлорида 30-40 мл, добавляя в раствор Рингера* (скорость введения раствора калия хлорида не должна превышать 20 ммоль/ч; 1 мл 7,5% раствора калия хлорида эквивалентен 1 ммоль калия хлорида).
Гемотрансфузия при гемоглобине ниже 90 г/л, введение СЗП при ДВС- синдроме.
После коррекции гиповолемии и анемии — парентеральное питание, при назоинтестинальном зонде (ниже связки Трейтца на 20-30 см) — раннее энтеральное питание 500 мл/сут до разрешения пареза кишечника.
Октреотид в дозе 100 мкг 3 раза в сутки подкожно (возможно увеличение дозы до 600 мкг/сут).
При умеренном и высоком риске тромбоэмболических осложнений показан низкомолекулярный или нефракционированный гепарин.
При СПОН используют методы экстракорпоральной детоксикации (гемо- фильтрацию, гемодиализ).
Антибиотикопрофилактика или антибиотикотерапия.
ИНТРАОПЕРАЦИОННЫЙ ПЕРИОД
Выбор метода анестезии у больных с острым панкреатитом и панкреонекро- зом напрямую зависит от характера операции и состояния больного. Мини- инвазивные операции (эндоскопическую некрэктомию поджелудочной железы) выполняют в условиях эпидуральной анестезии МА на самостоятельном или управляемом дыхании с ИВЛ. При обширных операциях следует отдавать предпочтение общей анестезии с использованием внутривенных либо ингаляционных анестетиков в сниженных дозах.
Во время анестезии рекомендуют использовать стандартный мониторинг, а в некоторых случаях — расширенный (прямое измерение АД и ЦВД). Как правило, применяют метод быстрой последовательной индукции с преоксигенацией и приемом Селлика. Поддержание анестезии проводят воздушно-кислородной смесью с ингаляционным анестетиком (севофлураном, изофлураном) на фоне управляемой ИВЛ. По ходу анестезии болюсно вводят недеполяризующие релаксанты среднего действия (атракурия безилат, рокурония бромид), для аналгезии вводят наркотические анальгетики (фентанил) или МА в виде продленной эпидуральной аналгезии. При тяжелой гиповолемии и нестабильном АД предпочтительно использование кетамина.
Следует учитывать, что гипокальциемия при остром панкреатите обусловлена преципитацией кальция в жирах вследствие высвобождения липолитических ферментов и некроза жировой ткани. Гипокальциемия потенцирует отрицательное инотропное действие барбитуратов и ингаляционных анестетиков. Реакция на миорелаксанты непредсказуема, что требует тщательного мониторинга нервно- мышечной проводимости. Во время анестезии следует избегать гипервентиляционных режимов ИВЛ, усугубляющих метаболический алкалоз, при котором еще более снижается концентрация кальция в плазме.
В стандартных ситуациях интраоперационная ИТТ не вызывает больших затруднений. Рекомендуют препараты ГЭК для профилактики и устранения синдрома капиллярной утечки и воздействия на системный воспалительный ответ. Для послеоперационного раннего энтерального питания показана установка назоинтестинального зонда за связку Трейтца.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
Больных с острым панкреатитом и панкреонекрозом следует переводить в отделе-ние реанимации и интенсивной терапии для продолжения лечения. Особое внимание следует уделять профилактике и раннему выявлению органных нарушений. Наиболее частые осложнения — некрозы кишечника с образованием свищей и кровотечением. Больные, как правило, требуют продолжительной антибиотикотерапии с микробиологическим мониторингом и учетом чувствительности микрофлоры ввиду отсутствия адекватного контроля над очагом инфекции в поджелудочной железе. Препараты выбора: фторхинолоны + метронидазол; цефалоспорины IV поколения + метронида- зол; защищенный цефалоспорин III поколения; карбапенемы.
- Анестезия у больных с острым аппендицитом
- Анестезия у больных с острым холециститом, механической желтухой
- ОСОБЕННОСТИ ПРОВЕДЕНИЯ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ У БОЛЬНЫХ ОСТРЫМ КОРОНАРНЫМ СИНДРОМОМ
- Нарушения кариотипа больных острым нелимфобластным лейкозом
- 6.6. Трудовая экспертиза больных хроническим панкреатитом
- Анестезия у больных, ранее оперированных на сердце
- Анестезия у больных с сахарным диабетом
- АНЕСТЕЗИЯ У БОЛЬНЫХ С ЗАБОЛЕВАНИЕМ ПЕЧЕНИ
- Анестезия у больных с предшествующей трансплантацией органа
- Глава 10ПОДГОТОВКА БОЛЬНОГО К АНЕСТЕЗИИ И ОПЕРАЦИИ
Источник