Экспресс диагностика острого панкреатита
Особенности диагностики острого панкреатита в зависимости от стадии патологического процесса
 Автором проведен ретроспективный анализ историй болезни, диагностики и результатов лечения 113 больных с острым панкреатитом и панкреонекрозом. Алгоритм диагностики при остром панкреатите заключается в этапном подходе. Первый этап — первичная диагностика в приемном отделении главная задача провести дифференциальную диагностику с ургентной хирургической патологией брюшной полости, второй – ферментативно-реактивная фаза — первые две недели заболевания.
Автором проведен ретроспективный анализ историй болезни, диагностики и результатов лечения 113 больных с острым панкреатитом и панкреонекрозом. Алгоритм диагностики при остром панкреатите заключается в этапном подходе. Первый этап — первичная диагностика в приемном отделении главная задача провести дифференциальную диагностику с ургентной хирургической патологией брюшной полости, второй – ферментативно-реактивная фаза — первые две недели заболевания.
Комплекс диагностики заключается, прежде всего, в определении уровня интоксикации и характера распространения патологического процесса, исходя из этого определение тактики лечения, третий этап – период инфицированного панкреонекроза. Алгоритм диагностики острого панкреатита заключается в избирательном комплексном подходе в зависимости от фазы патологического процесса.
Ключевые слова: панкреонекроз, этапы диагностики, тактика лечения.
FEATURES OF DIAGNOSTICS OF SHARP PANCREATITIS DEPENDING ON THE STAGE OF PATHOLOGICAL PROCESS
Chikayev V. F., Aydarov A.R., Ibragimov R. A., Bondarev Yu.V.
Kazan state medical university
GAUZ «City hospital of an emergency medical service No. 1», Kazan.
The author carried out the retrospective analysis of patient’s records, diagnostics and results of treatment of 113 patients with sharp pancreatitis and pankreonekrozy. The algorithm of diagnostics at sharp pancreatitis consists in an etapny approach. The first stage — primary diagnostics in a reception the main task to carry out differential diagnostics with urgentny surgical pathology of the abdominal cavity, the second – a fermentativno-jet phase — the first two weeks of a disease the Complex of diagnostics consists, first of all, in definition of level of intoxication and nature of distribution of pathological process, proceeding from it definition of tactics of treatment, the third stage – the period infected pankreonekrozy. The algorithm of diagnostics of sharp pancreatitis consists in a selective comprehensive approach depending on a phase of pathological process.
Keywords: pankreonekrozy, diagnostics stages, treatment tactics.
Среди ургентных заболеваний органов брюшной полости панкреатит (ОП) занимает третье место, уступая лишь острому аппендициту и острому холециститу. Несмотря на достигнутые успехи и совершенствовании патогенетически обоснованной интенсивной терапии, общая летальность при тяжелом панкреатите сохраняется на одном уровне, составляя, по разным данным, до 21% и достигая при инфицированном панкреонекрозе 85%. Основопологающим приципом лечения острого панкреатита на современном этапе является консервативно-выжидательная тактика с последующим применением мининвазивных хирургических методов [2, 5-7]. Изменилась структура летальности, если раньше большая часть летальных исходов наблюдалась в первую фазу развития панкреонекроза — на фоне гемодинамических расстройств и интоксикации, то сейчас больные чаще умирают в поздних стадиях вследствие присоединения инфекции и развития синдрома системной воспалительной реакции.
В хирургической клинике ГАУЗ ГБСМП №1 г. Казани в течение последних 5 лет ежегодно с диагнозом острый панкреатит госпитализированы в среднем 418±46 пациентов. Нами проведен анализ особенностей диагностики при остром панкреатите в зависимости от стадии патологического процесса. В работе мы пользовались международной классификацией, принятой в 1991 г. в Атланте. В соответствии данной классификации, отечная (легкая) форма острого панкреатита установлена у 96,8% пациентов, панкреонекроз (тяжелый панкреатит) — у 3,2%, которые оперированы в виду прогрессирующего перитонита. Нами поведен ретроспективный анализ историй болезни и результатов лечения 113 больных с острым панкреатитом и панкреонекрозом в периоде энзимной токсемиии. Мужчин было — 76,2%, женщин — 23,8%. Возраст больных варьировал от 27 до 80 лет, составляя в среднем 54±16 лет. Среди пациентов преобладали лица работоспособного возраста: до 40 лет — 37,8%, 40-50 лет — 24,2%, 51-60 — 11,0%, старше 60 лет – 27,0%.
В этиологии острого панкреатита в 79% причиной был алиментарный фактор, из них в 52% — прием алкоголя, в 27% — острой пищи, желчнокаменная болезнь — в 10%, в 11% — закрытая травма живота и послеоперационный панкреатит. В связи с острым и прогрессирующим течением, в первые трое суток с момента заболевания госпитализированы 77% пациентов (41% — в первые сутки, в третьи — 36%).
Своевременная диагностика и ранняя направленная терапия залог успеха в лечении панкреатита. Термин «ЗОЛОТОЙ ЧАС» как нигде концептуален для острого панкреатита.
Именно впервые 6 часов происходит тот неуправляемый патологический процесс, в основе которого лежат некробиоз панкреоцитов, ферментная аутоагрессия, некробиоз панкреоцитов, дистрофия железы с последующим присоединение вторичной гнойной инфекции.
Алгоритм диагностики при остром панкреатите заключается в этапном подходе. Первый этап — первичная диагностика в приемном отделении, второй – ферментативно-реактивная фаза панкреатита — первые две недели заболевания, третий этап – период инфицированного пнкреонекроза [5].
На первом этапе диагностики в приемном отделении главной задачей является дифференциальная диагностика с ургентной хирургической патологией брюшной полости. Проводится комплексная диагностика с тщательным анализом причины заболевания, анамнеза, клинико-лабораторных и инструментальных методов (УЗИ, лапароцентез, видеолапароскопия). Клинически ведущими симптомами острого панкреатита были острое начало, выраженная боль в верхней половине живота опоясывающего характера, иррадиацией, в ряде случаев, за грудину, в область сердца. Характерно тошнота, рвота, неприносящая облегчение, сухость во рту, жажда, язык обложен коричневатым налетом.
Симптомы острого панкреатита: симптом Мондора, симптом Грея-Тернера, симптом Грюнвальда, симптом Воскресенского, цианоз лица и конечностей, вздутие живота преимущественно в верхних отделах наблюдались при панкренекрозах.
Лабораторным признаком острого панкреатита является гиперферментемия (обычно исследуется амилаза сыворотки крови и диастаза мочи). Дистаза мочи в большинстве случаях не соответствовала острому панкреатиту. В наших наблюдениях только 15,7% диастаза мочи была повышенной до 512-1024 ед. по Вольгемуту. В 15,7% из-за отсутствия мочи не было проведено исследование, в 68,5% диастаза была нормальной. Нормальные показатели уровня амилазы в крови и гипоамилаземия (и даже аферментемия) при выраженной клинике панкреатита, свидетельствует о деструкции поджелудочной железы и утрате ее экскреторной функции. Установлено, что при остром панкреатите повышается концентрация трипсиногена-2 в моче. Определение уровня этого белка в моче – более надежный тест, чем исследование диастазы. Уровень трипсиногена-2 растет быстро и остается повышенным в течение нескольких дней и даже недель после приступа, тогда как концентрация амилазы снижается через 1-3 дня.
В последние годы в диагностике острого панкреатита широко используется экспересс-тест (аctim pancreatitis). Тест аctim pancreatitis представляет собой хроматографический экспресс-исследование на полосках (рис. 1), основанный на моноклональных антителах против трипсиногена-2 в моче с чувствительностью 50 мкг/л.
По литературным данным это обеспечивает надежный и быстрый скрининг острого панкреатита: отрицательный результат исключает заболевание с точностью 99% за 5 минут. Нами в течение года в сомнительных случаях в приемном отделении проведено 61 экспресс-исследование, при этом в 39 случаях получен положительный результат, в 22 — отрицательный. Данные теста интерпретировались с учетом других клинических показателей. В 10% положительный тест не соответствовал в последующем острому панкреатиту.

Рис. 1. Actim pancreatitis экспресс-тест на полосках.
УЗИ — один из информативных методов инструментальной диагностики. При УЗИ (рис. 2) для острого панкреатита характерно увеличение размеров поджелудочной железы, инфильтрация окружающей ткани, наличие жидкости вокруг железы, в сальниковой сумке.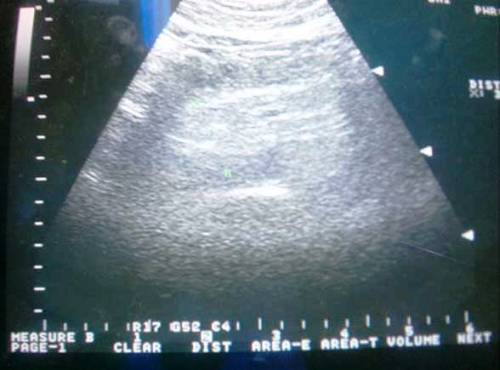
Рис. 2. Картина УЗИ при отечном панкреатите.
Хирургические методы диагностики (лапароцентез, видеолапароскопия) на первом этапе применялись ввиду затруднения сбора анамнеза, тяжелого состояния пациента и признаков перитонита. При высокой информативности видеолапароскопии она противопоказана у пожилых пациентов с сопутствующей сердечно-сосудистой патологией, неустойчивой гемодинамикой. В этих случаях для диагностики наиболее оптимальным является быстрый и нетравматичный метод – лапароцентез. Лапарацентез проведен в 13 случаях, в 5 случаях в последующем проведена лапаратомия санация брюшной полости ЭХАР-аналитом, дренирование сальниковой сумки. В 8 случаях ограничились подведением в брюшную полость двух просветной трубки с последующей активной аспирацией содержимого брюшной полости.
На втором этапе диагностика заключается, прежде всего, в определении уровня интоксикации и характера распространения патологического процесса исходя из этого определение тактики лечения. Оценка тяжести патологического процесса и состояния пациента проводится с первых суток лечения. Существует целый ряд индексов и шкал определения тяжести панкреатита и состояния пациента: Шапошникова, Савельева, индекс Рэнсона шкала АППАЧИ, Glasgow, биохимические и общеклинические методы обследования [8]. Наиболее простым и доступным методом определения интоксикации является расчет лейкоцитарного индекса интоксикации (ЛИИ) по методике Я.Я. Кальф-Калифа (1941).
Динамическая ежедневная оценка тяжести состояния больного составляет основу дифференцированного подхода в выборе тактики комплексного лечения при панкреонскрозе. При значениях шкалы Ranson/Glasgow более 4 баллов, APACHE II более 9 баллов развитие деструктивного панкреатита носит преимущественно осложненный характер.
В наших наблюдениях для общего анализа крови при выраженной клинической картины энзимной токсемии и панкреонекроза было характерно лейкоцитоз 12,3±4,3 со сдвигом влево и ЛИИ достигающее свыше 20, составляя в среднем впервые сутки 11,0±2,4 с постепенным снижением интоксикации на 10 сутки показателями 6,6±1,2.
Биохимические исследования крови показали, что эндокринная функция поджелудочной железы была нарушена в 65%, и характеризовался в 46% гипергликемией, в 19% — гипогликемией.
Анализ клиники и данных биохимических исследований крови свидетельствуют, что существенно страдает функция выделительной системы: желудочно-кишечного тракта и почки. Нарушение функции почек сопровождался повышением уровня мочевины и креатинина в первые сутки в 28,6% случаях, в третьи в 46,5%, в пятые – в 43, 4%, на 7 сутки в 39,3% случаях с последующим снижением их частоты.
При многих экстремальных ситуациях для организма одним из причин прогрессирующей токсемии и бактериемии играет желудочно-кишечный тракт. По нашим данным в первые сутки в 100% при остром панкреатите наблюдался парез кишечника. Этиологической микрофлорой при панкреонекрозах является грамотрицальная микрофлора (E.coli, Ps.aeruginosa, Proteus). В ферментативно-реактивную фазу панкреонекроза при парезе кишечника и нарушении детоксикационной функции печени в развитии интоксикации и полиорганной недостаточности большое значение играет эндотоксин грамотрицательных бактерий. Определение уровня эндотоксина (ГЛП) уровня антибактериальных антител позволяет определять степень интоксикации. Нами проведен анализ уровня антибактериальных антител у 18 пациентов с острым панкреатитом. При этом характерным было повышение уровня антител к грамотрицательным бактериям. Наиболее высокие показатели наблюдались при инфицированных формах панкреонекроза.
УЗИ неотъемлема программа динамического контроля течения патологического процесса [4]. УЗИ позволяет оценивать формирование ложной кисты поджелудочной железы, которая, как правило, начинает проявляться на 5-6 сутки лечения. Она характеризуется появлением и ростом ограниченного жидкостного образования в сальниковой сумке, при прогрессирующем перитоните, в брюшной полости. На рис. 3 представлены данные УЗИ поджелудочной железы на 8 сутки лечения больного ист. бол. № 2325.
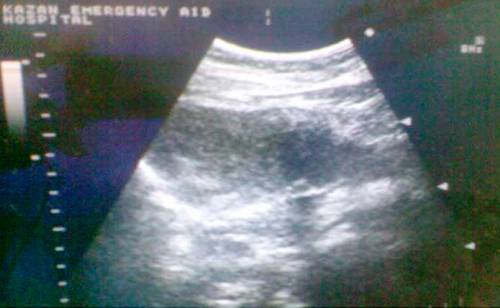
Рис. 3. Ложная киста поджелудочной железы.
Наиболее оптимальна ликвидация кисты миниинвазивным методом. Нами под контролем УЗИ в 10 случаях проведено пункционное дренирование ложной кисты с последующей консервативной терапией.
Компьютерная томография (КТ) является «золотым стандартом» в панкреатологии. КТ с контрастным усилением позволяет с высокой точностью в динамике диагностировать распространенность патологического процесса и развития его осложненных форм. Но при этом следует отметить, что КТ не обеспечивает диагностику стерильного или инфицированного характера деструкции. По данным КТ по балльной оценке выделяют 5 степеней тяжести заболевания. На рис. 4 представлены данные КТ больного № ист. бол. 8268. Увеличение головки поджелудочной железы головки — 43 мм, тело — 34 мм, хвост — 41 мм. Умеренная инфильтрация прапанкреатической клетчатки.
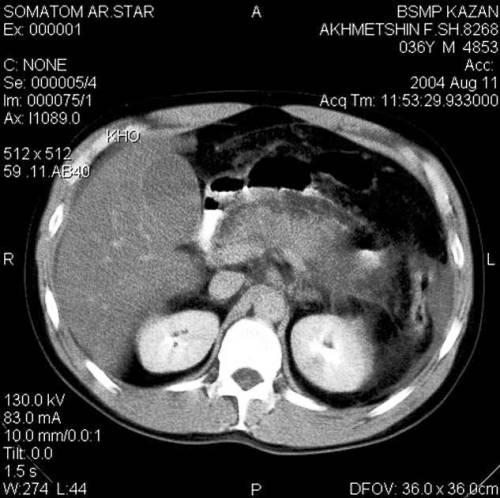
Рис. 4. Данные КТ поджелудочной железы с контрастным усилением. По степени тяжести по КТ — 2 балла.
При выраженной клинической картине перитонита показана диагностико-лечебная лапароскопия. Виделапароскопия позволяет точно верифицировать течение патологического процесса, провести санацию брюшной полости, сальниковой сумки и их дренирование. Видеолапароскопия проведена в 6 случаях. Желтоватый выпот со стеариновыми бляшками был характерен для жирового панкреонекроза, который чаще встречается у пациентов пожилого возраста. Грязно-темный геморрагический выпот с кровоизлиянием в корень брыжейки свидетельствовал о геморрагическом панкреонекрозе.
Принципиальные подходы в лечении острого неинфицированного панкреонекроза характеризуются активно-выжидательной консервативной тактикой с использованием миниинвазивных технологий, что убеждает результаты лечения больных этой тяжелой патологией.
Третий этап диагностика инфицирования панкреонекроза и забрюшинных флегмон. Для инфицированного панкреонекроза было характерно сохранение высокой температурной реакции сопровождающие ознобом, стабильно тяжелое состояние, лейкоцитоз, высокие показатели ЛИИ. УЗИ и КТ позволяют определить распространение или ограничение патологического процесса, но в то же время не имеют решающего значения в дифференциации клинико-морфологических форм заболевания.
Увеличение концентрации прокальцитонина (предшественника кальцитонина, маркёра системной воспалительной реакции и бактериального инфицирования) в крови более 1,8 нг/мл в двух последовательных исследованиях является важным лабораторным маркером. Определение прокальциотонина проводили при симптомах инфицирования и исключения генерализованной инфекции [3, 9].
Таким образом, алгоритм диагностики острого панкреатита заключается в избирательном комплексном подходе в зависимости от фазы патологического процесса
Чикаев В.Ф., Айдаров А.Р., Ибрагимов Р.А., Бондарев Ю.В.
Казанский государственный медицинский университет
ГАУЗ «Городская больница скорой медицинской помощи № 1», г.Казань.
Источник: art-medicine.ru/
Источник
Сущность заболевания
Поджелудочная железа – небольшой, но важный орган пищеварительной системы. Он лежит позади желудка и простирается от двенадцатиперстной кишки до селезенки. У поджелудочной железы дольчатое строение. В каждой дольке есть проток. В органе все протоки соединяются и образуют главный панкреатический проток. Также имеется второй (добавочный) проток. Каждый из них впадает в двенадцатиперстную кишку.
Железа в организме человека выполняет две функции:
- Экзокринную (внешнесекреторную). Сок, выделяющийся из железы в двенадцатиперстную кишку, содержит ферменты. Они участвуют в переваривании белковой, углеводистой и жирной пищи.
- Эндокринную (внутрисекреторную). Поджелудочная железа выделяет в кровь полипептидные гормоны. Они регулируют метаболические процессы, происходящие в организме.
При воспалении функции поджелудочной железы нарушаются. Это подтверждает диагностика панкреатита. Секрет не выделяется из органа в двенадцатиперстную кишку. В связи с этим начинается процесс самопереваривания участков железы. Часть ферментов и токсинов при этом выбрасывается в кровеносные сосуды, распространяется по всему организму и повреждает другие органы (печень, почки, легкие, сердце и даже мозг).
Классификация панкреатита
По характеру течения заболевание может быть острым (ОП) и хроническим (ХП). Под первой формой недуга подразумевается воспалительный процесс, протекающий в поджелудочной железе и переходящий на другие ткани и органы. Заболевание развивается внезапно из-за приема алкоголя, острой или жирной пищи. В некоторых случаях начало болезни связано с употреблением большого количества еды после длительного голодания.
Острый панкреатит специалисты классифицируют следующим образом:
- Острый тяжелый панкреатит. При данной форме внутренние органы не функционируют должным образом. Диф. диагностика панкреатита выявляет серьезные нарушения.
- Острая легкая форма. При этой разновидности заболевания функции органов нарушены минимально.
- Острый тяжелый панкреатит, осложненный парапанкреатическим инфильтратом, перитонитом, гнойными абсцессами, сепсисом, кровотечением.
Лечение хронического воспаления
Боль в эпигастральной области – симптом, указывающий на острый панкреатит. Дифференциальная диагностика при наличии этого признака проводится незамедлительно, ведь болевые ощущения зачастую оказываются настолько сильными, что люди не могут спокойно лежать и сидеть. Лишь после проведения диагностики и постановки точного диагноза специалисты могут предпринимать какие-либо меры для облегчения состояния пациентов.
Еще один частый признак острого воспаления поджелудочной железы – это рвота, в большинстве случаев являющаяся многократной. Она не приносит облегчения больным людям. Их состояние из-за рвоты только ухудшается. К другим симптомам острого панкреатита относят:
- бледность кожных покровов, акроцианоз (приобретение кожей синюшной окраски);
- вздутие живота;
- задержку газов, стула;
- резкую слабость.
Если диагностика панкреатита выявила хроническую форму заболевания, то больным могут быть назначены различные лекарственные средства: ферментные препараты на основе панкреатина («Мезим», «Фестал», «Креон»), антибиотики («Абактал», «Амоксиклав», «Сумамед») и др. В некоторых случаях (например, при сформированной псевдокисте) требуется малоинвазивное (чрескожное) дренирование или оперативное вмешательство.
Диагностика острого панкреатита
Для подтверждения диагноза врачи назначают своим пациентам обследование. Включает диагностика панкреатита анализы крови, проводимые с целью определения количества вырабатываемых в поджелудочной железе ферментов. Распространен тест на содержание амилазы в сыворотке крови. Уровень этого фермента превышает норму в несколько раз у тех людей, у которых присутствует острый панкреатит.
Методы диагностики включают в себя также исследование мочи. По результатам проведенного анализа у больных выявляется:
- протеинурия (содержание белка в моче);
- микрогематурия (наличие крови в моче сверх физиологической нормы);
- цилиндрурия (появление в моче цилиндрических телец, образованных из клеток крови, свернувшегося белка, эпителия почечных канальцев).
Достоверным методом диагностики острого панкреатита является компьютерная томография (КТ). Она позволяет получить изображение поджелудочной железы, окружающих тканей и внутренних органов, выявить осложнения заболевания, оценить масштаб и характер поражения поджелудочной железы при панкреонекрозе.
Диагностика и лечение острого панкреатита могут проводиться благодаря лапароскопии. С помощью нее врачи с высокой степенью достоверности определяют форму заболевания, выявляют и устраняют некоторые осложнения недуга.
Наиболее распространенный, информативный, простой и безопасный метод выявления заболевания – ультразвуковая диагностика острого панкреатита (УЗИ). При ее проведении оцениваются размеры, контуры, форма, внутренняя структура, эхогенность поджелудочной железы, состояние протоковой системы.
Диагностирование хронической формы
Диагностика панкреатита у взрослых включает в себя в первую очередь УЗИ и КТ. Больным людям также назначается эндоскопическая ретроградная холангиопанкреатография. Этот метод исследования представляет собой комбинацию эндоскопии с рентгеноскопическим исследованием.
Диагностика хронического панкреатита также включает в себя определение экзокринной функции поджелудочной железы. Именно с этой целью специалистами проводится копрограмма – лабораторное исследование, позволяющее обнаружить в кале остатки непереваренной еды.
Экзокринную функцию поджелудочной железы также можно оценить с помощью C-дыхательных тестов. Их главное преимущество – это неинвазивность (отсутствие необходимости нарушать целостность естественных внешних барьеров организма). Такая диагностика панкреатита позволяет также определить эффективность заместительной ферментной терапии.
Нетрадиционные методы лечения
При острой форме воспаления поджелудочной железы единственным правильным решением является обращение к врачу. Экспериментировать с народными средствами при этой разновидности заболевания не стоит. Если же симптомы и диагностика панкреатита указывают на хроническую форму недуга, то можно попробовать способы лечения, предлагаемые нетрадиционной медициной.
Источник

