Язвы желудка на рентгенограмме

Рентген играет важную роль в диагностике различных заболеваний. Именно с помощью рентгена можно не только диагностировать, но и рассмотреть язву желудка более детально. На снимке хорошо видно место её расположения, размер, а также деформация во время прогрессирования. Рентген язва желудка диагностируется на нём, даже когда нет в наличии никаких симптомов. И такие язвы встречаются очень часто. Но, к сожалению, ни одна современная аппаратура не способна обнаружить язву желудка во время абсолютно любого исследования. И многими хирургами не раз доказано, что диагноз, язва желудка, поставленный с помощью рентгена, в 95% случаев достоверный.
Признаки язвы желудка, которые видны на рентгене, можно поделить на две группы:
— К первой относятся непрямые признаки, то есть косвенные.
— Ко второй – прямые. Это может быть язвенная ниша, рубцовые образования.
Рентген желудка – подготовка
В основном подготовка не требуется. Но есть две рекомендации, которые необходимо придерживаться всем, это:
— Так как рентген проводят на пустой желудок, то за восемь часов до него нельзя ничего есть.
— Также не следует употреблять алкоголь, курить и принимать какие-либо лекарства.
Если у пациента есть заболевание пищеварительного тракта, тогда ему советуют пару дней посидеть на специальной диете. Это касается и пожилых людей.
Как и при любом виде рентгена, пациенту необходимо снять все украшения.
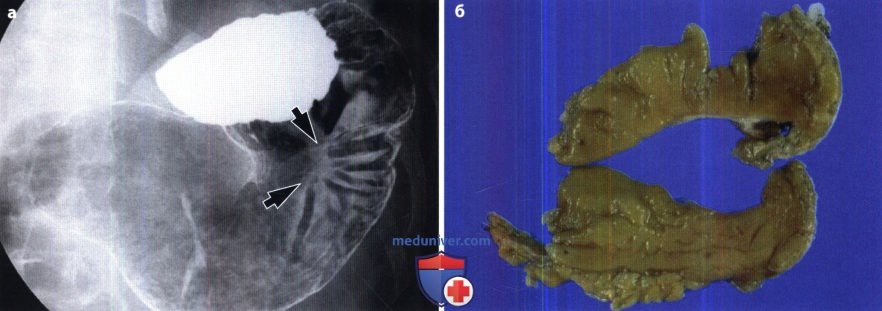
Симптом «ниша»
Во время диагностики важным является симптом «ниши». На снимке он выглядит как дополнительная тень к очертаниям самого желудка. Размеры её бывают разными. Например «ниша» желудка отличается от двенадцатиперстной кишки большим размером.
Наличие «ниши» есть не у всех пациентов с язвой. Это зависит от места расположения язвы, размеров, дефектов слизистой. Также на это влияет способ диагностики, внимательность врача-рентгенолога и повторные исследования.
Симптом «ниши» при рентгенограмме
Даже когда язва имеет внушительные размеры, но она заполнена кровью, остатками пищи, а это не даёт заполнить её барием, «нишу» обнаружить невозможно. Кроме этого, невозможно обнаружить «нишу» если есть отёк слизистой, изменено анатомическое строение органа или растянуты его стенки. Когда есть воспаление, «нишу» можно обнаружить только после его стихания.
Например, при высоко расположенных язвах, нельзя обнаружить «нишу», если пациента обследуют в положении стоя.
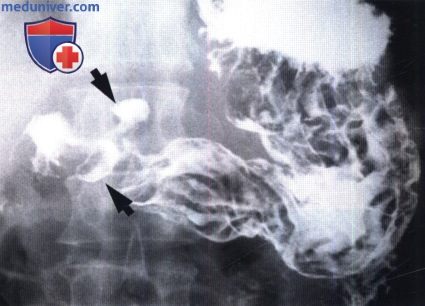
Субкардинальная язва диагностируется очень внимательным образом. Необходимо наблюдать когда происходит глоток бария, в это время немного тормозить его рукой. Во время этой процедуры человека необходимо поворачивать. Но иногда диагностирование язвы возможно и в положении лёжа.
Луковица двенадцатиперстной кишки с профильной нишей
Иногда, чтоб найти пилорическую язву, необходимо внимательно прощупать стенки органа. Симптомами этой язвы могут быть нарушения работы желудка.
Антральный отдел с рельеф нишей
При таком диагнозе происходит деформация слизистой так, что она становится похожа на трилистник или бабочку, иногда на трубку или выпяченный карман.
Иногда у пациентов натощак скапливается жидкость в желудке. Если диафрагма у пациента с левой стороны находится высоко, то ― это непрямой признак язвы. Однако это не единственный симптом, должны присутствовать и другие.
Противопоказания к рентгену
Как и любая другая процедура, рентген язва желудка имеет свои противопоказания, это:
— Первые три месяца беременности.
— Если общее состояние больного очень тяжёлое.
— Наличие кровотечения в желудке.
Контрастный рентген, то есть с применением бария, нельзя делать, если у пациента индивидуальная непереносимость бария, или есть аллергия на йод.
Результат рентгена
Результатом рентгена является полученный снимок. Он может быть на плёнке, диске или в цифровом формате. При самой процедуре рентгена, врач-рентгенолог может видеть желудок в реальном времени на экране. А в это время аппаратура ещё делает снимки.
Снимок выдаётся пациенту, уже через полчаса после проведения обследования.
Источник
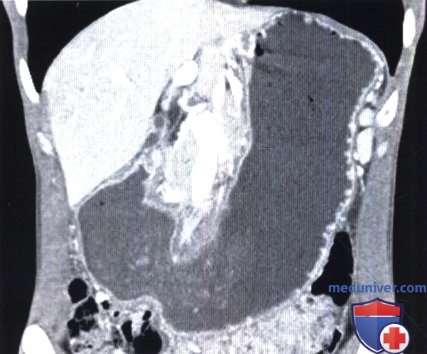
Рентгенограмма, КТ при язве желудка и двенадцатиперстной кишки
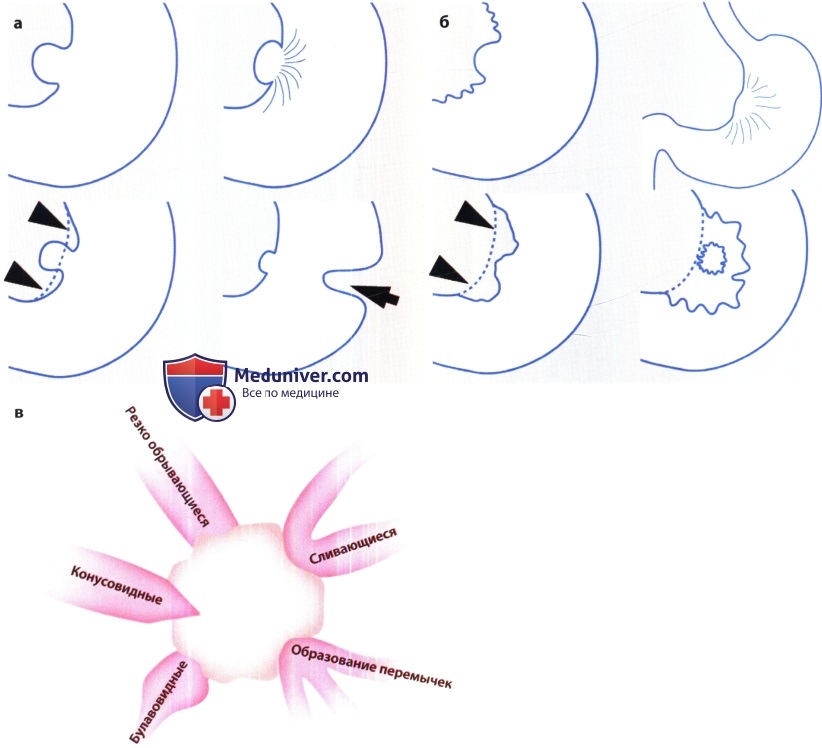
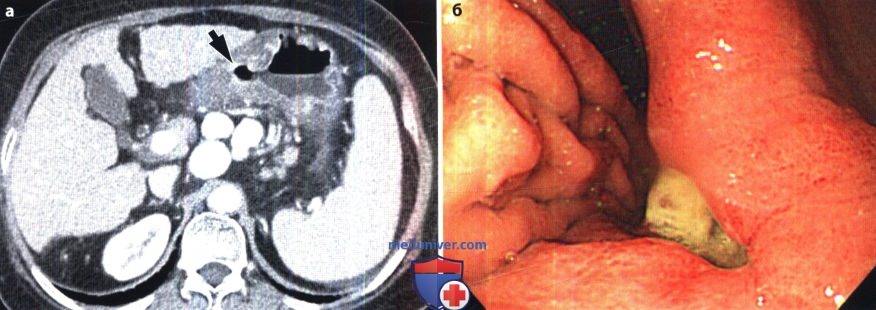
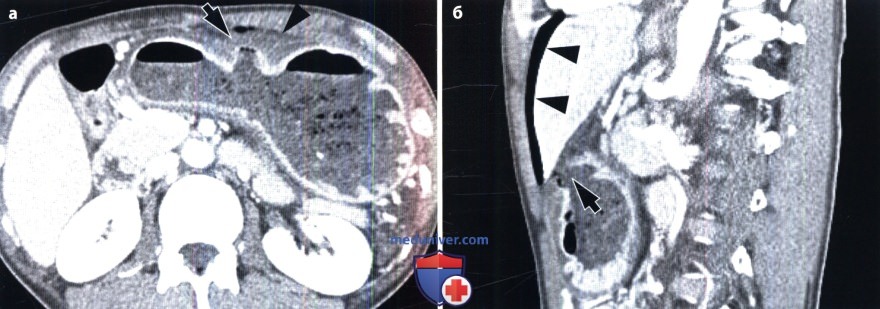
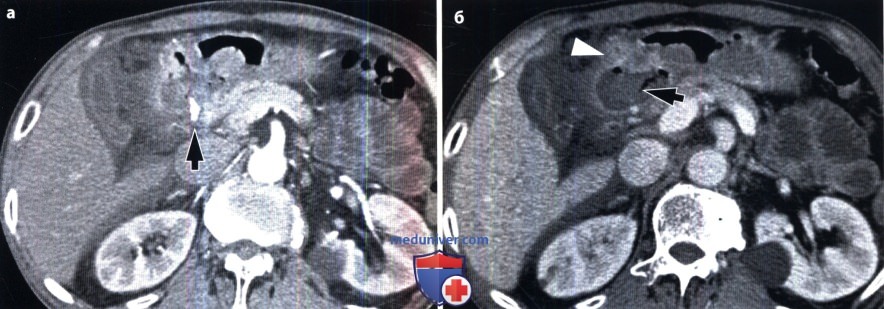
Основной этиологический фактор возникновения как язвы желудка, так и язвы двенадцатиперстной кишки (ДНК) — Н.pylori. По данным различных исследований, частота встречаемости гастритов, ассоциированных с Н. pylori, составляет 60-80% случаев у пациентов с язвой желудка и 95-100% у пациентов с язвой ДНК (Levine, 2008а). К другим возможным причинам относят применение НПВС и глюкокортикоидов, табакокурение, употребление алкоголя и кофе, стресс, дуоденогастральный рефлюкс желчи, замедленное опорожнение желудка. Синдром Золлингера-Эллисона также служит одной из причин возникновения язвы желудка. Выделяют несколько характерных признаков язвы желудка, выявляемых при рентгенографии с контрастированием (Levine, 2008а): — круглое или овальное скопление бария по малой кривизне или на задней стенке антрального отдела или тела желудка, которое на снимках в боковой проекции может выступать за пределы контура прилежащей стенки желудка; — желудочные поля, измененные и расширенные в области язвы из-за отека и воспаления прилежащей слизистой оболочки; — ровные симметричные радиальные складки, сходящиеся к границам язвенного кратера вследствие ретракции стенки желудка, прилежащей к язве; — тонкая, едва различимая рентгенопрозрачная линия (линия Хемптона), отражающая сокращение слизистой оболочки, окружающей устье язвенного кратера, которая отделяет барий в язвенном кратере от бария в просвете желудка; — широкая рентгенопрозрачная полоса (воротник язвы), отражающая более выраженные отечные изменения слизистой оболочки вокруг язвы; — язвенный вал, отражающий значительный отек и воспаление слизистой оболочки, окружающей язву, который выглядит в виде двухдолевого гемисферического образования с ровными контурами, выступающего в просвет с двух сторон от язвы. Иногда из-за связанной с язвой ретракции противоположной стенки появляется вырезка большой кривизны. Линейный кратер может отражать язву желудка в стадии заживления. Несмотря на то что в прошлом все язвы большой кривизны относили к злокачественным, в дистальной части большой кривизны могут развиваться доброкачественные язвы при приеме НПВС (Levine, 2008а). Любые язвы проксимального отдела большой кривизны необходимо считать злокачественными до тех пор, пока не будет доказана их доброкачественная природа. По сравнению с язвами малой кривизны язвы большой кривизны имеют тенденцию к внутрипросветной локализации. Это связано с утолщением и неровностью складок, возникающих из-за выраженного отека и воспаления, а также с циркулярным мышечным спазмом и/или ретракцией прилежащей стенки желудка (Levine, 2008а). Множественные язвы, вероятно, вызваны приемом аспирина или других НПВС. Крупные язвы чаще локализуются в проксимальных отделах желудка (Levine, 2008а). При гигантских язвах (более 3 см) высок риск осложнений, таких как кровотечение или перфорация (Levine, 2008а). Наиболее важно провести дифференциальную диагностику между изъязвленным раком желудка и доброкачественной язвой. При рентгенографии с использованием бария могут быть четко выявлены признаки злокачественности, например неравномерный масс-эффект, бугристость, ригидность, деструкция слизистой оболочки, булавовидные, сливающиеся или обрывающиеся радиальные складки. Злокачественные язвы в боковых проекциях не выступают за пределы стенки желудка (Levine, 2008а). Иногда рентгенологические проявления при изъязвленных подслизистых опухолях, например при гастроинтестинальной стромальной опухоли, напоминают таковые при доброкачественных язвах (Levine, 2008а). При выявлении множественных язв необходимо заподозрить синдром Золлингера-Эллисона, цитомегаловирусную инфекцию, прием едких веществ, лимфому и другие гранулематозные заболевания (болезнь Крона, туберкулез, саркоидоз, сифилис). В последнее время широкое распространение получил метод МСКТ, позволяющий получать мультипланарное изображение высокого разрешения, а также осуществлять ВГ для детальной оценки строения желудка (Chen et al., 2009). При КТ язву желудка визуализируют в виде неинтрамурального фокального утолщения стенки с гиперемией слизистой оболочки и центральным дефектом (Urban and Fishman, 2000). Однако фокальное гиперденсивное утолщение слизистой оболочки до толщины 1 см и более позволяет предположить наличие злокачественного процесса (Insko et al., 2003). ВГ — новая неинвазивная техника, позволяющая получить высококачественное трехмерное изображение даже небольших изменений слизистой оболочки желудка. Для проведения ВГ необходимо выполнить МСКТ с использованием воздуха в качестве перорального контраста (Chen et al., 2009). Информативность ВГ и эндоскопии в дифференциальной диагностике злокачественных и доброкачественных язв желудка приблизительно одинакова (Chen et al., 2009). Однако при ВГ невозможно визуализировать цвета, что затрудняет выявление плоских поражений или небольших изменений основания язвы. Кроме того, при ВГ невозможно избежать радиационного облучения и выполнить биопсию для гистологической верификации диагноза. Для оценки осложнения язвы — пенетрации — МСКТ служит наиболее информативным и специфичным методом (Horton и Fishman, 2003; Urban и Fishman, 2000). К основным осложнениям язвы желудка относят желудочно-кишечные кровотечения, обструкцию и перфорацию. В случае активного кровотечения при КТ может быть выявлено проникновение внутривенного контрастного вещества через место кровотечения (Urban и Fishman, 2000). Отек, спазм, рубцевание или фиброз, возникающие при язвах дистальной части антрального отдела, пилорического канала или ДПК, могут приводить к обструкции. У пациентов с выраженной обструкцией выходного отверстия желудка при КТ можно выявить расширенный желудок, содержащий пищу. Также КТ информативна в распознавании субклинической перфорации, хотя выявление конкретного места перфорации часто вызывает затруднения (Horton и Fishman, 2003; Urban и Fishman, 2000). Перфорация проявляется нарушением целостности гиперденсивной стенки желудка, а также воспалительными изменениями и появлением пузырьков воздуха вне просвета желудка в непосредственной близости от места перфорации (Horton и Fishman, 2003; Urban и Fishman, 2000). Перфорации пенетрирующихязв передней стенки желудка или ДПК могут происходить непосредственно в брюшинную полость, вызывая острый перитонит со свободным выходом желудочного или дуоденального содержимого. При КТ с использованием водорастворимого перорального контрастного вещества можно выявить проникновение контраста из желудка или ДПК в подпеченочное пространство или в другую область брюшной полости. Реже пенетрирующие язвы задней стенки желудка или ДПК приводят к развитию «отгороженной» (прикрытой), перфорации, возникающей вследствие воспалительной реакции и фиброзной адгезии. У большинства пациентов с прикрытой перфорацией в процесс вовлечена поджелудочная железа. К другим, реже вовлекаемым в патологический процесс образованиям, относят малый сальник, брыжейку поперечной ободочной кишки, печень, селезенку, желчные пути и ободочную кишку. При возникновении свища, ведущего в ободочную кишку или желчные пути, свищевой ход может быть визуализирован при рентгеноконтрастном исследовании (Levine, 2008a). — Также рекомендуем «Рентгенограмма, КТ при туберкулезе желудка и двенадцатиперстной кишки» Редактор: Искандер Милевски. Дата публикации: 19.5.2019 |
Источник
Язва желудка и двенадцатиперстной кишки вследствие общности патогенеза морфологических и клинических проявлений рассматриваются как единое заболевание – язвенная болезнь.
Рентгенологическое исследование играет чрезвычайно большую роль в распознавании язвенной болезни. Распознавание язвенной болезни основывается как на прямых рентгенологических признаках язвы, так и на косвенных.
Прямые рентгенологические признаки язвенной болезни.
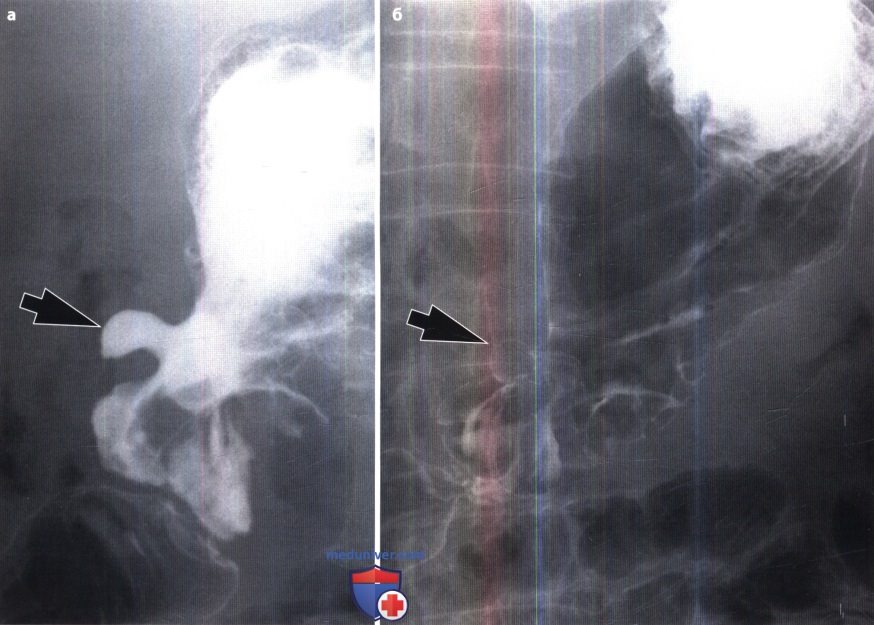
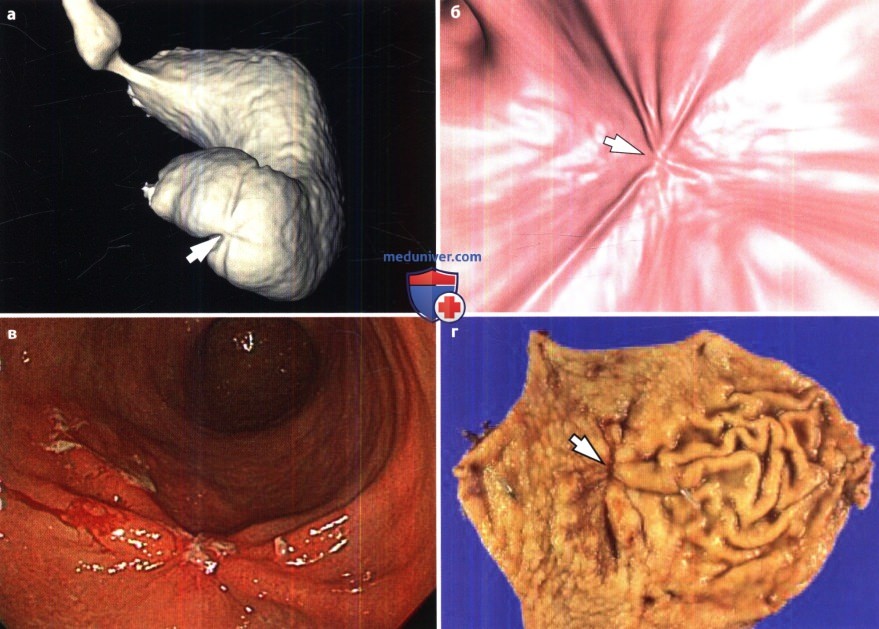
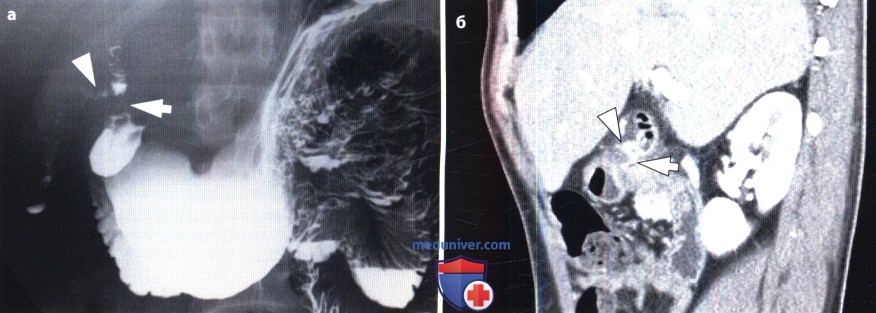
Основным прямым признаком язвы является – «ниша». Ниша – это ограниченный выступ на силуэте заполненного контрастным веществом желудка. Ниша появляется в результате того, что язвенный дефект стенки желудка заполняется контрастным веществом. Ниша представляет нечто добавочное, дополнительное к стенке желудка, дополнительная тень, + тень.
В том случае, если ниша располагается на передней или задней стенке, она может быть выражена в виде пятна на рельефе слизистой – «ниша на рельефе». Вокруг ниши бывает выражен краевой воспалительный вал за счёт отека слизистой. Размеры нишы бывают различные в зависимости от степени разрушения стенки и от величины воспалительного вала. Воспалительный вал может удлинять нишу, а иногда может быть выражен настолько резко, что закрывает вход в нишу. Ниша может быть заполнена пищей, сгустком крови, слизью. Поэтому в некоторых случаях ниша не обнаруживается рентгенологически.
При хронических рецидивирующих или каллёзных язвах часто обнаруживается перестройка рельефа слизистой в виде конвергенции складок к нише. Такая перестройка вызывается рубцовыми изменениями. Конвергенция складок и воспалительный вал являются также прямыми признаками язвы.
Ниши по величине могут быть малые, средние и большие. Ниша острой язвы при недавнем заболевании, определяемая во время первого исследования, бывает обычно размерами 0,5 х 0,8 см. Малые ниши размером с горошину чаще бывают в луковице двенадцатиперстной кишки.
Наиболее часто встречаются ниши средней величины 0,5 – 0,8 х 1,0 – 1,2 см.
Язвенная ниша больших размеров, диаметр и глубина которой равняются нескольким сантиметрам, обычно наблюдается у истощенных людей, при большой давности болезни с резко выраженной клинической картиной. Такие ниши обычно встречаются при пенетрирующих язвах.
Пенетрирующая ниша – это глубокая ниша, проникающая за пределы стенки желудка в какой-то другой орган. Такая ниша часто бывает трехслойной – барий, жидкость, воздух или же двухслойной – барий и воздух. Наличие пузырька воздуха в нише всегда говорит о пенетрации. Язвенная ниша обычно имеет ровные стенки. Неровность стенок говорит или о кровотечении или же, о перерождении язвы в рак.
Косвенные признаки язвенной болезни.
Косвенные признаки язвенной болезни – это главным образом функциональные изменения. Сюда относятся:
1. Повышение тонуса желудка, что выражается в медленном развёртывании желудка.
2. Усиленная перистальтика – наличие глубоких волн, иногда перистальтические волны перешнуровывают желудок на отдельные сегменты.
3. Гиперсекреция – наличие жидкости в желудке натощак.
4. Задержка эвакуации – обусловлена спазмом привратника при язве пилорического отдела желудка. Но иногда при язвах желудка может отмечаться более быстрая эвакуация.
5. Болевые точки в определённой области тени желудка в сочетании с другими косвенными признаками, которые часто указывают на наличие язвы.
Рак желудка.
В отечественной литературе в описании рентгеносемиотики всех известных форм раковых поражений желудка имеют значения работы таких авторов, как Ю.Н. Соколова, А.И. Рудермана (1947); Ю.Н.Соколова и П.В. Власова (1968) и др.
В настоящее время применяют классификацию патологоанатомических форм развитого рака желудка (Соколова Ю. Н., 1965)
1. Экзофитный рак
a. Узловатый:
i. В виде цветной капусты
ii. Полиповидный
iii. Грибовидный
b. Чашеподобный:
i. С сохраненным валом
ii. С разрушенным валом
c. Бляшковидный:
i. Без изъязвления
ii. С изъязвлением
2. Эндофитный рак
a. Диффузный
b. Язвенно-инфильтративный
3. Смешанный рак
Диагностику стадий развития рака желудка можно разделить на:
· диагностику развитых стадий рака;
· диагностику начального или малого рака желудка.
Общая рентгеносемиотика развитого рака желудка.
Наиболее частыми и наиболее общими симптомами развитого рака желудка являются:
1) дефект наполнения,
2) атипичный рельеф,
3) аперистальтическая зона в месте перехода опухоли.
Эти 3 симптома обязательно присутствуют при любой локализации опухоли желудка.
Источник